הבדלים בין גרסאות בדף "זיהום בטוקסופלזמה - היבטים מיילדותיים - Toxoplasmosis - obstetric aspects"
| שורה 14: | שורה 14: | ||
{{הרחבה|טוקסופלזמה}} | {{הרחבה|טוקסופלזמה}} | ||
| − | '''[[טוקסופלזמה]]''' (Toxoplasma gondii) הנו טפיל חד-תאי (Protozoan) אשר חתולים מהווים המאכסנים היחידים שלו. ההדבקה אפשרית מאכילת בשר נגוע בציסטות, או ממגע עם צואת חתולים. ל-80% מהנשים בגיל הפריון בצרפת יש נוגדנים כנגד טוקסופלזמה, ושכיחות טוקסופלזמה מולדת כפולה מזאת בארצות הברית. זיהום משמעותי בטוקסופלזמה מתרחש ב-1 מתוך 8,000 הריונות. רוב האנשים לאחר ההדבקה יהיו א-תסמיניים, אך כאשר תופיע מחלה תסמינית, היא תהיה לרוב דמויית [[מחלת הנשיקה]] (Mononucleosis), והאיברים | + | '''[[טוקסופלזמה]]''' (Toxoplasma gondii) הנו טפיל חד-תאי (Protozoan) אשר חתולים מהווים המאכסנים היחידים שלו. ההדבקה אפשרית מאכילת בשר נגוע בציסטות, או ממגע עם צואת חתולים. ל-80% מהנשים בגיל הפריון בצרפת יש נוגדנים כנגד טוקסופלזמה, ושכיחות טוקסופלזמה מולדת כפולה מזאת בארצות הברית. זיהום משמעותי בטוקסופלזמה מתרחש ב-1 מתוך 8,000 הריונות. רוב האנשים לאחר ההדבקה יהיו א-תסמיניים, אך כאשר תופיע מחלה תסמינית, היא תהיה לרוב דמויית [[מחלת הנשיקה]] (Mononucleosis), והאיברים שיפגעו לרוב יהיו: מוח, שליה, רשתית, שרירים משורטטים ושריר הלב. 40% מהילודים לאמהות עם זיהום חריף בטוקסופלסמה יוולדו עם עדות לזיהום, ופחות ממחצית הילודים שנדבקו יהיו תסמיניים בלידה. |
==מעגל החיים של טוקסופלזמה== | ==מעגל החיים של טוקסופלזמה== | ||
| שורה 48: | שורה 48: | ||
רוב האנשים יהיו א-תסמיניים. כאשר תופיע מחלה תסמינית, המחלה תהיה לרוב דמויית מחלת הנשיקה. | רוב האנשים יהיו א-תסמיניים. כאשר תופיע מחלה תסמינית, המחלה תהיה לרוב דמויית מחלת הנשיקה. | ||
| − | החיסוניות בפני טוקסופלזמה הנה מתווכת תאית (Cell-mediated), ולכן מדוכאי חיסון חשופים לזיהום חדש או לשפעול מחדש של זיהום ישן, שיתבטא לרוב בהפרעה נוירולוגית- [[דלקת המוח]] (Encephalitis), דלקת מוח וקרומי המוח (Meningoencephalitis) ומסה תוך גולגולתית. גם [[דלקת ריאות]], [[דלקת שריר הלב]] ו[[קשריות לימפה מוגדלות]] (Lymphadenopathy) נפוצים. | + | החיסוניות בפני טוקסופלזמה הנה מתווכת על ידי תגובה תאית (Cell-mediated), ולכן מדוכאי חיסון חשופים לזיהום חדש או לשפעול מחדש של זיהום ישן, שיתבטא לרוב בהפרעה נוירולוגית- [[דלקת המוח]] (Encephalitis), דלקת מוח וקרומי המוח (Meningoencephalitis) ומסה תוך גולגולתית. גם [[דלקת ריאות]], [[דלקת שריר הלב]] ו[[קשריות לימפה מוגדלות]] (Lymphadenopathy) נפוצים. |
===זיהום מולד בטוקסופלזמה=== | ===זיהום מולד בטוקסופלזמה=== | ||
| − | יתרחש באישה הרה עם זיהום | + | יתרחש באישה הרה עם זיהום חריף בטוקסופלזמה. זיהום כרוני או חבוי לא יגרמו לפגיעה בעובר, למעט אולי במדוכאי חיסון. |
| + | 40% מהילודים לאמהות עם זיהום חריף בטוקסופלזמה יוולדו עם עדות לזיהום, ופחות ממחצית הילודים שנדבקו יהיו תסמיניים בלידה. | ||
| + | הסיכון להדבקה עוברית עולה עם שבוע ההיריון, מ-6% בשליש הראשון להיריון ועד 72% בשבוע 36 להיריון. | ||
| − | + | בעבודה של פרימן (2005 ,Freeman) על 386 נשים הרות שעשו המרת נוגדנים במהלך ההיריון, שיעור ההדבקה העוברית היה 11% כשהנשים חלו לפני שבוע 20, לעומת 45% אם ההדבקה הייתה לאחר שבוע 20. עם זאת, חומרת המחלה הייתה קשה יותר דווקא בהדבקות המוקדמות. | |
| − | |||
| − | |||
| − | |||
| − | בעבודה של (2005 ,Freeman) על 386 נשים הרות שעשו | ||
[[קובץ:טוקסופלזמה2.png|מרכז|400px]] | [[קובץ:טוקסופלזמה2.png|מרכז|400px]] | ||
| − | זיהום אימהי מעלה פי 4 את הסיכון ללידה מוקדמת לפני שבוע 37. רוב התינוקות שנדבקו יוולדו חסרי תסמינים חיצוניים מאפיינים. הם יוולדו לרוב במשקל נמוך, עם | + | זיהום אימהי מעלה פי 4 את הסיכון ללידה מוקדמת לפני שבוע 37. רוב התינוקות שנדבקו יוולדו חסרי תסמינים חיצוניים מאפיינים. הם יוולדו לרוב במשקל נמוך, עם הגדלת כבד וטחול, [[צהבת]] ו[[אנמיה]]. |
[[קובץ:טוקסופלזמה4.png|מרכז|400px]] | [[קובץ:טוקסופלזמה4.png|מרכז|400px]] | ||
| − | סימנים נוספים של זיהום | + | סימנים נוספים של זיהום מולד כוללים: פריחה, [[מיימת]], [[חום]], הסתיידויות מוחיות סביב-חדריות (Periventricular calcifications), {{כ}} [[דלקת דמית ורשתית]] (Chorioretinitis), [[פרכוסים]], [[הגדלת חדרי המוח]] (Ventriculomegaly), {{כ}}[[דלקת הענביה]] (Uveitis) {{כ}}, ופיגור שכלי. הדבקה בשלבי ההיריון המוקדמים יכולה לגרום להפלות ספונטניות ומות עובר. |
| − | + | השלשה הקלאסית הכוללת דלקת דמית ורשתית, [[הידרוקן הראש]] (Hydrocephalus) והסתיידויות מוחיות מופיעה בפחות מ-10% מהמקרים. | |
== אבחנה == | == אבחנה == | ||
| שורה 74: | שורה 72: | ||
===אבחנת זיהום אימהי=== | ===אבחנת זיהום אימהי=== | ||
| − | אבחנת | + | אבחנת זיהום חריף מבוססת על זיהוי [[אימונוגלובולין M]]{{כ}} (IgM,{{כ}} Immunoglobulin M), כיל מאוד גבוה של [[אימונוגלובולין G]] {{כ}} (IgG, {{כ}}Immunoglobulin G) או המרת נוגדנים. |
| + | |||
| + | IgM מופיעים תוך 10 ימים מההדבקה ונעלמים לאחר 3-4 חודשים. לעתים רחוקות נשארים לכל החיים. | ||
| + | |||
| + | IgG מופיעים לרוב 1-2 שבועות לאחר ההדבקה, מגיעים לשיא לאחר 1-2 חודשים, ולרוב נשארים לכל החיים. הזיקה (Avidity) של נוגדני IgG נמוכה בזיהום ראשוני, ועולה במהלך השבועות והחודשים שלאחר מכן. אם נמצא זיקה גבוהה, הזיהום התרחש לפני למעלה מ- 3-5 חודשים. אין תקניות (Standardisation) של בדיקות הסרולוגיה לטוקסופלזמה, ולכן כאשר מתקבלת אבחנה של זיהום חריף, יש לבצע בדיקה סרולוגית חוזרת, עדיף במעבדת ייחוס (Reference). | ||
| + | |||
| + | בקופות החולים בארץ, משתמשים בערכות מסחריות לזיהוי IgM, אך להן תוצאה חיובית שגויה של 50%. לעומתן, הערכה של IgG מדויקת, אך חסרונה בכך שאינה נותנת כיל. מעבדת הייחוס הנה המעבדה של אבו כביר. | ||
| − | + | מבחנים נוספים בהם ניתן להשתמש: [[אימונוגלובולין A]]{{כ}} (IgA, {{כ}}Immunoglobulin A), [[אימונוגלובולין E]]{{כ}} (IgE, {{כ}}Immunoglobulin E). | |
| − | תבחין סבין פלדמן (Sabin Feldman | + | תבחין סבין פלדמן (Sabin Feldman dye test) נחשב למהימן ביותר. מפעילים את הנסיוב החשוד על טפיל הטוקסופלזמה. ברגע שהטפיל נפגע, הוא סופח צבע. לכן, אם אין נוגדנים בנסיוב לא תהיה ספיחת צבע. בהדבקה טרייה הכיל גבוה - מעל 1/256. |
| − | ===אבחנת זיהום | + | ===אבחנת זיהום מולד=== |
| − | אבחנה טרום לידתית מבוססת על US, דיקור מי-שפיר | + | אבחנה טרום לידתית מבוססת על [[בדיקת על-שמע]] (US, {{כ}}Ultra-Sound), [[דיקור מי-שפיר]] ו[[דגימת דם עוברי]] (Cordocentesis). |
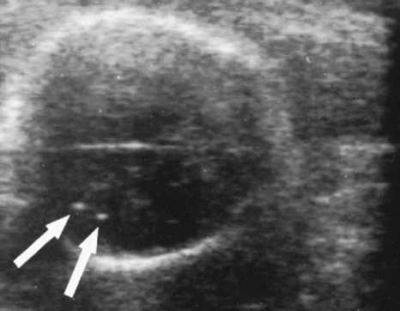
| − | סימנים | + | סימנים בבדיקת על-שמע: |
| − | * | + | *הגדלת חדרי המוח |
| − | * | + | *הסתיידויות מוחיות |
| − | * Microcephaly | + | *[[זעירות ראש]] (Microcephaly) |
| − | * | + | *מיימת |
| − | * | + | *הגדלת כבד וטחול |
| − | * | + | *פיגור בגדילה |
[[קובץ:טוקסופלזמה3.png|מרכז|400px]] | [[קובץ:טוקסופלזמה3.png|מרכז|400px]] | ||
| − | ניתן לבדוק נוכחות IgM בדם | + | ניתן לבדוק נוכחות IgM בדם העובר החל משבוע 20-22. ניתן להשתמש בדם העוברי להדבקת עכברים ובהמשך לבודד את הטפיל מדם העכבר. |
| − | Hohlfeld | + | Hohlfeld וחבריו זיהו גן סגולי של טוקסופלזמה באמצעות [[ריאקציית שרשרת של פולימרז]] (PCR, Polymerase Chain Reaction) ממי השפיר. כל בדיקות מי השפיר שביצעו ל-34 הילודים המזוהמים היו חיוביות בריאקציית שרשרת של פולימרז. התשובה התקבלה תוך 24 שעות. בהמשך, דיווחו Romand וחבריו על רגישות של 64% באבחנת זיהום מולד בטוקסופלזמה. לא היו תוצאות חיוביות שגויות, והערך מנבא חיובי היה 100%. |
| − | 100%. | ||
| − | הדגמת | + | הדגמת כיסתות של הטפיל בשליה או ברקמות אחרות של היילוד היא אבחנתית לזיהום מולד. |
== טיפול == | == טיפול == | ||
| − | בנשים שאינן מדוכאות חיסון, המחלה | + | בנשים שאינן מדוכאות חיסון, המחלה חולפת מעצמה ואין צורך בטיפול. |
| − | מדוכאות חיסון יטופלו ב- | + | מדוכאות חיסון יטופלו ב- [[Sulfadiazine]] (מנת העמסה של 4 גרם ואחריה 1 גרם 4 פעמים ביום), [[Daraprim]] {{כ}}(Pyrimethamine), בהתחלה 50-100 מ"ג (מיליגרם), ובהמשך 25 מ״ג ביום. הטיפול המשולב פוגע ביצור ה[[חומצה פולית|חומצה הפולית]] ולכן מוסיפים חומצה פולינית- [[Calcium Folinate]]. יש צורך לטפל גם אם התרחש זיהום חריף בהיריון. הטיפול באשה מפחית את הסיכון לזיהום מולד, ומפחית את שיעור הפגיעות לטווח ארוך (Sequelae). {{כ}}Daraprim אינו מומלץ בשליש הראשון להיריון, עקב אפשרות למְפַגֵּמות (Teratogenic). ניתן להשתמש ב-Sulfonamides, אם כי טיפול בתכשיר אחד פחות יעיל מטיפול משולב. |
| − | באירופה, נעשה שימוש נרחב spiramycins | + | באירופה, נעשה שימוש נרחב במקרוליד [[Rovamycine]]{{כ}}(spiramycins) בהיריון עם תוצאות מצוינות. התרופה מפחיתה את שיעור ההדבקה העוברית, אך לא מטפלת בעוברים חולים. |
| − | מומלץ להמשיך את הטיפול | + | מומלץ להמשיך את הטיפול ב-Rovamycine גם אם אין הוכחה להדבקת העובר בטוקסופלזמה, בשל האפשרות שההדבקה העוברית עלולה להופיע בשלב מאוחר יותר בהיריון. |
| − | מחקר | + | מחקר מ- 2007 (SYROCOT, {{כ}}Systematic Review on Congenital Toxoplasmosis) דיווח על קשר חלש בין טיפול מוקדם והפחתה בסיכון לזיהום מולד בטוקסופלזמה . |
| − | תינוקות עם זיהום מולד יטופלו | + | תינוקות עם זיהום מולד יטופלו בצורה חריפה בטיפול משולב עם Sulfadiazine{{כ}}, Daraprim ו- Calcium Folinate במשך שנה. |
| − | הטיפול המוקדם מפחית אך לא מונע לחלוטין סיבוכים מאוחרים כמו | + | הטיפול המוקדם מפחית, אך לא מונע לחלוטין, סיבוכים מאוחרים כמו דלקת דמית ורשתית. |
| − | מומלץ להימנע | + | מומלץ להימנע מכניסה להיריון למשך 6 חודשים לאחר הוכחה של זיהום חד בטוקסופלזמה. |
== פרוגנוזה == | == פרוגנוזה == | ||
גרסה מ־12:12, 6 ביולי 2013
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| זיהום בטוקסופלזמה - היבטים מיילדותיים | ||
|---|---|---|
| Toxoplasmosis - obstetric aspects | ||
| יוצר הערך | דר' מאור ממן | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – טוקסופלזמה
טוקסופלזמה (Toxoplasma gondii) הנו טפיל חד-תאי (Protozoan) אשר חתולים מהווים המאכסנים היחידים שלו. ההדבקה אפשרית מאכילת בשר נגוע בציסטות, או ממגע עם צואת חתולים. ל-80% מהנשים בגיל הפריון בצרפת יש נוגדנים כנגד טוקסופלזמה, ושכיחות טוקסופלזמה מולדת כפולה מזאת בארצות הברית. זיהום משמעותי בטוקסופלזמה מתרחש ב-1 מתוך 8,000 הריונות. רוב האנשים לאחר ההדבקה יהיו א-תסמיניים, אך כאשר תופיע מחלה תסמינית, היא תהיה לרוב דמויית מחלת הנשיקה (Mononucleosis), והאיברים שיפגעו לרוב יהיו: מוח, שליה, רשתית, שרירים משורטטים ושריר הלב. 40% מהילודים לאמהות עם זיהום חריף בטוקסופלסמה יוולדו עם עדות לזיהום, ופחות ממחצית הילודים שנדבקו יהיו תסמיניים בלידה.
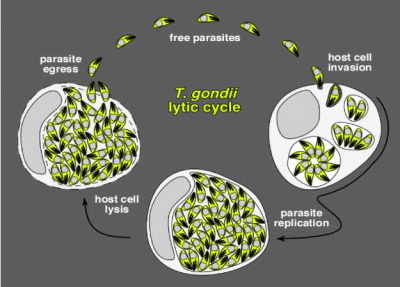
מעגל החיים של טוקסופלזמה
טוקסופלזמה הנו טפיל חד-תאי הקיים בשלוש צורות של מחזור חיים:
- טרופוזואיט {Trophozoite): טכיזואיט (Tachyzoite) שחודר ומתרבה תוך תאית במהלך זיהום
- ברדיזואיט (Bradyzoite): יוצר כִּיסְתות (Cyst) ברקמות במהלך זיהום חבוי (Latent)
- ספורוזואיט (Sporozoite): נמצא באואוציסט (Oocyst) בצורה שיכולה להיות עמידה לסביבה
מחזור החיים של הטפיל תלוי בחתולים, שהם המאכסנים היחידים שלו, והוא מתרבה בהם בצורה מינית. בסוף התהליך נוצרות אואוציסטות.
האואוציסטות נוצרות במעי של החתול ומופרשות בצואה. יונקים כמו בקר/ פרות בולעים את האואוציסטות ובמעי שלהם מתפרץ ה- Trophozoite שמתפשט לכל הגוף, ויוצר כיסתות במוח ובשרירים.
אפידמיולוגיה
ל- 15-50% מהאנשים בארצות הברית יש נוגדנים כנגד טוקסופלזמה. שכיחות הנוגדנים גבוהה באוכלוסיה במצב חברתי-כלכלי נמוך. טוקסופלזמה שכיחה יותר במערב אירופה, בעיקר בצרפת, שם נהוג לאכול בשר נא. ל-80% מהנשים בגיל הפריון בצרפת יש נוגדנים לטוקסופלזמה, ושכיחות טוקסופלזמה מולדת כפולה מזאת בארצות הברית.
שכיחות המרת נוגדנים (Seroconversion) במהלך היריון הנה כ- 5%. שיעור הזיהומים המולדים נע בין 1 ל- 10,000 לידות בארצות הברית, ועד 10 ל- 10,000 בצרפת. זיהום משמעותי בטוקסופלזמה מתרחש ב-1 מתוך 8,000 הריונות.
אטיולוגיה
בני אדם ויונקים אחרים נדבקים אך אינם מאפשרים רבייה מינית של הטפיל. ההדבקה אפשרית מאכילת בשר נגוע בכיסתות, או ממגע עם צואת חתולים. לאחר בליעת הטפיל, משתחררים טכיזואיטים התוקפים את תאי אפיתל המעי, חודרים אותו ומתפשטים בגוף דרך מחזור הדם. ההתרבות התוך תאית של הטפיל גורמת להרס התא, והאיברים שנפגעים לרוב הם: מוח, שליה, רשתית, שרירים משורטטים ושריר הלב.
מערכת החיסון מחסלת את מרבית הטכיזואיטים. מספר קטן מהם יכולים לשרוד ולהפוך לברדיזואיטים שייצרו כיסתות באיברים הנגועים.
הכיסתות נהרסות בחום (בישול), ומכאן ששיעור ההדבקה גבוה באזורים עם תנאים תברואתיים גרועים ובתנאי צפיפות.
קליניקה
רוב האנשים יהיו א-תסמיניים. כאשר תופיע מחלה תסמינית, המחלה תהיה לרוב דמויית מחלת הנשיקה. החיסוניות בפני טוקסופלזמה הנה מתווכת על ידי תגובה תאית (Cell-mediated), ולכן מדוכאי חיסון חשופים לזיהום חדש או לשפעול מחדש של זיהום ישן, שיתבטא לרוב בהפרעה נוירולוגית- דלקת המוח (Encephalitis), דלקת מוח וקרומי המוח (Meningoencephalitis) ומסה תוך גולגולתית. גם דלקת ריאות, דלקת שריר הלב וקשריות לימפה מוגדלות (Lymphadenopathy) נפוצים.
זיהום מולד בטוקסופלזמה
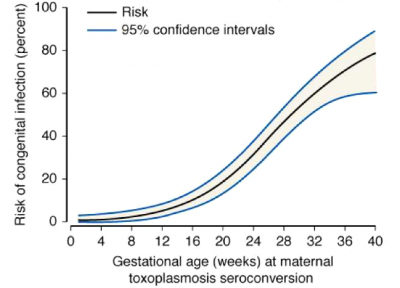
יתרחש באישה הרה עם זיהום חריף בטוקסופלזמה. זיהום כרוני או חבוי לא יגרמו לפגיעה בעובר, למעט אולי במדוכאי חיסון. 40% מהילודים לאמהות עם זיהום חריף בטוקסופלזמה יוולדו עם עדות לזיהום, ופחות ממחצית הילודים שנדבקו יהיו תסמיניים בלידה. הסיכון להדבקה עוברית עולה עם שבוע ההיריון, מ-6% בשליש הראשון להיריון ועד 72% בשבוע 36 להיריון.
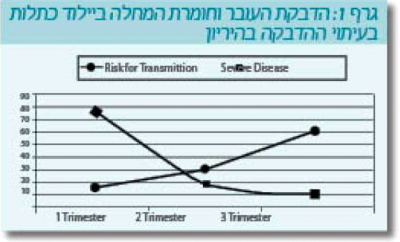
בעבודה של פרימן (2005 ,Freeman) על 386 נשים הרות שעשו המרת נוגדנים במהלך ההיריון, שיעור ההדבקה העוברית היה 11% כשהנשים חלו לפני שבוע 20, לעומת 45% אם ההדבקה הייתה לאחר שבוע 20. עם זאת, חומרת המחלה הייתה קשה יותר דווקא בהדבקות המוקדמות.
זיהום אימהי מעלה פי 4 את הסיכון ללידה מוקדמת לפני שבוע 37. רוב התינוקות שנדבקו יוולדו חסרי תסמינים חיצוניים מאפיינים. הם יוולדו לרוב במשקל נמוך, עם הגדלת כבד וטחול, צהבת ואנמיה.
סימנים נוספים של זיהום מולד כוללים: פריחה, מיימת, חום, הסתיידויות מוחיות סביב-חדריות (Periventricular calcifications), דלקת דמית ורשתית (Chorioretinitis), פרכוסים, הגדלת חדרי המוח (Ventriculomegaly), דלקת הענביה (Uveitis) , ופיגור שכלי. הדבקה בשלבי ההיריון המוקדמים יכולה לגרום להפלות ספונטניות ומות עובר.
השלשה הקלאסית הכוללת דלקת דמית ורשתית, הידרוקן הראש (Hydrocephalus) והסתיידויות מוחיות מופיעה בפחות מ-10% מהמקרים.
אבחנה
אבחנת זיהום אימהי
אבחנת זיהום חריף מבוססת על זיהוי אימונוגלובולין M (IgM, Immunoglobulin M), כיל מאוד גבוה של אימונוגלובולין G (IgG, Immunoglobulin G) או המרת נוגדנים.
IgM מופיעים תוך 10 ימים מההדבקה ונעלמים לאחר 3-4 חודשים. לעתים רחוקות נשארים לכל החיים.
IgG מופיעים לרוב 1-2 שבועות לאחר ההדבקה, מגיעים לשיא לאחר 1-2 חודשים, ולרוב נשארים לכל החיים. הזיקה (Avidity) של נוגדני IgG נמוכה בזיהום ראשוני, ועולה במהלך השבועות והחודשים שלאחר מכן. אם נמצא זיקה גבוהה, הזיהום התרחש לפני למעלה מ- 3-5 חודשים. אין תקניות (Standardisation) של בדיקות הסרולוגיה לטוקסופלזמה, ולכן כאשר מתקבלת אבחנה של זיהום חריף, יש לבצע בדיקה סרולוגית חוזרת, עדיף במעבדת ייחוס (Reference).
בקופות החולים בארץ, משתמשים בערכות מסחריות לזיהוי IgM, אך להן תוצאה חיובית שגויה של 50%. לעומתן, הערכה של IgG מדויקת, אך חסרונה בכך שאינה נותנת כיל. מעבדת הייחוס הנה המעבדה של אבו כביר.
מבחנים נוספים בהם ניתן להשתמש: אימונוגלובולין A (IgA, Immunoglobulin A), אימונוגלובולין E (IgE, Immunoglobulin E).
תבחין סבין פלדמן (Sabin Feldman dye test) נחשב למהימן ביותר. מפעילים את הנסיוב החשוד על טפיל הטוקסופלזמה. ברגע שהטפיל נפגע, הוא סופח צבע. לכן, אם אין נוגדנים בנסיוב לא תהיה ספיחת צבע. בהדבקה טרייה הכיל גבוה - מעל 1/256.
אבחנת זיהום מולד
אבחנה טרום לידתית מבוססת על בדיקת על-שמע (US, Ultra-Sound), דיקור מי-שפיר ודגימת דם עוברי (Cordocentesis).
סימנים בבדיקת על-שמע:
- הגדלת חדרי המוח
- הסתיידויות מוחיות
- זעירות ראש (Microcephaly)
- מיימת
- הגדלת כבד וטחול
- פיגור בגדילה
ניתן לבדוק נוכחות IgM בדם העובר החל משבוע 20-22. ניתן להשתמש בדם העוברי להדבקת עכברים ובהמשך לבודד את הטפיל מדם העכבר.
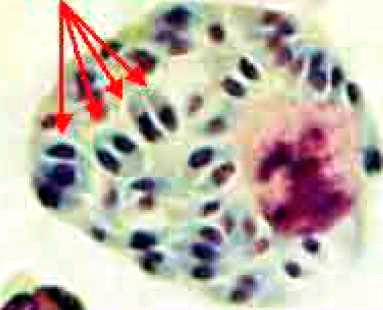
Hohlfeld וחבריו זיהו גן סגולי של טוקסופלזמה באמצעות ריאקציית שרשרת של פולימרז (PCR, Polymerase Chain Reaction) ממי השפיר. כל בדיקות מי השפיר שביצעו ל-34 הילודים המזוהמים היו חיוביות בריאקציית שרשרת של פולימרז. התשובה התקבלה תוך 24 שעות. בהמשך, דיווחו Romand וחבריו על רגישות של 64% באבחנת זיהום מולד בטוקסופלזמה. לא היו תוצאות חיוביות שגויות, והערך מנבא חיובי היה 100%.
הדגמת כיסתות של הטפיל בשליה או ברקמות אחרות של היילוד היא אבחנתית לזיהום מולד.
טיפול
בנשים שאינן מדוכאות חיסון, המחלה חולפת מעצמה ואין צורך בטיפול.
מדוכאות חיסון יטופלו ב- Sulfadiazine (מנת העמסה של 4 גרם ואחריה 1 גרם 4 פעמים ביום), Daraprim (Pyrimethamine), בהתחלה 50-100 מ"ג (מיליגרם), ובהמשך 25 מ״ג ביום. הטיפול המשולב פוגע ביצור החומצה הפולית ולכן מוסיפים חומצה פולינית- Calcium Folinate. יש צורך לטפל גם אם התרחש זיהום חריף בהיריון. הטיפול באשה מפחית את הסיכון לזיהום מולד, ומפחית את שיעור הפגיעות לטווח ארוך (Sequelae). Daraprim אינו מומלץ בשליש הראשון להיריון, עקב אפשרות למְפַגֵּמות (Teratogenic). ניתן להשתמש ב-Sulfonamides, אם כי טיפול בתכשיר אחד פחות יעיל מטיפול משולב.
באירופה, נעשה שימוש נרחב במקרוליד Rovamycine(spiramycins) בהיריון עם תוצאות מצוינות. התרופה מפחיתה את שיעור ההדבקה העוברית, אך לא מטפלת בעוברים חולים.
מומלץ להמשיך את הטיפול ב-Rovamycine גם אם אין הוכחה להדבקת העובר בטוקסופלזמה, בשל האפשרות שההדבקה העוברית עלולה להופיע בשלב מאוחר יותר בהיריון.
מחקר מ- 2007 (SYROCOT, Systematic Review on Congenital Toxoplasmosis) דיווח על קשר חלש בין טיפול מוקדם והפחתה בסיכון לזיהום מולד בטוקסופלזמה .
תינוקות עם זיהום מולד יטופלו בצורה חריפה בטיפול משולב עם Sulfadiazine, Daraprim ו- Calcium Folinate במשך שנה.
הטיפול המוקדם מפחית, אך לא מונע לחלוטין, סיבוכים מאוחרים כמו דלקת דמית ורשתית.
מומלץ להימנע מכניסה להיריון למשך 6 חודשים לאחר הוכחה של זיהום חד בטוקסופלזמה.
פרוגנוזה
דגלים אדומים
מקרה
דגשים לבירור מקרה של אישה עם IgM ו- IgG חיוביים בטרימסטר ראשון:
- אנמנזה
- סרולוגיה קודמת.
- מחלת חום לאחרונה.
- בלוטות מוגדלות?
- חשיפה לחתול או כלב. (כלבים מדביקים מאוד).
- בדיקות
- בדיקה חוזרת במעבדת הרפרנס.
- טיטר סבין פלדמן.
- Avidity של הנוגדנים.
- במידה ותבחין SB חיובי בטיטר גבוה מעל 1/256, ואבידיות נמוכה נתחיל טיפול בספירמצין.
- נמליץ על שקיפות עורפית ומעקב סונוגרפי.
- טיפול
- טיפול בספירמיצין ״משך עד לדיקור.
- אם דיקור חיובי בשבוע 18 - הפרוגנוזה גרועה ונמליץ על הפסקת היריון. אם האישה תחליט להמשיך את ההיריון, נמליץ על טיפול משולש עד ללידה.
- אם הדיקור שלילי, תמשיך טיפול בספירמיצין עד ללידה.
ביבליוגרפיה
- Gabbe, Williams 23rd 1226
ראו גם
- לנושא הקודם: זיהום בנגיף הציטומגלו בהיריון - Cytomegalovirus infection during pregnancy
- לנושא הבא: זיהום בפרווירוס B19 בהיריון - Parvovirus B19 infection during pregnancy
המידע שבדף זה נכתב על ידי ד"ר מאור ממן, מרכז רפואי רבין, בילינסון-השרון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק