דיכאון - בחירת טיפול תרופתי מבוסס אבחנה ותסמינים קליניים - Depression - model for selection of treatment
| דיכאון: בחירת טיפול תרופתי מבוסס אבחנה ותסמינים קליניים | ||
|---|---|---|
| Depression: Model for selection of treatment | ||
| יוצר הערך | ד"ר טוביה וינברגר, ד"ר זאב וינר | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – דיכאון
דיכאון הוא תסמונת שכיחה מאוד ברפואה ראשונית, ולרשות הרופא המטפל עומדות היום תרופות רבות בעלות יעילות דומה. יש לנסות ולהתאים לכל מטופל את התרופה המתאימה ביותר. יש להתחשב בנתונים כגון: תועלת בהתאם לתסמינים הנתונים באותו המטופל, פרופיל (Profile) תופעות הלוואי ועלות התרופה.
תהליך בחירת הטיפול התרופתי
תהליך בחירת הטיפול התרופתי [דוגמת IBS (Inflammatory Bowel Disease) ו-Renal Colic[1]:
בעבודה זו נבחן מודל (Model) בחירת הטיפול התרופתי הנסמך על עמדותיו של הרופא, נורמות (Norms) וניסיון אישי עם תרופות. השתתפו 169 רופאים שהתבקשו להעריך את מרכיבי המודל לבחירת הטיפול התרופתי. ניתנו 3 אפשרויות תרופתיות לכל מחלה. הרופאים הביעו את ציפיותיהם לגבי תוצאות הטיפול, עד כמה מקובל הטיפול המוצע, בקשת המטופל והניסיון האישי. הם נתבקשו לכמת כל שיקול מאלו שהוצעו.
ההשפעה של בקשת המטופל הייתה זניחה בבחירת הטיפול התרופתי. נמצא כי בחירת התרופה הייתה קשורה יותר לציפיות הרופא מיעילותה מאשר לציפיות הרופא לגבי תופעות הלוואי שלה. מידע לגבי עלויות הטיפול לא היווה שיקול בשינוי הטיפול הנבחר, אלא אם הנורמות והערכים השתנו. חשיבות רבה הייתה לסביבה המקצועית שהשפיעה על בחירת התרופה יותר מהנטייה האישית של הרופא.
במחקר זה הועלתה ההשערה שבחירת הטיפול התרופתי היא תהליך עם היגיון מובנה. בעקבות כך פותח מודל המתבסס על ציפיות הרופא מהתרופה ועל ניסיונו האישי. תוצאות המחקר מצביעות על כך שישנן מחלות שבהן תהליך הבחירה הוא הגיוני ומתאים למודל ובמחלות מסוימות אחרות תהליך הבחירה אינו מתאים למודל והוא פחות מובנה.
תהליך בחירת טיפול אנטי-דיכאוני[2]
מטרת המחקר הייתה לבחון איך מושפע תהליך בחירת התרופה האנטי-דיכאונית (Antidepressant) על ידי עמדות הקלינאי לגבי תכונות התרופה האנטי-דיכאונית, כאשר מטפלים בדיכאון מז’ורי (Major depression). נבדקו 273 קלינאים שעברו קורס פסיכו-פרמקולוגי (Psychopharmacological). הם נתבקשו לענות על שאלון על מנת לבחון את הניסיון המעשי ואת העמדות שלהם לגבי טיפול תרופתי נוגד דיכאון.
תוצאות המחקר הדגימו שרוב הקלינאים דירגו את שיקוליהם בבחירת התרופה בסדר יורד כדלהלן:
57.3 אחוזים - יעילות התרופה, 23 אחוזים - בטיחות התרופה, 9.4 אחוזים - סבילות, 5.2 אחוזים - מהירות ההשפעה ו-4.9 אחוזים דירגו את העלות של התרופה כגורם החשוב פחות בתהליך בחירת הטיפול התרופתי האנטי-דיכאוני.
תהליך בחירת הטיפול האנטי-דיכאוני על פי תסמיני המטופל[3]
|
|
- יעילות התרופה, בטיחותה, סבילותה, מהירות השפעתה ומחירה, ההנחיות הקליניות והמלצות האיגודים,[4] מהווים שיקולים בתהליך בחירת הטיפול התרופתי נוגד דיכאון. מאחר שהיצע התרופות נוגדות הדיכאון והחרדה העומד לרשות הרופא הולך ומתרחב והבדלי היעילות אינם משמעותיים, הופך תהליך הבחירה בתרופה למסובך יותר. גם עצם ההחלטה וההנחיות הקליניות שנבנו כחלק מהרפואה מבוססת עובדות, לא נותנים מענה מספק לקלינאי, והשאלה באיזו תרופה להתחיל או לאיזו תרופה להחליף אם נכשלה הראשונה בעינה עומדת.[5][6] על מנת להתגבר על הקושי ולתת כלי ניווט נוסף בידי הרופא, מוצע התהליך כלהלן: קביעת אבחנה לפי ה-DSM (Diagnostic and Statistical Manual of Mental Disorders). האבחנות הפסיכיאטריות (Psychiatrist) הן פנומנולוגיות (Phenomenological) ומבוססות על זיהוי צבר סימנים ותסמינים המופקים באנמנזה (Anamnesis, History) ובבדיקה, ואלה מתגבשים לאבחנה
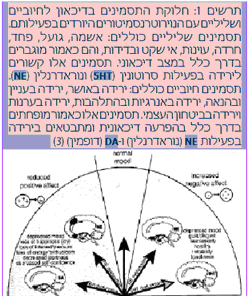
- "פירוק" האבחנה הראשית למרכיביה התסמיניים המשבשים את חייו של המטופל הנתון
- חלוקת התסמינים לשתי קבוצות: חיוביים ושליליים (תרשים 1). ההפרעה הדיכאונית מתבטאת בהפחתה בתסמינים החיוביים והגברת התסמינים השליליים
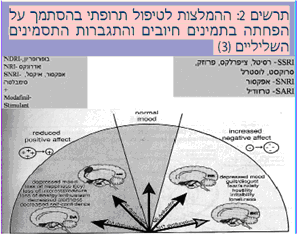
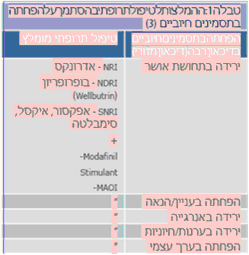
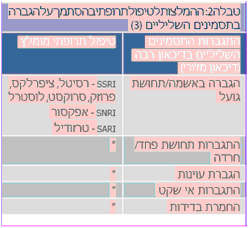
- בחירת התרופה בהתבסס על הפרופיל התסמיני והמנגנון הנוירופיזיולוגי (Neurophysiological) (תרשים 2, טבלאות 3, 4)
הפחתת תסמינים חיוביים קשורה בהפרעה באיזון Dopamine ו-Noradrenaline. לפיכך מטופלים הסובלים בעיקר מהפחתת התסמינים החיוביים יטופלו בעדיפות בתכשירים המשפיעים על הנוירוטרנסמיטורים (Neurotransmitters) הללו כגון: NDRI (Norepinephrine–Dopamine Reuptake Inhibitor), SNRI (Serotonin–Norepinephrine Reuptake Inhibitors), NRI (Norepinephrine Reuptake Inhibitor), MAOI (Monoamine Oxidase Inhibitors) (תרשים 2, טבלאות 4,3).
הגברת התסמינים השליליים קשורה בהפרה באיזון ה-Serotonin וה-Noradrenaline. לפיכך מטופלים הסובלים בעיקר מהגברת התסמינים השליליים, יטופלו בעדיפות בתכשירים מקבוצות המשפיעות על הנוירוטרנסמיטורים הללו כגון: SSRI (Selective Serotonin Reuptake Inhibitors), SNRI ,SARI (Serotonin Antagonist and Reuptake Inhibitors) (תרשים 2, טבלאות 3, 4).
כאשר המטופל סובל הן מהפחתה של התסמינים החיוביים והן מהתגברות התסמינים השלילים, או לחלופין הפחתת אפקט (Effect) חיובי כתופעת לוואי של SSRI או SNRI (יכולים להפחית Dopamine), יש היגיון קליני, לשקול את 2 זרועות הטיפול יחד.
לתהליך המצוין אין עדיין בסיס מחקרי מוצק דיו, אולם הוא נתמך בניסיון קליני ובעמדתם של מובילים בפסיכו-נוירופרמקולוגיה (Psycho-neuropharmacology)[3]
משמעות תהליך בחירת הטיפול
ההבדלים הקיימים ביעילות בין התרופות האנטי-דיכאוניות החדשות הם בעלי משמעות מוגבלת,[4][7] וזמן התגובה לטיפול יכול להתארך למספר שבועות.[8] בעקבות כך יש עניין להעריך את יעילות התרופה בהקדם, ואם אין תגובה לטיפול התרופתי, להחליפה באחרת, על מנת לקצר את מידת הסבל של המטופל, הנובע מההפרעה הדיכאונית. המאמר מציע הליך קליני מבוסס תיאוריה פסיכו-פיזיולוגית (Psychophysiological) לבחירת הטיפול התרופתי הניתן בדיכאון מז’ורי במרפאה הראשונית. רוב העבודות שפורסמו מתייחסות לחלק מהתהליך או לחלק ממאפייני התרופה, בלי להתייחס לעובדה שאין דיכאונו של מטופל אחד דומה למשנהו והפרופיל התסמיני שונה, למרות היותם חולקים אבחנה זהה. התהליך המוצע מתאפיין בבניית אבחנה ראשית פרוקה לתסמינים, חלוקתם לתסמינים שליליים וחיוביים והתאמת הטיפול התרופתי לפי הנוירוטרנסמיטורים האחראים. מעבר לכך, התהליך המוצע מאפשר בניית קשר טיפולי משמעותי יותר הנבנה מתוך הבירור הפרטני והמעמיק של התסמינים הקליניים,[7] מייצר ציפייה לריפוי,[9] וכך משפר את הסיכוי להשגת שיתוף פעולה ודבקות בטיפול התרופתי.
ביבליוגרפיה
- Denig P, Haaijer-Ruskamp FM, Zijsling DH. How physicians choose drugs. Soc Sci Med 1988;27(12):1381-1386
- Papakostas GI, Lindsay A, et al. A survey of five antidepressant properties influencing clinician’s treatment choices in MDD. Neuropsychiatr Dis Treat 2007;3(1):169–172
- Stephen M. Stahl’s Essential Psychopharmacology, Neuroscience Basis and Practical Applications. Stahl Third Edition, New York, Cambridge university press 2008;453-666
- Rush AJ, STAR D. What Have We Learned? Am J Psychiatry 2007;164:201-204
- Little A. Treatment-resistant depression. Am Fam Physician 2009;15:80(2):167-172
- Fleurence R, Williamson R, Jing Y, et al. A systematic review of augmentation strategies for patients with major depressive disorder. Psychopharmacol Bull 2009;42(3):57-90
- Gourion D. Antidepressants and their onset of action: A major clinical, methodological and pronostical issue. Encephale 2008;34(1):73-81. Epub 2008
- Mller HJ. Antidepressants: Controversies about their efficacy in depression, their effect on suicidality and their place in a complex psychiatric treatment approach. World Journal of Biological Psychiatry 2009;10(3):180-195
- Gleason M, Harper F, Eggly S, et al. The influence of patient expectations regarding cure on treatment decisions. Patient Education and Counseling 75:2:263-269
הערות שוליים
- ↑ Denig P, Haaijer-Ruskamp FM, Zijsling DH. How physicians choose drugs. Soc Sci Med 1988;27(12):1381-1386.
- ↑ Papakostas GI, Lindsay A, et al. A survey of five antidepressant properties influencing clinician’s treatment choices in MDD. Neuropsychiatr Dis Treat 2007;3(1):169–172.
- ↑ 3.0 3.1 Stephen M. Stahl’s Essential Psychopharmacology, Neuroscience Basis and Practical Applications. Stahl Third Edition, New York, Cambridge university press 2008;453-666.
- ↑ 4.0 4.1 Rush AJ, STAR D. What Have We Learned? Am J Psychiatry 2007;164:201-204.
- ↑ Little A. Treatment-resistant depression. Am Fam Physician 2009;15:80(2):167-172.
- ↑ Fleurence R, Williamson R, Jing Y, et al. A systematic review of augmentation strategies for patients with major depressive disorder. Psychopharmacol Bull 2009;42(3):57-90.
- ↑ 7.0 7.1 Mller HJ. Antidepressants: Controversies about their efficacy in depression, their effect on suicidality and their place in a complex psychiatric treatment approach. World Journal of Biological Psychiatry 2009;10(3):180-195.
- ↑ Gourion D. Antidepressants and their onset of action: A major clinical, methodological and pronostical issue. Encephale 2008;34(1):73-81. Epub 2008.
- ↑ Gleason M, Harper F, Eggly S, et al. The influence of patient expectations regarding cure on treatment decisions. Patient Education and Counseling 75:2:263-269.
קישורים חיצוניים


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק