טיפול פולשני לא-כירורגי בחסימה ממארת של דרכי המרה - Invasive non surgical treatment of malignant biliary tract obstruction
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של כיס המרה ודרכי המרה | |
חסימה ממארת של דרכי המרה אינה מצב נדיר. מרבית החולים המגיעים לטיפול בגלל צהבת חסימתית סובלים משאת של ראש הלבלב, שהיא השביעית בשכיחותה בין השאתות הממאירות. במיעוטם תאובחן חסימה על-ידי שאת ראשונית של דרכי המרה (Cholangiocarcinoma). שאתות אלה נדירות יחסית, ומהוות רק 2.8% מכלל השאתות במערכת העיכול. שאת ראש הלבלב ניתנת לכריתה רק ב- 10-20% מהחולים, ושיעור ההישרדות בחיים לחמש שנים הוא 1% בלבד.
אורך החיים הממוצע לאחר קביעת האבחנה הוא כשישה חודשים, ורק 17% מהחולים נותרים בחיים שנה לאחר קביעת האבחנה. השיעור הנמוך של החולים המתאימים לכריתת שאת כזו הביא בהכרח לשיעור גבוה של ניתוחים להקלה (פליאטיביים). הגישה המקובלת היתה להטות את זרם המרה למעי, ובדרך כלל בוצע מעקף בין המרירה (כיס המרה) למעי.
שאתות דרכי המרה, למרות התנהגותן הביולוגית החמורה פחות מזו של שאתות הלבלב, קשות יותר לכריתה מבחינה טכנית, ורק 20% מהחולים מתאימים לניתוח זה.
בחולים שלא התאימו לכריתה, היו גם ניתוחי מעקף קשים ומסובכים. נמצא כי פעולות ניתוחיות אלה כרוכות בשיעורי תחלואה ותמותה גבוהים, דבר שהביא לחיפוש שיטות טובות יותר ובייחוד שיטות לא-ניתוחיות.
ניקוז מקל של דרכי המרה הוא לעתים אפשרות הטיפול היחידה בחסימת דרכי המרה הנובעת מממאירות. פעולה מקלה היא שתבטיח לחולה איכות חיים ומיעוט סיבוכים בשארית חייו. מאחר שניקוז ניתוחי היה כרוך בשיעורים גבוהים של תמותה ותחלואה, תלו תקוות רבות בפעולות ניקוז שאינן ניתוחיות. אולם, גם שיטות אלה אינן נעדרות סיבוכים, תחלואה ותמותה.
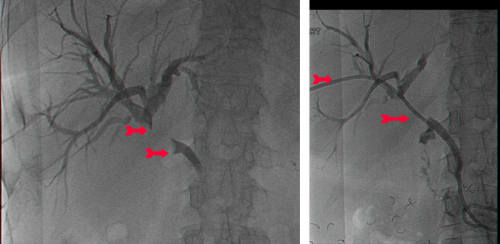
שיטה נוספת לניקוז דרכי המרה תוארה בראשונה ב- 1980. בשיטה זו דרכי המרה החסומות מנוקזות בעזרת תותב שהוחדר ישירות דרך פטמת ווטר (Vater) לתוך צינור המרה המשותף. החדרת התותב בוצעה בעזרת אנדוסקופ במהלך ERCP (תצלום 53.8). הפעולה מצליחה ב- 90% מהמקרים, ושכיחות התחלואה היא 10%. התמותה המדווחת בעקבות פעולה זו היא בשיעור 2%, והתמותה הסב-פעולתית (בתוך 30 יום) היא בשיעור של כ- 10%. הסיבוך השכיח ביותר הוא דלקת עולה בדרכי המרה (8%). סיבוך שכיח נוסף הוא חסימת התותב וצהבת חסימתית גוברת.
פעולות להקלה יכולות להתבצע גם דרך ה- PTC (Percutaneous transhepatic cholangiogram). לאחר הדגמת דרכי המרה מחדירים צינורית קשיחה שבה נקבים רבים, ובשיטה מיוחדת, בהנחיית שיקוף, חודרים את השאת החוסמת ומעבירים חלק מהצינור מעבר לחסימה, כך שהמרה יכולה לזרום דרך נקבים אלה לתוך התריסריון. שיטה זו חוסכת ניתוח בשלביה המתקדמים של המחלה.
- סיבוך העיקרי, המביא לאשפוזים חוזרים לצורך טיפולים שונים והגורם העיקרי למוות, הוא זיהום דרכי המרה. בסקירת 500 חולים שבהם בוצע ניקוז מלעורי של דרכי המרה, נע שיעור הזיהומים העולים בדרכי המרה (Ascending cholangitis) בין 14.5% ל- 50%. השיעור הגבוה של זיהום דרכי המרה לאחר ניקוז מלעורי מוסבר בגורמים הקשורים במצבו החיסוני של החולה ובגורמים הקשורים בניקוז, כגון סתימת הנקז, חסימות תוך-כבדיות מרובות שלא כולן מנוקזות, חוסר חורים בנקז או הפרשי לחצים המפריעים לזרימה חופשית של המרה. סתימת הצנתר, מצריכה שטיפות חוזרות ולפעמים החלפתו בחדש.
- אחת הבעיות בנקזים חיצוניים (Percutaneous transhepatic drain - PTD) היא יציאת הצנתר ממקומו עקב קיבוע לקוי. המחייבת הוצאתו והחדרת נקז חדש במקומו.
ראו גם
- לנושא הקודם: שאתות של דרכי המרה - Biliary tract tumors
- לנושא הבא: סיבוכים טרום ובתר-ניתוחיים עקב צהבת חסימתית - Presurgical and post surgical comlications due to obstructive jaundice
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של התעלה האנלית
- לפרק הבא: כירורגיה של הלבלב
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק