הבדלים בין גרסאות בדף "מערך הטיפול התזונתי במנותחים בריאטריים - מבוא"
מ (removed Category:תזונה using HotCat) |
|||
| (5 גרסאות ביניים של 2 משתמשים אינן מוצגות) | |||
| שורה 9: | שורה 9: | ||
{{הרחבה|ניתוח בריאטרי}} | {{הרחבה|ניתוח בריאטרי}} | ||
==היארעות השמנת יתר חולנית - השלכות וטיפול - The incidence of morbid obesity - implications and treatment== | ==היארעות השמנת יתר חולנית - השלכות וטיפול - The incidence of morbid obesity - implications and treatment== | ||
| − | הימצאות ההשמנה המוגדרת כערך (Body Mass Index (BMI של מעל ל-30 ק"ג/מ<sup>2</sup> עלתה באופן דרמטי בעשורים האחרונים ואף כמעט והכפילה את עצמה בין השנים 1980 ועד לשנת 2008 {{הערה|שם=הערה1|astien M, Poirier P, Lemieux I, Despres JP. Overview of epidemiology and contribution of obesity to cardiovascular disease. Prog Cardiovasc Dis. 2014;56(4): 369-81.}}. ההמצאות הגבוהה ביותר של השמנה קיימת | + | הימצאות ההשמנה המוגדרת כערך (Body Mass Index ([[BMI]] של מעל ל-30 ק"ג/מ<sup>2</sup> (קילוגרם/מטר רבוע) עלתה באופן דרמטי בעשורים האחרונים ואף כמעט והכפילה את עצמה בין השנים 1980 ועד לשנת 2008{{הערה|שם=הערה1|astien M, Poirier P, Lemieux I, Despres JP. Overview of epidemiology and contribution of obesity to cardiovascular disease. Prog Cardiovasc Dis. 2014;56(4): 369-81.}}. ההמצאות הגבוהה ביותר של [[השמנה - Obesity|השמנה]] קיימת בארצות הברית (ארצות הברית), שם קרוב ל-30 אחוזים מהאוכלוסייה הבוגרת סובלת מהשמנה ומעל כ-6 אחוזים מהאוכלוסייה סובלת מ[[השמנת יתר חולנית]] המוגדרת כערך BMI מעל ל־40 ק"ג/מ<sup>2</sup>{{הערה|שם=הערה1}}. ההערכות הן שכ-300–500 מיליון אנשים בעולם סובלים מהשמנה ועוד מעל ל-1.5 מיליארד אנשים בעולם סובלים מ[[עודף משקל]] המוגדר כערך BMI של מעל ל-25 ק"ג/מ<sup>2</sup>{{הערה|שם=הערה2|O'Brien PE. Controversies in bariatric surgery. Br J Surg.2015;102(6):611-8.}}{{הערה|שם=הערה3|Rizzello M, De Angelis F, Campanile FC, Silecchia G. Effect of gastrointestinal surgical manipulation on metabolic syndrome:a focus on metabolic surgery. Gastroenterol Res Pract. 2012;2012:670418.}}. בישראל, נתוני סקר בנושא ידע, עמדות והתנהגויות בריאות שפורסם בשנת 2011 על ידי המרכז הלאומי לבקרת מחלות והמחלקה לחינוך וקידום בריאות במשרד הבריאות, מראים כי 50 אחוזים מהאוכלוסייה בעלי עודף משקל או השמנה, 34 אחוזים בעלי עודף משקל ו-16 אחוזים סובלים מהשמנה{{הערה|שם=הערה4|[http://www.health.gov.il/PublicationsFiles/health2013.pdf בריאות 2013]}}. |
| − | להשמנה ידועות השלכות בריאותיות ופסיכוסוציאליות משמעותיות. היא קשורה לעלייה מובהקת בסיכון לתחלואה נלוות כמו [[סוכרת]], [[מחלות לב]], [[יתר לחץ דם]] ולתמותה כללית {{הערה|שם=הערה5|Mechanick JI1, Youdim A, Jones DB, Garvey WT, Hurley DL, McMahon MM, Heinberg LJ, Kushner R, Adams TD, Shikora S, Dixon JB, Brethauer S; American Association of Clinical Endocrinologists; Obesity Society; American Society for Metabolic & Bariatric Surgery. Clinical practice guidelines for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient-2013 update: cosponsored by American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery. Obesity (Silver Spring). 2013;21(1):S1-27.}}, כאשר השמנת יתר חולנית קשורה ליותר מ-2.5 מיליון מקרי תמותה בשנה בעולם {{הערה|שם=הערה3}}. יתר על כן, השמנת יתר חולנית קשורה לתמותה מוקדמת ומעריכים כי אורך חייו של גבר בן 25 שנה הסובל מהשמנת יתר חולנית יהיו קצרים ב-12 שנה מבני גילו {{הערה|שם=הערה3}}. להשמנה ישנה גם השפעה כלכלית רבה והיא אחראית לכ- | + | להשמנה ידועות השלכות בריאותיות ופסיכוסוציאליות משמעותיות. היא קשורה לעלייה מובהקת בסיכון לתחלואה נלוות כמו [[סוכרת]], [[מחלות לב]], [[יתר לחץ דם]] ולתמותה כללית{{הערה|שם=הערה5|Mechanick JI1, Youdim A, Jones DB, Garvey WT, Hurley DL, McMahon MM, Heinberg LJ, Kushner R, Adams TD, Shikora S, Dixon JB, Brethauer S; American Association of Clinical Endocrinologists; Obesity Society; American Society for Metabolic & Bariatric Surgery. Clinical practice guidelines for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient-2013 update: cosponsored by American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery. Obesity (Silver Spring). 2013;21(1):S1-27.}}, כאשר השמנת יתר חולנית קשורה ליותר מ-2.5 מיליון מקרי תמותה בשנה בעולם{{הערה|שם=הערה3}}. יתר על כן, השמנת יתר חולנית קשורה לתמותה מוקדמת ומעריכים כי אורך חייו של גבר בן 25 שנה הסובל מהשמנת יתר חולנית יהיו קצרים ב-12 שנה מבני גילו{{הערה|שם=הערה3}}. להשמנה ישנה גם השפעה כלכלית רבה והיא אחראית לכ-2–10 אחוזים מהוצאות הבריאות הלאומיות בארצות הברית ומדינות מערב אירופה{{הערה|שם=הערה6|Handzlik-Orlik G, Holecki M, Orlik B, Wylezot M, Dutawa J. Nutrition management of the post-bariatric surgery patient. Nutr Clin Pract.2015;30(3):383- 92.}}. |
| − | טיפול שמרני בהשמנה כולל שינויים באורח חיים, בהם [[דיאטה]] ו[[פעילות גופנית]] | + | טיפול שמרני בהשמנה כולל שינויים באורח חיים, בהם [[דיאטה]] ו[[פעילות גופנית]] ולעיתים אף טיפול תרופתי, המביאים לירידה ממוצעת של 5–10 אחוזים במשקל ולרוב מסתיימים בכישלון, בעיקר במטופלים הסובלים מהשמנת יתר חולנית{{הערה|שם=הערה6}}. |
| − | ניתוחים בריאטרים נחשבים | + | ניתוחים בריאטרים נחשבים לפתרון האפקטיבי ביותר להשמנת יתר חולנית בהיבט של [[ירידה במשקל]] וכן בשיפור תחלואה נלוות, הפחתת תמותה ושיפור באיכות החיים{{הערה|שם=הערה7|Mechanick JI, Kushner RF, Sugerman HJ, Gonzalez-Campoy JM, Collazo-Clavell ML, Guven S, Spitz AF, Apovian CM, Livingston EH, Brolin R, Sarwer DB, Anderson WA, Dixon J. American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery Medical guidelines for clinical practice for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient. Endocr Pract. 2008;14 Suppl 1:1-83.}}. שיפור בתחלואה נלוות מוגדר כשיפור במדדי המחלה על פי המדדים המקובלים להערכה זו או כהעלמות המחלה. קיים טווח גדול יחסית בתיעוד שיפור או העלמות של התחלואות נלוות להשמנה בין מחקרים שונים. הסיבה לכך היא ההבדלים בין המחקרים השונים מבחינת גודל והרכב אוכלוסיית המחקר, משך המעקב, הגדרת המדדים ושיטות המדידה. |
| − | המכניזם בו פועל הניתוח הבריאטרי מורכב ואינו ידוע בחלקו, אך כולל שינויים | + | המכניזם בו פועל הניתוח הבריאטרי מורכב ואינו ידוע בחלקו, אך כולל שינויים ב[[תזונה - Nutrition|תזונה]] ובהרגלי החיים, שינויים בספיגה של נוטריאנטים, שינויים אנטומים במערכת העיכול אשר מביאים לשינויים בהפרשת הורמוני המעי, שינויים במלחי המרה ושינויים בהרכב חיידקי המעי{{הערה|שם=הערה8|Sweeney TE, Morton JM. Metabolic surgery: action via hormonal milieu changes, changes in bile acids or gut microbiota? A summary of the literature. Best practice & research Clinical gastroenterology. 2014;28(4):727-40.}}. |
| − | טיפול כירורגי בהשמנה החל בשנות החמישים עם ניתוח ה- Jejunoileal Bypass שהביא לירידה במשקל, אך במקביל גם לסיבוכים רבים {{הערה|שם=הערה7}}. במהלך שנות ה - 70 החלו לבצע את ניתוחי המעקפים, אשר התפתחו במספר שלבים לאלה המבוצעים | + | טיפול כירורגי בהשמנה החל בשנות החמישים עם ניתוח ה-Jejunoileal Bypass שהביא לירידה במשקל, אך במקביל גם לסיבוכים רבים{{הערה|שם=הערה7}}. במהלך שנות ה-70 החלו לבצע את ניתוחי המעקפים, אשר התפתחו במספר שלבים לאלה המבוצעים{{הערה|שם=הערה2}}{{הערה|שם=הערה9|Snyder B, Wilson T, Mehta S, Bajwa K, Robinson E, Worley T, Aluka K, Wolin-Riklin C, Wilson E. Past, present, and future: Critical analysis of use of gastric bands in obese patients. Diabetes Metab Syndr Obes. 2010; 3:55-65.}}{{הערה|שם=הערה10|Hess DS, Hess DW. Biliopancreatic diversion with a duodenal switch. Obes Surg. 1998;8(3):267-82.}}{{הערה|שם=הערה11|Rosenthal RJ' International Sleeve Gastrectomy Expert Panel, Diaz AA, Arvidsson D, Baker RS, Basso N, Bellanger D, Boza C, El Mourad H, France M, Gagner M, Galvao-Neto M, Higa KD, Himpens J, Hutchinson CM, Jacobs M, Jorgensen JO, Jossart G, Lakdawala M, Nguyen NT, Nocca D, Prager G, Pomp A, Ramos AC, Rosenthal RJ, Shah S, Vix M, Wittgrove A, Zundel N. International Sleeve Gastrectomy Expert Panel Consensus Statement: best practice guidelines based on experience of >12,000 cases. Surg Obes Relat Dis. 2012;8(1):8-19.}}. המעבר לניתוח בשיטה ה[[לפרוסקופיה|לפרוסקופית]] (זעיר פולשנית) המקובל, הוריד באופן משמעותי את הסיכונים והתמותה מהניתוחים הבריאטרים והוביל לעלייה חדה במספר הניתוחים המבוצעים בישראל ומחוץ לה בעשור האחרון. כך למשל, בשנת 2003 בוצעו ברחבי העולם כ-146,000 ניתוחים בריאטריים ובשנת 2013 כ-468,609 {{כ}}{{הערה|שם=הערה12|Angrisani L, Santonicola A, Iovino P, Formisano G, Buchwald H, Scopinaro N. Bariatric Surgery Worldwide 2013. Obes Surg. 2015;25(10):1822-32.}}. ביוני 2013 החל לפעול רשם לניתוחים בריאטרים בישראל מטעם משרד הבריאות ועל פיו מספר הניתוחים הבריאטריים שבוצעו בישראל בשנת 2014 היה כ-8,841 ניתוחים{{הערה|שם=הערה13|הרשם הלאומי לניתוחים בריאטרים [http://www.health.gov.il/PublicationsFiles/bariatric_2014.pdf דיווח על מנותחים לשנת 2014]}}. ניכר כי אחוז הניתוחים בישראל בהשוואה לגודל האוכלוסייה הוא בין הגבוהים בעולם{{הערה|שם=הערה12}}. |
==ניתוחים בריאטריים - הטיפול הכירורגי בהשמנה - Bariatric surgeries - the surgical treatment of obesity== | ==ניתוחים בריאטריים - הטיפול הכירורגי בהשמנה - Bariatric surgeries - the surgical treatment of obesity== | ||
| − | |||
| − | |||
[[קובץ:בריאטרי1.jpg|מרכז|550 פיקסלים]] | [[קובץ:בריאטרי1.jpg|מרכז|550 פיקסלים]] | ||
| + | ההתוויות הרפואיות לביצוע ניתוח בריאטרי ראשוני במבוגרים (מעל גיל 18) על פי משרד הבריאות הישראלי הן: BMI מעל 40 ק"ג/מ<sup>2</sup> או BMI בין 35–40 ק"ג/מ<sup>2</sup> אשר מלווה בלפחות אחת מהתחלואות הנלוות הבאות: [[סוכרת סוג 2]], יתר לחץ דם, [[מחלת לב איסכמית]], [[דיסליפידמיה]], [[תסמונת דום נשימה בשינה]], הפרעה בפוריות משנית להשמנה, בעיות אורתופדיות משניות להשמנה, [[כבד שומני]], אירוע [[טרומבואמבוליזם|טרומבואמבולי]] ו-[[Pseudotumor cerebri]]{{כ}}{{הערה|שם=הערה101|[[קווים מנחים לביצוע ניתוחים בריאטרים במבוגרים - חוזר משרד הבריאות]]}}. ביצוע הניתוח מותנה בקבלת אישור מוועדה הכוללת רופא פנימאי/אנדוקרינולוג, דיאטנית ופסיכולוג או עובד סוציאלי{{הערה|שם=הערה101|}}. התוויות אלה תואמות לקריטריונים לניתוחים בריאטריים שנרשמו על ידי ה-NIH {{כ}}(National Institutes of Health) בשנת 1991, ואשר מקובלים על ידי מדינות רבות בעולם{{הערה|שם=הערה102|Neff KJ, Olbers T, le Roux CW. Bariatric surgery: the challenges with candidate selection, individualizing treatment and clinical outcomes. BMC Med. 2013; 11:8.}}. | ||
| − | + | בישראל מבוצעים חמישה סוגי ניתוחים לטיפול בהשמנת יתר: | |
| + | # [[ניתוח טבעת מתכווננת לפרוסקופי|ניתוח טבעת מתכווננת]] (Laparoscopic Adjustable Gastric Banding - LAGB) | ||
| + | #[[ניתוח שרוול]] (Sleeve Gasterectomy - SG) | ||
| + | #[[ניתוח מעקף קיבה]] (Roux-en-Y Gastric Bypass - RYGB) | ||
| + | #[[ניתוח הטיה ביליאופנקראטית]] (Biliopancreatic Diversion with/without Duodenal Switch-BPD/BPD-DS) | ||
| + | #[[ניתוח מיני מעקף קיבה]] (Mini gastric bypass) | ||
| − | + | הניתוחים מבוצעים ב[[הרדמה]] מלאה ולרוב בשיטה לפרוסקופית (זעיר פולשנית), ללא פתיחת הבטן. דרך 5–6 פתחים קטנים בדופן הבטן, מוחדרים מכשירים המיועדים לביצוע הניתוח ומצלמה זעירה המשדרת על מסכי וידאו תמונה מוגדלת של הקיבה ואיברי הבטן הפנימיים. משך הניתוח נע בממוצע בין 1–4 שעות{{הערה|שם=הערה102|}}. | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | הניתוחים מבוצעים | ||
| − | שיעור התמותה מניתוח בריאטרי | + | שיעור התמותה מניתוח בריאטרי הוא כ-0.35 אחוזים {{כ}}{{הערה|שם=הערה103|Piche ME, Auclair A, Harvey J, Marceau S, Poirier P. How to choose and use bariatric surgery in 2015. Can J Cardiol. 2015;31(2):153-66.}}. הסיבוכים קצרי הטווח לאחר ניתוחים בריאטריים דומים בין הניתוחים השונים, אולם קיים הבדל בשכיחותם לפי סוג הניתוח ומידת המיומנות של המנתח. שכיחות הסיבוכים קצרי הטווח לאחר ניתוחים בריאטרים היא כ-10 אחוזים, כאשר השכיחות בניתוחים רסטרקטיבים נמוכה יותר בהשוואה לניתוחים המשלבים מנגנון של [[תת ספיגה לאחר ניתוח|תת ספיגה]]{{הערה|שם=הערה103|}}. הסיבוכים הנפוצים לאחר ניתוחים בריאטרים הם: [[תסחיפים ריאתיים - Pulmonary embolism|תסחיף ראתי]] (1-0.2 אחוזים), דימום (3.5-0.5 אחוזים), דליפה (5-1.6 אחוזים), פרפורציה, סטריקטורה (הצרות) ו[[זיהומים]] בפצע הניתוח{{הערה|שם=הערה103}}{{הערה|שם=הערה104|Monkhouse SJ, Morgan JD, Norton SA. Complications of bariatric surgery: presentation and emergency management-a review. Ann R CollSurg Engl. 2009;91(4): 280-6.}}{{הערה|שם=הערה105|Adair JD, Ellsmere JC. Late complications of bariatric surgical operations. UpToDate online .2014.}}. |
| − | התאמת סוג הניתוח למטופל היא תהליך מורכב התלוי בגיל, מחלות נלוות להשמנה, טיפול תרופתי קיים, מידת ההשמנה, מצב רפואי כללי {{הערה|שם=הערה106|Mechanick JI1, Youdim A, Jones DB, Garvey WT, Hurley DL, McMahon MM, Heinberg LJ, Kushner R, Adams TD, Shikora S, Dixon JB, Brethauer S; American Association of Clinical Endocrinologists; Obesity Society; American Society for Metabolic & Bariatric Surgery. Clinical practice guidelines for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient-2013 update: cosponsored by American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery. Obesity (Silver Spring). 2013;21(1):S1-27.}} והאם בוצעו ניתוחים בריאטרים קודמים. כמו כן, נשקלים הרגלי תזונה ואורח חיים, ניסיונות קודמים לביצוע דיאטות לירידה במשקל, מידת ההיענות של המטופל לדרישות שלאחר הניתוח, מצב נפשי, מטרות המטופל ויכולת לביצוע שינוי משמעותי לאורך זמן תוך הגעה למפגשי מעקב במרפאה {{הערה|שם=הערה106}}. ההחלטה על סוג הניתוח מתקבלת בישיבת צוות לאחר תהליך הערכה משולב על ידי כירורג, דיאטנית ופסיכולוגית, תוך התחשבות ברצונותיו והעדפותיו של המטופל. | + | התאמת סוג הניתוח למטופל היא תהליך מורכב התלוי בגיל, מחלות נלוות להשמנה, טיפול תרופתי קיים, מידת ההשמנה, מצב רפואי כללי{{הערה|שם=הערה106|Mechanick JI1, Youdim A, Jones DB, Garvey WT, Hurley DL, McMahon MM, Heinberg LJ, Kushner R, Adams TD, Shikora S, Dixon JB, Brethauer S; American Association of Clinical Endocrinologists; Obesity Society; American Society for Metabolic & Bariatric Surgery. Clinical practice guidelines for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient-2013 update: cosponsored by American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery. Obesity (Silver Spring). 2013;21(1):S1-27.}} והאם בוצעו ניתוחים בריאטרים קודמים. כמו כן, נשקלים הרגלי תזונה ואורח חיים, ניסיונות קודמים לביצוע דיאטות לירידה במשקל, מידת ההיענות של המטופל לדרישות שלאחר הניתוח, מצב נפשי, מטרות המטופל ויכולת לביצוע שינוי משמעותי לאורך זמן תוך הגעה למפגשי מעקב במרפאה{{הערה|שם=הערה106}}. ההחלטה על סוג הניתוח מתקבלת בישיבת צוות לאחר תהליך הערכה משולב על ידי כירורג, דיאטנית ופסיכולוגית, תוך התחשבות ברצונותיו והעדפותיו של המטופל. |
| − | + | חסר מידע מספק שיגדיר איזה ניתוח יתאים לאיזה מטופל. כמו כן, על הרופאים לנהוג ביתר זהירות בהמלצה על ניתוח מעקף תרסריון כיוון שנקשר עם סיבוכים תזונתיים משמעותיים עקב תת-הספיגה המשמעותית שיוצר וכיוון שמצריך הקפדה יתרה על נטילת תוספי תזונה רבים וצריכת חלבון מספקת{{הערה|שם=הערה106}}. | |
==סוגי הניתוחים הבריאטריים - Types of bariatric surgeries== | ==סוגי הניתוחים הבריאטריים - Types of bariatric surgeries== | ||
| + | ===טבעת מתכווננת (LAGB{{כ}} - Laparoscopic Adjustable Gastric Banding)=== | ||
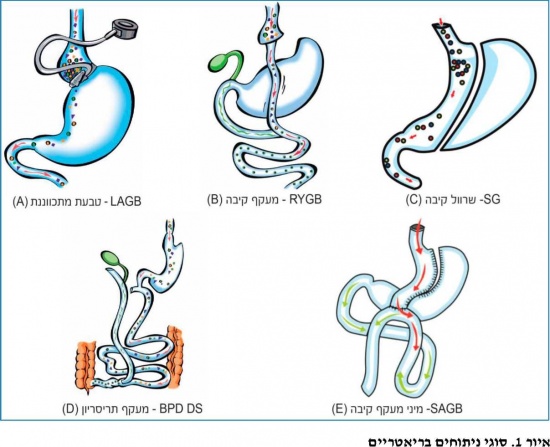
| + | בניתוח זה מתקינים טבעת מתכווננת סביב חלקה העליון של הקיבה, היוצרת כיס קיבה מוקטן וכאשר הוא מתמלא במזון אין יכולת לאכול עוד עד שיתרוקן. אל הטבעת מחוברת צינורית דקה ולקצה שלה מוצמד "פורט" (מאגר/מיכל), הממוקם תחת פני העור. דרך הפורט ניתן למלא או לרוקן את הטבעת בכמות הנוזלים הרצויה, פעולות אשר נועדו לצמצם או להרחיב את קוטר המעבר של המזון, ראו איור 1A){{כ}}{{הערה|שם=הערה102}}. | ||
| − | = | + | שיעור התמותה הוא 0.1-0 אחוזים מהמנותחים{{הערה|שם=הערה103}} ושיעורי סיבוכים ארוכי טווח נפוצים הם: החלקת הטבעת (20-2 אחוזים), הרחבת וושט (עד 10 אחוזים), [[בקע סרעפתי - Hiatal hernia|בקע סרעפתי]] (עד 5 אחוזים), ארוזיה (7-2 אחוזים), בעיות בצנרת הניפוח (עד 7 אחוזים), [[דיספגיה]] (קשיי בליעה), זיהום בפורט והרניה בצלקת ניתוחית{{הערה|שם=הערה103}}{{הערה|שם=הערה104}}{{הערה|שם=הערה105}}. |
| − | |||
| − | + | אחוז הירידה במשקל ב-1–3 שנים ראשונות לאחר הניתוח הוא 35–70 אחוזים מעודף המשקל{{הערה|שם=הערה107|Puzziferri N, Roshek TB , Mayo HG, Gallagher R, Belle SH, Livingston EH. Long-term follow-up after bariatric surgery: a systematic review. JAMA. 2014;312(9):934-42.}}. במעקב של 15 שנים הירידה הממוצעת במשקל לאחר ניתוח טבעת הייתה 47 אחוזים מעודף המשקל{{הערה|שם=הערה108|O'Brien PE, MacDonald L, Anderson M, Brennan L, Brown WA. Long-term outcomes after bariatric surgery: fifteen-year follow-up of adjustable gastric banding and a systematic review of the bariatric surgical literature. Ann Surg. 2013;257(1):87-94.}}. | |
| − | + | מחקרים בהם נבחנה השפעת הניתוח על סיבוכי השמנה, מראים כי 5-2 שנים לאחר הניתוח חל שיפור בסוכרת בקרב 74-20 אחוזים מהמטופלים, שיפור ב[[דיסליפידמיה]] בקרב 23–61 אחוזים מהמטופלים, שיפור ביתר לחץ דם בקרב 17–64 אחוזים מהמטופלים, ושיפור בדום נשימה בשינה בקרב 33–96 אחוזים מהמטופלים{{הערה|שם=הערה103}}. | |
| − | |||
| − | מחקרים בהם נבחנה השפעת הניתוח על סיבוכי השמנה, מראים כי 2 | ||
| − | ===מעקף קיבה - (RYGB- Laparoscopic Roux-en-Y Gastric Bypass)=== | + | ===מעקף קיבה - (RYGB{{כ}} - Laparoscopic Roux-en-Y Gastric Bypass)=== |
| − | הניתוח מבוסס על יצירת כיס קיבה תפקודית בנפח של כ- | + | הניתוח מבוסס על יצירת כיס קיבה תפקודית בנפח של כ-15–30 סמ"ק (סנטימטר מעוקב) המתחבר ישירות למעי הדק תוך מעקף של יתרת הקיבה. המזון עוקף את הקיבה, התריסריון וחלק מהג'ג'נום, ללא מפגש עם מיצי העיכול וכך נוצר עיכוב קל בתהליך ספיגת המזון. בנוסף, ניתוח זה מלווה בשינויים בהפרשת הורמונים ממערכת העיכול, כדוגמת הורמון הרעב, [[גרלין - Ghrelin|גרלין]], אשר ככל הנראה תורמים לדיכוי תיאבון, להעלאת קצב חילוף החומרים ולשיפור ברגישות הגוף לאינסולין, ראו איור 1B{{כ}}{{הערה|שם=הערה103}}. |
| − | שיעור התמותה נע בין | + | שיעור התמותה נע בין 1.15-0.15 אחוזים {{כ}}{{הערה|שם=הערה103}} וסיבוכים ארוכי טווח נפוצים הם: [[הרניה]] פנימית (עד 5 אחוזים), הרניה בצלקת הניתוחית (עד 2 אחוזים), הצרות בהשקה (20-6 אחוזים), כיב בהשקה (25-0.6 אחוזים), [[אבני מרה]] (עד 40 אחוזים), [[תסמונת הצפה]] (50-25 אחוזים), הפרעות מטבוליות וחסרים תזונתיים{{הערה|שם=הערה103}}{{הערה|שם=הערה104}}{{הערה|שם=הערה105}}. |
| − | הירידה הממוצעת במשקל לאחר ניתוח מעקף קיבה בשנתיים הראשונות עומדת על כ- | + | הירידה הממוצעת במשקל לאחר ניתוח מעקף קיבה בשנתיים הראשונות עומדת על כ-70–80 אחוזים מעודף המשקל. במעקב של 5 שנים לאחר הניתוח הירידה הצפויה במשקל היא כ-60 אחוזים מעודף המשקל{{הערה|שם=הערה107}}. במעקב של 10 שנים בסדרה של 242 מנותחים שרק 26 אחוזים מהם היו במעקב בטווח זה דווח כי אחוז הירידה מעודף המשקל פחת ל-57 אחוזים {{כ}}{{הערה|שם=הערה109|Higa K, Ho T, Tercero F, Yunus T, Boone KB. Laparoscopic Roux-en-Y gastric bypass: 10-year follow-up.Surg Obes Relat Dis.2011;7(4):516-25.}}. |
| − | בתקופת מעקב של 2 | + | בתקופת מעקב של 5-2 שנים נמצא שיפור בעקבות הניתוח במחלת הסכרת בקרב 84-50 אחוזים מהמטופלים, שיפור בדיסלפידמיה בקרב 52–97 אחוזים מהמטופלים, שיפור ביתר לחץ דם בקרב 29–80 מהמטופלים, ושיפור בדום נשימה בשינה בקרב 67–80 אחוזים מהמטופלים{{הערה|שם=הערה103}}. |
| − | ===שרוול קיבה - (LSG-Laparoscopic Sleeve Gastrectomy)=== | + | ===שרוול קיבה - (LSG{{כ}} - Laparoscopic Sleeve Gastrectomy)=== |
בניתוח זה מבוצעת כריתה חלקית של הקיבה באופן שיוצר קיבה בצורת שרוול, המכילה בין 50 ל-100 סמ"ק. גם בניתוח זה תוארו שינויים הורמונאליים במערכת העיכול אשר כנראה מסבירים חלק מהאפקט המיטיב של הניתוח על המערכת המטבולית, ראו איור 1C{{כ}}{{הערה|שם=הערה110|ASMBS Updated Position Statement on Sleeve Gastrectomy as a Bariatric Procedure. Available at: http://s3.amazonaws.com/publicASMBS/GuidelinesStatements/PositionStateme nt/ASMBS-SLEEVE-STATEMENT-2011_10_28.pdf}}. | בניתוח זה מבוצעת כריתה חלקית של הקיבה באופן שיוצר קיבה בצורת שרוול, המכילה בין 50 ל-100 סמ"ק. גם בניתוח זה תוארו שינויים הורמונאליים במערכת העיכול אשר כנראה מסבירים חלק מהאפקט המיטיב של הניתוח על המערכת המטבולית, ראו איור 1C{{כ}}{{הערה|שם=הערה110|ASMBS Updated Position Statement on Sleeve Gastrectomy as a Bariatric Procedure. Available at: http://s3.amazonaws.com/publicASMBS/GuidelinesStatements/PositionStateme nt/ASMBS-SLEEVE-STATEMENT-2011_10_28.pdf}}. | ||
| − | שיעור התמותה | + | שיעור התמותה הוא 0.13 עד 0.50 אחוזים{{הערה|שם=הערה103}} וסיבוכים ארוכי טווח נפוצים הם: הצרות (0.5 אחוזים), [[ריפלוקס]] (5 אחוזים), חסרים תזונתיים בעיקר של [[ברזל - Iron|ברזל]] (44-16 אחוזים), [[ויטמין D]]{{כ}} (80-33 אחוזים), {{כ}} [[ויטמין - Vitamin - B12|B12]] {{כ}}(13 אחוזים){{כ}}{{הערה|שם=הערה105}}{{הערה|שם=הערה111|Aurora AR, Khaitan L, Saber AA. Sleeve gastrectomy and the risk of leak: a systematic analysis of 4,888 patients. Surg Endosc. 2012;26(6):1509-15.}}{{הערה|שם=הערה112|Snyder-Marlow G, Taylor D, Lenhard MJ. Nutrition care for patients undergoing laparoscopic sleeve gastrectomy for weight loss. J Am Diet Assoc. 2010;110(4):600-7.}}. |
| − | הירידה הממוצעת במשקל לאחר ניתוח שרוול בשנתיים הראשונות עומדת על כ- 65 | + | הירידה הממוצעת במשקל לאחר ניתוח שרוול בשנתיים הראשונות עומדת על כ-65 אחוזים מעודף המשקל{{הערה|שם=הערה107}}. במעקב של 5–6 שנות מעקב דווח על ירידה של 46–61 אחוזים מעודף המשקל. בניתוח זה, קיים חשש מהפוטנציאל להרחבת השרוול ועליה חוזרת במשקל{{הערה|שם=הערה110}}{{הערה|שם=הערה113|Prevot F, Verhaeghe P, Pequignot A, Rebibo L, Cosse C, Dhahri A, Regimbeau JM. Two lessons from a 5-year follow-up study of laparoscopic sleeve gastrectomy: persistent, relevant weight loss and a short surgical learning curve. Surgery. 2014;155(2): 292-9.}}. |
| − | שיפור בתחלואה בסוכרת נצפה בקרב 14 | + | שיפור בתחלואה בסוכרת נצפה בקרב 86-14 אחוזים מהמטופלים, שיפור בדיסלפידמיה בקרב 48-5 אחוזים מהמטופלים, שיפור ביתר לחץ דם בקרב 25–75 אחוזים מהמטופלים, ושיפור בדום נשימה בשינה בקרב 39–91 אחוזים מהמטופלים, כפי שדווח במחקרי מעקב שנמשכו 2–5 שנים{{הערה|שם=הערה103}}. |
| − | ===הטיה ביליאופנקראטית עם מעקף תריסריון - (BPD/BPD-DS- Bilopancreatic Diversion with/with out Duodenal Switch) === | + | ===הטיה ביליאופנקראטית עם מעקף תריסריון - (BPD/BPD-DS{{כ}} - Bilopancreatic Diversion with/with out Duodenal Switch) === |
| − | במעקף תריסריון מקטינים את נפח הקיבה לנפח של 100 סמ"ק וכן מבצעים מעקף של התריסריון ומחצית המעי הדק בצורה כזו שאורך הלולאה בה נספג המזון הוא בין | + | במעקף תריסריון מקטינים את נפח הקיבה לנפח של 100 סמ"ק וכן מבצעים מעקף של התריסריון ומחצית המעי הדק בצורה כזו שאורך הלולאה בה נספג המזון הוא בין 50–200 ס"מ (סנטימטר), ראו איור 1D{{כ}}{{הערה|שם=הערה114|Scopinaro N1. Biliopancreatic diversion: mechanisms of action and long-term results. Obes Surg. 2006; 16(6):683-9.}}. |
| − | שיעור התמותה הוא | + | שיעור התמותה הוא 1.2-0.3 אחוזים{{כ}}{{הערה|שם=הערה107}} וסיבוכים ארוכי טווח נפוצים הם: [[שלשולים]], [[תת תזונה - Malnutrition|תת תזונה]] וחסרים תזונתיים, הנצפים בעד 30 אחוזים מהמנותחים{{הערה|שם=הערה115|Allied Health Sciences Section Ad Hoc Nutrition Committee, Aills L, Blankenship J, Buffington C, Furtado M, Parrott J. ASMBS Allied Health Nutritional Guidelines for the Surgical Weight Loss Patient. Surg Obes Relat Dis. 2008;4(5):S73-108.}}. תת-התזונה תלויה באורך הלולאה בה נספג המזון וכנראה כ-6 אחוזים ממנותחי BPD יזדקקו לניתוח תיקון להארכת האזור הסופג בגלל תת-תזונה משמעותית{{הערה|שם=הערה116|Handzlik-Orlik G, Holecki M, Orlik B, Wylezot M, Dutawa J. Nutrition management of the post-bariatric surgery patient. Nutr Clin Pract. 2015;30(3):383-92.}}. הניתוח גורם לאובדן משקל ממוצע של כ-80–90 אחוזים מהמשקל העודף בשנתיים הראשונות, ואילו במעקב של 10 שנים ומעלה דווח על ירידה של 70–80 אחוזים מעודף המשקל{{הערה|שם=הערה115}}. לאחר הניתוח יש ליטול [[תוספי תזונה]] במינונים גבוהים באופן קבוע{{הערה|שם=הערה117|Lee WJ, Lin YH. Single-anastomosis gastric bypass (SAGB): appraisal of clinical evidence. Obes Surg. 2014;24(10):1749-56.}}. |
| − | בהשפעת ניתוח זה מתועדים השיפורים המשמעותיים ביותר בתחלואה הנלוות. בתקופת מעקב של 2 | + | בהשפעת ניתוח זה מתועדים השיפורים המשמעותיים ביותר בתחלואה הנלוות. בתקופת מעקב של 5-2 שנים נמצא שיפור בסוכרת בקרב 100-90 אחוזים מהמטופלים, שיפור בדיסלפידמיה בקרב 70–100 אחוזים מהמטופלים, שיפור ביתר לחץ דם בקרב 57–85 אחוזים מהמטופלים, ושיפור בדום נשימה בשינה בקרב 74–92 אחוזים מהמטופלים{{הערה|שם=הערה103}}. |
| − | ===מיני מעקף קיבה - (SAGB- Single Anastomosis (Mini) Gastric Bypass)=== | + | ===מיני מעקף קיבה - (SAGB{{כ}} - Single Anastomosis (Mini) Gastric Bypass)=== |
| − | זהו ניתוח | + | זהו ניתוח שהחלו לבצע בישראל. בניתוח זה יוצרים גדם של קיבה בצורת שרוול ואל הגדם מחברים לולאת מעי דק מרוחקת. בצורה זו נוצר מעקף של כ-3-1.5 מטר של המעי הפרוקסימלי. הניתוח מבוצע בעולם משנת 1997, ונחשב קל יותר לבצוע ממעקף קיבה מאחר שכולל רק השקה יחידה, ראו איור 1E.{{כ}}{{הערה|שם=הערה115}} |
| − | בקווי ההנחיה של האגודים השונים אין התייחסות אליו והנתונים בספרות מוגבלים. על פי ניסיונינו הקליני | + | בקווי ההנחיה של האגודים השונים אין התייחסות אליו והנתונים בספרות מוגבלים. על פי ניסיונינו הקליני, התייחסות לניתוח מיני מעקף קיבה תלויה באורך המעי הפרוקסימלי הנעקף כך שמנותחי מיני מעקף עם מעקף של עד 2 מטרים יונחו לטיפול תזונתי בדומה למנותחי מעקף קיבה ומנותחי מיני מעקף עם מעקף של מעל 2 מטרים יונחו לטיפול תזונתי בדומה למנותחי מעקף תריסריון. |
| − | שיעור תמותה הוא | + | שיעור תמותה הוא כ־0.9-0.08 אחוזים{{הערה|שם=הערה109}} וסיבוכים ארוכי טווח נפוצים הינם: [[כיב קיבה]] (1.7 אחוזים) ומחסור בברזל (5.3 אחוזים){{כ}}{{הערה|שם=הערה111}}{{הערה|שם=הערה118|Musella M, Susa A, Greco F, De Luca M, Manno E, Di Stefano C, Milone M, Bonfanti R, Segato G, Antonino A, Piazza L. The laparoscopic mini-gastric. bypass: the Italian experience: outcomes from 974 consecutive cases. in a multicenter review. Surg Endosc. 2014;28(1):156-63.}}. |
| − | דיווחים על ירידה במשקל לאחר ניתוח זה מעטים יחסית. במעקב של 5 שנים אחרי 1,163 מנותחים הירידה במשקל הייתה 73 | + | דיווחים על ירידה במשקל לאחר ניתוח זה מעטים יחסית. במעקב של 5 שנים אחרי 1,163 מנותחים הירידה במשקל הייתה 73 אחוזים מעודף המשקל{{הערה|שם=הערה117}}ובסדרה נוספת של 974 מטופלים דווח על ירידה של 77 אחוזים מעודף המשקל לאחר 5 שנים{{הערה|שם=הערה119|Mahawar KK, Jennings N, Brown J, Gupta A, Balupuri S, Small PK. "Mini" gastric bypass: systematic review of a controversial procedure. Obes Surg. 2013;23(11):1890-8.}}. |
| − | תוצאות ראשוניות אשר דווחו באשר לשיפור או העלמות מחלות נלוות בטווח של 1 | + | תוצאות ראשוניות אשר דווחו באשר לשיפור או העלמות מחלות נלוות בטווח של 6-1 שנים מהניתוח מצביעות על שיפור בסוכרת בקרב 100-70 אחוזים מהמטופלים, שיפור בדיסלפידמיה בקרב 70–100 אחוזים מהמטופלים, שיפור ביתר לחץ דם בקרב 80–98 אחוזים מהמטופלים, ושיפור בדום נשימה בשינה בקרב 87–100 אחוזים מהמטופלים{{הערה|שם=הערה120|Victorzon M. Single-anastomosis gastric bypass: better, faster, and safer? Scand J Surg. 2015;104(1):48-53.}}. |
==ביבליוגרפיה== | ==ביבליוגרפיה== | ||
| − | + | <blockquote> | |
| − | <blockquote> | + | {{הערות שוליים|יישור=שמאל}} |
| − | |||
| − | |||
| − | {{הערות שוליים}} | ||
| − | |||
| − | |||
</blockquote> | </blockquote> | ||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
[[קטגוריה:גסטרואנטרולוגיה]] | [[קטגוריה:גסטרואנטרולוגיה]] | ||
[[קטגוריה:כירורגיה]] | [[קטגוריה:כירורגיה]] | ||
[[קטגוריה:ניירות עמדה - עמותת עתיד - עמותת הדיאטנים והתזונאים בישראל]] | [[קטגוריה:ניירות עמדה - עמותת עתיד - עמותת הדיאטנים והתזונאים בישראל]] | ||
| − | |||
גרסה אחרונה מ־09:37, 15 במרץ 2024
מערך הטיפול התזונתי במנותחים בריאטריים - נייר עמדה
מאת עמותת עתיד - עמותת הדיאטנים והתזונאים בישראל
| שם הספר: מערך הטיפול התזונתי במנותחים בריאטריים | |
|---|---|
|
| |
| האיגוד המפרסם | עמותת עתיד – עמותת הדיאטנים והתזונאים בישראל |
| קישור | באתר האיגוד |
| שם הפרק | מבוא |
| יוצר הערך | מחברות המסמך |
| תחום | תזונה |
| תאריך פרסום | ינואר 2016 |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – ניתוח בריאטרי
היארעות השמנת יתר חולנית - השלכות וטיפול - The incidence of morbid obesity - implications and treatment
הימצאות ההשמנה המוגדרת כערך (Body Mass Index (BMI של מעל ל-30 ק"ג/מ2 (קילוגרם/מטר רבוע) עלתה באופן דרמטי בעשורים האחרונים ואף כמעט והכפילה את עצמה בין השנים 1980 ועד לשנת 2008[1]. ההמצאות הגבוהה ביותר של השמנה קיימת בארצות הברית (ארצות הברית), שם קרוב ל-30 אחוזים מהאוכלוסייה הבוגרת סובלת מהשמנה ומעל כ-6 אחוזים מהאוכלוסייה סובלת מהשמנת יתר חולנית המוגדרת כערך BMI מעל ל־40 ק"ג/מ2[1]. ההערכות הן שכ-300–500 מיליון אנשים בעולם סובלים מהשמנה ועוד מעל ל-1.5 מיליארד אנשים בעולם סובלים מעודף משקל המוגדר כערך BMI של מעל ל-25 ק"ג/מ2[2][3]. בישראל, נתוני סקר בנושא ידע, עמדות והתנהגויות בריאות שפורסם בשנת 2011 על ידי המרכז הלאומי לבקרת מחלות והמחלקה לחינוך וקידום בריאות במשרד הבריאות, מראים כי 50 אחוזים מהאוכלוסייה בעלי עודף משקל או השמנה, 34 אחוזים בעלי עודף משקל ו-16 אחוזים סובלים מהשמנה[4].
להשמנה ידועות השלכות בריאותיות ופסיכוסוציאליות משמעותיות. היא קשורה לעלייה מובהקת בסיכון לתחלואה נלוות כמו סוכרת, מחלות לב, יתר לחץ דם ולתמותה כללית[5], כאשר השמנת יתר חולנית קשורה ליותר מ-2.5 מיליון מקרי תמותה בשנה בעולם[3]. יתר על כן, השמנת יתר חולנית קשורה לתמותה מוקדמת ומעריכים כי אורך חייו של גבר בן 25 שנה הסובל מהשמנת יתר חולנית יהיו קצרים ב-12 שנה מבני גילו[3]. להשמנה ישנה גם השפעה כלכלית רבה והיא אחראית לכ-2–10 אחוזים מהוצאות הבריאות הלאומיות בארצות הברית ומדינות מערב אירופה[6].
טיפול שמרני בהשמנה כולל שינויים באורח חיים, בהם דיאטה ופעילות גופנית ולעיתים אף טיפול תרופתי, המביאים לירידה ממוצעת של 5–10 אחוזים במשקל ולרוב מסתיימים בכישלון, בעיקר במטופלים הסובלים מהשמנת יתר חולנית[6].
ניתוחים בריאטרים נחשבים לפתרון האפקטיבי ביותר להשמנת יתר חולנית בהיבט של ירידה במשקל וכן בשיפור תחלואה נלוות, הפחתת תמותה ושיפור באיכות החיים[7]. שיפור בתחלואה נלוות מוגדר כשיפור במדדי המחלה על פי המדדים המקובלים להערכה זו או כהעלמות המחלה. קיים טווח גדול יחסית בתיעוד שיפור או העלמות של התחלואות נלוות להשמנה בין מחקרים שונים. הסיבה לכך היא ההבדלים בין המחקרים השונים מבחינת גודל והרכב אוכלוסיית המחקר, משך המעקב, הגדרת המדדים ושיטות המדידה.
המכניזם בו פועל הניתוח הבריאטרי מורכב ואינו ידוע בחלקו, אך כולל שינויים בתזונה ובהרגלי החיים, שינויים בספיגה של נוטריאנטים, שינויים אנטומים במערכת העיכול אשר מביאים לשינויים בהפרשת הורמוני המעי, שינויים במלחי המרה ושינויים בהרכב חיידקי המעי[8].
טיפול כירורגי בהשמנה החל בשנות החמישים עם ניתוח ה-Jejunoileal Bypass שהביא לירידה במשקל, אך במקביל גם לסיבוכים רבים[7]. במהלך שנות ה-70 החלו לבצע את ניתוחי המעקפים, אשר התפתחו במספר שלבים לאלה המבוצעים[2][9][10][11]. המעבר לניתוח בשיטה הלפרוסקופית (זעיר פולשנית) המקובל, הוריד באופן משמעותי את הסיכונים והתמותה מהניתוחים הבריאטרים והוביל לעלייה חדה במספר הניתוחים המבוצעים בישראל ומחוץ לה בעשור האחרון. כך למשל, בשנת 2003 בוצעו ברחבי העולם כ-146,000 ניתוחים בריאטריים ובשנת 2013 כ-468,609 [12]. ביוני 2013 החל לפעול רשם לניתוחים בריאטרים בישראל מטעם משרד הבריאות ועל פיו מספר הניתוחים הבריאטריים שבוצעו בישראל בשנת 2014 היה כ-8,841 ניתוחים[13]. ניכר כי אחוז הניתוחים בישראל בהשוואה לגודל האוכלוסייה הוא בין הגבוהים בעולם[12].
ניתוחים בריאטריים - הטיפול הכירורגי בהשמנה - Bariatric surgeries - the surgical treatment of obesity
ההתוויות הרפואיות לביצוע ניתוח בריאטרי ראשוני במבוגרים (מעל גיל 18) על פי משרד הבריאות הישראלי הן: BMI מעל 40 ק"ג/מ2 או BMI בין 35–40 ק"ג/מ2 אשר מלווה בלפחות אחת מהתחלואות הנלוות הבאות: סוכרת סוג 2, יתר לחץ דם, מחלת לב איסכמית, דיסליפידמיה, תסמונת דום נשימה בשינה, הפרעה בפוריות משנית להשמנה, בעיות אורתופדיות משניות להשמנה, כבד שומני, אירוע טרומבואמבולי ו-Pseudotumor cerebri[14]. ביצוע הניתוח מותנה בקבלת אישור מוועדה הכוללת רופא פנימאי/אנדוקרינולוג, דיאטנית ופסיכולוג או עובד סוציאלי[14]. התוויות אלה תואמות לקריטריונים לניתוחים בריאטריים שנרשמו על ידי ה-NIH (National Institutes of Health) בשנת 1991, ואשר מקובלים על ידי מדינות רבות בעולם[15].
בישראל מבוצעים חמישה סוגי ניתוחים לטיפול בהשמנת יתר:
- ניתוח טבעת מתכווננת (Laparoscopic Adjustable Gastric Banding - LAGB)
- ניתוח שרוול (Sleeve Gasterectomy - SG)
- ניתוח מעקף קיבה (Roux-en-Y Gastric Bypass - RYGB)
- ניתוח הטיה ביליאופנקראטית (Biliopancreatic Diversion with/without Duodenal Switch-BPD/BPD-DS)
- ניתוח מיני מעקף קיבה (Mini gastric bypass)
הניתוחים מבוצעים בהרדמה מלאה ולרוב בשיטה לפרוסקופית (זעיר פולשנית), ללא פתיחת הבטן. דרך 5–6 פתחים קטנים בדופן הבטן, מוחדרים מכשירים המיועדים לביצוע הניתוח ומצלמה זעירה המשדרת על מסכי וידאו תמונה מוגדלת של הקיבה ואיברי הבטן הפנימיים. משך הניתוח נע בממוצע בין 1–4 שעות[15].
שיעור התמותה מניתוח בריאטרי הוא כ-0.35 אחוזים [16]. הסיבוכים קצרי הטווח לאחר ניתוחים בריאטריים דומים בין הניתוחים השונים, אולם קיים הבדל בשכיחותם לפי סוג הניתוח ומידת המיומנות של המנתח. שכיחות הסיבוכים קצרי הטווח לאחר ניתוחים בריאטרים היא כ-10 אחוזים, כאשר השכיחות בניתוחים רסטרקטיבים נמוכה יותר בהשוואה לניתוחים המשלבים מנגנון של תת ספיגה[16]. הסיבוכים הנפוצים לאחר ניתוחים בריאטרים הם: תסחיף ראתי (1-0.2 אחוזים), דימום (3.5-0.5 אחוזים), דליפה (5-1.6 אחוזים), פרפורציה, סטריקטורה (הצרות) וזיהומים בפצע הניתוח[16][17][18].
התאמת סוג הניתוח למטופל היא תהליך מורכב התלוי בגיל, מחלות נלוות להשמנה, טיפול תרופתי קיים, מידת ההשמנה, מצב רפואי כללי[19] והאם בוצעו ניתוחים בריאטרים קודמים. כמו כן, נשקלים הרגלי תזונה ואורח חיים, ניסיונות קודמים לביצוע דיאטות לירידה במשקל, מידת ההיענות של המטופל לדרישות שלאחר הניתוח, מצב נפשי, מטרות המטופל ויכולת לביצוע שינוי משמעותי לאורך זמן תוך הגעה למפגשי מעקב במרפאה[19]. ההחלטה על סוג הניתוח מתקבלת בישיבת צוות לאחר תהליך הערכה משולב על ידי כירורג, דיאטנית ופסיכולוגית, תוך התחשבות ברצונותיו והעדפותיו של המטופל.
חסר מידע מספק שיגדיר איזה ניתוח יתאים לאיזה מטופל. כמו כן, על הרופאים לנהוג ביתר זהירות בהמלצה על ניתוח מעקף תרסריון כיוון שנקשר עם סיבוכים תזונתיים משמעותיים עקב תת-הספיגה המשמעותית שיוצר וכיוון שמצריך הקפדה יתרה על נטילת תוספי תזונה רבים וצריכת חלבון מספקת[19].
סוגי הניתוחים הבריאטריים - Types of bariatric surgeries
טבעת מתכווננת (LAGB - Laparoscopic Adjustable Gastric Banding)
בניתוח זה מתקינים טבעת מתכווננת סביב חלקה העליון של הקיבה, היוצרת כיס קיבה מוקטן וכאשר הוא מתמלא במזון אין יכולת לאכול עוד עד שיתרוקן. אל הטבעת מחוברת צינורית דקה ולקצה שלה מוצמד "פורט" (מאגר/מיכל), הממוקם תחת פני העור. דרך הפורט ניתן למלא או לרוקן את הטבעת בכמות הנוזלים הרצויה, פעולות אשר נועדו לצמצם או להרחיב את קוטר המעבר של המזון, ראו איור 1A)[15].
שיעור התמותה הוא 0.1-0 אחוזים מהמנותחים[16] ושיעורי סיבוכים ארוכי טווח נפוצים הם: החלקת הטבעת (20-2 אחוזים), הרחבת וושט (עד 10 אחוזים), בקע סרעפתי (עד 5 אחוזים), ארוזיה (7-2 אחוזים), בעיות בצנרת הניפוח (עד 7 אחוזים), דיספגיה (קשיי בליעה), זיהום בפורט והרניה בצלקת ניתוחית[16][17][18].
אחוז הירידה במשקל ב-1–3 שנים ראשונות לאחר הניתוח הוא 35–70 אחוזים מעודף המשקל[20]. במעקב של 15 שנים הירידה הממוצעת במשקל לאחר ניתוח טבעת הייתה 47 אחוזים מעודף המשקל[21].
מחקרים בהם נבחנה השפעת הניתוח על סיבוכי השמנה, מראים כי 5-2 שנים לאחר הניתוח חל שיפור בסוכרת בקרב 74-20 אחוזים מהמטופלים, שיפור בדיסליפידמיה בקרב 23–61 אחוזים מהמטופלים, שיפור ביתר לחץ דם בקרב 17–64 אחוזים מהמטופלים, ושיפור בדום נשימה בשינה בקרב 33–96 אחוזים מהמטופלים[16].
מעקף קיבה - (RYGB - Laparoscopic Roux-en-Y Gastric Bypass)
הניתוח מבוסס על יצירת כיס קיבה תפקודית בנפח של כ-15–30 סמ"ק (סנטימטר מעוקב) המתחבר ישירות למעי הדק תוך מעקף של יתרת הקיבה. המזון עוקף את הקיבה, התריסריון וחלק מהג'ג'נום, ללא מפגש עם מיצי העיכול וכך נוצר עיכוב קל בתהליך ספיגת המזון. בנוסף, ניתוח זה מלווה בשינויים בהפרשת הורמונים ממערכת העיכול, כדוגמת הורמון הרעב, גרלין, אשר ככל הנראה תורמים לדיכוי תיאבון, להעלאת קצב חילוף החומרים ולשיפור ברגישות הגוף לאינסולין, ראו איור 1B[16].
שיעור התמותה נע בין 1.15-0.15 אחוזים [16] וסיבוכים ארוכי טווח נפוצים הם: הרניה פנימית (עד 5 אחוזים), הרניה בצלקת הניתוחית (עד 2 אחוזים), הצרות בהשקה (20-6 אחוזים), כיב בהשקה (25-0.6 אחוזים), אבני מרה (עד 40 אחוזים), תסמונת הצפה (50-25 אחוזים), הפרעות מטבוליות וחסרים תזונתיים[16][17][18].
הירידה הממוצעת במשקל לאחר ניתוח מעקף קיבה בשנתיים הראשונות עומדת על כ-70–80 אחוזים מעודף המשקל. במעקב של 5 שנים לאחר הניתוח הירידה הצפויה במשקל היא כ-60 אחוזים מעודף המשקל[20]. במעקב של 10 שנים בסדרה של 242 מנותחים שרק 26 אחוזים מהם היו במעקב בטווח זה דווח כי אחוז הירידה מעודף המשקל פחת ל-57 אחוזים [22].
בתקופת מעקב של 5-2 שנים נמצא שיפור בעקבות הניתוח במחלת הסכרת בקרב 84-50 אחוזים מהמטופלים, שיפור בדיסלפידמיה בקרב 52–97 אחוזים מהמטופלים, שיפור ביתר לחץ דם בקרב 29–80 מהמטופלים, ושיפור בדום נשימה בשינה בקרב 67–80 אחוזים מהמטופלים[16].
שרוול קיבה - (LSG - Laparoscopic Sleeve Gastrectomy)
בניתוח זה מבוצעת כריתה חלקית של הקיבה באופן שיוצר קיבה בצורת שרוול, המכילה בין 50 ל-100 סמ"ק. גם בניתוח זה תוארו שינויים הורמונאליים במערכת העיכול אשר כנראה מסבירים חלק מהאפקט המיטיב של הניתוח על המערכת המטבולית, ראו איור 1C[23].
שיעור התמותה הוא 0.13 עד 0.50 אחוזים[16] וסיבוכים ארוכי טווח נפוצים הם: הצרות (0.5 אחוזים), ריפלוקס (5 אחוזים), חסרים תזונתיים בעיקר של ברזל (44-16 אחוזים), ויטמין D (80-33 אחוזים), B12 (13 אחוזים)[18][24][25].
הירידה הממוצעת במשקל לאחר ניתוח שרוול בשנתיים הראשונות עומדת על כ-65 אחוזים מעודף המשקל[20]. במעקב של 5–6 שנות מעקב דווח על ירידה של 46–61 אחוזים מעודף המשקל. בניתוח זה, קיים חשש מהפוטנציאל להרחבת השרוול ועליה חוזרת במשקל[23][26].
שיפור בתחלואה בסוכרת נצפה בקרב 86-14 אחוזים מהמטופלים, שיפור בדיסלפידמיה בקרב 48-5 אחוזים מהמטופלים, שיפור ביתר לחץ דם בקרב 25–75 אחוזים מהמטופלים, ושיפור בדום נשימה בשינה בקרב 39–91 אחוזים מהמטופלים, כפי שדווח במחקרי מעקב שנמשכו 2–5 שנים[16].
הטיה ביליאופנקראטית עם מעקף תריסריון - (BPD/BPD-DS - Bilopancreatic Diversion with/with out Duodenal Switch)
במעקף תריסריון מקטינים את נפח הקיבה לנפח של 100 סמ"ק וכן מבצעים מעקף של התריסריון ומחצית המעי הדק בצורה כזו שאורך הלולאה בה נספג המזון הוא בין 50–200 ס"מ (סנטימטר), ראו איור 1D[27].
שיעור התמותה הוא 1.2-0.3 אחוזים[20] וסיבוכים ארוכי טווח נפוצים הם: שלשולים, תת תזונה וחסרים תזונתיים, הנצפים בעד 30 אחוזים מהמנותחים[28]. תת-התזונה תלויה באורך הלולאה בה נספג המזון וכנראה כ-6 אחוזים ממנותחי BPD יזדקקו לניתוח תיקון להארכת האזור הסופג בגלל תת-תזונה משמעותית[29]. הניתוח גורם לאובדן משקל ממוצע של כ-80–90 אחוזים מהמשקל העודף בשנתיים הראשונות, ואילו במעקב של 10 שנים ומעלה דווח על ירידה של 70–80 אחוזים מעודף המשקל[28]. לאחר הניתוח יש ליטול תוספי תזונה במינונים גבוהים באופן קבוע[30].
בהשפעת ניתוח זה מתועדים השיפורים המשמעותיים ביותר בתחלואה הנלוות. בתקופת מעקב של 5-2 שנים נמצא שיפור בסוכרת בקרב 100-90 אחוזים מהמטופלים, שיפור בדיסלפידמיה בקרב 70–100 אחוזים מהמטופלים, שיפור ביתר לחץ דם בקרב 57–85 אחוזים מהמטופלים, ושיפור בדום נשימה בשינה בקרב 74–92 אחוזים מהמטופלים[16].
מיני מעקף קיבה - (SAGB - Single Anastomosis (Mini) Gastric Bypass)
זהו ניתוח שהחלו לבצע בישראל. בניתוח זה יוצרים גדם של קיבה בצורת שרוול ואל הגדם מחברים לולאת מעי דק מרוחקת. בצורה זו נוצר מעקף של כ-3-1.5 מטר של המעי הפרוקסימלי. הניתוח מבוצע בעולם משנת 1997, ונחשב קל יותר לבצוע ממעקף קיבה מאחר שכולל רק השקה יחידה, ראו איור 1E.[28]
בקווי ההנחיה של האגודים השונים אין התייחסות אליו והנתונים בספרות מוגבלים. על פי ניסיונינו הקליני, התייחסות לניתוח מיני מעקף קיבה תלויה באורך המעי הפרוקסימלי הנעקף כך שמנותחי מיני מעקף עם מעקף של עד 2 מטרים יונחו לטיפול תזונתי בדומה למנותחי מעקף קיבה ומנותחי מיני מעקף עם מעקף של מעל 2 מטרים יונחו לטיפול תזונתי בדומה למנותחי מעקף תריסריון.
שיעור תמותה הוא כ־0.9-0.08 אחוזים[22] וסיבוכים ארוכי טווח נפוצים הינם: כיב קיבה (1.7 אחוזים) ומחסור בברזל (5.3 אחוזים)[24][31].
דיווחים על ירידה במשקל לאחר ניתוח זה מעטים יחסית. במעקב של 5 שנים אחרי 1,163 מנותחים הירידה במשקל הייתה 73 אחוזים מעודף המשקל[30]ובסדרה נוספת של 974 מטופלים דווח על ירידה של 77 אחוזים מעודף המשקל לאחר 5 שנים[32].
תוצאות ראשוניות אשר דווחו באשר לשיפור או העלמות מחלות נלוות בטווח של 6-1 שנים מהניתוח מצביעות על שיפור בסוכרת בקרב 100-70 אחוזים מהמטופלים, שיפור בדיסלפידמיה בקרב 70–100 אחוזים מהמטופלים, שיפור ביתר לחץ דם בקרב 80–98 אחוזים מהמטופלים, ושיפור בדום נשימה בשינה בקרב 87–100 אחוזים מהמטופלים[33].
ביבליוגרפיה
- ↑ 1.0 1.1 astien M, Poirier P, Lemieux I, Despres JP. Overview of epidemiology and contribution of obesity to cardiovascular disease. Prog Cardiovasc Dis. 2014;56(4): 369-81.
- ↑ 2.0 2.1 O'Brien PE. Controversies in bariatric surgery. Br J Surg.2015;102(6):611-8.
- ↑ 3.0 3.1 3.2 Rizzello M, De Angelis F, Campanile FC, Silecchia G. Effect of gastrointestinal surgical manipulation on metabolic syndrome:a focus on metabolic surgery. Gastroenterol Res Pract. 2012;2012:670418.
- ↑ בריאות 2013
- ↑ Mechanick JI1, Youdim A, Jones DB, Garvey WT, Hurley DL, McMahon MM, Heinberg LJ, Kushner R, Adams TD, Shikora S, Dixon JB, Brethauer S; American Association of Clinical Endocrinologists; Obesity Society; American Society for Metabolic & Bariatric Surgery. Clinical practice guidelines for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient-2013 update: cosponsored by American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery. Obesity (Silver Spring). 2013;21(1):S1-27.
- ↑ 6.0 6.1 Handzlik-Orlik G, Holecki M, Orlik B, Wylezot M, Dutawa J. Nutrition management of the post-bariatric surgery patient. Nutr Clin Pract.2015;30(3):383- 92.
- ↑ 7.0 7.1 Mechanick JI, Kushner RF, Sugerman HJ, Gonzalez-Campoy JM, Collazo-Clavell ML, Guven S, Spitz AF, Apovian CM, Livingston EH, Brolin R, Sarwer DB, Anderson WA, Dixon J. American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery Medical guidelines for clinical practice for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient. Endocr Pract. 2008;14 Suppl 1:1-83.
- ↑ Sweeney TE, Morton JM. Metabolic surgery: action via hormonal milieu changes, changes in bile acids or gut microbiota? A summary of the literature. Best practice & research Clinical gastroenterology. 2014;28(4):727-40.
- ↑ Snyder B, Wilson T, Mehta S, Bajwa K, Robinson E, Worley T, Aluka K, Wolin-Riklin C, Wilson E. Past, present, and future: Critical analysis of use of gastric bands in obese patients. Diabetes Metab Syndr Obes. 2010; 3:55-65.
- ↑ Hess DS, Hess DW. Biliopancreatic diversion with a duodenal switch. Obes Surg. 1998;8(3):267-82.
- ↑ Rosenthal RJ' International Sleeve Gastrectomy Expert Panel, Diaz AA, Arvidsson D, Baker RS, Basso N, Bellanger D, Boza C, El Mourad H, France M, Gagner M, Galvao-Neto M, Higa KD, Himpens J, Hutchinson CM, Jacobs M, Jorgensen JO, Jossart G, Lakdawala M, Nguyen NT, Nocca D, Prager G, Pomp A, Ramos AC, Rosenthal RJ, Shah S, Vix M, Wittgrove A, Zundel N. International Sleeve Gastrectomy Expert Panel Consensus Statement: best practice guidelines based on experience of >12,000 cases. Surg Obes Relat Dis. 2012;8(1):8-19.
- ↑ 12.0 12.1 Angrisani L, Santonicola A, Iovino P, Formisano G, Buchwald H, Scopinaro N. Bariatric Surgery Worldwide 2013. Obes Surg. 2015;25(10):1822-32.
- ↑ הרשם הלאומי לניתוחים בריאטרים דיווח על מנותחים לשנת 2014
- ↑ 14.0 14.1 קווים מנחים לביצוע ניתוחים בריאטרים במבוגרים - חוזר משרד הבריאות
- ↑ 15.0 15.1 15.2 Neff KJ, Olbers T, le Roux CW. Bariatric surgery: the challenges with candidate selection, individualizing treatment and clinical outcomes. BMC Med. 2013; 11:8.
- ↑ 16.00 16.01 16.02 16.03 16.04 16.05 16.06 16.07 16.08 16.09 16.10 16.11 16.12 Piche ME, Auclair A, Harvey J, Marceau S, Poirier P. How to choose and use bariatric surgery in 2015. Can J Cardiol. 2015;31(2):153-66.
- ↑ 17.0 17.1 17.2 Monkhouse SJ, Morgan JD, Norton SA. Complications of bariatric surgery: presentation and emergency management-a review. Ann R CollSurg Engl. 2009;91(4): 280-6.
- ↑ 18.0 18.1 18.2 18.3 Adair JD, Ellsmere JC. Late complications of bariatric surgical operations. UpToDate online .2014.
- ↑ 19.0 19.1 19.2 Mechanick JI1, Youdim A, Jones DB, Garvey WT, Hurley DL, McMahon MM, Heinberg LJ, Kushner R, Adams TD, Shikora S, Dixon JB, Brethauer S; American Association of Clinical Endocrinologists; Obesity Society; American Society for Metabolic & Bariatric Surgery. Clinical practice guidelines for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient-2013 update: cosponsored by American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery. Obesity (Silver Spring). 2013;21(1):S1-27.
- ↑ 20.0 20.1 20.2 20.3 Puzziferri N, Roshek TB , Mayo HG, Gallagher R, Belle SH, Livingston EH. Long-term follow-up after bariatric surgery: a systematic review. JAMA. 2014;312(9):934-42.
- ↑ O'Brien PE, MacDonald L, Anderson M, Brennan L, Brown WA. Long-term outcomes after bariatric surgery: fifteen-year follow-up of adjustable gastric banding and a systematic review of the bariatric surgical literature. Ann Surg. 2013;257(1):87-94.
- ↑ 22.0 22.1 Higa K, Ho T, Tercero F, Yunus T, Boone KB. Laparoscopic Roux-en-Y gastric bypass: 10-year follow-up.Surg Obes Relat Dis.2011;7(4):516-25.
- ↑ 23.0 23.1 ASMBS Updated Position Statement on Sleeve Gastrectomy as a Bariatric Procedure. Available at: http://s3.amazonaws.com/publicASMBS/GuidelinesStatements/PositionStateme nt/ASMBS-SLEEVE-STATEMENT-2011_10_28.pdf
- ↑ 24.0 24.1 Aurora AR, Khaitan L, Saber AA. Sleeve gastrectomy and the risk of leak: a systematic analysis of 4,888 patients. Surg Endosc. 2012;26(6):1509-15.
- ↑ Snyder-Marlow G, Taylor D, Lenhard MJ. Nutrition care for patients undergoing laparoscopic sleeve gastrectomy for weight loss. J Am Diet Assoc. 2010;110(4):600-7.
- ↑ Prevot F, Verhaeghe P, Pequignot A, Rebibo L, Cosse C, Dhahri A, Regimbeau JM. Two lessons from a 5-year follow-up study of laparoscopic sleeve gastrectomy: persistent, relevant weight loss and a short surgical learning curve. Surgery. 2014;155(2): 292-9.
- ↑ Scopinaro N1. Biliopancreatic diversion: mechanisms of action and long-term results. Obes Surg. 2006; 16(6):683-9.
- ↑ 28.0 28.1 28.2 Allied Health Sciences Section Ad Hoc Nutrition Committee, Aills L, Blankenship J, Buffington C, Furtado M, Parrott J. ASMBS Allied Health Nutritional Guidelines for the Surgical Weight Loss Patient. Surg Obes Relat Dis. 2008;4(5):S73-108.
- ↑ Handzlik-Orlik G, Holecki M, Orlik B, Wylezot M, Dutawa J. Nutrition management of the post-bariatric surgery patient. Nutr Clin Pract. 2015;30(3):383-92.
- ↑ 30.0 30.1 Lee WJ, Lin YH. Single-anastomosis gastric bypass (SAGB): appraisal of clinical evidence. Obes Surg. 2014;24(10):1749-56.
- ↑ Musella M, Susa A, Greco F, De Luca M, Manno E, Di Stefano C, Milone M, Bonfanti R, Segato G, Antonino A, Piazza L. The laparoscopic mini-gastric. bypass: the Italian experience: outcomes from 974 consecutive cases. in a multicenter review. Surg Endosc. 2014;28(1):156-63.
- ↑ Mahawar KK, Jennings N, Brown J, Gupta A, Balupuri S, Small PK. "Mini" gastric bypass: systematic review of a controversial procedure. Obes Surg. 2013;23(11):1890-8.
- ↑ Victorzon M. Single-anastomosis gastric bypass: better, faster, and safer? Scand J Surg. 2015;104(1):48-53.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק