אלרגיה לחלב פרה בילדים - Cow’s milk allergy in children
| אלרגיה לחלב פרה בילדים | ||
|---|---|---|
| Cow’s milk allergy in children | ||

| ||
| יוצר הערך | ד"ר אילנה ויינטראוב, פרופ' יורם בויאנובר 
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – אלרגיה, אלרגיה למזון
שכיחות אלרגיה לחלב פרה שיעורה 2-3% מכלל התינוקות. התופעה חולפת בכ-50% מהם עד תום השנה הראשונה לחיים.
הביטוי למחלה אינו ספציפי, לכן תינוקות רבים מאובחנים כאלרגיים לחלב אף על פי שאינם כאלה. טווח הביטוי של האלרגיה הוא מתגובה קלה עד להלם אלרגי (Anaphylaxis). מערכות שונות בגוף מעורבות בתגובה זאת: חלל הפה, מערכת העיכול, מערכת הנשימה והעור.
הזנה לא מבוקרת של פעוטות ואימהות יכולה להוביל הן לחסרים תזונתיים והן להפרעות אכילה של הגיל הרך, ומכאן החשיבות של אבחון מושכל של אלרגיה לתרכובת מזון לתינוקות (פורמולה) על בסיס חלב פרה.
אפידמיולוגיה
שכיחות אלרגיה לחלב פרה שיעורה 2-3% מכלל התינוקות. עד תום השנה הראשונה לחיים התופעה חולפת בכ-50% מהם. אלרגיה לחלב פרה מדווחת בתינוקות יונקים, אולם היא נדירה (0.5%).
אטיולוגיה
אלרגיה לחלב פרה נובעת מתגובה חיסונית לאחד או יותר מהחלבונים הקיימים בחלב.
מבחינים בשתי תגובות: תגובה המתווכת על ידי אימונוגלובולין E (IgE - Immunoglobulin E) ותגובה שאינה מתווכת על ידי אימונוגלובולין E.
קליניקה
הביטוי אינו ספציפי, ולכן תינוקות רבים מאובחנים כאלרגים לחלב אף על פי שאינם כאלה. במקרים אחרים ההורים מחליפים את תרכובת המזון החלבית לתינוקות על דעת עצמם מכיוון שהם משייכים תלונות על אי נוחות, ריבוי גזים, קשיי שינה, גודש אפי ותחלואה נשימתית לאלרגיה לתרכובת המזון החלבית.
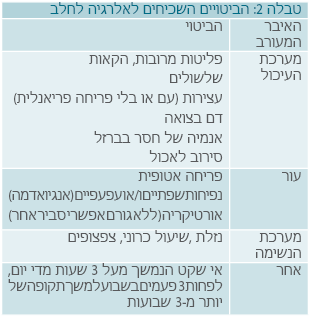
טווח הביטוי של האלרגיה הוא מתגובה קלה עד להלם אלרגי. מערכות שונות בגוף מעורבות בתגובה זאת: חלל הפה, מערכת העיכול, מערכת הנשימה והעור (טבלה 1).
אין ביטוי שהינו פתוגנומוני לאלרגיה לחלב.
טבלה 2 מציינת את הביטויים השכיחים[1]:
לרוב התופעות מתבטאות בשבועות הראשונים לאחר חשיפה לחלב. במרבית התינוקות תהיה מעורבות של מספר מערכות: מערכת העיכול (50-60%), עור (50-60%) ומערכת הנשימה (20%).
מבחינים בשתי תגובות: תגובה המתווכת על ידי אימונוגלובולין E ותגובה שאינה מתווכת על ידי אימונוגלובולין E.
תגובות המתווכות על ידי אימונוגלובולין E
ללא קשר למסלול שהופעל, הביטוי במערכת העיכול דומה. עם זאת, תגובות המתווכות על ידי אימונוגלובולין E מופיעות לרוב תוך דקות עד שעתיים מהחשיפה ויכולות לכלול הקאות, שלשולים, קשיי נשימה, חרלת (אורטקריה), אנגיואדמה (Angioedema) ועווית סימפונות (Bronchospasm) עד הלם אלרגי.
תגובות שאינן מתווכות על ידי אימונוגלובולין E
בתגובות שאינן מתווכות על ידי אימונוגלובולין E הביטוי מופיע זמן ממושך יותר לאחר החשיפה וכולל:
- דלקת במעי הדק והגס (Enterocolitis) המתווכת על ידי חלבון
- דלקת של החלחולת והמעי הגס (Proctocolitis) המתווכת על ידי חלבון
- Food protein enteropathies
דלקת אלרגית בחלחולת ובמעי הגס (Allergic proctocolitis)
הביטוי השכיח הוא יציאות דמיות בתינוק בחודשים הראשונים לחייו שפרט לכך נראה בריא ומשגשג היטב על הנקה (60%) או על תרכובת מזון לתינוקות.
לעתים נדירות תופיע גם אנמיה והיפואלבומינמיה (Hypoalbuminemia) קלה. בחלק מהמקרים ניתן יהיה לראות אאוזינופיליה (Eosinophilia) ורמות אימונוגלובולין E מוגברות בדם. שכיח סיפור משפחתי של דלקת עור אטופית (Atopic dermatitis).
הגורמים לתגובה האלרגית הם חלבוני חלב הפרה או סויה המצויים בתרכובת המזון לתינוקות. בתינוקות יונקים החלבונים האלרגנים המגיעים לחלב האם מקורם בתפריטה של האם[2].
דלקת מעי דק וגס המתווכת על ידי חלבון (Food protein induced enterocolitis)
הביטוי הוא בתינוקות עד גיל 6 חודשים, הניזונים מתרכובת מזון חלבית לתינוקות (אך לא מחלב אם) המגיעים עם תלונות על הקאות חוזרות ושלשולים המופיעים כ-2-4 שעות לאחר ההאכלה. הפסקת תרכובת המזון החלבית תגרום לשיפור בתלונות, אולם עם חשיפה מחודשת יופיעו הקאות חוזרות תכופות תוך 2-4 שעות מהחשיפה. הקאות אלה יכולות להגיע עד להלם תת-נפחי (Hypovolemic shock), חמצת מטבולית והיפונתרמיה.
בחלק מהמקרים שהופיעו באופן חריף, דווח על הופעת מתהמוגלובינמיה (Methemoglobinemia). תינוקות שהוזנו על כלכלה זו לאחר לידתם או בסמוך ללידתם נוטים למהלך כרוני יותר עם חוסר עלייה במשקל, היפואלבומינמיה ושלשולים והקאות לסירוגין. תגובה מסוג זה תוארה גם לביצים, לסויה, לאורז, לעוף, לתפוחי אדמה ולדגנים.
האבחון לרוב על סמך הביטוי הקליני: תגובה להרחקה של החלבון והתגובה בחשיפה מחודשת לאלרגן. בצואה פרט לכדוריות דם אדומות ניתן למצוא לויקוציטים ואאוזינופילים.
כיוון שתגובה זו אינה תגובה קלאסית המתווכת על ידי אימונוגלובולין E, התבחינים העוריים לרוב שליליים. אם בכל זאת התבחין העורי חיובי, הוא מלמד על סיכוי נמוך יותר שתופיע סבילות לאלרגן. במרבית הילדים תופיע סבילות לחלבון עד גיל 3 שנים[3].
גסטרואנטרופתיה אאוזינופילית אלרגית (Allergic eosinophilic gastroenteropathy)
אלרגיה זאת יכולה להופיע בכל גיל, והביטויים השכיחים הם של כאבי בטן, הקאות, שלשולים וחוסר עלייה במשקל.
תינוקות הניזונים מחלב אם
אלרגיה לחלב פרה מדווחת בתינוקות יונקים, אולם היא נדירה (0.5%), ולרוב ביטויה קל-בינוני. התופעה נובעת ממעבר של חלבוני חלב פרה אל חלב האם, אולם ריכוזם בחלב האם נמוך פי 105 בהשוואה לריכוז בחלב פרה. ייתכן כי השפעתם של ווסתים חיסוניים (אימונומודלטוריים), המצויים בחלב האם, ממתנים את התגובה האלרגית לחלבוני חלב הפרה.
ביטוי סוער אינו אופייני לאלרגיה לחלב בתינוקות יונקים. ביטוי כזה כולל, למשל: *הקאות ושלשולים מרובים
- חוסר עלייה במשקל
- דמם ממושך ממערכת עיכול
- אנמיה
- היפואלבומינמיה
- דלקת עור אטופית קשה
קיום תופעות אלה מחשיד למחלה אחרת במערכת העיכול.
אבחנה
הזנה לא מבוקרת של פעוטות ואימהות יכולה להוביל הן לחסרים תזונתיים והן להפרעות אכילה של הגיל הרך, ומכאן החשיבות של אבחון מושכל של אלרגיה לתרכובת מזון על בסיס חלב פרה[4] [5].
ביצוע חשיפה לחלב פרה
לאחר בדיקה גופנית הכוללת את העור, מתחילים במריחת טיפת חלב על שפתי התינוק. אם לא מופיעה תגובה תוך 15 דקות, מתחילים במתן חלב בכמויות קטנות, החל מ-0.5 סמ"ק עד 100 סמ"ק. העלאת המינון מתבצעת כל חצי שעה.
אם במשך שעתיים לאחר המנה האחרונה לא הופיעו תגובות כלשהן, ניתן לשחרר את הילד לביתו ולהמליץ לו על תפריט שכולל כ-250 סמ"ק לפחות של תרכובת מזון חלבית, ולהסב את תשומת לב ההורים לאפשרות של תגובה מאוחרת.
הופעת תגובה אלרגית לחלב פרה בחשיפה חוזרת מחייבת הימנעות מחלב פרה לפחות למשך 6 חודשים נוספים, ואז ביצוע חשיפה חוזרת בתנאי שגיל התינוק מבוגר מ-9-12 חודשים. אם גם הניסיון הבא ייכשל, יש לבצע ניסיונות חשיפה חוזרים לחלב בגילים 12, 18 ו-24 חודשים, ולאחר מכן אחת לשנה[1] [6] [7].
התבחין העורי ובדיקה רדיו-אלרגוסורבנטית (RAST test - Radioallergosorbent test)
תבחין עורי ובדיקה רדיו-אלרגוסורבנטית (RAST test - Radioallergosorbent test) ייתנו בעיקר את המידע הבא:
- הסיכוי לתגובה אלרגית חריפה מסכנת חיים. הסיכון נמוך יותר באלה שהתבחין העורי אצלם שלילי.
- תינוקות עם תבחין עורי שלילי יפתחו סבילות לחלב פרה בגיל צעיר יותר.
- תינוקות שפיתחו תגובה מוקדמת בחשיפה לחלב, עם נפיחות שפתיים ועפעפיים, חרלת והקאה מהירה, קרוב לוודאי הגיבו בתגובה אלרגית המתווכת על ידי אימונוגלובולין E והתבחין העורי אצלם יהיה חיובי.
- כאשר קוטר התגובה העורית גדול מ-7 מ"מ, הסיכוי לתגובה אלרגית בחשיפה לחלב הוא גבוה מ-90%, ולכן במקרים אלה כדאי לדחות את החשיפה החוזרת.
טיפול
טיפול בתינוקות הניזונים מתרכובות מזון על בסיס חלב פרה
במקרים קלים עד בינוניים יש לעבור לתרכובת מזון לתינוקות שמבוססת על הידרוליזט של חלבון (Protein hydrolysate) למשך 2-4 שבועות. חשוב לוודא שבזמן ההרחקה של תרכובת המזון החלבית לא יקבל התינוק ביצים, סויה ובוטנים.
אם אין שיפור עם הידרוליזט של חלבון, או כאשר התינוק מסרב לשתות את תרכובת המזון, מומלץ לנסות תרכובות מזון על בסיס חומצות אמינו. מעבר לתרכובת מזון על בסיס סויה אינה מומלצת בתינוקות שגילם צעיר מ-6 חודשים.
בתינוקות שבהם הביטוי הראשוני היה קשה, קרי - סירוב לאכול וירידה במשקל, דמם משמעותי מהחלחולת עם אנמיה והיפואלבומנימיה, דלקת עור קשה, קשיי נשימה, הלם אלרגי - יש לתת מלכתחילה תרכובת מזון על בסיס חומצות אמינו. אם התלונות אינן חולפות גם עם תרכובת מזון זו, יש לברר גורם אטיולוגי אחר.
חשיפה חוזרת תתבצע לאחר 2-4 שבועות של הרחקת תרכובת המזון החלבית. החשיפה החוזרת לחלב צריכה להתבצע בסביבה שבה ניתן לטפל אם מופיע הלם אלרגי. יש לזכור כי עוצמת התגובה בחשיפה הראשונה אינה מנבאה את עוצמת הביטוי בחשיפה חוזרת, שיכולה להיות קשה יותר, ובמיוחד לאחר הרחקה ממושכת.
בתינוקות שבהם התגובה הראשונית לחשיפה הייתה קשה, למשל: אנגיואדמה, עווית סימפונות ואנטרופטיה קשה, רצוי ראשית לעקוב אחר תבחין עורי או רמות אימונוגלובולין E ספציפיות, ורק כאשר מבדקים אלה שליליים, לבצע חשיפה מבוקרת במסגרת בית חולים.
טיפול בתינוקות יונקים
עקב היתרונות הרבים של ההנקה ההמלצה היא לא להפסיק את ההנקה. יש להדריך את האימהות להפסיק צריכה של חלב ומוצריו וכן ביצים, שהם האלרגן השני בשכיחותו, למשך 2-4 שבועות.
אם חל שיפור בתלונות התינוק, ניתן לחשוף את האם בהדרגה, ראשית לחלב, ואם אין כל החרפה - לביצים לאחר שבוע. אם חלה החרפה לאחר החשיפה לחלב אצל האם, יש להדריך אותה להמשיך ולהימנע מחלב, ולהמתין לפחות חצי שנה עד חשיפה מחודשת למוצרי חלב.
בתקופה שבה האם נמנעת מחלב ומוצריו, עליה לקבל תוספת סידן לתפריט. אם אימהות אלה יפסיקו להניק, יש להעביר את התינוק לתרכובת מזון המבוססת על הידרוליזט של חלבון או לתרכובת מזון המבוססת על חומצות אמינו.
אם הפסקת החלב והביצים לא שיפרה את הביטוי הקליני בתינוק תוך 4 שבועות, האם יכולה לשוב ולצרוך חלב וביצה.
חשוב לזכור כי אלרגנים נוספים שמקורם בסויה, בדגים, בחיטה ובבוטנים, גם הם עוברים בחלב אם. עם זאת, דיאטה מגבילה מדי של האם יכולה להוביל לתפריט לא מאוזן שלה ולחסרים תזונתיים שלא ניתן לעמוד בהם זמן ממושך. במקרים אלה יש להתייעץ עם גסטרואנטרולוג לגבי הפסקת ההנקה[8].
שימוש בחלב ממקור חלופי
במקרים רבים עולה השאלה לגבי שימוש בחלב ממקור חלופי, ולא בפורמולות המבוססות על הידרוליזט של חלבון פרה או חומצות אמינו. שימוש בחלב על בסיס כבשים, עזים, בופלו, אורז וסויה אינו מומלץ, עקב האפשרות לתגובה צולבת של אנטיגנים ועקב ההרכב התזונתי שאינו תואם את צרכי התינוק.
דחיית חשיפה למוצקים
את מרבית התינוקות עם אלרגיה לחלב ניתן לחשוף בבטחה למוצקים שאינם כוללים מוצרי חלב, לאחר גיל 4 חודשים. בילדים עם אלרגיות קשות כדאי לבצע חשיפה מדורגת.
פרוגנוזה
עד גיל 3 שנים כ-85% מהילדים יפתחו סבילות לחלב. באלה שהאלרגיה שלהם לחלב מתווכת על ידי אימונוגלובולין E התהליך ממושך יותר. עד גיל 8 שנים 15-58% עדיין יהיו אלרגים לחלב.
דגלים אדומים
ביבליוגרפיה
- Sampson HA, Anderson JA. Summary and recomondations: of gastrointestinal manifestations due to immunologic reaction to foods in infants and young children. J Pediatr Gastroenterol Nutr 2000;30(suppl):87-94
- ↑ 1.0 1.1 vandenplas Y, et al. Guidelines for the diagnosis and management of cow’s milk protein allergy in infants. Arch Dis Child 2007;92:902-908
- ↑ Troncone R. Discepolo V.Colon in food allergy .J Pediatr Gastroenterol Nutr 2009;48(suppl):89-91
- ↑ Maloney J. Nowak-Wagrzyn A. Educational clinical case series for pediatric allergy and immunology: Allergic proctocolitis, food protein-induced enterocolitis syndrome and allergic eosinophilic gastroenteritis with protein losing enteropathy as manifestation of non IgE mediated cow’s milk allergy. Pediater Allergy Immunol 2007;18:360-367
- ↑ Husby S. Food allergy as seen by a pediatric gastroenterologist. J Pediatr Gastroenterol Nutr 2006;42:516-521
- ↑ Caffarelli, et al. Cow’s milk protein allergy in children: a practical guide. Italian Journal of Pediatrics 2010;36:5-13
- ↑ Kneepkens FC, Meijer Y. Clinical practice.Diagnosis and treatment of cow’s milk allergy. Eur J Pediatr 2009;168:891-896
- ↑ Benhamou AH, Michela G, Tempia S, et al. An overview of cow’s milk allergy in children. Swiss Med Wkly 2009;139:(21-22) 300-307
- ↑ Sicherer SH, Burks AW. Maternal and infant diets for prevention of allergic diseases: Understanding menu changes in. J Allergy Clin Immunol .2008;122:29-33
קישורים חיצוניים
- אלרגיה לחלב פרה בתינוקות: גישה מעשית, מדיקל מדיה
המידע שבדף זה נכתב על ידי ד"ר אילנה ויינטראוב, פרופ' יורם בויאנובר


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק