תבחין סינקטן - Short synacthen test
| מדריך בדיקות מעבדה | |
| תבחין סינקטן | |
|---|---|
| Short synacthen test | |
| שמות אחרים | SST, cosyntropin, tetracosactide, corticotropin, ACTH stimulation test. |
| מעבדה | כימיה בדם, אנדוקרינולוגיה בדם. |
| תחום | תפקוד בלוטת האדרנל. |
| טווח ערכים תקין | עלייה של מעל 180–200 מיקרוגרם/מ"ל לאחר האתגור עם synacthen. |
| יוצר הערך | פרופ' בן-עמי סלע |
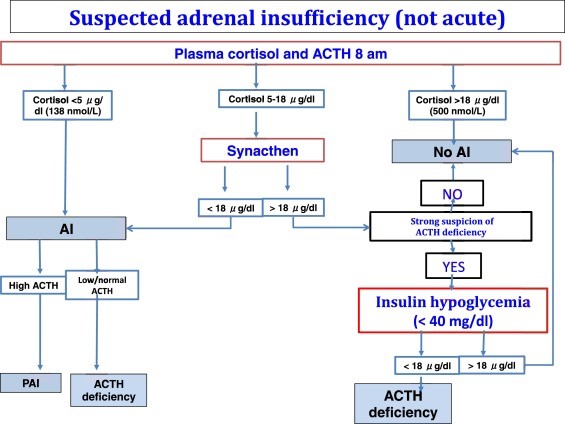
מבחן SST מיועד לבחון אי-ספיקה של קליפת בלוטות האדרנל, והוא יכול לשמש כהליך של בדיקה בנבדקים שאינם חולים באופן קריטי (Oelkers וחב' ב- J Clin Endocrinol Metab משנת 1992). הבדיקה מבוססת על מדידת רמת קורטיזול לפני ואחרי הזרקת synacthen שהוא למעשה ACTH סינתטי (הידוע גם כ-tetracosactrin).
מטרת הבדיקה
לבחון את תפקוד בלוטת יותרת הכליה במקרי חשד לאי-ספיקה אדרנו-קורטיקלית; לבחון את תפקוד מנגנון הגומלין בין בלוטת יותרת המוח לבין בלוטת יותרת הכליה; לבחון את תפקוד בלוטת יותרת הכליה, בעת גמילה מטיפול בסטרואידים.
ההורמון הסטרואידי קורטיזול חיוני לבריאות בהיותו מווסת של לחץ הדם, מווסת את מערכת החיסון, מסייע לגוף להגיב למצבי עקה, כמו גם מסייע לאזן את השפעת אינסולין בוויסות רמת הסוכר בדם. הפרשת קורטיזול מוגברת במצבי דחק, דלקת, שינויים ברמת הסוכר בדם ועוד.
הבדיקה נועדה לאשש את התפקוד של בלוטות האדרנל, על ידי מדידת תגובתן ל-ACTH, או לחומר סינתטי בעל השפעת קורטיקו-טרופית כגון tetracosactide הידוע גם בשם synacthen וגם alsactide (Dorin וחב' ב-Ann Intern Med משנת 2003, ו-Holt ב-MedlinePlus משנת 2008). ACTH מיוצר בקדמת ההיפופיזה ומגרה את האדרנל להפריש קורטיזול, אלדוסטרון, dehydroepiandrosterone (להלן DHEA) ו- dehydroepiandrosterone sulfate (להלן DHEA-S) (על פי Hanukoglu וחב' ב-Eur J Endocrinol משנת 1995). הזרקת synacthen אמורה לגרות הפרשת קורטיזול, ורמתו אכן נמדדת בשני פרקי זמן לאחר הזרקת אנלוג סינתטי זה. מבחן זה עשוי לספק הערכה כמותית של אי-ספיקת האדרנל, המבחן יכול להבדיל בין אפשרות שהסיבה נעוצה באדרנל וקשורה ליצירה נמוכה של קורטיזול ואלדוסטרון, או שהסיבה נעוצה בהיפופיזה ויצירה נמוכה של ACTH.
Synacthen הוא השם המסחרי של tetracosactrin שהוא פפטיד סינתטי המורכב מ-24 חומצות האמינו (מתוך 39 חומצות אמינו של הפפטיד האנדוגני ACTH.
מבחן העמידות לאינסולין מוכר כ"מדד הזהב" לאי-ספיקת האדרנל, אך הטסט מסורבל ונמשך כשעתיים, עם סיכון מוגבר פרכוסים ואף לאוטם שריר הלב, מועדפת הבדיקה של גירוי על ידי ACTH או על ידי אנלוג שלו, שהיא חלופה פשוטה יותר לביצוע, בטיחותית יותר, אם כי פחות מדויקת (Ferrante וחב' בכינוס על הורמונים באתונה משנת 2012). המבחן רגיש ביותר (97%) וספציפי מאוד (95%) במקרים של אי-ספיקה ראשונית של האדרנל, אך עם רגישות נמוכה יותר (57-61%) וספציפיות (95%), במקרים אי-ספיקה שניונית של האדרנל. כיוון שאי-ספיקה של האדרנל מסכנת חיים באופן פוטנציאלי, טיפול דחוף מתבקש מיד לאחר אישוש הממצא (Charmandari ו-Chrosusos ב-Adrenal Insuffiency משנת 2008).
סטימולציה של אלדוסטרון
בדיקת SST יכולה גם לשמש לבחון את יצירת אלדוסטרון על ידי האדרנל, ולסייע בקביעה האם קיים מצב של hypoaldosteronism ראשוני או שניוני. ל-ACTH יש השפעה מגרה קלה על אלדוסטרון, אך כמות synacthen המוזרקת בבדיקה זו ניתנת בעודף מה שמאפשר מדידה קלה של רמת אלדוסטרון בנסיוב. בדומה לקורטיזול הנמדד, רמת אלדוסטרון אמורה להיות כפולה מרמת הבסיס שלה, שהיא בערך 20 ננוגרם/מ"ל, לאחר אי-צריכת מלח של 24 שעות, כאשר הדם נלקח בישיבה מאדם בריא.
אינטרפרטציה במקרים של primary aldosterone deficiency
תגובת אלדוסטרון במבחן SST נבלמת או חסרה בנבדקים עם primary aldosterone deficiency, כולל מחלת Addison. ערך הבסיס הוא בדרך כלל בסביבות 15 ננוגרם/מ"ל או אף פחות מכך, והוא אינו מכפיל את עצמו לאחר הזרקת synacthen מה שמצביע על primary hypoaldosteronism עם רמת נתרן נמוכה, ורמות אשלגן ו-renin גבוהות והוא מרמז על מחלת Addison.
אינטרפרטציה במקרים של secondary aldosterone deficiency
בתרחיש זה רמות נתרן, אשלגן ו-renin נמוכות. לאחר הזרקת synacthen, רמת אלדוסטרון עולה פי 2–4. במקרים נדירים רמת אלדוסטרון לאחר הזרקת synacthen לא הכפילה את עצמה, אך בנוכחות רמות נמוכות של אשלגן, renin ו-ACTH, יש אינדיקציה לאטרופיה של יצירת אלדוסטרון כתוצאה מחסר ממושך של renin.
הורמונים אחרים וכימיקלים המוגברים כתוצאה מהזרקת synacten
- פרוגסטרון שהוא קודמן של אלדוסטרון ושל קורטיזול (Jardena וחב' ב-J Clin Endocrinol Metab משנת 2000)
- Luteinizing hormone (LH), הורמון של ההיפופיזה המגרה יצירת הורמון המין
- 21-Hydroxylase
- DHEA ו-DHEA-S (הורמונים אנדרוגניים המיוצרים באדרנל
נתוני מעבדה בשלושת התרחישים של אי-ספיקת האדרנל
במקרה של אי-ספיקה ראשונית בגין בעיה של האדרנל (כולל מחלת אדיסון): CRH-נמוך, ACTH-נמוך, DHEA-נמוך, DHEA-S – נמוך, קורטיזול-נמוך, אלדוסטרון-נמוך, renin-נמוך, Na-נמוך, K-גבוה. ייתכן שמדובר בגידול באדרנל, עקה, נוגדנים עצמיים, פגיעה באדרנל כתוצאה מניתוח.
במקרה של אי-ספיקה שניונית בגין בעיה של ההיפופיזה מסיבה של נוגדנים עצמיים, פגיעת ראש, או הפסקה פתאומית בטיפול עם קורטיקו-סטרואידים: CRH- גבוה (רק אם יצירת CRH בהיפותלמוס תקינה, ACTH- נמוך, DHEA-נמוך, DHEA-S -נמוך, קורטיזול-נמוך, אלדוסטרון-נמוך, renin-נמוך, Na- נמוך ו-K-נמוך.
במקרה של אי-ספיקה שלישונית בגין בעיה של ההיפו-תלמוס (כמו מאקרו-אדנומה), נוגדנים עצמיים, פגיעת ראש, או הפסקה פתאומית של טיפול בקורטיקו-סטרואידים): CRH-נמוך, ACTH-נמוך, DHEA-נמוך, DAEH-S נמוך, קורטיזול-נמוך, אלדוסטרון-נמוך, renin-נמוך, Na- נמוך ו-K -נמוך.
אינטרפרטציה של תוצאות הבדיקה
באנשים בריאים, רמת קורטיזול אמורה לעלות מעל 180–200 מיקרוגרם/ליטר תוך 60 דקות לאחר הזרקת 250 מיקרוגרם של synacthen (על פי Bornstein וחב' ב-J Clin Endocrinol Metab משנת 2016). לעומת זאת, בסובלים ממחלת Addison שהיא אי-ספיקה ראשונית של האדרנל, בה רמות קורטיזול ואלדוסטרון נמוכות, רמת קורטיזול לא תעלה כתוצאה מהזרקת synacthen. במצבים של אי-ספיקה שניונית של האדרנל, כתוצאה מהחדרה של סטרואידים אקסוגניים, המדכאים יצירת ACTH בהיפופיזה, או כתוצאה ממפגע ראשוני בהיפופיזה המפחית יצירה של ACTH, בלוטות האדרנל עלולות לעבור אטרופיה לאורך זמן, ואז יצירת קורטיזול תיכשל במבחן ה-synacthen. עם זאת, בשלבים המוקדמים של התפתחות אי-ספיקה שניונית של האדרנל, האחרון מסוגל עדיין לייצר קורטיזול, ולהפיק תוצאה נורמלית במבחן החדרת synacthen (על פי Grossman ב-Endocrine Metabol Disorders משנת 2007). אם יש אבחון של אי-ספיקה שניונית של האדרנל, ניתן לבצע את מבחן העמידות לאינסולין (ITT), או את מבחן הסטימולציה של corticotropin-releasing hormone (להלן CRH), כדי להבדיל בין סיבה שלישונית בהיפותלמוס, או סיבה שניונית בהיפופיזה, אך מבחנים אלה מתבצעים אך נדירות בשגרה הרפואית.
מדידת ACTH בפלזמה בנוסף לסטימולציה של קורטיזול
מדידה של רמת ACTH בשעת בוקר בצום, מסייעת לאשש את האטיולוגיה של אי-ספיקת האדרנל. במקרים של מחלת Addison רמת ACTH תהיה גבוהה מעל ומעבר לרף הנורמה העליון. לעומת זאת, במצבים של אי-ספיקה שניונית של אדרנל, רמת ACTH נמוכה בדרך כלל מתחת ל-35 פיקוגרם/מ"ל (כאשר תחום הנורמה של ACTH הוא 10–60 פיקוגרם/מ"ל). במקרים אחדים הסיבה האמיתית לרמת ACTH נמוכה, נובעת מרמת CRH נמוכה בהיפותלמוס, ייתכן למצוא פגיעה נפרדת של ב-ACTH וב-CRH, כמו שהדבר קורה בפציעה מוחית (Nieman ב-J Clin endocrinol Metab משנת 2008).
מקרה וירטואלי להמחשת הדברים
גבר בן 50 שנה, מתלונן על תחושת טשטוש מתגברת בעיקר במצב של עמידה, למרות שנשלל תת-לחץ-דם פוסטורלי. בדיקת TSH התבקשה לשלילה של היפו-תירואידיזם, ובדיקות ACTH וקורטיזול התבקשו לשלול אי-ספיקה ראשונית של האדרנל. ההיסטוריה הרפואית של המטופל כוללת יתר לחץ-דם וסוכרת type 2. תוצאות הבדיקות המבוקשות למטופל זה מופיעות בטבלה:
| בדיקה | תוצאה | תחום הנורמה |
|---|---|---|
| TSH | 2.30 mIU/L | 0.30–5.00 mIU/L |
| Cortisol (8:35 am) | 230 nmol/L | 240–620 nmol/L |
| ACTH | 40 pmol/L | 0–10 pmol/L |
בהתחשב ברמת ACTH הגבוהה, וברמת קורטיזול בתחום גבול הנורמה התחתון, התבקשה עבור מטופל זה בדיקת SST, בה התקבלו רמות נורמליות של קורטיזול לאחר הזרקת synacthen: רמת הבסיס של קורטיזול בשעה 08:10 נמצאה 278 ננומול/ליטר, ואילו רמת קורטיזול שנבדקה בשעה 09:15 או 60 דקות לאחר הזרקת synacthen נמצאה 624 ננומול/ליטר (כאשר העלייה הצפויה הנורמלית היא של רמת קורטיזול מעל 550 ננומול/ליטר). הבדיקה מתבצעת בשיטת Chemiluminescent Immunoassay (Competitive Binding).
תוצאת SST תקינה כפי שהתקבלה במטופל זה שוללת אי-ספיקה של האדרנל. לעומת זאת, הרמה המוגברת של ACTH, לעומת תוצאת SST תקינה העלתה חשד של הפרעה כלשהי בבדיקה של ACTH. אם רמת קורטיזול בפלזמה היא מעל 370 ננומול/ליטר, אין סבירות לאי-ספיקה של האדרנל (Yo וחב' ב-Clinical Endocrinol משנת 2014). אם עדיין קיים חשד לאי-סדירות קלינית, מתבצעת בדיקת SST. חשוב לא להחמיץ מצב משולב של אי-ספיקת אדרנל והיפו-תירואידיזם, כיוון שתחלואה משמעותית ואף תמותה דווחו כתוצאה מאבחון לקוי (Ebeling ב-Aust Fam Physician משנת 2008, ו- Selmer וחב' ב-J Clin Endocrinol Metab משנת 2014).
נראה שאין הבדל אם synacthen מוזרק לווריד או לשריר (Chitale וחב' ב-Clin Endocrinol משנת 2013). יש הבדלים בין מעבדות שונות תוך שימוש באנלייזרים שונים אך מקובל שתחום הנורמה של קורטיזול הוא 420–574 ננומול/ליטר (El-Farhan וחב' ב- Clin Endocrinol משנת 2013).
גלוקו-קורטיקואידים סינתטיים כ-prednisolone ו-methylprenisolone יכולים באופן פוטנציאלי להפריע למהלך הבדיקה של קורטיזול בשיטת immunoassay, ולכן יש להפסיק שימוש בתכשירים אלה 24–48 שעות לפני ה-Wallace) SST וחב' ב-Ann Clin Biochem משנת 2009).
גלולות למניעת היריון מגבירות רמת קורטיזול בפלזמה, על ידי הגדלת רמת CBG, הגלובולין הקושר קורטיזול. אם לא מתאפשרת הפסקת השימוש בגלולות אלו, אמורה לשמש רמת cutoff שונה לאחר הזרקת synacthen (430 ננומול/ליטר לנשים שאינן נוטלות גלולות, ו-577 ננומול/ליטר לנשים הנוטלות גלולות, זאת כאשר מדידת קורטיזול מתבצעת באנלייזר Abbott- Architect.
גרסאות של הבדיקה
הבדיקה יכולה להתקיים כבדיקת מינון נמוך לזמן קצר, בדיקת מינון קונבנציונלי לזמן קצר, או כבדיקת סטימולציה מתמשכת. בגרסה של מינון נמוך לזמן קצר, synacthen ניתן במינון של 1 מיקרוגרם, בגרסה של מינון קובנציונאלי לטווח זמן קצר synacthen מוזרק במינון של 250 מיקרוגרם. שתי בדיקות אלה מתמשכות כשעה, ומספקות את אותו מידע. מחקרים הראו שיצירת קורטיזול על ידי האדרנל, זהה בבדיקות המינון הנמוך והקונבנציונאלי.(Abdu וחב' ב-J Clin Endocrinol Metab משנת 1999, ו-Cemeroglu וחב' ב-Pediatr Int משנת 2010). הגרסה המתמשכת של בדיקה זו יכולה להימשך 48 שעות, והיא מסוגלת להבדיל בין אי-ספירה, ראשונית, שניונית ושלישונית של האדרנל. הגרסה המתמשכת מתבצעת רק באופן נדיר, שכן שתי הגרסאות הקצרות יותר מספקות את המידע הנחוץ.
הוראות לביצוע הבדיקה
אין צורך בצום, והבדיקה אינה מחייבת אשפוז, אך יש להימנע מטיפול בסטרואידים כמו גלולות למניעת היריון 6 שבועות לפני הבדיקה של מדידת קורטיזול בנסיוב. זאת כיוון שאסטרוגנים משרים סינתזה מוגברת של cortisol binding globulin, מה שמעלה את רמת סך הקורטיזול הנמדדת. בבוקר הבדיקה יש להימנע מנטילת spironolactone כגון Aldactone, וכן יש להימנע משתייה ואכילה של פריטי מזון ובעיקר שתייה המכילים קפאין, כגון קפה, שוקו, תה ושוקולד. תוצאות הבדיקה עלולות להשתבש אם במהלך שבועיים לפני ביצועה בוצע ניתוח בהיפופיזה, ובכלל, ביצוע הבדיקה אינו מומלץ אם יש חשד לבעיות בתפקוד ההיפופיזה. אלה המשתמשים במשחה סטרואידית או במשאף תרסיס של סטרואידים, גם כן אמורים להפסיק טיפול זה ימים אחדים לפני ביצוע הבדיקה. אם הבדיקה מבוצעת לבירור אפשרות של congenital adrenal hyperplasia (להלן CAH), היא צריכה להתבצע תוך שבוע עד 10 ימים מתחילת המחזור האחרון, זאת כיוון שאלדוסטרון (ולעיתים גם קורטיזול) עלולים להיות מוגברים באופן כזוב במחזור הלוטאלי באופן שניוני לעיכוב של פרוג'סטרון, מה שיגרום לעלייה מפצה ברמות אלדוסטרון (Emily וחב' ב-J Clin Endocrinol Metab משנת 2006).
בדומה, אם הנבדק סבל בימים שלפני הבדיקה מעקה טראומטית כגון ניתוח או עקה נפשית חמורה, וכן אם הוא היה חשוף לבדיקה רדיו-איזוטופית, תוצאות הבדיקה עלולות להיות מוגברות באופן כזוב. תכשירים נוספים שיש להימנע מצריכתם בימים שלפני הבדיקה הם licorice, אנדרוגן (כולל DHEA) ופרוג'סטרון, שנטילתם יכולה להשפיע על תוצאות קורטיזול ואלדוסטרון. יש להימנע מאכילת מזון עתיר במלח 24 שעות לפני הבדיקה, שכן מלח משפיע על הסטימולציה של אלדוסטרון.
לאחר נטילת הדם הראשונה מוזרק synacthen לווריד או לשריר במינון הנקבע על ידי הרופא. שתי דגימות דם נוספות נלקחות לאחר 30 ו-60 דקות לאחר העירוי של synacthen לצורך מדידת רמת קורטיזול. תופעות לוואי של הבדיקה הן מקומיות כאריתמה ונפיחות במקום העירוי, וכן תיתכנה בחילה קלה, סומק בפנים (ולעיתים גם בזרועות ובטורסו, הזעה, פריחה או גרד עורי, תחושת טשטוש קלה, ושינוי טכיקרדי בר-חלוף בקצב הלב. לעיתים נדירות יותר נרשמו התעלפויות, ראייה מטושטשת וקשיי נשימה.
מועדפת הבדיקה בנסיוב ולשם כך יש לדגום את הדם למבחנה כימית (פקק אדום או צהוב), יש להמתין 30 דקות עד להתקרשות הדם, ואז לסרכז משך שעה במהירות 10,000g . ניתן גם לבצע את הבדיקה בפלזמה, ואז יש לדגום את הדם למבחנת הפארין (פקק ירוק), ולסרכז משך שעה. יציבות הדגימה כנסיוב: 8 שעות בטמפרטורת החדר; 48 שעות בקירור ו-3 חודשים בהקפאה. את הדגימה יש לשלוח מיד למעבדה בטמפרטורת החדר, או בקירור אם הדגימה נשלחת למחרת בבוקר.
ראו גם


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק