אבחון וטיפול רב מקצועי באדם עם התמיינות מינית אחרת - חוזר משרד הבריאות
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
|
| ||
|---|---|---|
| הנדון: אבחון וטיפול רב מקצועי באדם עם התמיינות מינית אחרת (אינטרסקס / DSD) | ||

| ||
| מספר החוזר | 10/2017 | |
| קישור | באתר משרד הבריאות | |
| תאריך פרסום | 6 במרץ 2017 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – התאמה מגדרית
רקע
התמיינות מינית אחרת (Different Sexual Development - DSD), הידועה גם בשם "אינטרסקס" - היא מצב מולד, בו לאדם יש סימני מין, הורמוני מין ומין גנטי שאינם זכריים או נקביים באופן מובהק. אין נתונים מדויקים על מספר או שיעור הא/נשים עם DSD בעולם בכלל ובישראל בפרט.
בחוזר זה יעשה שימוש בעיקר במונחים DSD וא/נשים עם DSD, בהתאם לשמה של האבחנה הרפואית המקובלת כיום.
החוזר נכתב בלשון זכר מטעמי נוחות בלבד, ומכוון לכל המינים והמגדרים, ללא הבדל.
רקע רפואי
- מבחינה רפואית, מתחלקים מקרי ה- DSD למספר קבוצות:
- העדר מתאם בין מין גנטי לבין סוג הגונדה (אשכים או שחלות) ו/או לבין מין פנוטיפי;
- מין גנטי זכרי עם ויריליזציה חלקית (פעולה חלקית של הורמוני המין הגבריים היוצרים את מאפייני הזכרות), כגון: התמיינות אשכים לא מלאה (Underviriiisation), הפרעות ביצירת טסטוסטרון או דהידרוטסטוסטרון, תנגודת לאנדרוגנים (הורמוני המין הזכריים)
- מין גנטי נקבי עם ויריליזציה
- שוני בהרכב כרומוזומי המין כגון XY/XO
- תופעות של DSD הן מולדות, אך מתבטאות לראשונה ומאובחנות בגילאים שונים. את חלקן ניתן לזהות כבר בעובר וביילוד, וחלקן מופיעות או מתגלות רק בגיל הילדות, ההתבגרות או הבגרות
- חלק ממצבי ה- DSD עלולים להיות מסכני חיים במידה ולא יטופלו כראוי עקב הפרעות במשק המלחים או עקב נטייה לגידולים ממאירים. במקרים אחרים אין הפרעה לתפקוד השגרתי, אך תתכן הפרעה בתפקוד המיני ובעיות פוריות בגילאי ההתבגרות והבגרות.[1]
- נוהל זה אינו מתייחס למצבים שיש בהם שוני בהרכב כרומוזומי המין אך ללא תופעות פיזיולוגיות או נפשיות הקשורות בתפקוד מיני או זהות מינית ומגדרית, כגון תסמונת טרנר
רקע פסיכו-סוציאלי
- ל- DSD ולתופעות הגופניות הכרוכות בה עשויות להיות השלכות פסיכולוגיות וחברתיות, הנובעות הן מתפיסת העצמי של האדם, והן מיחס הסביבה. על מערכת הבריאות לקחת בחשבון את כלל הגורמים המלווים את האדם המטופל, בתפיסה כוללנית המתייחסת לכל תחומי חייו: אישי, משפחתי, חברתי וסביבתי, נוסף על ההיבט הגופני
- לכן, על הטיפול באדם עם DSD להיעשות באמצעות צוות רב מקצועי, הכולל בין היתר גם עובד סוציאלי ופסיכולוג, תוך רגישות אישית ותרבותית למטופל ולמשפחתו ותוך שאיפה להביאו לתפקוד המיטבי בכל התחומים
רקע חברתי
- האבחון והטיפול בא/נשים עם DSD מושפעים לא רק מהתפתחויות בתחומי המדע והרפואה, אלא גם מהעמדות הרווחות בחברה ביחס לא/נשים עם DSD. בכלל זה, נכון להכיר בקיומה של גישה, המקודמת על ידי לפחות חלק מהא/נשים עם DSD, הרואה באינטרסקסואליות, מאפיין של זהות, חלק ממגוון אנושי טבעי, שאינו מחייב בהכרח תיקון מהיר, באמצעים רפואיים, כירורגיים ותרופתיים, שמטרתם לשייך את האדם בסמוך ללידתו לאחד משני המינים המוכרים (זכר ונקבה)
- מתפתחת גישה חדשה ביחס לא/נשים עם DSD המבקשת להביא להכרה חברתית בא/נשים עם DSD, לשנות את המינוחים בהם נעשה שימוש, למנוע ביצוע הליכים רפואיים בלתי הפיכים ולקדם את זכויותיהם, ובפרט הזכות לבחור בעצמם שיוך מיני ומגדרי (בכל מקום על הרצף)
רקע משפטי
- הטיפול בא/נשים עם DSD / אינטרסקס, כמו בכל מטופל אחר, כפוף למספר חובות משפטיות, ובכללן החובה לספק לאדם טיפול רפואי נאות ובהתאם לפרקטיקה רפואית מקובלת; החובה לקבל את הסכמתו מדעת לטיפול (או הסכמת נציג מוסמך חוקית שלו); החובה לשמור על הסודיות הרפואית של המטופל ועל כבודו ופרטיותו ועוד
- במקרה של מטופל קטין נתונה בדרך כלל הסמכות לקבל החלטות על הטיפול הרפואי בו לאפוטרופוסיו הטבעיים, כלומר להוריו. על ההורים חלה חובה חוקית לקבל החלטות לטובת הקטין, כאחראים לשלומם לבריאותם ולהתפתחותם התקינה של ילדיהם. לטובת הילדים, רצוי כי הורים יקבלו החלטות הנוגעות להם, בהתייעצות עימם, בהתאם לגילם וליכולתם להבין ולהביע דעה
- המגמה בארץ ובעולם, להכיר בזכויותיהם של קטינים ושל בני נוער להשתתף בתהליכי קבלת החלטות בסוגיות הנוגעות לגופם מצאה ביטויה בשתי אמנות עליהן חתומה ישראל. האמנה לזכויות הילד משנת 1989 והאמנה לזכויות אנשים עם מוגבלויות, משנת 2006 (המתייחסת גם לזכויות ילדים עם מוגבלויות). האמנות דורשות, בין השאר: להגן על קטינים מפני התערבויות רפואיות בלתי הפיכות שאינן חיוניות לשמירה על בריאותם ועל חייהם, או שהן כאלה שניתן לדחות את ביצוען עד למועד מאוחר יותר, בו יוכל הקטין שבגר לקבל החלטה אוטונומית; וכן לאפשר לקטין עם מוגבלות לבטא בחופשיות את דעותיו בכל נושא המשפיע עליו, לפי גילו ומידת בגרותו
- הטיפול בא/נשים עם DSD כרוך בשיקולים והיבטים הקשורים במיניות ובהגדרה עצמית ביחס לזהות מינית ומגדרית. שיקולים אלה מחייבים נקיטת זהירות יתרה בקביעת ההתנהלות הטיפולית ובביצוע איזון זהיר בין זכות ההורים לקבל החלטות בעניין ילדיהם, לבין זכות הילד להשפיע על הטיפול בו, כולל שימור יכולתו לקבל החלטות עתידיות בהתאם לרצונותיו, ככל שניתן
מטרה
קביעת נהלים לזיהוי, אבחון וטיפול בא/נשים במצבים שונים של DSD, החל משלב אבחון טרום לידתי ועד בגרות, ולהסדיר קיומם ופעילותם של מרכזים מומחים בטיפול בא/נשים עם DSD.
הגדרות
אינטרסקס/ DSD: התמיינות מינית אחרת (Different Sexual Differentiation - DSD ) כמפורט בנספח ג' (תסמונות שאינן מופיעות בנספח אינן רלוונטיות לנוהל זה);
מין גנטי: הרכב כרומוזמי המין (XY, XX מוזאיקות שונות);
גונדה: בלוטות הרבייה: בזכר - האשך; בנקבה - השחלה;
מין גונדלי: סוג אברי הרביה: שחלה; אשך; OVOTESTIS (אשך ושחלה באותו אדם או באותה גונדה); GONADAL DYSGENSIS (גונדה שלא התמיינה);
מין פנוטיפי: מופע אברי המין החיצונים;
- מונחים בהתפתחות פסיכו-סקסואלית
זהות מגדרית - Gender Identity : הדרך בה אדם מזהה עצמו - כגבר, כאישה או בזהות אחרת
תפקוד מגדרי - Gender Role : הדרך בה אדם מתנהג, ביחס לתפיסה החברתית של נשים וגברים (כגון הופעה חיצונית ולבוש, צעצועים, מקצוע והתנהגויות מאפיינות אחרות).
נטייה מינית - sexual orientation: משיכה מינית לבן המין השני, לבן אותו מין, או אחר.
(הערה: אין בהכרח התאמה בין הזהויות הפסיכוסקסואליות השונות של אותו אדם)
קטין: מי שטרם מלאו לו 18 שנה;
ילד: מי שטרם מלאו לו 14 שנים, או קטין שטרם החלה התפתחותו המינית או המגדרית ויכולתו להבין את משמעותם של אלה;
נער: מי שמלאו לו 4ו שנה וטרם מלאו לו 8ו שנה.
הליך רפואי: כל פעולה המבוצעת לשם אבחון, בדיקה או טיפול, לרבות טיפול נפשי או פסיכוסוציאלי.
הורים: הוריו של קטין, או נציג חוקי אחר שלו, וכן אפוטרופוס של חסוי.
שירות רפואי מתמחה: שירות רפואי מתמחה כהגדרתו לפי חוק ביטוח בריאות ממלכתי, שקיבל הכרה לעניין DSD
הנחיות
הוראות כלליות
- ככלל, טיפול רפואי ונפשי באדם עם DSD / אינטרסקס ובבני משפחתו הזקוקים לטיפול יעשה ביחידה רפואית מומחית בטיפול ב-DSD, שהוכרה לעניין זה
- רופא המטפל באדם, בכל גיל, וסבור, לפי התסמינים, שהוא עשוי להיות אינטרסקס, יפנה אותו לשירות רפואי מתמחה
- רופא המטפל באישה הרה ומאבחן אפשרות שהעובר הוא אינטרסקס - יציע לאישה ההרה לפנות במהלך ההיריון לשירות רפואי מתמחה
- רופא המטפל באדם בקשר ל-DSD, ומכל סיבה סבור שהמטופל אינו מודע למצבו ולאבחנתו, או לטיב הטיפול שהוא מקבל והשלכותיו
- אם הוא רופא מומחה בתחום - יסביר לו את מצבו ואת מהות הטיפול והשלכותיו, ויפנה אותו, לפי הצורך, לשירות רפואי מתמחה
- אם אינו מומחה בתחום, יפנה אותו לשירות רפואי מתמחה
- בשירות רפואי מתמחה יינתן לכל מטופל ליווי פסיכוסוציאלי לכל אורך תהליך הבדיקות, האבחון והטיפול. היה המטופל קטין יהיה הליווי משפחתי, ויעשה, ככלל, יחד עם הוריו
שירות רפואי מתמחה
- שירות רפואי מתמחה לעניין DSD, יכלול צוות רב מקצועי שיעבוד בשיתוף פעולה לכל אורך הטיפול במטופל, ובו, לכל הפחות:
- רופא מומחה באנדוקרינולוגיית ילדים, עם ניסיון בתחום DSD
- פסיכולוג או עובד סוציאלי, בעל נסיון בטיפול ב-DSD
- רופא מומחה בגנטיקה רפואית
- לשירות רפואי זה יהיה קשר קבוע המעוגן בנוהלי עבודה ובהסכם עם כל אלה:
- רופא מומחה בכירורגיה אורולוגית שביצע תת התמחות באורולוגיית ילדים ובעל ניסיון בטיפול ב-DSD בילדים
- רופא מומחה ביילוד וגניקולוגיה עם ניסיון בגינקולוגיה של ילדות ומתבגרות
- שירות פתולוגי בעל נסיון בהיסטולוגיה וצביעות בגונדות ואברי מין
- מומחים בדימות בעלי ניסיון בסוגי דימות רלוונטיים בילדים
- מעבדה אנדוקרינית עם יכולת בדיקה בסף רגישות מתאים לילודים וילדים (רמות נמוכות)
- ועדת אתיקה לפי חוק זכויות החולה
- אין הכרח שכלל השירותים יהיו באותו מוסד רפואי אך יש להבטיח גישה זמינה ויעילה לכל אחד מהשירותים הנדרשים, ועבודה בשיתוף פעולה
- כל חברי הצוות הרב מקצועי יהיו בעלי ניסיון בטיפול ב-DSD או שעברו הכשרה מתאימה כמפורט בנוהל זה
ביצוע הליכים רפואיים - כללים
- ככלל, יבוצעו באדם שעשוי להיות או שאובחן כ- DSD / אינטרסקס, הליכים רפואיים הנחוצים לאחת המטרות הבאות:
- שלילת סכנה לחיים, פגיעה נפשית, רגשית, פיזיולוגית או בתפקוד המיני, או נכות/לקות בלתי הפיכה אחרת
- קביעת אפשרויות להמשך טיפול, וסיוע בקבלת החלטות לעתיד
- אין לבצע הליך רפואי באברי המין / בתחום צנעת הפרט, אלא אם קיים צורך רפואי (לרבות נפשי) בכך
- יובהר למטופל ו/או להורי קטין, לאיזו מטרה מבוצע כל הליך רפואי ותתבקש הסכמתם לכך
- אם קטין מתנגד לביצוע הליכי האבחון וטיפול - לא יבוצעו הליכים אלה בניגוד לרצונו, אלא אם סבר הצוות המטפל שיש דחיפות לבצע את ההליך האבחוני או את הרפואי עקב חשש לפגיעה ממשית בבריאותו או בטובתו, ובהסכמה מדעת של הוריו
- ביצוע הליך כירורגי בלתי הפיך שאינו דחוף, שנועד לקבוע את שיוכו המיני של קטין, - יבוצע רק לאחר וידוא, על ידי צוות פסיכוסוציאלי המתמחה ב-DSD שהפעולה תואמת את רצונו ותפיסתו העצמית של הקטין, ולאחר שניתנו לו הסברים המותאמים לגילו ולמידת בשלותו והבנתו ביחס לתוצאות ההליך המתוכנן. כל זאת - בנוסף להסכמת הורהו
אבחנה
- אבחון אדם עם DSD, עשוי להתרחש בגילאים שונים, החל משלב ההיריון, בסמוך ללידה, בגיל הילדות או ההתבגרות, ועד הגיל המבוגר. בכל מקרה יש צורך בהתייחסות מותאמת לגיל ולמצב המטופל
- להלן חלק מהתופעות העשויות להוביל לאבחנה של DSD, בחלוקה לפי הגילאים השונים:
- בתקופה הפרה-נטאלית (עובר): סימני המין הנצפים באולטרסאונד שונים מהמין הגנטי, או שנצפים איברי מין לא ברורים
- בגיל הינקות (מהלידה): אברי המין לא ברורים, קיום אבר מין זכרי ללא אשכים, היפוספדיאס קשה עם אשך לא נמוש
- בגיל הילדות: הרניה מפשעתית דו צדדית המכילה אשך
- בגיל ההתבגרות: העדר סימני התבגרות מינית, התבגרות מינית זכרית אצל בת, העדר ראשוני של מחזור
- בגיל הבוגר: הפרעה בפוריות
אבחון טרום לידתי
- אבחון טרום לידתי של DSD יכול להיעשות על בסיס ממצאים סונוגרפיים ו/או גנטיים
- רופא המאבחן אפשרות שהעובר הוא עם DSD - יציע לאישה ההרה לפנות לשירות רפואי מתמחה עוד במהלך ההיריון
- פנתה אישה הרה לשירות רפואי מתמחה - תיפגש עם אנדוקרינולוג ילדים מומחה ועם עו"ס/פסיכולוג אשר יציע לה ליווי וטיפול פסיכוסוציאלי. לפי בחירת האישה ניתן לשתף בן/בת זוג
- רופא המטפל באישה הרה שבחרה שלא לפנות לשירות רפואי מתמחה, ימסור לה מידע רפואי רלוונטי, ככל יכולתו, ומידע על אפשרויות האבחון והטיפול בעובר וביילוד כדי לאפשר לה להחליט כיצד לנהוג
- רופא המטפל באישה הרה, המבקשת לפנות לוועדה להפסקת הריון עקב אפשרות של DSD, יציע לה לפנות לשירות רפואי מתמחה, באם אינה מעוניינת, ימסור לה מידע רפואי רלוונטי, ככל יכולתו ובכלל זה מידע על האפשרויות שונות העומדות בפניה
- בלידה צפויה של יילוד שאובחן עם DSD, יומלץ ליולדת ללדת בבית חולים בו קיים שירות רפואי מתמחה, ולחילופין יש לדאוג לסידורים להעברת היולדת והיילוד לבית חולים כאמור, בסמוך לאחר הלידה (בהסכמת היולדת)
אבחנת יילוד עם אברי מין לא ברורים
- לידת תינוק שאברי המין שלו לא ברורים מעוררת בלבול וחרדה רבה הן אצל ההורים ובני משפחה והן בקרב צוות מטפל שאינו מומחה בתחום. לכן נדרשת התערבות של בעלי מקצוע הבקיאים בנושא בכדי לאפשר אבחנה מהירה ולמתן את תחושות הבלבול והחרדה
- אבחון מדויק חשוב גם על מנת לאתר מצבים נלווים מסכני חיים כגון הפרעות במלחים או מומים נלווים במערכות אחרות וסיכון להתפתחות גידולים. אבחנה מדויקת תעזור גם בהחלטה באיזה מין פנוטיפי לגדל את הילוד, ובמתן ייעוץ גנטי למשפחה
- שיחת צוות (רופא ועובד סוציאלי/פסיכולוג) עם ההורים:
- חשוב להסביר להורים מהי התמיינות מינית רגילה ומהן האבחנות האפשריות של הילוד שלהם, ולהסביר כי תהליך האבחון עשוי להיות ממושך
- יש לברר עם ההורים את צפיותיהם לקביעת המין בו יגודל הילוד ולציידם בכלים להתמודדות עם ההיבטים החברתיים (באם ישנם) הקשורים במצב
- יש להבהיר להורים כי חשוב מאד להגיע לאבחנה מדויקת, ככל שניתן, כדי לאפשר להם לקבל החלטה מושכלת ומבוססת-מידע, לטובת הילוד
- יוצע ליולדת לעבור עם היילוד לבית חולים בו קיים שירות רפואי מתמחה, ואם לא עברו - הרופא המטפל ו/או עו"ס/פסיכולוג בית החולים יעמדו בקשר עם שירות רפואי מתמחה לשם התייעצות והמשך טיפול
- אבחנה מבדלת:
- המראה החיצוני של אברי המין אינו מצביע על הגורם ל DSD.
- לצורך ביצוע אבחנה מבדלת נדרשות פעולות אבחנתיות שונות ובכללן:
- מישוש לנוכחות / היעדר אשכים
- הדמיה סונוגרפית לאיתור רחם / היעדר רחם ו/או אשכים
- בדיקת קריוטיפ למבנה כרומוזומי המין
- מדידת רמות הורמונים
- בדיקות דימות נוספות
- בדיקות גנטיות
- סדר הבדיקות יהיה כמפורט בנספח א' לחוזר.
- בסמוך לאחר הלידה יבוצעו כלל בדיקות השגרה כנדרש לכל יילוד גם ליילוד שאובחן כ-DSD או שאפשרות כזו נבדקת. בדיקות פולשניות בסמוך ללידה לאבחון DSD יבוצעו רק במידת הצורך
- כל בירור החורג משגרת בדיקות הילודים יעשה לאחר קבלת הסכמה מדעת של ההורים (בכפוף להוראות הדין)
- יש לשאוף לשחרור הילוד לביתו במועד המוקדם ביותר בו אין עוד סכנה מיידית לבריאותו, ובהתחשב ברצון ההורים, במידת האפשר
אבחון בילדות ובגיל ההתבגרות
- לפני ותוך כדי ביצוע פעולות לאבחון DSD בקטין, יסביר לו הרופא המטפל בסיוע ובנוכחות עו"ס/פסיכולוג על הפעולות המבוצעות ומטרותיהן, כל זאת בהתאם לגילו, רמת הבנתו, בשלותו וכשריו המתפתחים
- ככלל, הסברים יינתנו לקטין בנוכחות הורה אחד לפחות אלא אם לדעת הצוות המטפל נוכחות ההורה אינה עולה בקנה אחד עם טובת הקטין. נער רשאי לסרב לנוכחות הוריו, ובמקרה זה יימסר ההסבר לנער ולהוריו בנפרד
- יש לגלות רגישות מיוחדת לבדיקות בתחום צנעת הפרט, ובמיוחד של אברי המין, בקטינים, ולהקפיד על הוראות החוק וחוזר מינהל רפואה מס' 40/2001 "בדיקה גופנית בתחום צנעת הפרט"
אבחון בגיר
- אדם בגיר שיש סיבה לבדוק אצלו אבחנה של DSD או שאבחנה כזו נקבעה, יופנה לטיפול בשירות רפואי מתמחה בנושא
- אדם בגיר המצוי בבירור אבחנת DSD או שאובחן יהיה שותף מלא בכל תהליכי קבלת ההחלטות לגבי אבחונו וביצוע הליכים רפואיים
- צוות הכולל רופא ועו"ס/פסיכולוג בשירות הרפואי המומחה יסביר למטופל מהי התמיינות מינית רגילה ומהן האבחנות האפשריות לגביו, ואת תהליך האבחון הנדרש
- יש להבהיר למטופל את חשיבות קביעת אבחנה מדויקת, ככל שניתן, כדי לאפשר קבלת החלטות מושכלות ומבוססת-מידע
- מטופל המבקש שלא להיות מטופל בשירות רפואי מתמחה יופנה לרופא מומחה באנדוקרינולוגיה
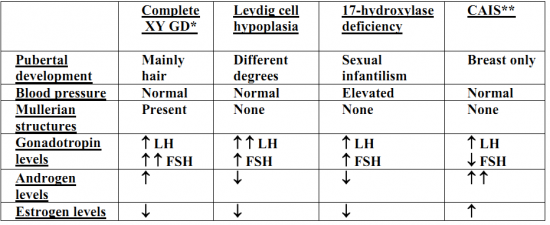
- נשים המאובחנות כבעלות קריוטיפ XY יופנו לבירור אנדוקריני לשם אבחנה מדויקת, ויוצע להן טיפול מתאים, בהתאם לאבחנה הספציפית (ראו טבלת אבחנה מבדלת בנספח ב')
מסירת הממצאים והאבחנה
- ככלל, אבחנה של אדם בגיר כ-DSD וממצאי הבדיקות שנערכו לו לעניין זה - ימסרו לו, החלטה שלא למסור אבחנה כאמור תהיה כפופה לאישור ועדת אתיקה ותעשה לפי התנאים הנוספים הקבועים בסעיפים 13 (ד) או 18(ג) לחוק זכויות החולה. החלטה כזו תיבחן מחדש לפי העניין והנסיבות המשתנות כל עוד המטופל מצוי בטיפול המוסד הרפואי
- מסירת הממצאים והאבחנה תעשה בפגישה עם צוות רב מקצועי ולא באמצעות מכתב או בטלפון וכיו"ב
- מומלץ כי בפגישה הראשונית בה ימסרו הממצאים והאבחון לא יתקבלו החלטות הנוגעות להמשך, אלא אם עולה דחיפות רפואית מיידית, או לפי דרישה של המטופל, או הוריו של קטין
- מסירת אבחנה של קטין
- אבחנה של קטין כ-DSD תימסר להוריו, אלא אם לדעת הצוות המטפל מסירת האבחנה להורה מסכנת את שלום הקטין. במקרה כזה יש לפנות לסיוע עו"ס לחוק הנוער באמצעות השירות הסוציאלי במוסד הרפואי
- לקטין עצמו יימסר מידע אודות מצבו, התסמינים והשלכותיהם, והטיפול שהוא מקבל, והכל בהתאם לגילו, רמת הבנתו, בשלותו וכשריו המתפתחים, ובכפוף להוראות סעיפים 13(ד) ו-18(ג) לחוק זכויות החולה.
- התנגדות הורים למסירת האבחנה לקטין:
- התנגדו הוריו של קטין למסור לו את האבחנה / המידע כאמור לעיל, ועמדו בסירובם לאחר שיחה עם צוות רב מקצועי - ישקול הצוות המטפל את הנזק שבאי מסירת המידע לקטין למול הנזק שבמסירת המידע בניגוד לעמדת ההורים, ויחליט האם למסור לקטין את האבחנה
- הוחלט שלא למסור לקטין על האבחנה, יוודא העו"ס / הפסיכולוג שיתקיים דיון חוזר בהחלטה, לפי העניין והנסיבות המשתנות, בהשתתפות ההורים, כל עוד הקטין מצוי בטיפול המוסד הרפואי
- אבחנה שלא נמסרה לקטין לפי דרישת הוריו - תימסר לו בכל מקרה בהגיעו לגיל 18, על ידי צוות רב מקצועי, בפגישה אישית ולאחר הכנה מתאימה. החלטה שלא למסור הודעה כאמור תהייה כפופה לאישור וועדה אתיקה ותיבחן מחדש על ידי ועדת האתיקה לפי העניין והנסיבות המשתנות, כל עוד המטופל מצוי בטיפול המוסד הרפואי
קבלת החלטה בדבר שיוך מגדרי
- יחד עם קביעת האבחנה ולפני קביעת תוכנית טיפול יש מקום לבחון את הצורך לקבוע זהות מגדרית של המטופל, שישמש להתייחסות המגדרית-חברתית שלו
- עובר או יילוד אשר אובחן עם DSD, ישויך לאחד המגדרים המוכרים (זכר/נקבה) לצורך התייחסות חברתית והיקשרות הורית מיטבית. ההחלטה בדבר הזהות המגדרית תתקבל על ידי ההורים, יחד עם צוות רב מקצועי, לאחר שנמסר להורים מלוא המידע המצוי בידי הצוות על אפשרות חיזוי הזהות המגדרית של הקטין בעתיד לרבות טעות אפשרית, ועל השלכות ההחלטה על עתידו של הקטין, מבחינה רפואית, פסיכולוגית וחברתית
- יודגש כי קביעת שיוך מגדרי אין משמעותה בהכרח נקיטת הליכים רפואיים ההופכים שיוך זה לזהות מינית-פיזיולוגית
- קטין אשר אובחן עם DSD / אינטרסקס יהיה שותף מלא, ככל שניתן, בתהליך קביעת זהותו המגדרית, וזאת בהתאם לגילו, רמת הבנתו, בשלותו וכשריו המתפתחים, ותוך שיתוף ההורים
- נער או בגיר שאובחן עם DSD / אינטרסקס - יקבע את זהותו המגדרית, ויחליט לאיזה מגדר להשתייך, או שלא להשתייך למגדר מוכר כלשהו
- החלטה בדבר שיוך מגדרי יכולה להיבחן מחדש מעת לעת
- יש להסביר למטופל ו/או להוריו כי החלטה בדבר זהות מגדרית השונה מהמין שנרשם במרשם האוכלוסין בסמוך ללידה - לא בהכרח תביא לשינוי המרשם, אלא אך ורק בכפוף לנוהלי משרד הפנים
- שיקולים בקביעת זהות מגדרית
- השיקול המוביל בגישה הרפואית והפסיכו-סוציאלית העדכנית לעניין קביעת המגדר, והמין בו יגודל אדם עם DSD - הוא הצפי לזהות המינית והמגדרית שלו בגיל ההתבגרות ובבגרות בשאיפה להתאמה מיטבית ככל שניתן ביניהם, על פי אבחנתו הספציפית והידע שהצטבר לגבי אבחנה זו בספרות. הבחירה תביא בחשבון את איכות החיים הצפויה ממנה
- ביחס ליילודים וקטינים ראוי לשקול גם שיקולים אלה:
- יכולת תפקוד מיני בעתיד
- סבירות לפוריות
- יכולת תיקון ניתוחי עם הופעה סבירה של אברי המין בהתאם
- מזעור צורך בהליכים כירורגים ופולשנים
- המין הגנטי / הפנוטיפי
- מידת החשיפה לאנדרוגנים בתקופה העוברית
- הסיכון לממאירות בגונדות הקיימות
- העדפת ההורים - במקרים גבוליים.
- והכל כפי שמפורט בנספח בי לחוזר זה.
טיפול
- מצב אינטרסקס - DSD שאינו מהווה סכנה לחייו, לבריאותו הגופנית או הנפשית, או לתפקודו של אדם, לא בהכרח מהווה התוויה למתן טיפול רפואי, אלא יש לשקול כל מקרה לפי נסיבותיו, ובהתאם לרצון המטופל ו/או הוריו
- על בסיס ממצאי הבדיקות שנערכו והאבחנה שנקבעה, צוות רב מקצועי יקיים התייעצות, יחד עם המטופל ו/או הוריו, ביחס לאפשרויות להמשך ובהן טיפול רפואי, דחיית טיפול רפואי, הימנעות מטיפול וכל אפשרות אחרת
- לאחר ההתייעצות, צוות רב מקצועי יבנה עבור המטופל ו/או משפחתו על פי הנסיבות, תכנית טיפול שתתאים לצרכיו של המטופל, לפי גילו, מצבו האישי והמשפחתי, היבטים תרבותיים וחברתיים בחייו וכדומה
- בבניית תוכנית הטיפול יתחשב צוות רב-מקצועי, בנוסף לשיקולים הרפואיים והבריאותיים, גם בשיקולים הבאים:
- רצונו של המטופל
- זהותו המינית / המגדרית של האדם ומיצוי יכולתו לפתח ולגבש זהויות אלה
- גילו של המטופל
- סוג האבחנה והשלכותיה על תפקודו הבריאותי, הנפשי והחברתי, לרבות מיניות ופוריות
- מידת היכולת לצפות באופן סביר את שיוכו וזהותו המינית / המגדרית בעתיד, לפי הידע הרפואי הקיים
- החלופות הטיפוליות האפשריות, לרבות החלופה של אי טיפול או דחייתו, ובכלל זה מהותן, תוצאותיהן הצפויות, סיכויי הצלחתן ותועלתן והסיכונים הכרוכים בהן
- לגבי קטין יש לשקול גם את השיקולים הבאים:
- התועלת או הנזק מדחיית הטיפול הרפואי להתגבשות הקשר בין הקטין להוריו, ולהבנת החלופות
- יתרונות וחסרונות של ביצוע הטיפול בגיל צעיר לעומת גיל מבוגר יותר
- היות הטיפול בלתי הפיך
- גילו של הקטין
- עמדתו של הקטין, ככל שהוא מסוגל להבין בדבר ולהביע דעה, לרבות בדרך של התנהגות, וזאת בהתאם לגילו, רמת הבנתו, בשלותו וכשריו המתפתחים
- בתהליך קבלת ההחלטות ביחס לטיפול רפואי לקטין DSD אינטרסקס, תתקיים התייעצות של הצוות הרב מקצועי בשיתוף הוריו, וכן בשיתוף הקטין עצמו, אם הוא מודע למצבו, והכל בהתאם לגילו, רמת הבנתו, בשלותו וכשריו המתפתחים
- ליווי וטיפול פסיכו-סוציאלי:
- אובחן אדם כ- DSD או מצוי בתהליך אבחון בשירות רפואי מתמחה, תתקיים פגישה של עו"ס/פסיכולוג איתו ו/או עם הוריו (ביחס לקטין) לשם ביצוע הערכה פסיכו-סוציאלית: הערכת כוחות, משאבים, דרכי התמודדות וקשיים אפשריים
- עו"ס/פסיכולוג ייפגש עם המטופל ו/או הוריו, וילווה אותו מרגע האבחון לשם בניית אמון וקשר, והכנתו הרגשית והנפשית של המטופל לקראת קבלת המידע הדרוש לו
- עו"ס/פסיכולוג המטפל בקטין יעריך את בשלותו לקבלת המידע ולהשתתפותו בקבלת החלטות בעניינו
- ליווי הצוות הרב מקצועי ימשך לכל אורך הטיפול לרבות לשם התייעצות, קבלת החלטות ותמיכה
- טיפול בעובר ובאם במהלך היריון:
- טיפול בעובר במהלך היריון (במקרים בהם אפשרי) יעשה רק בהסכמת האישה ההרה, בכפוף להוראות נוהל זה, חוק זכויות החולה והוראות כל דין
- עו"ס של ועדה להפסקת היריון הפוגשת אישה שפנתה להפסקת היריון עקב אפשרות לאבחנה של DSD, תברר עם האישה האם קיבלה ייעוץ ומידע על אפשרויות האבחון והטיפול ביילוד; אם לא קיבלה מידע או ייעוץ כאמור תציע לה לפנות לשירות רפואי מתמחה ב DSD או לאנדוקרינולוג ילדים טרם קבלת החלטה בעניין הפסקת ההיריון
- טיפול בקטין:
- הליך רפואי שאינו הפיך, ושאינו דחוף, בקטין שאובחן עם DSD - יבוצע לאחר שחלפו לפחות שלושה חודשים מיום קבלת ההחלטה על ביצועו
- אם הוחלט לבצע הליך כזה בטרם חלפו 3 חודשים יש לתעד ברשומה הרפואית של המטופל את הנימוקים לכך
- טיפול תרופתי הניתן לקטין יוסבר לו, ככל שניתן, בהתאם לגילו, רמת הבנתו, בשלותו וכשריו המתפתחים
- מניעת גידולים:
- במקרים מסוימים של- DSD יש סיכון לגידולים בגונדות שלא התמיינו ( Dysgenetic gonads)
- קיים סיכון להתמרה ממאירה כבר בגיל הינקות ברקמת אשך דיס-גנטית שאינה בשק האשכים ולא ניתן לקבעה בשק האשכים. אם לא ניתן לקבע את רקמת האשך בשק האשכים יש להמליץ על הוצאת הרקמה על מנת למנוע גידולים ממאירים
- אצל ילדה עם כרומוזום Y או חלק ממנו, שיש לה גונדות דיסגנטיות, שהוריה החליטו לגדלה כנקבה, יש להמליץ על הוצאת הגונדות מוקדם ככל האפשר, לאור הסיכון המוגבר לממאירות
הסכמה מדעת
- הסכמה מדעת - כללי
- ביצועו הליך רפואי מכל סוג, או המלצה להימנע מהליך רפואי, טעונים קבלת הסכמתו מדעת של המטופל או הוריו, לפי העניין
- לשם קבלת הסכמה מדעת ימסור מטפל מצוות רב מקצועי למטופל או להוריו, לפי העניין, מידע כנדרש בסעיף 13 לחוק זכויות החולה, ובכלל זה גם מידע מפורט על:
- קיומה של אבחנה מדויקת או אבחנה אפשרית, או חוסר וודאות לגבי האבחנה, לרבות חוסר ודאות לגבי השיוך המגדרי
- השלכות אפשריות של האבחנה על תפקודו הבריאותי, הפיזי, הנפשי והחברתי, לרבות מיניות ופריון
- החלופות הטיפוליות האפשריות, לרבות החלופה של אי טיפול או דחייתו, לרבות התועלת או הסיכון מדחיית הטיפול או הימנעות מטיפול, בין היתר גם לשם הבנת החלופות
- תוצאות והשלכות של הטיפול המוצע, לרבות הצורך בטיפולים נוספים, או בהמשך טיפול בעתיד, וכן מידת היות הטיפול המוצע בלתי הפיך
- כאב וסבל העשויים להיגרם מהטיפול המוצע ומטיפולים עתידיים או מאי טיפול
- הסכמה לטיפול בקטין
- ההחלטה על טיפול או אי-טיפול בקטין תתקבל, ככלל, על ידי הוריו, בהסכמה ביניהם
- אם המטופל הוא ילד - יחליטו ההורים על הטיפול אולם לא יינתן לילד טיפול שהוא מביע התנגדות ברורה לקבלו, בהתאם לרמתו השכלית ומידת יכולתו להבין את מצבו - אלא אם עיכוב בטיפול גורם סכנה לשלומו ובריאותו הגופנית או הנפשית
- אם המטופל הוא נער - נדרשת הסכמתו לטיפול בנוסף להסכמת הוריו, לאחר שקיבל את המידע הדרוש לשם מתן הסכמה מדעת, אלא אם כן סירובו לטיפול מהווה סכנה לשלומו ובריאותו הגופנית או הנפשית, והוריו מסכימים לטיפול
- יישוב מחלוקות:
- באחריות צוות רב מקצועי לנסות לגשר ולהגיע לעמק השווה לרבות בעזרת מנגנונים אתיים הפועלים במוסד הרפואי, בכל מקרה של מחלוקת ביחס לתוכנית הטיפול או להליך רפואי מסוים
- לא הצליחו הורים להגיע להסכמה ביניהם בדבר הטיפול לאחר מיצוי מהלכים טיפוליים - יופנו לבית המשפט למשפחה, בהתאם לחוק הכשרות המשפטית והאפוטרופסות
- במקרה של מחלוקת בין הצוות המטפל לבין ההורים או אחד מהם, או כאשר הצוות המטפל סבור שהתנהלות ההורים והחלטותיהם עלולה לגרום סכנה לשלומו ובריאותו הגופנית והנפשית של הילד, יפנה הצוות לעו"ס לחוק הנוער (פקיד סעד)
- במקרה של מחלוקת בין נער לבין הוריו או בין נער לבין הצוות יש לפנות לבית המשפט לענייני משפחה
- הסכמה לטיפול בחסוי
- ההחלטה על טיפול או אי-טיפול בחסוי תתקבל, ככלל, על ידי אפוטרופוסו החוקי, בהתאם להוראות חוק הכשרות המשפטית והאפוטרופסות.
- אם אין לחסוי אפוטרופוס, או מתגלעת מחלוקת בין שני אפוטרופוסים, או בין האפוטרופוס לצוות המטפל - יש לפנות לבית המשפט למשפחה
- לא יינתן לחסוי טיפול שהוא מביע התנגדות ברורה לקבלו, בהתאם לרמתו השכלית ומידת יכולתו להבין את מצבו - אלא אם עיכוב בטיפול גורם סכנה לשלומו ובריאותו הגופנית או הנפשית
- אם החסוי מסוגל להבין את מצבו במידה המספקת לקבלת החלטה - יש לקבל גם את הסכמתו בנוסף להסכמת האפוטרופוס
צילום מטופלים
- צילום מטופלים עם DSD / אינטרסקס נחוץ לעיתים לצורך מעקב אחר התפתחות המטופל או השפעות הטיפול
- צילום חיצוני של אברי מין או גוף יעשו לצורך מעקב רפואי בלבד, לאחר מתן הסבר למטופל על מטרת הצילום וקבלת הסכמתו, ותוך הימנעות מרבית מחשיפת זהותו של המצולם מתוך הצילום (על ידי הימנעות מצילום הפנים או סימנים מזהים מובהקים כמו כתם לידה וכדומה)
- צילומים של מטופל שנעשו כאמור מהווים חלק בלתי נפרד מהרשומה הרפואית שלו, ואין לעשות בהם שימוש לכל מטרה אחרת
- צילום למטרות לימוד והוראה:
- צילום מטופל למטרות לימוד והוראה יעשה רק אם אין דרך אחרת להשיג תמונות מתאימות, ורק בהסכמה מדעת בכתב של המטופל או הוריו
- הסכמת המטופל / הוריו תתבקש מראש, הן לעצם הצילום והן לכל סוג של שימוש מבוקש בתמונות
- הצילום יעשה ויוצג אך ורק בדרך שאינה חושפת כל פרט העשוי לזהות את המטופל
- שימוש בצילומים למטרות לימוד והוראה יעשה תוך זהירות ורגישות לפרטיות המטופל, ובמידה המינימלית ההכרחית
נוכחות סטודנטים וסטאז'רים בבדיקות ובטיפול
- מצב של DSD / אינטרסקס ואבחונו כרוך לעיתים בטראומה וחשיפה אישית ואינטימית מרובה. א/נשים עם DSD / אינטרסקס מתארים את חווית הבדיקות והטיפול כחוויות פולשניות ואף כשל אונס, וחווים תחושה של מציצנות, ושל קיום עניין וסקרנות כלפיהם מעבר לצורך הרפואי. לפיכך יש להקפיד הקפדה יתרה על פרטיותו וכבודו של הנבדק
- כל מקרה בו עולה צורך לימודי לשתף בבדיקה או בטיפול אנשי צוות או סטודנטים שאינם חלק מן הצוות המטפל בשירות יש להקפיד על הכללים הבאים:
- מתן הסבר למטופל על הצורך בנוכחות אנשי הצוות או הסטודנטים, והבהרה למטופל כי אין הוא חייב להסכים לנוכחותם, וכי לא תהיה פגיעה בטיפול בו אם לא יסכים;
- קבלת הסכמה של המטופל לכך
- מזעור מספר האנשים למינימום ההכרחי
- הדרכת המשתתפים מראש בהקפדה על התנהלות נאותה ומכבדת
- יש להקפיד על הוראות חוזר מנהל רפואה מסי 28/05 "השתתפות סטודנטים בפעילות קלינית".
סודיות ופרטיות
- לכל מטופל הזכות לפרטיות ולסודיות רפואית ביחס למצבו
- מידע אודות היותו של אדם עם DSD / אינטרסקס הוא מידע רגיש, הנוגע לצנעת חייו
- ארגוני בריאות ומוסדות רפואיים יקפידו על ניהול המידע הרפואי אודות א/נשים עם DSD / אינטרסקס, תוך שמירה על הגנת הפרטיות ועל אבטחת המידע בתיקים רפואיים פיזיים ובמערכות מידע ממוחשבות.
- על הצוות המטפל והמוסד הרפואי מוטלת חובה לסייע למטופל למימוש זכותו לפרטיות ולסודיות, ובפרט תוך גילוי ערנות לסיכונים אפשריים לשלומו מגילוי מידע זה אודותיו
גישה למידע רפואי
אדם עם DSD / אינטרסקס זכאי לקבל מידע על אבחנתו ועל הטיפול בו לרבות העתק מלא של הרשומה הרפואית אודותיו, והכל בהתאם להוראות חוק זכויות החולה לרבות הסייגים שבסעיף 15(ד) ו- 18(ג) לחוק
קבלת היתר להפעלת שירות רפואי מתמחה
בקשה להכרה ביחידה כשירות רפואי מתמחה והכרה בשירות כזה תיעשה לפי הוראות חוזר מנכ"ל משרד הבריאות מסי 21/07 "הכרה בשירות רפואי מתמחה", ובהתאם לקריטריונים ולדרישות המפורטים בחוזר זה.
בקרה ופיקוח
בכוונת משרדנו לבצע מעת לעת בקרות על יישום הנחיות חוזר זה.
תחולה
תוקף חוזר זה החל מיום: 1/4/2017
הואילו להעביר תוכן חוזר זה לידיעת כל הנוגעים בדבר במוסדכם.
ב ב ר כ ה,
ד"ר ורד עזרא
ראש מינהל הרפואה
נספח א' - סדר הבדיקות לאבחנה ביילוד
- להלן יפורטו בדיקות דם ודימות הנחוצות לשם אבחון ביילוד עם אברי מין לא ברורים, לפי סדר לקיחתן, לפי מסי ימים אחרי הלידה
יום 1
בדיקה גנטית: FISH וקריוטיפ - מראה האם לילוד קריוטיפ XX, XY או אחר.
בדיקת דם: ACTH (synacten) TEST - גירוי אדרנל להפרשת קורטיזול מקסימלית. הפרשת קורטיזול נמוכה מעידה על שגשוג מולד של האדרנל. הפרשה תקינה (מעל 20 מק"ג לדצ"ל או מעל 540 נמו"ל לליטר) מעידה שהבעיה כנראה אינה באדרנל. תוצאות בדיקת הקורטיזול זמינות תוך מספר שעות, בשונה משאר הבדיקות.
יום 2
בדיקת דם לרמת טסטוסטרון: בנוכחות אשך אמורה להיות רמת טסטוסטרון גבוהה, ובנוכחות שחלה - אמורה להיות נמוכה. במועד מאוחר יותר ירדו רמות הטסטוסטרון, ויהיה צורך במבחן גירוי כדי לבדוק אם יש תאי ליידיג המפרישים טסטוסטרון, לפיכך יש חשיבות לביצוע הבדיקה ביום השני מהלידה.
יום 3
בדיקות דם למטבוליטים אדרנלים: DHEA -S ,17 hydroxyprogesterone - , Compound -S Androstedione, Testosterone (מאחר ורמת ה -hydroxyprogesterone-17 ושאר חומרי הביניים האדרנלים עשויה להיות גבוהה ביומיים הראשונים לחיים עקב השפעה של חומרים מהשליה - כדאי לבצע את הבדיקה ביום השלישי מהלידה)
יום 2 עד יום 7
אולטרסאונד של האגן, המפשעות והכליות - להדגמת רחם וגונדות.
חשוב לבצע הדמיית האגן לנוכחות רחם במהלך השבוע הראשון מהלידה, שכן בתקופה זו הוא נצפה בקלות עקב השפעת האסטרוגן האימהי, ואילו אחרי השבוע הראשון יהיה קשה להדגימו בעל-קול.
יום 5
חזרה על בדיקות היום השלישי לאימות.
יום 6
בדיקות גנטיות ספציפיות לאישור האבחנה המסתמנת, לפי המלצת האנדוקרינולוג והגנטיקאי, על סמך הבירור שבוצע עד כה.
אם הבירור הנ"ל לא העלה אבחנה ברורה יש לשקול ביצוע איסוף שתן למטבולטים של סטרואידים.
נספח ב' - שיקולים בבחירת הזהות המגדרית - איך לגדל ילד DSD
מניתוח מספרים גדולים של מקרי DSD ואופן הטיפול בהם, עולה כי הזהות המינית/מגדרית מושפעת משילוב הקריוטיפ עם מידת החשיפה לאנדרוגנים ברחם:
- למעלה מ 95% מהמקרים של בעלי קריוטיפ XX שנחשפו ברחם לרמות גבוהות של הורמונים זכריים - יהיו בעלות זהות מינית / מגדרית נשית.
- ברוב המקרים - בעלי קריוטיפ XY אך שלא נחשפו להשפעת הורמונים זכריים ברחם - יפתחו זהות מינית נשית.
- בעלי קריוטיפ XY שנחשפו להורמונים זכריים ברחם - יפתחו זהות מינית / מגדרית זכרית.
במקרים נדירים, ילוד עם קריוטיפ XY שיש לו חסר אנזימטי בשלב האחרון של יצירת טסטוסטרון, חסר האנזים beta hydroxy steroid dehydrogenase17 או חלה הפרעה בהפיכת הטסטוסטרון לדהידרוטסטוסטרון, חסר האנזים alpha reductase 5 בגיל הינקות והילדות - יהיה המראה החיצוני כשל נקבה, אך בגיל ההתבגרות מבנה הגוף ואיבר המין יהפכו לזכריים והזהות המינית /מגדרית, ברוב המקרים תהיה זכרית. לכן, במקרים אלה אין לנתח בגיל הילדות, ועד לקבלת החלטה של המטופל.
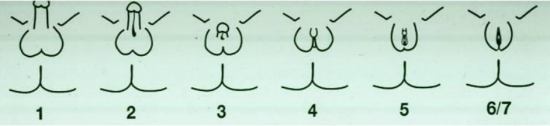
באבחנות שאינן השתיים לעיל, ובהן יש כרומוזום Y או מרכיב שלו בקריוטיפ, ונוכחות רקמת אשך, המראה הגניטלי יכול להיות מ- ו ועד 6/7 כמתואר בתרשימים . מתוך ניסיון מצטבר נראה כי אלו שיש להם מראה פנוטיפי מ ועד 3 ירצו להיות זכרים ואלו שיש להם מראה פנוטיפי מ 4 עד 7 ירצו להיות נקבות. בעלי מראה כמתואר בתרשימים 3 ו-4 אחוז הטעות בהחלטה הוא הגבוה ביותר, ולכן הגישה אליהם תהיה בזהירות מירבית, עם מינימום ניתוחים.
הטבלה להלן נועדה ככלי עזר בלבד:
| לגדל כנקבה | לגדל כזכר |
|---|---|
| XX with CAH | XY with hypospadias or micropenis |
| (XY with AIS (age 4-7 | (XY with AIS (age 1-3 |
| XX or XY with gonadal dysgenesis and female phenotype | XY with 5 alfa and 17 beta hydroxyl steroid dehydrogenase deficiency |
| True hermaphroditism with female phenotype | XY with gonadal dysgenesis and male phenotype |
| True hermaphroditism with male phenotype |
- 46 XY Complete Sex Reversal - Differential Diagnosis
- Symptoms
- Delayed puberty, primary amenorrhea, tall stature
- Possible: eunuchoid proportions, Turner stigmata, clitoromegaly.
- Normal pubic hair development
- Laboratory findings
- Elevated level of serum gonadotropins
- Low level of estradiol
- Elevated level of androgens (within female norms)
נספח ג' - מצבים המוגדרים כ-DSD
- ambiguity
- Apparent female genitalia with enlarged clitoris, posterior labial fusion or an inguinal/labial mass
- Apparent male genitalia with bilateral undescended testes
- Isolated perineal hypospadias
- Severe micropenis
- Mild hypospadias with unilateral undescended testis
- Family history of DSD
- Discordance between genital appearance and a prenatal karyotype
- In children and adolescents
- Inguinal hernia in female
- Delayed or incomplete puberty
- Progressive virilization in a female
- Primary amenorrhea
- Breast development in a male
- Gross, cyclic hematuria in a male
נספח ד' - הנחיות לטיפול
- טיפול הורמונלי בגיל ההתבגרות
טיפול בהורמוני מין חלופיים תורם ליצירת מבנה גוף התואם את הזהות המגדרית שנבחרה, משפר את ההרגשה הטובה, וכן תורם לשמירה על מסת העצם ומסת שריר תקינות.
- קטינים אינטרסקס שהוחלט לגדל כבנים, ושאין להם הפרשת טסטוסטרון מספקת - יש להמליץ על טיפול חלופי בטסטוסטרון, שיגרום להופעת סימני המין המשניים ויאפשר מאוחר יותר פעילות מינית תקינה.
- קטינות אינטרסקס שהוחלט לגדל כבנות יטופלו באסטרוגן, שיגרום להתפתחות החזה ומבנה גוף נשי. ובמידה ויש רחם יש להמליץ על טיפול מחזורי באסטרוגן ופרוגסטרון להשריית דימום חודשי.
- מעקב רפואי רציף
יש חשיבות למעקב רפואי אנדוקריני רציף (בגיל הילדות ע"י אנדוקרינולוג ילדים).
- יעוץ גנטי
יש להפנות את המטופל ומשפחתו ליעוץ גנטי.
- ניתוחים
יש לנתח רק במרכז עם ניסיון בביצוע ניתוחי תיקון אברי המין.
במקרים בהם לאחר תהליך אבחנתי לא ברור המין של הילוד יש לבצע רק ניתוח מינימלי.
הערות שוליים
- ↑ חוזר זה אינו מתייחס להפרעות מבניות בהתפתחות מערכת המין הפנימית או החיצונית, שאינן תופעות הקשורות ל DSD -כגון אי יצירת רחם או תסמונת רוקיטנסקי או cloacal exstrophy, ואינו מתייחס לטרנסג'נדר.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק