איתור, בירור וטיפול בילד עם הפרעה בגדילה וקומה נמוכה - הנחיה קלינית - Screening, evaluation and treatment of kids with restricted growth and short stature
הופניתם מהדף איתור, בירור וטיפול בילד עם הפרעה בגדילה וקומה נמוכה - הנחיה קלינית לדף הנוכחי.
|
| ||
|---|---|---|
| איתור, בירור וטיפול בילד עם הפרעה בגדילה וקומה נמוכה | ||

| ||
| הוועדה המקצועית | האיגוד הישראלי לרפואת ילדים החברה הישראלית לרפואת ילדים בקהילה(חיפ"א) החברה הישראלית לפדיאטריה קלינית(חיפ"ק) החוג הישראלי לאנדוקרינולוגיה ילדים | |
| עריכה | ד"ר שמואל גור פרופ' יוסף מאירוביץ ד"ר צחי גרוסמן פרופ' צבי צדיק | |
| תאריך פרסום | ינואר 2017 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – הפרעות גדילה
הקדמה
"רק ילדים גדלים" - לפיכך נושא הגדילה הוא ייחודי לעוסקים ברפואת ילדים. גדילת ילדים מושפעת מגורמים רבים ומגוונים וביניהם ההרכב הגנטי האישי, השפעת התזונה והסביבה ועוד. הגדילה הנורמלית של ילדים מהווה מדד לבריאותם. סטייה מעקומות הגדילה לאורך שנות הילדות מחייבת את הרופא לנסות לאבחן את הסיבה לכך. מגוון רחב של מחלות עלולות להתבטא לראשונה כהאטה בקצב הגדילה לגובה ו/או קומה נמוכה ללא כל סימנים ותסמינים נוספים.
הנחיות קליניות אלו נועדו לרופא הילדים הראשוני במרפאת הקהילה בהקשר לילדים הלוקים בהאטה בקצב הגדילה לגובה ו/או קומה נמוכה.
להנחיות אלו מספר מטרות:
- לספק כלי אבחון על מנת לאתר את הילדים הלוקים בהפרעה בגדילה
- לספק מידע על הבירור הראשוני הנדרש ועל ההתוויות להפניית הילד להמשך בירור שניוני במסגרת המרפאה האנדוקרינית
- לספק מידע על אופן, משך וצורות הטיפול, מינוני ההורמון, ותופעות הלוואי וכיצד ניתן לזהותן
- לספק מידע על אופן המעקב אחר גדילת הילד במהלך הטיפול ועל המצבים בהם יש לדווח למרפאה האנדוקרינית
תקציר
איתור הילד עם קומה נמוכה
הערכת גדילה מחייבת מדידות מדויקת של אורך/גובה, היקף ראש ומשקל הילד.
יש חשיבות לתדירות וטכניקת מדידת גובה הילד, תוך העלאת הנתונים והתייחסות לעקומות גדילה תואמות.
יש להתייחס לאחוזוני הילד לאורך תקופה משמעותית על מנת להעריך קצב גדילה ולראות באם ישנה חריגה ממתכונת הגדילה המצופה מילד בגילו ומינו.
כלי עזר נוסף המשמש להערכת פוטנציאל הגדילה, הינו שימוש בטכניקת צילום כף יד שמאל להערכת גובהו הצפוי של הילד.
הפרעות גדילה ראשוניות ומשניות
חשוב להבחין בין קומה נמוכה/גבוהה שנגרמת עקב הפרעה בגדילה ובין קומה נמוכה/גבוהה המלווה בקצב גדילה תקין.
קומה נמוכה ללא הפרעה בגדילה:
- ילדים עם קומה נמוכה משפחתית
- ילדים עם "פריחה מאוחרת"
- ילדים עם קומה נמוכה מסיבה לא ברורה (קומה נמוכה אידיופטית - Idiopathic Short Stature, ISS)
קומה נמוכה המלווה בהפרעה בדפוס הגדילה
הביטוי הקליני הראשון למחלות מערכתיות הוא האטה בקצב הגדילה וקומה נמוכה. במספר מחלות ישנה הפרעה ראשונית במבנה העצמות או ביכולת התארכותן. במקרים אחרים ההפרעה בהתארכות העצמות היא ביטוי לחוסרים תזונתיים ולהפרעות הורמונליות או תוצאה של מחלה ממושכת.
בירור בילד עם הפרעת גדילה ו/או קומה נמוכה
על רופא הילדים להחליט מי מהילדים לוקה בהפרעת גדילה המחייבת בירור ובאיזה ילד ניתן להסתפק במעקב.
מצבים שבהם נדרש בירור
- ילד שקומתו היא פחות מאחוזון 3
- ילד שהאט בגדילתו ושבר אחוזוני גדילה כלפי מטה
- ילד שקומתו נמוכה מהפוטנציאל הגנטי המשפחתי (שיקבע על פי עקומות גדילה משפחתיות)
הכלים העומדים לרשות הרופא
עקומות הגדילה של הילד (לאורך תקופה משמעותית).
אנמנזה הכוללת סקירת מערכות כללית, חיפוש מחלות או מומים המהווים חלק מתסמונת או הפרעה בגדילה, שימוש בתרופות כרוניות, תקינות צירים אנדוקריניים, התפתחות פסיכומוטורית ואנמנזה משפחתית.
הבדיקה הגופנית מהווה חלק משמעותי מהבירור כאשר יש להתמקד בחיפוש סיבות למחלה כוללנית או מצבים אנדוקרינים הפוגעים בגדילה.
הבירור המעבדתי הראשוני במסגרת המרפאה ישקף את מצבו הכללי של הילד וישלול הפרעות בצירים האנדוקריניים, הפרעות מעי ומחלות סיסטמיות (כגון צליאק, Celiac disease). כאשר עולה החשד להפרעה בציר הורמונלי יבוצע בירור מעבדתי שניוני במסגרת מרפאה אנדוקרינית.
הבירור כולל הערכת ציר הורמון גדילה, עמידות להורמון גדילה, תקינות צירים היפופיזרים נוספים ושיקול ביצוע דימות מוחי.
טיפול בהורמון גדילה
מתן טיפול בהורמון גדילה במצב של חוסר בהורמון הוא טיפול חיוני מבחינה בריאותית (כגון השפעה על חנקן, חלבונים, גלוקוז, חומצות שומן, נתרן, אשלגן, זרחן ותאי השריר).
על כן יש להסביר לקבוצת המטופלים חסרי הורמון גדילה שהטיפול ניתן לא רק בכדי להוסיף סנטימטרים לגובה על ידי התארכות העצמות הארוכות, אלא גם תיקון חוסרים הנלווים לכך.
בעת הטיפול בהורמון גדילה יש לוודא ולעקוב אחר הרכב תזונה מתאים תוך שמירה ותיקון החוסרים התואם את הדרישה אחרת קצב הגדילה יהיה נמוך מהמצופה.
ההתוויות למתן טיפול בהורמון גדילה על פי סל הבריאות
- חוסר בהורמון גדילה - חוסר בודד (GHD - Isolated Growth Hormone Deficiency)
- חוסר משולב של מספר הורמונים פיטואיטריים (Multiple Pituitary Hormone Deficiency)
- תסמונת טרנר (Turner syndrome, TS)
- אי ספיקת כלייתית כרונית (Chronic Renal Failure, CRF)
- תסמונת פרדר-וילי (Prader Willi Syndrome, PWS)
- תינוקות שנולדו קטנים למשך ההיריון (Small for Gestational Age, SGA) ללא תיקון גדילה (Catch up) לאחר גיל 4 שנים
- קומה נמוכה אידיופטית (ISS) ללא חוסר בהורמון גדילה אינה התוויה רשומה בישראל, ניתן לתת טיפול לפי שיקול דעת קליני על ידי אנדוקרינולוג כאשר הגובה הנוכחי הוא לכל היותר אחוזון 3
התגובה לטיפול
יש מספר גורמים המשפיעים על קצב הגדילה כתוצאה מהטיפול:
- ככל שקצב הגדילה ו/או רמת ההורמון לפני תחילת הטיפול נמוך יותר, קצב הגדילה תוך טיפול גבוה יותר
- אם התזונה תוך כדי הטיפול אינה מאוזנת ותואמת לצרכים, התגובה לטיפול נמוכה יותר
- תגובת הגדילה של תינוקות שנולדו קטנים למשך ההיריון פחותה מזו של תינוקות בשלים
- בינקות ובילדות המוקדמת, תגובת הגדילה טובה יותר מאשר בגילאים מאוחרים יותר
תופעות לוואי
ישנן תופעות משמעותיות לדיווח מידי לאנדוקרינולוג המטפל כגון: כאבי ראש, הקאות, כאב בפרק הירך/ברך וצליעה הן יותר משמעותיות וכאשר מופיעים אחד מהם, יש להתייעץ עם האנדוקרינולוג המטפל לפני הזריקה הבאה.
מעקב
המעקב צריך להתבצע בקהילה וכן במרפאה האנדוקרינית. יש לבצע ביקורת כל 4-3 חודשים. אם אין עליה תקינה, יש לברר אפשרות של תזונה לא תואמת, ליקוי בטכניקת ההזרקה, לוודא שהטיפול סדיר וכדומה.
בחשד שהטיפול אינו סדיר, יש לדרוש להביא את כל בקבוקי התרופה הריקים לביקורת בכדי לבדוק את מספר הבקבוקים ואת כמות הנוזל שנותרה בבקבוקים.
סיום הטיפול
- גיל עצמות 16 בבנים וגיל עצמות 14 בבנות
- בחסר מבודד של הורמון גדילה - כאשר קצב הגדילה נמוך מ-2 סנטימטרים לשנה
- בהפרעה הורמונלית משולבת, עם הפסקת הצמיחה לגובה נמשיך בטיפול אם כי במינון נמוך
- במצבים של תסמונת טרנר, אי ספיקה כלייתית כרונית, ילדים שנולדו קטנים למשך ההיריון ללא גדילה מתקנת עד גיל 4 שנים, קומה נמוכה אידיופטית ISS - Idiopathic Short Stature:
- במידה וקצב הגדילה אינו עולה ב-50 אחוזים על זה שלפני הטיפול בבדיקה לאחר 6 חודשי טיפול ואחרי 12 חודשי טיפול, אין טעם בהמשך טיפול
- במידה וקצב הגדילה נמוך מ-2 סנטימטרים לשנה, מומלץ להפסיקו
- גיל עצמות 16 בבנים וגיל עצמות 14 בבנות
- אי סבילות לסוכר, עליה בהמוגלובין A1C ורמת סוכר בצום מעל הנורמה
כלי האבחון לאיתור ילדים עם הפרעה בגדילה
מדידת גובה הילד
הערכת גדילה מחייבת מדידות מדויקות של אורך, גובה, היקף הראש ומשקלו של הילד. ככלל, מומלץ בילדים לבצע מדידת משקל וגובה אחת לשנתיים לכל ילד כחלק ממעקב השגרה. בילדים בהם קיים חשד להפרעה בגדילה, מרווח הזמן המינימלי בין המדידות צריך להיות 4-3 חודשים. ישנה חשיבות מרובה לטכניקת המדידה. העקרונות למדידה נכונה של גובה הילד הם:
- בילדים צעירים מגיל שנתיים יש למדוד את אורך הגוף כשהילד יחף תוך שימוש בלוח עץ או ארגז המיועדים לכך
- בילדים מעל גיל שנתיים ומתבגרים ניתן להשתמש ב-Stadiometer או בלוח הייעודי לכך
- יש להקפיד על עמידה זקופה של הילד הנמדד ועל מיקום העקבים ליד קיר/לוח מד גובה
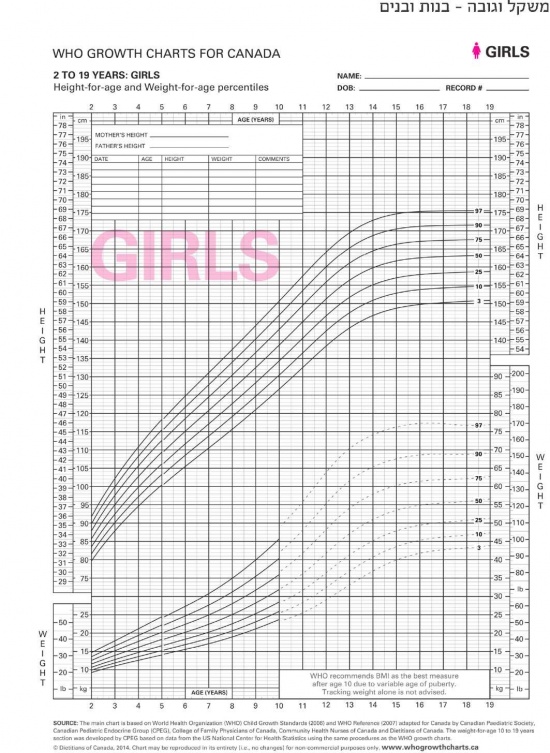
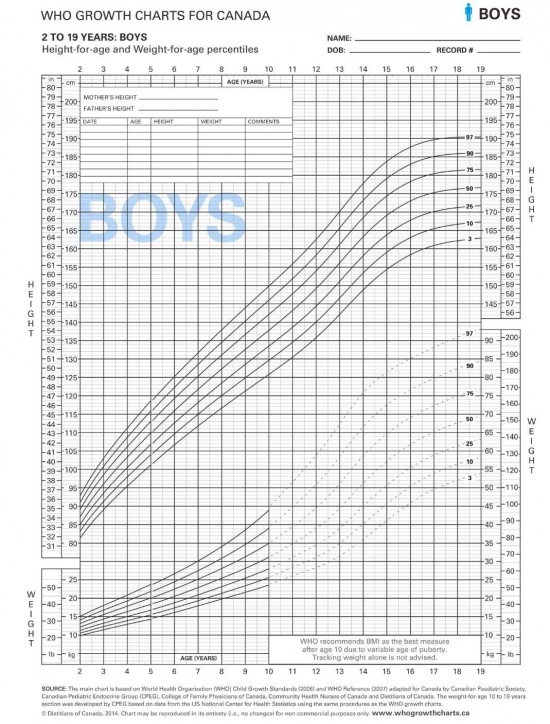
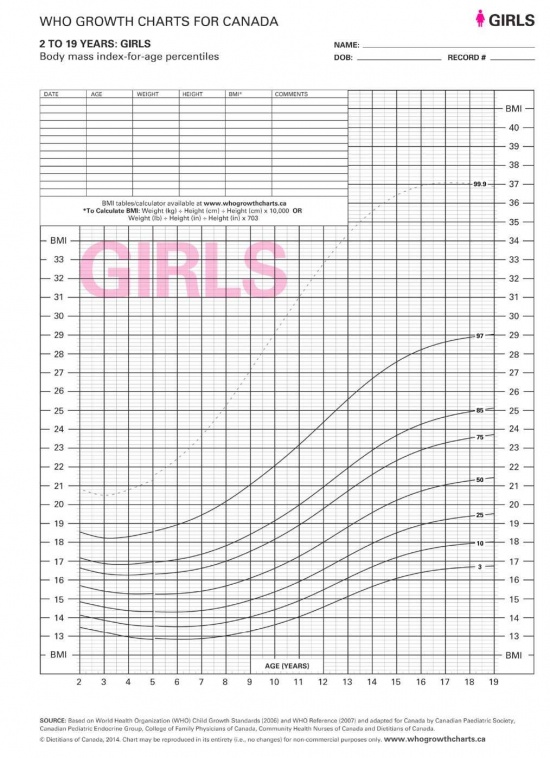
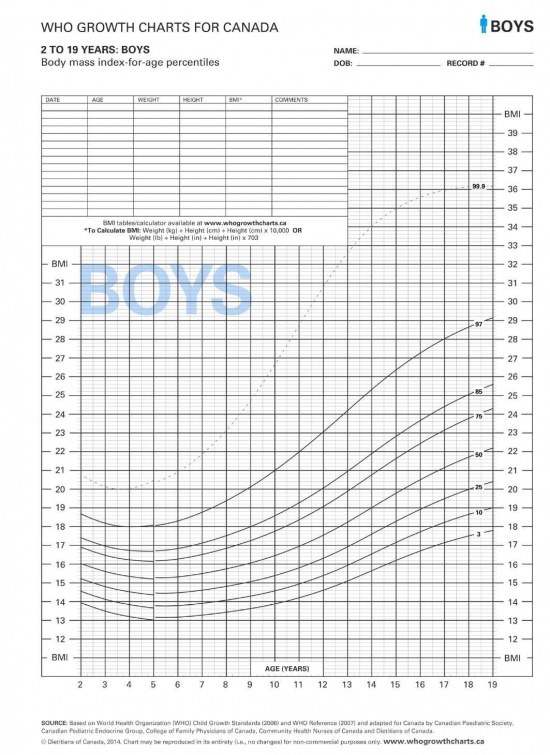
עקומות גדילה
ילדים גדלים בתבנית צפויה. סטייה מתבנית זו עלולה להיות הסמן הראשון לגדילה לא תקינה. בילדים כבמבוגרים טווח הנורמה של הגובה והמשקל בגילאים השונים בבנים ובבנות הוא רחב. על מנת להעריך באם מדדי הילד הם בתחום התקין יש להשוות אותם למדדים המצויים בעקומות גדילה שבהם מוצג הפיזור של מדידות שונות בבנים ובבנות בגילאים השונים לאורך תקופת הגדילה. החל משנת 2011 נעשה שימוש שגרתי בעקומות ארגון הבריאות העולמי (World Health Organization, WHO).
עקומות גדילה מיוחדות
עקומות גדילה אילו נועדו לשימוש בילדים הלוקים בתסמונות גנטיות שונות כגון: דאון (Down syndrome) או טרנר, במחלות עצם כגון - אכונדרופלסיה (Achondroplasia) או בילדים שנולדו קטנים לגיל היריון - SGA. עקומות אילו שונות מאילו של ילדים הגדלים באופן תקין ובהן מצויין טווח הנורמה ודגם הגדילה צפוי. חריגה מעקומות אלה מצביעה על בעיה נוספת לבעיה הראשונית.
אחוזונים/ סטיית תקן
בכל עקומות הגדילה נקבעו תחומים של הטווח התקין המבוטאים באחוזונים או בסטיית תקן מהממוצע לגיל. גבולות הנורמה נקבעו כשתי יחידות של סטיית התקן מעל ומתחת לממוצע. האחוזונים בעקומת הגדילה מציגים איזה אחוז מהילדים בני אותו הגיל נמצא בגובה או במשקל ממוצע. אחוזון 50 מבחינת גובה פירושו ש-50 אחוזים מהילדים בגיל מסוים גבוהים מהגובה הנתון ו-50 אחוזים נמוכים ממנו. קווי האחוזונים המופיעים בעקומות הגדילה הם: 3, 10, 25 ,50, 75, 90, 97. ערך הגובה בין אחוזון 3 ל-97 נחשב בטווח התקין. מדידה נקודתית של גובה, משקל והיקף ראש נותנת הערכה לגבי מימדי הנבדק ביחס לילדים לגילו. סימון המדדים השונים - גובה, משקל, היקף ראש מדגים באם מדדי הגוף של הילד פרופורציונלים.
הערכת קצב הצמיחה לגובה
קצב הגדילה הוא מספר הסנטימטרים אשר נוספו לילד בתקופת זמן נתונה. קצב הגדילה השנתי הוא נתון די קבוע למין הילד בתקופות הגדילה השונות עד תחילת ההתבגרות. הערכת קצב הגדילה לגיל נעשית על ידי מדידת גובה הילד ומשקלו בתאריך מסוים ומדידה נוספת לאחר פרק זמן נוסף. לפי נתון זה ניתן להעריך באם גדילת הילד תקינה, איטית או מהירה מהנורמה לגיל. כדי לקבוע האם דגם הגדילה תואם או מקביל לקו גדילה תקין יש צורך במספר נקודות גובה ומשקל לאורך זמן. ירידה או עליה משמעותית מאחוזון הגדילה הראשוני עשויה לרמז על בעיה.
שינויים באחוזונים מקובלים בתקופת הינקות והם מבטאים את הניתוק מהשפעת הגורמים התוך רחמיים והתחלת השפעת גורמי הגדילה העצמאיים של התינוק. מעבר לתקופה זו ועד לתהליך ההתבגרות ילדים גדלים באופן עקבי לאורך אחוזון מסוים. ירידה או עליה חדה באחוזוני הגובה או המשקל מוגדרים כשבירת אחוזונים. שבירת שתי עקומות אחוזונים או עליה באחוזון מעל אחוזון 97 או מתחת לאחוזון 3 מחייבת בירור.
פרופורציות גוף
רוב הפרעות הגדילה מאופיינות במבנה גוף לא פרופורציוני שהוא הערך המתקבל על ידי חלוקת אורך פלג הגוף העליון באורך פלג הגוף התחתון (אורך הרגליים) והוא מבטא את היחס בין התארכות עמוד השדרה הגבי לבין התארכות הגפיים התחתונות. אורך פלג הגוף העליון מחושב על ידי מדידת הגובה בישיבה. אורך הרגליים הוא ההפרש המתקבל בין מידת הגובה בעמידה למידת הגובה בישיבה. היחס התקין הוא תלוי גיל ונע בין 1.7 ליילוד לפחות מ-1 במבוגר.
יחס פרופורציוני גבוה מהנורמה משמעותו גדילה מועטה של הרגליים והוא מרמז על בעיה בהתארכות העצמות הארוכות - כלומר על מחלת עצם. יחס פרופורציוני נמוך מהנורמה משמעותו פגיעה בעמוד החוליות. מדדים אילו יבואו לידי ביטוי בהערכה הקלינית במרפאה האנדוקרינית לשם החלטה על טיפול.
היקף הראש
על מנת להעריך באם מדובר במחלת עצמות יש להתייחס גם להיקף הראש. במרבית מחלות העצם היקף הראש נמצא באחוזון גבוה יותר מאחוזון הגובה.
גיל העצמות
פוטנציאל הגדילה טמון ביכולת ההתארכות של העצמות אשר נקבע על פי דרגת ההתגרמות (שינוי של רקמת הסחוס לרקמת עצם) של לוחיות הגדילה (אפיפיזות, Epiphysis). בגוף קיימים שני סוגי עצמות: העצמות הקצרות להן מרכז התגרמות בודד ועצמות ארוכות להן שני מרכזי התגרמות. דרגת ההתגרמות של הלוחיות נקראת גיל העצמות. קביעת גיל העצמות מבוססת על השינויים במראה לוחיות הגדילה המתרחשים בשלבים השונים של התגרמות העצמות. סגירת לוחיות הגדילה היא סימן לסיום הגדילה - גיל עצמות 15 בבנות ו-17 בבנים.
גיל העצמות נקבע באמצעות צילום שורש כף היד המדגים את דרגת ההתגרמות של עצמות שורש כף היד המשקף את דרגת ההתגרמות של כלל עצמות הגוף. מקובל לבצע צילום של שורש כף יד שמאל משום שרוב האוכלוסייה דומיננטית ימנית והסיכוי לפגיעה ביד שמאל נמוך יותר. על כן אמינות הבדיקה גבוהה ובצורה זו ניתן גם להשוות את השינויים בהתגרמות העצמות באותה יד בצורה עקבית. לשם הערכת גיל העצמות משווים את צילום הרנטגן של כף היד השמאלית לאוסף צילומי כפות ידיים באטלס שנערך על ידי גרויליך ופייל.
הפרעות בגדילה ראשוניות ושניוניות
בהערכת הגדילה נתייחס לגובה הנוכחי ולקצב גדילת הילד.
הגובה האבסולוטי הוא גובהו של הילד בעת הבדיקה. ציון נקודת הגובה על עקומת הגדילה מאפשר השוואה לגובה האוכלוסיה מאותו מין וגיל - קרי באיזה אחוזון נמצאת נקודת הגובה שלו. קצב הגדילה משתנה בהתאם לגיל ובהתאם לדרגת ההתבגרות והוא אינו קבוע ומשתנה במהלך השנה - לכן יש להתייחס לקצב גדילה שנתי.
קומה נמוכה מוגדרת כגובה מתחת לאחוזון 10 בעקומות הגדילה המתאימות לאוכלוסייה אליה הילד שייך. קומה נמוכה קיצונית מוגדרת כגובה שהוא מתחת לשתי סטיות תקן מהממוצע לגיל והמין (אחוזון 3).
הפרעה בקצב הגדילה מוגדרת כאשר קצב הגדילה השנתי של הנבדק הוא איטי או מהיר מהקצב הצפוי לגילו, למינו ולאחוזון הגובה שלו.
קומה נמוכה ללא הפרעה בדפוס הגדילה
רוב הילדים הנמוכים אינם סובלים מהפרעה בדפוס הגדילה (לפי עקומות גדילה תואמות). הם גדלים באופן עקבי לאורך אחוזוני הגובה שבין 3-10, או מתחת אך במקביל לאחוזון 3. קצב הגדילה שלהם הוא תקין, מבנה גופם פרופורציוני ובבירור ראשוני או נרחב יותר לא נמצאת בעיה רפואית שעלולה לגרום לקומה נמוכה.
- קבוצה זו מחולקת ל-3 תת קבוצות
- קומה נמוכה משפחתית/תורשתית. מצב בו אחד ההורים או שניהם נמוכים וקומת הילד היא באחוזון דומה לשלהם. קצב הגדילה של הילד, תקין, אין איחור משמעותי בגיל העצמות, מהלך ההתבגרות המינית תקין ואין עדות למחלה כל שהיא. במשפחה יש לרוב פרטים רבים שהיו נמוכים בילדותם וקומתם הסופית נמוכה
- קומה נמוכה קונסטיטוציונלית או ילדים עם "פריחה מאוחרת", Constitutional Delay Of Growth. מצב זה מתייחס לילדים שהיו נמוכים לאורך תקופת הילדות, אך קצב גדילתם תקין.
בבירור הרפואי המימצא הבולט הוא פיגור בגיל העצמות ושאר הבירור תקין. לרוב הילדים גם התבגרות מינית מאוחרת ולכן גם ההאצה בגדילה המלווה את ההתבגרות מתרחשת באיחור. עם ההתבגרות והאצה בגדילה, הפער בין קומת הילד לקומתם של חבריו נסגר כך שקומתו הסופית נמוכה מעט מהצפי הגנטי או מתקרבת אליו. במקרים רבים תבנית זו של רבים "פריחה מאוחרת" היא משפחתית ולאחד מהוריו הייתה תבנית גדילה דומה - קומה נמוכה אידיופטית, ISS .Idiopathic Short Stature - ISS מוגדרת כגובה מתחת לשתי סטיות תקן מממוצע הגובה באותו המין והגיל של האוכלוסייה הנמדדת אצל ילדים שאין להם הפרעה כרומוזומלית, אנדוקרינית או כל הפרעה ידועה אחרת הניתנת להגדרה בגדילתם בהיסטוריה הרפואית, בבדיקה הגופנית ובבדיקות מעבדה מכונות. התבגרותם המינית של הלוקים במצב זה מתרחשת במועד או מאוחר יותר
קומה נמוכה מלווה בהפרעה בדפוס הגדילה
הפרעה בגדילה היא ביטוי למצבים שונים חלקם מולדים וחלקם נרכשים. ההפרעה בגדילה עשויה להתבטא ב:
- גדילה בקצב קבוע אך איטי מהצפוי לגיל, או לאורך אחוזון גדילה הנמוך מהצפוי
- האטה בקצב הגדילה, ביחס לנתוני גדילה קודמים וירידה באחוזון הגדילה
- העדר האצה בקצב הגדילה הצפוי לפי הגיל ושלב ההתבגרות המינית
- ניתן לחלק את הפרעות הגדילה לשתי קבוצות עיקריות
- הפרעות גדילה ראשוניות:
- מחלות עצם
- הפרעות כרומוזומליות
- תסמונות גנטיות (לא כרומוזומליות)
- תינוקות שנולדו קטנים לגיל ההיריון SGA
- הפרעות גדילה תוך רחמיות (Intrauterine Growth Retardation, IUGR)
- הפרעות גדילה משניות:
- תת תזונה
- מחלות כרוניות
- הפרעות אנדוקריניות:
- חוסר או עמידות להורמון גדילה
- היפותירואידיזם (Hypothyroidism)
- עודף ייצור קורטיזול
- פסאודו־היפופאראתירואידזם (Pseudo Hypoparathyroidism)
- חוסר הורמוני מין
- רככת
ברור בילד עם הפרעת גדילה ו/או קומה נמוכה
הפרעת גדילה ו/או קומה נמוכה מהווים סיבה שכיחה להפניית ילדים לרופא המטפל. על הרופא להחליט מי מהילדים לוקה בהפרעת גדילה המחייבת בירור ואצל מי ניתן להסתפק במעקב.
- מצבים שבהם נדרש בירור
- ילד שקומתו היא פחות מאחוזון 3
- ילד שהאט בגדילתו ושבר אחוזוני גדילה כלפי מטה
- ילד שקומתו נמוכה מהפוטנציאל הגנטי המשפחתי (שיקבע על פי עקומות גדילה משפחתיות)
עקומת הגדילה
המטרה - פירוט רב של מתכונת הגדילה לאורך ציר הזמן. יש להתייחס במקביל לעקומות משקל לשם איתור סיבות כרוניות הקשורות למערכת העיכול שיגרמו לירידה במקביל במשקל, בניגוד לסיבות הורמונליות שאינן פוגעות במשקל.
אנמנזה
- סקירת מערכות כללית - לשלילת קיומה של מחלה כרונית הגורמת להפרעת גדילה- תוך שימת דגש על אבחון בעיות גסטרואינטסטינליות
- חיפוש מחלות או מומים המהווים חלק מתסמונת הפרעה בגדילה - מום לב, יתר לחץ דם, הפרעת שמיעה או הפרעת קרישה - כסמנים לתסמונות כגון טרנר או נונן (Noonan).
- שימוש בתרופות כרוניות כגון תכשירים המכילים סטרואידים במינון גבוה כמשחות כטיפול כרוני פומי או בטיפול במשאפים
- אנמנזה מכוונת לתקינות הצירים האנדוקריניים. הפרעה בגדילה על רקע אנדוקריני עלולה להגרם מפגיעה בציר הורמונלי בודד - הורמון גדילה, תירואיד, היפרקורטיזוליזם או כחלק מפגיעה היפופיזרית משולבת - כגון קרניופרינגיומה (Craniopharyngioma), חבלת ראש קשה, הקרנה לגולגולת
- היריון, מהלך פרינטלי. עיכוב בגדילה תוך רחמית - מחייב שלילת הפרעת גדילה ראשונית כגון ראסל סילבר (Russell silver). ביצוע קריוטיפ בהיריון ותשובה תקינה שוללת תסמונת טרנר. סיבוכים לאחר לידה כגון צהבת ממושכת או אירועי היפוגליקמיה מכוונים לחוסר בהורמון גדילה
- התפתחות פסיכומוטורית ותפקוד בבית הספר. האטה בהתפתחות פסיכומוטורית או ליקויי למידה יכולים להחשיד לקיום תסמונות עם הפרעות גדילה כגון טרנר ונונן. איחור ניכר בבקיעת שיניים הוא סמן אנמנסטי תומך לחוסר בהורמון גדילה
- אנמנזה משפחתית. יש לברר פרטים לגבי גובה הורי, קומה נמוכה במשפחה המורחבת, קרבת משפחה בין הורים, גיל הופעת מחזור ראשון אצל האם, תחילת גילוח אצל האב. האיחור בהתבגרות מלווה לרוב באיחור מקביל בגדילה. עם ההתבגרות מושלם פער הגדילה ודפוס גדילה זה הוא לרוב משפחתי
בדיקה גופנית
- בדיקה כללית מאחר שרוב הפרעות הגדילה המשמעותיות נגרמות על ידי מחלות כרוניות ולא על ידי מחלות אנדוקריניות. חשוב לחפש סימנים למחלות אלו: חיוורון/צהבת, לימפאדנופטיה (Lymphadenopathy), אורגנומגליה (Organomegaly), אוושה לבבית משמעותית וסימני אי ספיקת לב וכדומה
- מדידת גובה/אורך במרפאה. מאחר שקצב הגדילה מתבטא במספר קטן יחסית של סנטימטרים, פרק הזמן האופטימלי למדידות הוא כאמור במרווחים של חצי שנה
- מדידת הקף הראש והמשקל
- מיקרוצפליה (Microcephaly) תרמוז לאפשרות של תסמונות גנטיות שונות ומקרוצפליה (Macrocephaly) תרמוז לכיוון אוסטיאוכונדרודיספלזיות (Osteochondrodysplasia) מסוג אכונדרו/היפוכונדרופלזיה
- שבירת אחוזונים במשקל במקביל להאטה בגדילה הלינארית תכוון למחלות כרוניות בעיקר מחלות מעי מסוג צליאק או מחלות מעי דלקתיות (Inflammatory Bowel Disease, IBD)
- השמנה מתקדמת המלווה בהאטה לינארית אופיינית לתסמונת קושינג (Cushing syndrome). ילד עם חוסר בהורמון גדילה יהיה לרוב נמוך ושמנמן
- חיפוש סימנים למחלה אנדוקרינית
- הגדלת בלוטת התריס, עור יבש, דופק איטי. בתינוקות - צהבת ממושכת, בכי צרוד, לשון גדולה, מרפס קדמי/אחורי גדול, בקע טבורי - מכוונים לתת תריסיות
- השמנה מרכזית, יתר לחץ דם, פני ירח, דבשת עורפית וסטריאה (Striae) על העור - יכוונו לתסמונת קושינג
- פגמים בקו האמצע - חך שסוע, שן חותכת מרכזית, גשר אף שקוע, קול צפצפני, מיקרופניס (Micropenis) - מכוונים לחוסר הורמון גדילה מולד
- הערכת דרגת ההתבגרות על ידי טאנר: איחור או העדר סימני התבגרות בגיל המתאים, מכוונים לתהליך בהיפופיזה, מחלה כרונית, איחור קונסטיטוציונלי בגדילה ובהתבגרות או תסמונת עם אי ספיקה גונדלית ראשונית כגון תסמונת טרנר
- חיפוש סימנים האופייניים לתסמונות השכיחות המאופיינות בהפרעת גדילה. תסמונת טרנר, תסמונת נונן ותסמונת ראסל סילבר
בירור מעבדתי ראשוני - במסגרת המרפאה בקהילה
הבירור המעבדתי הבסיסי במרפאת הקהילה כולל : ספירת דם, בדיקת כימיה מלאה, סרולוגיה לצליאק כולל רמת IgA (Immunoglobulin A), תפקודי תריס, שתן בוקר ראשוני לכללית ומשקל סגולי וצילום כף יד לגיל עצמות (על ידי רנטגנולוג שאמין על פענוח צילומים אלו). על סמך האנמנזה, הבדיקה הגופנית ובדיקות העזר האילו ניתן לזהות את הילד עם בעיה בגדילה וקומה נמוכה - לזהות ולאבחן באם מקור הבעיה הוא הורמונלי או אחר ולהפנות לטיפול תואם.
בירור מעבדתי שניוני - במסגרת המרפאה לאנדוקרינולוגיה
- הערכת ציר הורמון הגדילה. תבחין להוכחת חוסר הורמון הגדילה הוא אחד הנדבכים הנדרשים, בצירוף התמונה הקלינית לאבחנת חוסר הורמון גדילה. מאחר והפרשת הורמון הגדילה היא הפרשה זיזית - אין טעם בבדיקה אקראית של רמתו בדם ויש צורך בגירוי פרמקולוגי שיביא להפרשתו המוגברת. התבחינים המקובלים הם תבחיני קלונידין (Clonidine) וארגינין (Arginine). בכל התבחינים מודדים את רמות הורמון הגדילה בדם לאחר מתן הגירוי הפרמקולוגי במרווחים בהתאם לפרוטוקול המבחן. חוסר הורמון גדילה מוגדר כאשר רמת השיא לאחר גירוי של הורמון הגדילה בסרום היא פחות מ-7.5 nanogram/milliliter (ב-2 תבחינים)
- מדידת תוצר הורמון הגדילה בסרום - IGF1 (Insulin Growh Factor 1). מגבלות הבדיקה הן רמת IGF1 נמוכה הקיימת בילדים עד גיל 5 שנים עם ציר הורמון גדילה תקין ובילדים רזים ללא הפרעת גדילה. אין מתאם מלא בין רמת IGF1 לבין רמות הורמון גדילה
- בדיקת עמידות להורמון גדילה. מחייבת אבחון מולקולרי משולב עם רמות מוגברות של הורמון גדילה ורמות נמוכות של IGF1 בסרום בילד בעל קומה נמוכה
- בדיקות מעבדה נוספות (על פי שיקול דעת האנדוקרינולוג/ית)
- רמת פרולקטין מוגברת קלות עשויה להצביע על קיום לחץ חיצוני על גבעול ההיפופיזה בתהליכים תופסי מקום במוח
- איסוף שתן לרמות קורטיזול יבוצע בחשד לתמונת קושינג
- בדיקות תקינות צירים של הורמונים היפופיזרים. בעת זיהוי של חוסר בהורמון גדילה יש לבדוק תפקודים היפופיזרים אחרים: ציר הקורטיזול נבדק על ידי ביצוע תבחין ACTH (Adrenocorticotropic hormone), ציר ADH (Antidiuretic Hormone) יודגם על ידי בדיקת ריכוז שתן ראשון של בוקר, ציר ה-TSH (Thyroid Stimulating Hormone) - בדיקת תפקודי בלוטת התריס, ציר הגונדותרופינים יבדק על ידי מצב ההתבגרות ובעזרת תבחין LRH (Luteinizing hormone Releasing Hormone)
דימות המוח
דימות איזור ההיפותלמוס וההיפופיזה ייעשה לאחר הוכחה לחסר של הורמון גדילה בסרום.
יש לבצע MRI (Magnetic Resonance Imaging) של המוח עם ובלי חומר ניגוד על מנת לאשר או לשלול תהליך תופס מקום (השכיח ביותר הוא קרניופרינגיומה) או הפרעת היפותלמית היפופיזרית מבנית כגון היפופלזיה (Hypoplasia) או אפלזיה (Aplasia) הפוגעים בתפקוד הבלוטה
ייעוץ גנטי ובדיקות גנטיות
בדיקות אלה תעשנה כאשר התמונה הקלינית ו/או בדיקות מעבדה מחשידות לקיום תסמונת/פגם גנטי
הטיפול בהורמון הגדילה
פעילות הורמון הגדילה
להורמון הגדילה השפעות מרובות על חילוף החומרים בגוף. בחוסר בהורמון גדילה עלול להתרחש אחד או יותר מהמצבים הבאים המתוקנים על ידי טיפול בהורמון.
- חוסר התפתחות מספקת וחולשת שרירים
- כמות רקמת השומן עולה (השמנה מרכזית וידיים ורגליים רזות יחסית)
- נטייה לרמות גלוקוז נמוכות ביחד עם רמת אינסולין נמוכה בסרום
- רמת זרחן נמוכה בסרום
- נפח נוזלים ירוד והפרשה מוגברת של חנקן וזרחן בשתן
במטופלים חסרי הורמון גדילה, מתן הורמון גדילה גורם לכל הבאים: כניסת חנקן לתאים ועליה בייצור החלבונים, עליה בקצב יצירת את יצירת הגלוקוז בכבד, הפחתה במאגרי השומן עליה רמת חומצות השומן בסרום, אצירת נתרן, אשלגן וזרחן בגוף, יצירת תאי שריר. בנוסף לאילו הורמון הגדילה משפיע על לוחיות הגדילה וגורם להתארכות העצמות הארוכות. עדות להשפעת הורמון על העצם היא עלית רמת הפוספטזה הבסיסית (Alkaline Phospatase) בסרום בעת תהליך הגדילה. על כן, מתן טיפול בהורמון גדילה במצב של חוסר בהורמון הוא טיפול חיוני מבחינה בריאותית ויש להסביר לקבוצת המטופלים חסרי הורמון גדילה שהטיפול ניתן לא רק בכדי להוסיף סנטימטרים לגובה.
תזונה בעת טיפול בהורמון גדילה
קיים יחס ישיר בין האספקה התזונתית לקצב הגדילה. בהאצת גדילה בעקבות הטיפול בהורמון, עולה הצריכה התזונתית בקלוריות, חלבון, ויטמינים ומינרלים. אם אספקת המזון אינה תואמת את הדרישה, ייווצרו חסרים תזונתיים וכתוצאה מכך קצב הגדילה יהיה נמוך מהמצופה. על כן בכל מטופל בהורמון גדילה יש לוודא ולעקוב אחר הרכב התזונה מתאים תוך שמירה ומילוי החוסרים.
ההתוויות המאושרות לטיפול בהורמון גדילה בסל הבריאות בישראל
- חסר מבודד בהורמון גדילה (Isolated Growth Hormone Deficiency)
- חוסר משולב של מספר הורמונים של ההיפופיזה (Multiple Pituitary Hormone Deficiency)
- תסמונת טרנר - ברוב הגדול של הבנות עם תסמונת טרנר קיימת קומה נמוכה או שהן נמוכות באופן משמעותי לעומת הוריהן. במקרים רבים הן נמוכות מ- 145 סנטימטרים. הפרעת הגדילה נובעת מפגיעה באזור ה-Pseudoautosomal region של כרומוזום ה-X בגן הקרוי SHOX. פגם בגן זה גורם להפרעה בגדילה. במצב זה חוסר בהורמון גדילה הוא נדיר אך קיים. אין הכרח לבצע בילדות אלה תבחין דינמי להורמון גדילה. אולם אם יש ירידה מקו הגדילה המיוחד לתסמונת זו יש לחפש סיבה נוספת כגון תת פעילות של בלוטת התריס וחוסר בהורמון גדילה.
תנאי האישור הם חוסר כרומוזום X או מוזאיקה (חסר בחלק מהתאים) או כרומוזום טבעתי - אי ספיקת כליה כרונית. מחלת כליה כרונית עשויה לגרום להפרעה בגדילה כתוצאה משילוב של הפרעה תזונתית והפרעה מטבולית (אצידוזיס, Acidosis). התנאי לאישור הטיפול בהורמון הגדילה הוא קצב פינוי הקריאטינין (Creatinine Clearence Test, CCT) נמוך מ- 60 מיליליטרים לדקה ל-1.73 מטר מרובע שטח גוף וקצב גדילה נמוך
- תסמונת Prader Willi. לתסמונת זו מהלך קליני אופיני של היפוטוניה ומיעוט אכילה בשנתיים הראשונות לחיים ובהמשך השמנה הולכת וגוברת, אכילה בלתי נשלטת, הפרעה קוגניטיבית ואישיותית והיפוגונדיזם (Hypogonadism). מעל דרגת השמנה מסוימת מתפתחות הפסקות נשימה בשינה. תוארו מקרי מוות במקרים עם הפרעות נשימה בשינה שטופלו בהורמון גדילה. לשם טיפול יש צורך באבחנת המוטציה, היעדר התבטאות של גנים ממקור אבהי על כרומוזום q13-q1115, אבחנה של PWS, הוכחה של מתילציית ה-DNA באזור הגן, בדיקות להערכת הפסקות נשימה בשינה לפני תחילת הטיפול והערכה נשימתית כולל רוויון החמצן בשינה
- ילדים שנולדו קטנים למשך ההיריון ללא גדילה מתקנת עד גיל 4 שנים Small for Gestational Age, SGA ללא Catch-up growth. ילד מוגדר כקטן למשך ההיריון כאשר בלידתו משקלו ו/או ארכו הוא נמוך ביותר משתי סטיות תקן מהממוצע במשקל או גובה לגיל. אין לאשר טיפול בהורמון גדילה לפני שנשללו סיבות אורגניות להפרעה בעליה במשקל או גובה והפרעה הורמונלית (כולל תת פעילות של בלוטת התריס, מחלת Celiac וחוסר בהורמון גדילה)
- קומה נמוכה אידיופטית ללא חוסר בהורמון גדילה אינה התוויה רשומה בישראל, ניתן לתת טיפול לפי שיקול דעת קליני על ידי אנדוקרינולוג כאשר הגובה הנוכחי הוא לכל היותר אחוזון 3 (נדרש אישור חריג 29ג')
תנאים הנדרשים לתחילת טיפול
- משקל לידה או אורך לידה מתחת ל-2SD (Standard Deviation) למשך ההיריון
- גיל תחילת טיפול מעל 4 שנים ועד 8 שנים בבנות ו-9 שנים בבנים. הועדה תשקול אישור התחלת טיפול גם בילדים מעבר לגילאים האמורים אשר לא התחילו תהליך של "התבגרות"
- גובה קטן בסטיית תקן אחת מתחת לגובה המשוקלל של ההורים (ממוצע גובה ההורים)
- גובה מתחת ל-2.5 סטיות תקן מותאם לגיל ולמין בכל מהלך הגדילה
מצבים בהם יש להימנע מטיפול בהורמון גדילה
- כאשר יש הוכחה לקיום גידול פעיל
- כשקיים גידול תוך מוחי לפני שהטיפול בו הושלם וחלפה שנה מיום ההחלמה
- בחולים במחלה קריטית כגון סמוך לניתוח לב פתוח, ניתוח בטן, תאונה מרובת פגיעות באברים שונים, אי ספיקה נשימתית. במחלות מסדר גודל זה, דווח על עליה בתמותה תוך כדי טיפול
- במטופלים עם חום מעל 38.5 מעלות צלזיוס - יש לדחות את הטיפול עד חלוף החום
- בילד עם תסמונת Willi-Prader הלוקה בהשמנה ניכרת (יחס משקל גובה של 200 אחוזים), הפסקות נשימה בשינה או מחלות דרכי הנשימה לא מוגדרות. כאשר יש חשד למצבים אלה יש צורך בהערכה על ידי רופא אף אוזן גרון ובדיקת מעבדת שינה כולל ריווי חמצן הדם בשינה
תופעות לוואי של טיפול בהורמון גדילה
תופעות משמעותיות לדיווח מיידי לאנדוקרינולוג המטפל
- כאבי ראש והקאות. יתר לחץ תוך גולגולתי מוגבר דווח בשכיחות של 1:1000 מטופלים, הוא מופיע בדרך כלל בתחילת הטיפול ואפשרי שיתבטא רק בכאב ראש או הפרעת ראיה. יתר הלחץ נובע כתוצאה מיצור יתר של הנוזל סביב המוח. הפסקה זמנית בטיפול או הורדת המינון פותרת את הבעיה במקרים רבים
- כאב בפרק הירך או הברך וצליעה. תופעות אילו דווחו בשכיחות של 1:20000 עד 1:40000 מטופלים. מנגנון הפגיעה הוא החלקת פלטת הגדילה של ראש פרק הירך (Slipped capital femoral epiphysis). סיבה נוספת לפגיעה היא נמק מחוסר אספקת דם של ראש פרק הירך (Perthes)
תופעות נדירות יותר ומשמעותן אינה גדולה
- שינוי בחילוף חומרים של הסוכרים. תוך כדי טיפול עולים ערכי האינסולין בדם כנראה כתוצאה מירידה ברגישות לאינסולין. ברוב המטופלים אין שינוי במאזן הסוכר. אין דווח על עליה בשכיחות סוכרת מטיפוס 1 (תלויה בשימוש באינסולין) או סוכרת מטיפוס 2 שאינה תלויה באינסולין תוך כדי הטיפול. נכון להיום אין מניעה לטפל בהורמון גדילה בחולי סוכרת שהוכח בהם חוסר בהורמון גדילה. צריכת התרופות לטיפול בסוכרת עולה תוך הטיפול. במטופלים העלולים לפתח אי סבילות לסוכר (תסמונות פרדר-וילי וטרנר וילדים שנולדו קטנים לגיל ההיריון) יש לעקוב ביתר קפדנות אחר מאזן הסוכר
- תפיחות השד בבנים (Gynecomastia) - נמשכת כשבועיים-שלושה, חולפת בתחילת הטיפול
- צבירת נוזלים (Fluid retention) - תיתכן בתחילת הטיפול, משמעותית יותר במבוגרים
- כאבים בשורש כף היד (כתוצאה מלחץ על הגידים) נדיר ובדרך כלל קל
- כאבים בפרקים או השרירים בדרך כלל קל
- אלרגיה להורמון כמו בכל תרופה - נדירה
- דלקת השריר (Myositis). תופעה נדירה ניתן לשייך אותה לחומר השימור Metacresol ומתבטאת בכאבי שרירים או כאבים במקום ההזרקה. הטיפול הוא מתן תכשיר ללא נוזל השימור הזה
- יצירת נוגדנים כנגד הורמון הגדילה. מתרחשת בפחות מ-5 אחוזים מהמטופלים. באופן נדיר נוגדנים אלה מבטלים את פעולת ההורמון
- סיכון להופעת גידול - אין שום הוכחה שטיפול בהורמון גדילה מעלה את הסיכון לממאירות
הורמון גדילה ניתן במצבי חוסר בילדים שסבלו ממחלות גידוליות. מטבע הדברים, גם ללא טיפול בהורמון גדילה, חלק מן הגידולים יכולים להישנות אך אין הוכחה שבחולים אלה המטופלים בהורמון גדילה, יש שכיחות יתר של ההישנות. למרות זאת מומלץ לעקוב במטופלים אחר רמת IGF1 ולדאוג שתישאר בתחום הנורמה - השפעה על מערכות הורמונליות אחרות:
- בלוטת התריס - הורמון גדילה מגביר הפיכת הורמון התירואיד T4 ל-T3 וגורם לחשיפת מחלה סמויה של בלוטת התריס
- הורמוני מערכת המין - אין הוכחה שלהורמון גדילה השפעה לא רצויה על הורמוני מערכת המין
- קורטיזול - הורמון גדילה מעלה את הפיכת הקורטיזול לקורטיזון. לא ידועה משמעות כלשהיא להיפוך זה
- כאבי מפרקים. תוארו במבוגרים שקיבלו מינון גבוה מהדרוש של הורמון גדילה
- פרכוסים (Convulsions). בדרך כלל אין שכיחות יתר של פרכוסים בעת טיפול בהורמון גדילה, פרט לילדים לאחר גידולי מוח המטופלים בהורמון גדילה שבהם שכיחות ההתכווצויות גבוהה יותר
- טיפול הורמון גדילה במחלות מסכנות חיים - בטיפול נמרץ. נעשה מחקר על חולים המאושפזים בטיפול נמרץ, וחולים במחלות קשות הגורמות למאזן קלורי שלילי הגורם לפרוק רקמות. במחקר זה ניתן הורמון גדילה לחלק מהמטופלים. הטיפול העלה את התמותה מ-19 אחוזים ל-42 אחוזים. על כן נמנעים מלתת לחולים אלה הורמון גדילה
אופן מתן הטיפול בהורמון הגדילה
- המינון הוא המלצה ראשונית לטיפול. אולם מומלץ שהמנות הראשונות בתחילת הטיפול יהיה נמוכות יותר בכ-20-15 אחוזים לשבועיים שלושה בכדי למנוע תופעה של צבירת נוזלים בולטת וכאבי ראש. התופעה בולטת יותר בילדים עם חוסר קשה בהורמון גדילה, במיוחד באלה עם אבחנה מאוחרת, כיוון שבחוסר בהורמון גדילה מאגר המים והנתרן נמוכים
- התחלה הדרגתית מאפשרת הסתגלות הדרגתית של המטופל ומפחיתה את הסיכוי לכאבי ראש עקב לחץ תוך גולגולתי מוגבר ובצקות. במקרים קיצוניים בהם הבצקות ניכרות יש לעיתים צורך במתן משתנים
- שינוי המינון במהלך הטיפול תלויה בעליה במשקל הילד. ככל שהמשקל עולה, המינון עולה.
אם קצב הגדילה גבוה מאד, למשל ב-GHD אין סיבה להעלות את המינון. אם קצב הגדילה נמוך מהמצופה לאחר שלילת סיבות לכך כגון טיפול לא סדיר, מחלה נוספת, תזונה גרועה או מחלת מעי מעלים את המינון - הורמון הגדילה ניתן בזריקה תת עורית כל יום לפני השינה. ההיגיון העומד מאחורי המלצה זו הוא ששיאי הורמון הגדילה גבוהים יותר בלילה מאשר ביום. רמת השיא של ההורמון מתרחשת תוך 4 עד 6 שעות והיא חוזרת לנורמה תוך כ-10-8 שעות כך שאין שום דמיון לפיזיולוגיה
התגובה לטיפול בהורמון גדילה
התגובה לטיפול תלויה בגורמים שונים:
- ככל שקצב הגדילה לפני תחילת הטיפול נמוך יותר, קצב הגדילה תוך טיפול גבוה יותר
- רמת הורמון הגדילה לפני טיפול - ככל שרמת הורמון הגדילה לפני טיפול נמוכה יותר קצב הגדילה בטיפול גבוה יותר
- התזונה תוך טיפול. אם זו אינה מאוזנת ותואמת לצרכים, התגובה לטיפול נמוכה יותר
- במשקל ואורך לידה. תגובת הגדילה של תינוקות שנולדו קטנים למשך ההיריון פחותה מזו של תינוקות בשלים
- בגיל הילד. בינקות ובילדות המוקדמת תגובת הגדילה טובה יותר מאשר בגילאים מאוחרים יותר
מעקב אחר הטיפול בהורמון גדילה
מטרות המעקב הן:
- לוודא תגובה תקינה של עליה במשקל ובגובה. יש לבצע ביקורת כל 4-3 חודשים. במידה ואין עליה תקינה, יש לברר אפשרות של תזונה לא תואנת, ליקוי בטכניקת ההזרקה וסדירות הטיפול
- יש לוודא שהטיפול סדיר. במידה וקיים חשד שאין זה כך, יש לדרוש להביא את כל בקבוקי התרופה הריקים לביקורת, לוודא את מספרם ואת כמות נוזל שנשארה בבקבוקים
- כשניתן הורמון גדילה חסרים נוספים כגון תת פעילות של בלוטת התריס שהייתה סמויה עלולה להופיע באופן קליני ויש לטפל בה
- מעקב תזונתי והתאמה קלורית - השלמת פערים מבחינת ויטמינים ומינרלים
סיום טיפול בהורמון גדילה (אחד מהבאים)
- גיל עצמות 16 בבנים וגיל עצמות 14 בבנות
- בחסר מבודד של הורמון גדילה - כאשר קצב הגדילה נמוך מ-2 סנטימטרים לשנה
- בהפרעה הורמונלית משולבת, עם הפסקת הצמיחה לגובה נמשיך בטיפול אם כי במינון נמוך
- במצבים של תסמונת טרנר, אי ספיקה כלייתית כרונית, ילדים שנולדו קטנים למשך ההיריון ללא גדילה מתקנת עד גיל 4 שנים, קומה נמוכה אידיופטית ISS - Idiopathic Short Stature:
- במידה וקצב הגדילה אינו עולה ב-50 אחוזים על זה שלפני הטיפול בבדיקה לאחר 6 חודשי טיפול ואחרי 12 חודשי טיפול, אין טעם בהמשך טיפול
- במידה וקצב הגדילה נמוך מ-2 סנטימטרים לשנה, מומלץ להפסיקו
- גיל עצמות 16 בבנים וגיל עצמות 14 בבנות
- אי סבילות לסוכר, עליה בהמוגלובין A1C ורמת סוכר בצום מעל הנורמה
- הפסקת טיפול לפני גמר הגדילה גורמת לירידה בקצב הגדילה ועלולה לגרום לאיבוד כל היתרון בטיפול שהושג בשנים הקודמות וגמר גדילה באותו אחוזון שהיה לפני תחילת הטיפול.
הערות שוליים
- Zadik Z, Chalew SA 1999 Short stature. Isr Med Assoc J. 1:206-208
- Ranke MB. Mulis PE ed. Diagnostics of endocrine function in children and adolescents 4th edition 2011, Karger' Basel
- Zadik Z, Chalew SA, McCarter RJ Jr, Meistas M, Kowarski AA 1985 The influence of age on the 24-hour integrated concentration of growth hormone in normal individuals. J Clin Endocrinol Metab. 60:513-516.
- אתר משרד הבריאות, מאגר תרופות
- פרופ' פיליפ משה, ד"ר גור שמואל, גדילת ילדים, 2008
- טיפול בהורמון גדילה בילדים עם SGA - הנחיה קלינית
המידע שבדף זה נכתב על ידי
שמואל גור - יו"ר הועדה, מנהל מרכז בריאות הילד כפר סבא.
יוסף מאירוביץ - רכז רפואת הילדים, שירותי בריאות כללית.
צחי גרוסמן - מזכ"ל האיגוד הישראלי לרפואת ילדים.
צבי צדיק - היחידה לאנדוקרינולוגיה ילדים, מרכז רפואי "קפלן", רחובות.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק