המלצות לאבחון, טיפול, מעקב ומניעת סרטן בחולים עם תסמונות פוליפוזיס שאינה אדנומטוטית - נייר עמדה
|
| |
|---|---|
| המלצות לאבחון, טיפול, מעקב ומניעת סרטן בחולים עם תסמונות פוליפוזיס שאינה אדנומטוטית | |
| תחום | גסטרואנטרולוגיה |
| |
| האיגוד המפרסם | החוג למחלות ממאירות של דרכי העיכול, האיגוד הישראלי לגסטרואנטרולוגיה ומחלות כבד |
| קישור | באתר ההסתדרות הרפואית בישראל |
| תאריך פרסום | יולי 2011 |
| יוצר הערך | אליזבט הלף, יעל גולדברג, רויטל קריב , אורנית כהן-עזרא, אלכס וילקין, זהר לוי, מנחם מושקוביץ, ירון ניב |
| ניירות עמדה מתפרסמים ככלי עזר לרופא/ה ואינם באים במקום שיקול דעתו/ה בכל מצב נתון. כל הכתוב בלשון זכר מתייחס לשני המגדרים. | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סרטן מעי גס וחלחולת
כשלושים אחוזים ממקרי סרטן הכרכשת והחלחולת נחשבים משפחתיים. רק חלקם הקטן מתאפיין בריבוי פוליפים הקרוי פוליפוזיס. קיימים פוליפים מסוגים שונים, וחשוב להבדיל בין התסמונות הבאות לידי ביטוי באדנומות, בפוליפים המרטומטותיים (Hamartoma) או בפוליפים היפרפלסטיים, שכן צורת ההתפתחות שונה, ולכן ההסתמנות וההשלכות ארוכות הטווח עשויות להיות שונות. תסמונות הפוליפוזיס השונות נבדלות גם באופן התורשה שלהן — תסמונות אוטוזומליות דומיננטיות ואוטוזומליות רצסיביות הכרוכות בריבוי פוליפים ובסיכון מוגבר לסרטן הכרכשת והחלחולת. חשיבות רבה נודעת לקביעת אבחנה מדויקת, מכיוון שכל אחת מהתסמונות קשורה בעלייה בשכיחות סרטן, ולרוב בעזרת מודעות ובדיקות סקר ניתן לאבחנן בשלב מוקדם ואף למנען.
בהנחיות אלו מובאות הנחיות לאבחנה, טיפול ומעקב במטופלים עם ריבוי פוליפים היפרפלסטיים או המרטוטיים בכרכשת. אנו מדגישים את חשיבות עבודת הצוות המולטידיסיפלינרית בטיפול ומעקב אחר חולים הלוקים במחלות הללו.
הקדמה
מלבד אדנומות, קיימים סוגים נוספים של פוליפים לאורך מערכת העיכול. קיימים פוליפים היפרפלסטיים שבדרך כלל קטנים מסנטימטר אחד, אקראיים וחסרי משמעות קלינית. במטופלים אחרים יכולים פוליפים אלו להיות בעלי מאפיינים שהוגדרו כחלק מתסמונת המהווה גורם סיכון להתפתחות סרטן. בדומה, המרטומות הן פוליפים טבים שבתנאים מסוימים, אשר יש להכיר ולזכות, יכולים להיות חלק מתסמונת עם פוטנציאל התמרה סרטנית. תסמונות אלו מועברות בצורה אוטוזומלית דומיננטית מהורה לילדיו.
מבין התסמונות ההמרטוטיות נדון ב:
- תסמונת פוץ־יגר: תסמונת פוליפוזיס המרטוטית המערבת את המעי הדק בעיקר אך גם את הכרכשת, ומערכת העיכול העליונה. בין סימני התסמונת כתמים כהים וצבענות יתר (Hyper-pigmentation) באזור השפתיים, חלל הפה, פנים הלחיים וסביב פי הטבעת
- תסמונת פוליפוזיס נעורים: במחלה זו קיימים פוליפים המרטוטיים בעיקר בכרכשת, אך גם באזורים אחרים לאורך מערכת העיכול. הפוליפים יכולים להימצא אקראית או בילדים, בעקבות בירור לכאבי בטן, אנמיה (עקב איבוד דם איטי) או דימום בחלחולת (Rectum)
- מחלת קאודן: מחלה נדירה, המתבטאת בהמרטומות על פני העור, ריריות הפה והאף, בנוסף לטריכולמומות, פפילומות, שינויים מבניים בבלוטת התריס ובשדיים, ופוליפים המרטוטיים לאורך מערכת העיכול, כשמקומם העיקרי הוא הכרכשת
יש לאבחן את המחלות השונות, מכיוון שכל אחת מהן קשורה בעלייה בשכיחות סרטן באיברים שונים. מודעות ובדיקות סקר מאפשרות לקבוע אבחנה בשלב מוקדם ואף למנוע את המחלה.
בנייר עמדה זה מובאות ההנחיות העולמיות לאבחון חולים בתסמונות ריבוי פוליפים שאינם אדנומטוטיים, לטיפול ולמעקב. דירוג ההמלצות מובא בנספח.
התסמונות ההמרטוטיות
פוליפים היפרפלסטיים
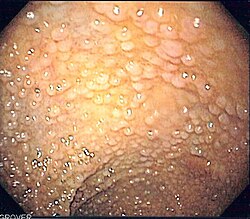
תסמונת פוליפוזיס היפרפלסטית. בשונה מהפוליפ האדנומטוטי, נחשבו הפוליפים ההיפרפלסטיים לחסרי פוטנציאל ממאיר. היום אנו יודעים שקיימים מספר מסלולים להתפתחות סרטן הכרכשת והחלחולת מפוליפ היפרפלסטי. מסלולים אלו מאופיינים ברצף האירועים הגנטיים והאפיגנטיים המתרחשים בגנים מדכאי סרטן, אונקוגנים וגנים מתקני הדנ"א (DNA - Deoxy-Ribonucleic Acid). Serrated neoplastic pathway יכול להסביר את המעבר מפוליפ היפרפלסטי לסרטן הכרכשת והחלחולת[1][2]. בריבוי פוליפים היפרפלסטיים במיקום קריבני בכרכשת, או באנמנזה משפחתית של סרטן הכרכשת והחלחולת, גם פוליפים אלו הם בעלי פוטנציאל ממאיר[3][4]. הקריטריונים לקביעת אבחנה של פוליפוזיס היפרפלסטית משפחתית מובאים בטבלה 1. לא פורסם מידע רב בספרות באשר לקצב גדילת הפוליפים או לדרך המעקב אחר מטופלים אלו. תוצאות העבודה הגדולה ביותר בנושא התפרסמו בשנת 2009[4]. במחקר זה נמצא, שהסיכון לפתח סרטן הכרכשת והחלחולת היה 35 אחוזים, ומרבית החולים בסרטן אובחנו בקולונוסקופיה הראשונה שעברו. חמישה חולי סרטן (6.5 אחוזים) אובחנו במהלך המעקב לאחר זמן חציוני של 1.5 שנים, חלקם אף בפוליפים הקטנים מסנטימטר אחד. המסקנה העולה מעבודה זו היא, שאוכלוסיית האנשים הלוקים בפוליפוזיס היפרפלסטית נמצאים בסיכון מוגבר לחלות בסרטן הכרכשת, ושהסיכון קשור ישירות למספר הפוליפים והיותם מסוג Serrated[5]. אין מידע לגבי עירוב איברים מחוץ לכרכשת.
טבלה 1: קריטריונים לאבחון תסמונת פוליפוזיס היפרפלסטית לפי WHO International Classification
- At least 5 histologically diagnosed hyperplastic polyps proximal to the sigmoid colon, of which 2 are greater than 10 mm in diameter, or
- Any number of hyperplastic polyps occurring proximal to the sigmoid colon in an individual who has a first-degree relative with hyperplastic polyposis, or
- * Greater than 30 hyperplastic polyps but distributed throughout the colon
* More than 20 hyperplastic polyps used in other publications
- הוריות קליניות (כולן דרגת המלצה C)
בחולה עם פוליפוזיס היפרפלסטית יש לסלק את כל הפוליפים בחלק הימני של הכרכשת ואת כל הפוליפים הגדולים מחמישה מילימטר לכל אורך הכרכשת[3][5].
- מומלץ להיעזר באינדיגוקרמין (Indigo Carmine) או ב-NBI (Narrow Band Imaging) לאיתור פוליפים קטנים
- יש להפנות מטופלים עם פוליפים מרובים, שלא ניתנים לכריתה אנדוסקופית, או שהמטופל אינו רוצה/יכול לעבור קולונוסקופיות תקופתיות, לכריתה בניתוח. הניתוח המומלץ הוא כריתת הכרכשת וחיבור של המעי הכרוך (האילאום) לחלחולת (IRA - Ileo-Rectal Anastomosis) [3]
- מומלץ מעקב קולונוסקופי אחת ל־3-1 שנים[3][5]
- כל קרובי המשפחה בדרגה ראשונה צריכים לעבור קולונוסקופיה[3][5], אך אין המלצה ברורה לגבי גיל התחלת המעקב. ההמלצה הרווחת לחישוב התחלת המעקב היא להפחית עשור מגילו של האדם הצעיר ביותר במשפחה שחלה
פוליפים המרטוטיים
המרטומה היא פוליפ עם צמיחה יתירה של רקמה בשלה המלווה בסידור לא תקין של המרכיבים השונים. מספר מחלות מתבטאות בפוליפים המרטוטיים במערכת העיכול.
כולן מאופיינות בתורשה אוטוזומלית דומינטית. המחלות שונות זו מזו במיקום הפוליפים, במספרם ובדרגת הסיכון להתפתחות סרטן.
- תסמונת PJS :(Peutz Jehger Syndrome - PJS) Peutz-Jehger היא מחלה אוטוזומלית דומיננטית הנגרמת משינוי בגן stk11 הממוקם על פני כרומוזום 19. המחלה מאופינת בפוליפים המרטוטיים לאורך מערכת העיכול ובצבענות בשפתיים (95 אחוזים), הנוטה להיעלם עם הגיל. האבחון נעשה לרוב סביב העשור השני או השלישי בעקבות בירור לכאבי בטן, אנמיה, דימום בחלחולת, חסימת מעי דק או התפשלות[6]. שניים מתוך שלושה קריטריונים קליניים דרושים לקביעת אבחנה: צבענות אופיינית, פוליפים המרטוטיים עם שגשוג שריר חלק במעי הדק ואנמנזה משפחתית של PJS[6]. בכ־70 אחוזים מהלוקים במחלה מאותרת מוטציה בגן stk11. הסיכון להתפתחות סרטן אינו מוגבל למערכת העיכול, ושיעורו כ־90 אחוזים עד גיל 65[7]. מדובר בסיכון גבוה ללקות בסרטן המעי הדק, הקיבה, הלבלב, הכרכשת או הוושט. בנוסף קיים סיכון גבוה לסרטן השד, הריאות והשחלות (טבלה 2).
- הוריות קליניות (כולן דרגת המלצה C):
- האבחון של PJS הוא קליני
- האבחנה נתמכת על ידי מציאת מוטציה ב־ stk11
- אם נמצאה המוטציה, על כל קרובי המשפחה לעבור בדיקה גנטית
- יש לבצע כריתת פוליפים הגדולים מסנטימטר אחד
- מומלץ ניתוח לפוליפים הגדולים מ־1.5 סנטימטר במעי הדק. בזמן הניתוח ניתן לבצע כריתה של כל הפוליפים באנדוסקופיה תוך ניתוחית
- על כל חולה המאובחן עם PJS להיות במעקב למניעת סרטן, כמפורט בטבלה 2
| Syndrome | Cancer risks | Cancer specific management recommendations | |
|---|---|---|---|
| Peutz-Jeghers syndrome | Breast | 45-50% | • Breast self-exam monthly beginning by age 18 • Clinical breast exam semiannually beginning by age 25 •Annual mammogram and breast MRI beginning by age 25 |
| Colon | 39% | • Colonoscopy every two-three years by age 18 | |
| Pancreas | 11-36% | • Screening every one-two years with imaging of the pancreas with MRCP and/ or endoscopic ultrasound by age 30 | |
| Stomach | 29% | • Upper endoscopy every two-three years | |
| Small intestine | 13% | • Upper endoscopy every two-three years and abdominal CT with oral contrast beginning at 10 years of age | |
| Ovary | 18-21% | • Annual pelvic examination and ultrasound by age 20-25 | |
| Uterus and Cervix | 9% | • Annual pelvic examination, Pap smear, transvaginal ultrasound and CA-125 by age 20-25 | |
| Testes | 9% | • Annual testicular exam and observation for feminizing changes since birth (ultrasound of the testicles every 2y until age 12 offered as an option) | |
| lung | 15-17% | •No specific screening recommend at this point
•Provide education about symptoms and smoking cessation | |
| Juvenile polyposis | Colon | 40-50% | •Colonoscopy starting at age 15; repeat
annually if polyps are found; if no polyps, repeat every two-three years |
| Stomach | 21% (if multiple polyps) | •Upper endoscopy starting at age 15; repeat annually if polyps are found; if no polyps, repeat every two-three years | |
| Small intestine | Rare undefined, | •No specific screening recommend at this point | |
| pancreas | Rare undefined | •No specific screening recommend at this point | |
| PTEN hamartoma tumor syndrome | Breast | 25-50% | •Annual mammogram and breast MRI by age 30-35 •Clinical breast exam every six months by age 25 |
| Thyroid (non medullary) | 10% | •Annual thyroid ultrasound by age 18 years
• Annual physical exam by age 18 years with particular attention to thyroid exam | |
| Endometrium | 5-10% | •No specific recommendations at this point | |
| skin | undefined | •Consider annual dermatologic exam | |
| Colon + kidney | undefined | •No specific recommendations for increased surveillance | |
- JPS - Juvenile Polyposis SyndromeJ: זוהי השכיחה מבין התסמונות ההמרטוטיות: 1:100,000 לידות. הפוליפ מאופיין בבלוטות מורחבות מלאות ריר, עם הסננה דלקתית נרחבת של תאי פלזמה ולימפוציטים. להבדיל מההמרטומה האופיינית ל-PJS, במחלה זו אין שגשוג תאי שריר חלק[8]. האבחון קליני ונעשה על סמך קיום כל אחד משלושת הקריטריונים הבאים:
- מעל שלוש המרטומות בכרכשת
- כל מספר של המרטומות במטופל עם אנמנזה משפחתית של JPS או
- המרטומות מחוץ לכרכשת[8][9][10]. מוטציות smad4M או bmpria אחראיות לכ־20 אחוזים מהחולים. בקרב 50-25 אחוזים מהלוקים במחלה הפגם הגנטי התרחש De novo; דהיינו, המחלה אינה קיימת אצל ההורים[10][11]. קיימת עלייה ניכרת בסיכון לפתח סרטן של מערכת העיכול[12], בעיקר סרטן הקיבה והכרכשת ופחות סרטן המעי הדק והלבלב. הסיכון לפתח סרטן במהלך החיים הוא 93-81 אחוזים
- הוריות קליניות (כולן דרגת המלצה C):
- האבחון של JPS הוא קליני
- באבחון של JPS יש לבצע ייעוץ גנטי עם ניסיון למפות את הגן הספציפי
- אם נמצאה מוטציה, יש לבצע בדיקה גנטית לכל קרובי המשפחה
- כאשר לא נמצאה מוטציה או שלא ניתן לבצע בדיקה גנטית, יש לבצע קולונוסקופיה וגסטרוסקופיה לכל קרובי המשפחה מהדרגה הראשונה החל בגיל 15 שנים. החולה יעבור מעקב אנדוסקופי, כמפורט בטבלה 2
- כשמוצאים פוליפים, יש לחזור על גסטרוסקופיה וקולונוסקופיה כל שנה. כשאין פוליפים, מומלץ לחזור על האנדוסקופיות כל 2–3 שנים
- PTEN Hamartomatous syndromes: קיימות השלכות רבות למוטציות שונות בגן pten. ההסתמנות המוכרת יותר היא של תסמונת Cowden Syndrome, המאופיינת בנגעים בעור; אלה כוללים טריכלומומות (פפולות בצבע העור שמקורן בשורש השערה) המופיעות ליד הפה, האף או האוזניים, פפילומות בפה, וקרטוזיס בכפות הידיים והרגליים. הממצאים בעור מופיעים כמעט בכל החולים עד גיל 30 שנה. האבחנה מבוססת על קריטריונים עיקריים ומשניים: ראש גדול (40 אחוזים), שינויים פיברוציטיים, אדנומות בשדיים (75 אחוזים), שינויים בבלוטת התריס הכוללים זפק רב־קשרייתי, אדנומות (75 אחוזים) ולאומיומות ברחם (50 אחוזים)[10][13][14][15]. הפוליפים נמצאים בכל מקום לאורך מערכת העיכול בלמעלה מ־60 אחוזים מהחולים, בקיבה (75 אחוזים), בכרכשת (66 אחוזים), בוושט ובתריסריון. סוג הפוליפ השכיח בסינדרום זה הוא ההמרטומה אך ניתן למצא גם ליפומות, פוליפים דלקתיים, גנגליונאורומות ואדנומות. קיים סיכון משמעותי לסרטן השד, הרחם, וסרטן בלוטת התריס בגיל צעיר, בנוסף לסיכון קטן יותר של סרטן הכליות, מלנומה וסרטן הכרכשת והחלחולת. אין הוכחה ברורה לקשר שבין שינויים בגן pten לעלייה בשכיחות סרטן הכרכשת והחלחולת
- הוריות קליניות (כולן דרגת המלצה C):
- האבחון הוא קליני ומבוסס על שילוב ממצאים
- על כל קרובי המשפחה בדרגה ראשונה לעבור בירור קליני
- יש לנסות לאשש את האבחנה שנקבעה בבירור גנטי המכוון לשינוי בגן ה-pten. אם קיימת מוטציה, ניתן לבדוק את קרובי המשפחה
- בחולים מאובחנים יש לבצע בדיקת שד, ממוגרפיות, בדיקה גופנית ועל שמע של בלוטת התריס, כמפורט בטבלה 2 . באשר למעקב אנדוסקופי, אין הוראות מפורשות, ויש הממליצים על קולונוסקופיה מגיל 40 שנה
- תסמונת Bannayan-Riley Ruvalcaba: תסמונת נדירה הכוללת שילוב של ראש גדול (Macrocephaly), פוליפים המרטוטיים במערכת העיכול ומקולות כהות של הפניס[11]. בנוסף יש פיגור שכלי, ליפומטוזיס והמנגיומות. חלה עלייה בשכיחות סרטן בלוטת התריס, השד והרחם. אין קריטריונים מוגדרים ומדויקים לקביעת אבחנה, וההמלצות למעקב דומות לאלו של תסמונת Cowden[11][16]
נספח
דירוג עובדה: :Evidence rating [17]
- A - נתון המבוסס על מחקר עובדתי בחולים, מאיכות טובה עם תוצאות עקביות
- B - נתון המבוסס על מחקר עובדתי בחולים, מאיכות מוגבלת עם תוצאות לא עקביות
- C - נתון המבוסס על קונצנזוס, מבוסס מחקר עובדתי על מחלה, מבוסס על המלצות קליניות, דעת מומחים או פרשות חולים
- A - Consistent, good-quality patient-oriented evidence
- B - Inconsistent or limited-quality patient-oriented evidence
- C - Consensus, disease-oriented evidence, usual practice, expert opinion, case series
ביבליוגרפיה
- Lage P, Cravo M & Sousa R, Management of Portuguese patients with hyperplastic polyposis and screening of at-risk first degree relatives: a contribution for future guidelines based on a clinical study. Am J Gastroenterol, 2004; 99: 1779-1784.
- ↑ Makinen MJ, Colorectal serrated adenocarcinoma. Histopathology, 2007; 50: 131-150.
- ↑ Boparai KS, Dekker E, van Eeden S & al, Hyperplastic polyps and sessile serrated adenomas as a phenotypic expression of MYH-associated polyposis. Gastroenterology, 2008; 135: 2014-2018.
- ↑ 3.0 3.1 3.2 3.3 3.4 East JE, Saunders BP & Jass JR, Sporadic and syndromic hyperplastic polyps and serrated adenomas of the colon: classification, molecular genetics, natural history, and clinical management. Gastroenterol Clin North Am, 2008; 37: 25-46.
- ↑ 4.0 4.1 Hyman NH, Anderson P & Blasyk H, Hyperplastic polyposis and the risk of colorectal cancer. Dis Colon Rectum, 2004; 47: 2101-2104.
- ↑ 5.0 5.1 5.2 5.3 Boparai KS, Mathus-Vliegen EM, Koornstra JJ & al, Increased colorectal cancer risk during follow-up in patients with hyperplastic polyposis syndrome: a multicentre cohort study. Gut, 2009; 59: 1094-1100.
- ↑ 6.0 6.1 Giardiello FM & Trimbath JD, Peutz-Jeghers syndrome and management recommendations. Clin Gastroenterol Hepatol, 2006; 4: 408-415.
- ↑ Giardiello FM, Brensinger JD, Tersmette AC & al, Very high risk of cancer in familial Peutz-Jeghers syndrome. Gastroenterology, 2000; 119: 1447-1453.
- ↑ 8.0 8.1 Jass JR, Williams CB, Bussey HJ & al, Juvenile polyposis-a precancerous condition. Histopathology, 1988; 13: 619-630.
- ↑ Giardiello FM, Hamilton SR, Kern SE & al, Colorectal neoplasia in juvenile polyposis or juvenile polyps. Arch Dis Child, 1991; 66: 971-975.
- ↑ 10.0 10.1 10.2 Zbuk KM & Eng C, Hamartomatous polyposis syndromes. Nat Clin Pract, 2007; 4: 492-502.
- ↑ 11.0 11.1 11.2 Gammon A, Jasperson K, Kohlmann W & Burt RW, Hamartomatous polyposis syndromes. Best Pract Res Clin Gastroenterol, 2009; 23: 219-231.
- ↑ Brosens LA, van Hattem A, Hylind LM& al, Risk of colorectal cancer in juvenile polyposis. Gut, 2007; 56: 965-967.
- ↑ Eng C, PTEN: one gene, many syndromes. Hum Mutat; 2003; 22: 183-198.
- ↑ The NCCN Genetic/ Familial High-Risk Assessment: Breast and Ovarian Guideline (V. 1.2010) 2010; National Comprehensive Cancer Network, Inc.
- ↑ Kato M, Mizuki A, Hayashi T & al, Cowden's disease diagnosed through mucocutaneous lesions and gastrointestinal polyposis with recurrent hematochezia, unrevealed by initial diagnosis. Intern Med, 2000; 39: 559-563.
- ↑ Gorlin RJ, Cohen MM Jr, Condon LM & Burke BA, Bannayan-Riley-Ruvalcaba syndrome. Am J Med Genet, 1992; 44: 307-314.
- ↑ SORT evidence rating system


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק