המצאות נגיף פוליו לא תרכיבי בביוב באזור הדרום - חוזר משרד הבריאות - Detection of poliovirus in southern Israel sewage system
|
| ||
|---|---|---|
| חוזר בנושא המצאות נגיף פוליו לא תרכיבי בביוב באזור הדרום | ||
| ||
נגיף הפוליו
| ||
| תחום | בריאות הציבור, זיהומיות, חיסונים | |
| מספר החוזר | 14/13 | |
| סימוכין | חוזר זה מחליף את חוזר 13/13 מיום 19.6.2013 | |
| קישור | באתר משרד הבריאות | |
| תאריך פרסום | 27 ביוני 2013 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – שיתוק ילדים
חוזר זה מחליף חוזר מספר 13/13 מיום 19.6.2013.
רקע
מחלת הפוליו (Poliomyelitis), היא מחלה זיהומית הנגרמת על-ידי נגיף ממשפחת ה-C RNA (Ribonucleic Acid) enteroviruses המכיל 3 זנים 1, 2 ו-3. הנגיף חודר לגוף דרך מערכת העיכול (Fecal-oral) וזמן הדגירה שלו למחלה לא שיתוקית (Nonparalytic) הוא 3 עד 6 ימים ו-7 עד 21 יום למחלה שיתוקית (Paralytic).
רוב מקרי הפוליו באדם הם תת-קליניים (Sub-clinical), משמע, הנדבקים אינם מפתחים כל סימני מחלה או מפתחים סימנים קלים לא ייחודיים (הצורה הסמויה). היחס בין מקרים אלה למקרים הקליניים הוא 1:1,000 עד 1:100 ומותנה בגורמים שונים, כגון גיל ואזור גיאוגרפי (Geographical region). למחלה שלוש צורות מוכרות.
הצורה השכיחה היא הצורה הסמויה אשר רוב הנדבקים אינם מפתחים כלל סימני מחלה וחלקם לוקה במחלה קלה המתבטאת בחום, כאב ראש, כאב בטן, כאב גרון, בחילה והקאות, החולפת עצמונית תוך מספר ימים.
בצורה השנייה, המכונה הצורה הלא-שיתוקית, מופיעים אותם סימנים בדרגת חומרה גבוהה יותר, ונוסף על כך מופיע קשיון עורף וכאב בעורף ובגב.
בצורה השלישית, היא הצורה השיתוקית, המחלה מופיעה בדומה לצורות הקודמות, אלא שחלק מן החולים, בעיקר ילדים, לאחר הטבה לכאורה בת מספר ימים, מפתחים שיתוק של האיבר שנפגע המלווה בכאב חזק בשריר. עוצמת השיתוק תלויה במספר תאי העצב שנפגעו, והוא מתקדם כל עוד נמשך החום. בדרך כלל השיתוק הוא א-סימטרי (Asymmetric) ופוגע יותר בגפיים התחתונות. מצב זה של שיתוק רפה קרוי "שיתוק ילדים" (Infantile paralysis) והוא קורה ב-1 מתוך 1,000 נדבקים אשר אינם מחוסנים כנגד המחלה.
ארגון הבריאות העולמי (WHO, World Health Organization) מוביל את תוכנית ביעור הפוליו ומאז 1988, אז דווחו 350,000 מקרים ברחבי העולם, בוצעו מבצעי חיסון רבים. בשנת 2012 נספרו 223 מקרים בלבד, כאשר כיום יש שלוש מדינות בלבד הנחשבות לאנדמיות (Endemic) (ניגריה, פקיסטן ואפגניסטן).
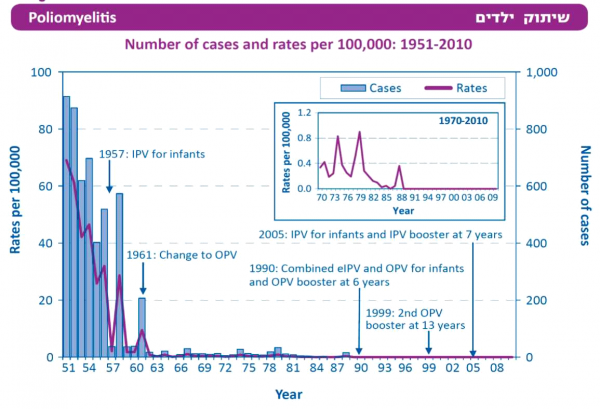
התיעוד האחרון של תחלואה בישראל היה בשנת 1988, עת אירעו 15 מקרי תחלואה. מאז לא נצפו מקרי תחלואה בישראל (נספח 1).
בתחילת חודש יוני (2013) התקבלו תוצאות הניטור הסביבתי אשר הצביעו על נוכחות נגיף פוליו לא תרכיבי מסוג 1 בביוב בישוב רהט. הרצף הגנטי (Genetic) של הנגיף שזוהה כמעט זהה לרצף הנגיף שבודד בשפכים במצרים בדצמבר 2012. לא ידוע על מקרי פוליו, לא במצרים ולא בארץ.
- להלן סיכום המידע וההנחיות בנושא זה
סטטוס חיסוני (Immune status)
חיסון נגד מחלת הפוליו החל להינתן בישראל החל משנת 1957. בשנת 1988 נערך מבצע חיסונים כלל ארצי לכל תושבי המדינה עד גיל 39 בשל התפרצות תחלואה, ומשנת 1990 יצאה לפועל תוכנית החיסונים המשולבת: תרכיב מומת (IPV, Inactivated Poliovirus Vaccine) ותרכיב חי-מוחלש (OPV, Oral Polio Vaccine) עד גיל שנה וכן מנת דחף מסוג IPV בכיתה א'. משנת 2005, בהתאם להמלצת ארגון הבריאות העולמי, ניתן תרכיב מומת (IPV) בלבד במסגרת חיסוני טיפת חלב ומנת הדחף, גם היא מסוג IPV, עברה לכיתה ב' (מידע מפורט ניתן למצוא בתדריך החיסונים).
על פי נתוני משרד הבריאות, שיעור הכיסוי החיסוני בקרב ילדים עד גיל 6, הוא 94 אחוזים ל-4 מנות חיסון ומעל 97 אחוזים ל-3 מנות. שיעור קבלת החיסון בקרב ילדי בית ספר הוא כ-92 אחוזים.
על פי סקרים סרו אפידמיולוגיים (Seroepidemiologic) משנת 2005 אשר נערכו בקרב מבוגרים, שיעור החסינות באוכלוסייה המבוגרת הוא מעל 97 אחוזים.
ניטור סביבתי-מעבדתי
היות שהמחלה לא קיימת בישראל מאז שנת 1988, המעקב והניטור של משרד הבריאות אחר המצאות נגיף הפוליו בישראל מתבסס, בין השאר, על דגימות שפכים הנאספות אחת לחודש במספר אתרי דיגום בישראל. בשנים שחלפו מאז, בודד פוליו מזן 1 שאינו תרכיבי (Wild poliovirus type 1) מספר פעמים מדגימות שפכים שמקורן בעזה (בשנים 1991, 1994, 1995, 1996, 1999, 2002) ובשנת 1995 מדגימת שפכים מאשדוד. ממצאים אלה יוחסו לפעילות נגיף פוליו לא תרכיבי בארצות השכנות. מאז 2002 לא בודד נגיף מזן לא תרכיבי באזור, אך מדי פעם מבודד נגיף מזן תרכיבי, שמקורו בהפרשה ממערכת העיכול לאחר החיסון החי שניתן בעבר בישראל (OPV), עד שנת 2005.
במסגרת ניטור שוטף זה של מערכות הביוב שמבצע משרד הבריאות באזורים שונים בישראל, נתגלה נגיף פוליו לא תרכיבי מסוג 1 במערכת הביוב של היישוב רהט ב-9 לאפריל 2013. בהרחבת תוכנית הניטור, נגיף זה אותר גם בדגימות מחודש מרץ, מאי ותחילת יוני. נכון ליום פרסום חוזר זה (27 ביוני 2013), במערכות הביוב של באר שבע התגלה נגיף בכמות פחותה מאשר ברהט, בדגימות מהחודשים מרץ עד יוני 2013. כמו כן, דגימות חדשות מתחילת חודש יוני מהשפכים של אשדוד, קריית גת, מט"ש (מתקן טיפול שפכים) שוקת, מט"ש ערוער (ערערה בנגב) ומט"ש תל שבע, היו חיוביות לנוכחות הנגיף הלא-תרכיבי מזן 1 בכמות פחותה מהדגימות ברהט.
אין זיהום במערכת המים לשתייה בשום אזור ולא היה חשש לכך בשום שלב.
תכנית הניטור הסביבתי הורחבה מעבר לנהוג בימי השגרה בכל הארץ ותותאם בהמשך לפי הממצאים במערכות הביוב, לפי הממצאים הקליניים ולפי תכניות ההתערבות שעליהן יוחלט בעתיד.
ניטור קליני
במקביל לניטור הסביבתי מתבצע ניטור קליני - אפידמיולוגי של שיתוק רפה חד (Acute Flaccid Paralysis ,AFP) על ידי האגף לאפידמיולוגיה, בהתאם לתכנית של ארגון הבריאות העולמי. גילוי מקרי הפוליו מסוג פרליטי (Paralytic polio) מתבסס על ניטור המקרים של שיתוק רפה חד בקרב ילדים עד גיל 15 ושליחת דגימות צואה מחולים אלו. כאמור, מאז 1988 לא נתגלו מקרי פוליו בישראל.
בעקבות הממצאים הסביבתיים, הורחבה רשת הניטור האפידמיולוגי הפעיל אחר שיתוק רפה חד במלואה לכלל מחלקות הנוירולוגיה (Neurology) בארץ, לרבות מבוגרים וללא הגבלת גיל. במקרה של אבחון קליני של AFP, יועבר הדיווח ללשכת הבריאות הרלוונטית (Relevant) לביצוע חקירה, ויועברו הנחיות ללקיחת שתי דגימות צואה לפוליו בהקדם האפשרי לצורך שינוע למעבדה המרכזית לנגיפים בתל השומר.
בנוסף, הוחלט על קיום ניטור מקרים של מנינגיטיס אספטית (Aseptic meningitis). הנחיות להלן בסעיף 4.
הנחיות
- יש להדגיש בקרב הציבור את החשיבות לשמירה על כללי ההיגיינה, במיוחד רחיצת ידיים לאחר ביקור בשירותים, לפני מגע עם אוכל ולאחר החלפה של חיתולים. משרד הבריאות נערך להסברה באמצעי התקשורת המתאימים כדי להגביר מודעות לחשיבות השמירה על היגיינה בנושא זה
- מתן חיסונים -
- מתבצעת השלמה של חיסונים לפי תכנית חיסוני השגרה לילדים עד גיל 6
- ילידי 1.1.2007 ואילך - הורים לילדים אלו, שלא חוסנו, יכולים ליצור קשר עם טיפת החלב באזור מגוריהם לבדיקת סטטוס החיסון של ילדיהם והשלמת החיסון לפי צורך, ללא תשלום. על לשכות הבריאות לבצע יישוג (Outreach) אקטיבי (Active) של הילדים הרשומים באזורם ואשר אינם מחוסנים על פי ההמלצות לגילם
- אפשרות להשלמת חיסונים עד גיל 17 לפי תכנית חיסוני השגרה
- ילדים שנולדו לפני 1.1.2007 בכיתות א'-ט' - הורים לילדים אלו, שלא חוסנו, יכולים ליצור קשר עם ספק שירותי הבריאות לתלמיד, לתיאום בדיקת סטטוס החיסון של ילדיהם והשלמת החיסון לפי צורך, ללא תשלום:
- במחוזות צפון, חיפה, מרכז, תל אביב, וירושלים - מוקד חברת "נטלי" 1700-504-121
- במחוז דרום ואשקלון - לשכת הבריאות המחוזית
- לשכות הבריאות וחברת "נטלי" לא נדרשות לביצוע יישוג אקטיבי לשכבת גיל זו
- ילדים בכיתות י'-יב' - הורים לילדים אלו, שלא חוסנו, יכולים ליצור קשר עם לשכות הבריאות באזור מגוריהם לבדיקת סטטוס החיסון של ילדיהם והשלמת החיסון לפי צורך, ללא תשלום
- לשכות הבריאות לא נדרשות לביצוע יישוג אקטיבי לשכבת גיל זו
- מבוגרים - נתוני התחסנות על קבוצת המבוגרים (היות שנחשפו ל-OPV או לנגיף הפרא במהלך חייהם), מצביעים על רמת חסינות גבוהה מאוד בקרבם, ולכן אין מקום, נכון להיום, לחסנם חיסון נוסף. לאור זאת אין המלצה גורפת למבוגרים לקבל חיסון בשלב זה
- עובדי בריאות - על עובדי הבריאות להקפיד להתחסן כמפורט בחוזר מנכ"ל (מנהל כללי) 7/2013 מתאריך 4.3.2013 "חיסון עובדי בריאות"
- עובדי מערכת הביוב - משרד התמ"ת (תעשיה, מסחר, תעסוקה) יפנה עובדי מערכות השפכים לקבלת או השלמת מנות חיסון המכיל IPV במרפאות החיסונים של הלשכות. עובדים אילו יקבלו את החיסון ללא תשלום
- אין צורך בקבלת חיסון נוסף למי שמחוסן על פי גילו לפי תכנית חיסוני השגרה
- לתיאום ביצוע החיסונים בלשכות הבריאות וכן לשאלות ובירורים בקרב הציבור הרחב, יש להפנות למוקד הטלפוני "קול הבריאות" 5400*
- ניטור אפידמיולוגי ומעבדתי של מנינגיטיס אספטית
- דלקת עוצבה (Meningitis) מסוגים שונים, היא מחלה מחייבת הודעה על פי פקודת בריאות העם (רשימת מחלות מחייבות הודעה) (פקודת בריאות העם באתר משרד הבריאות). על רקע המצאות נגיף הפוליו מזן לא תרכיבי בשפכים של ישובים שונים במחוז הדרום, הוחלט במשרד הבריאות להקים, עד להודעה חדשה, רשת ניטור אפידמיולוגי ומעבדתי של מאושפזים בבתי החולים אשר אובחנו עם מנינגיטיס אספטית (לא חיידקית)
- על כל מחלקות בתי החולים בכל הארץ לדווח ללשכות הבריאות המחוזיות (כל בית חולים ללשכת הבריאות של מחוזו) על כל מקרה מאומת או חשוד של מנינגיטיס אספטית בכל גיל שהוא. הדיווח ייעשה באמצעי תקשורת מיידים בלבד כגון פקס, מייל או טלפון
- הנחיות ללקיחה ושינוע של דגימת הצואה ממקרים מאומתים או חשודים של מנינגיטיס אספטית:
- במידה שבוצעה בבית החולים, כחלק מהבירור הקליני, בדיקת נוזל עמוד השדרה (CSF, Cerebro-Spinal Fluid) לבקטריולוגיה (Bacteriology) וגם לאנטרו-וירוס (Enterovirus) - יש לשלוח דגימת צואה אחת מהמקרים החיוביים לאנטרו-וירוס בלבד
- במידה שבוצעה בבית החולים, כחלק מהבירור הקליני, רק בדיקה בקטריולוגית של נוזל עמוד השדרה - יש לשלוח דגימת צואה אחת
- במידה שלא בוצע ניקור מותני (LP, Lumbar Puncture) כחלק מהבירור הקליני בבית החולים - יש לשלוח דגימת צואה אחת
- דגימת הצואה מהחולה תישלח על ידי הגורם המטפל במחלקה באמצעות המעבדה המיקרוביולוגית (Microbiology laboratory) של בית החולים. את הדגימה יש להעביר למעבדה המרכזית לנגיפים של שרותי בריאות הציבור במרכז הרפואי שיבא, תל-השומר, טלפון 03-5302388 או 03-5304421 עם הטופס הנלווה המצורף בזאת (נספח 2)
- יש לשמור את הדגימה במקרר עד להעברתה למעבדה וכן להקפיד על שינוען למעבדה בקור
- על המעבדה הבקטריולוגית של בית החולים לצרף למשלוח הדגימה את תשובת בדיקת נוזל עמוד השדרה (CSF) לאנטרו-וירוסים (Pan-enteroviruses) וכן לציין הפרטים בטופס הנלווה המצורף בזאת (נספח 2)
- אין לשלוח משטחים אלא דגימת צואה בלבד (דגימה אחת למקרה)
- אריזת הדגימות תיעשה לפי נוהל בטיחות לשינוע חומרים ביולוגיים (Biological) זיהומיים ודגימות לאבחנה רפואית מעבדתית, המחלקה למעבדות, משרד הבריאות: http://www.health.gov.il/hozer/MHB_SF51001_5.pdf,
על פי עיקרון האריזה המשולשת: יש להכניס את מיכלי הדגימות לתוך שקית "ביוהזרד" (Biohazard) סגורה ואת השקית לתוך קופסת פלסטיק קשיח עם מכסה מתברג. את קופסת הפלסטיק יש להכניס עם המיכל לתוך אריזת "קלקר" בתוספת קרחום (Ice pad) לקירור וחומר סופג. יש לסגור את האריזה החיצונית בסרט טייפ (Type) רחב מכל הצדדים. יש לסמן את האריזה מבחוץ בסימון "ביוהזרד" ו-"סקר מנינגיטיס אספטי" - יש להקפיד על סגירה הרמטית של מיכלי הדגימות וקיבוע שלהם בתוך הקופסא על מנת שחומר הדגימה לא יישפך בזמן ההעברה
- יש לסמן כל מיכל דגימה בנפרד עם שם החולה, מספר תעודת זהות וסוג הדגימה
- העובדים במעבדות צריכים להתמגן בהתאם לנוהלי בטיחות לעובדי מעבדה רפואית ועובדי פתולוגיה (Pathology) לטיפול במחוללי מחלות בסיכון גבוה, המחלקה למעבדות, משרד הבריאות: http://www.old.health.gov.il/units/mahabadot/doc/05_CL12001_0394.doc
- לשכת הבריאות המחוזית תוודא בזמן אמת, שתישלח דגימת צואה אחת למרכז הארצי לפוליו, המעבדה המרכזית לנגיפים, תל השומר, עבור המקרים המדווחים אליה ובהתאם לקריטריונים (Criteria) לעיל. במידה ובעת קבלת ההודעה על המקרה החשוד בלשכת הבריאות, לא נשלחה עדיין דגימת הצואה מהחולה, יש להזכיר לרופא המטפל את הצורך בשליחת דגימת הצואה בהקדם האפשרי. באחריות לשכת הבריאות לעקוב אחר ביצוע נוהל זה
- על כל לשכות הבריאות בארץ לדווח ביום ראשון של כל שבוע (אחת לשבוע), לאגף לאפידמיולוגיה לכתובת המייל epidemdiv@moh.health.gov.il או לפקס 02-5655950, על מספר המקרים המצטבר שדווח ללשכה בשבוע האחרון. הדיווח יהיה מספרי (אגרגטיבי, Aggregative) בחלוקה לבתי חולים, וציון מספר דגימות הצואה שנלקחו מהמקרים המדווחים
משרד הבריאות ממשיך לעקוב באופן רציף אחר כלל הנתונים וימשיך לבצע הערכות מצב תדירות לשם מניעת התחלואה בקרב האזרחים.
בברכה,
פרופ׳ איתמר גרוטו,
ראש שירותי בריאות הציבור.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק