הרקע לתהליך רפואת המשפחה ושורשיו - The background and origin of family medicine
הופניתם מהדף הרקע לתהליך רפואת המשפחה ושורשיו לדף הנוכחי.
רפואת המשפחה בישראל - Family Medicine in Israel
מאת פרופסור חיים דורון, פרופסור שפרה שורץ, פרופסור שלמה וינקר
שורשים והגדרות
רפואה כללית
שורשיה של רפואת המשפחה ב"רפואה הכללית". במשך מאות שנים נדונו תוכנה ומשמעותה של הרפואה הכללית מול אלה של הרופא המומחה. גיון גיימן, ראש המחלקה לרפואת משפחה באוניברסיטת וושינגטון, בספרו על רפואת המשפחה[1] מזכיר, בין השאר, את התיאור של הרודוטוס[2], שאלפיים שנה לפני הספירה בעמק הנילוס שבמצרים הצביע על עובדת התייחסותו של כל רופא רק למחלה אחת ולאיבר אחד בלבד. 4,000 שנה לאחר מכן, בשנת 1900, כשלפחות 80 אחוזים מהרופאים עסקו ברפואה הכללית, מאמר ראשי בעיתון ה-A.M.A (ההסתדרות הרפואית האמריקאית)[3] הצביע על הסכנות של הסתכלות על הרופא הכללי כמפנה למומחים בלבד, ולראיית הרופא המומחה כ"משוכלל מעבר לכל פרופורציה".
גיימן הצביע על ארבע הסיבות העיקריות בעיניו, שבין היתר גרמו לשקיעתה של "הרפואה הכללית":
- אי הגדרתה כמומחיות, מה שמנע את התפתחותה בשטחי האקדמיה: בחינוך הרפואי ובמחקר
- הכוונתו של החינוך הרפואי להתמחות בניגוד למגמתם של סטודנטים רבים לרפואה כללית
- התפתחות טכנולוגית המובילה להעמקת-יתר בשטחים צרים
- שליטת ה-Solo Practice (= עבודה פרטנית) של הרופא והשפעתה על מידת השחיקה בעבודת הרופא הכללי
הן בארצות הברית והן בישראל שנות ה-50 ושנות ה-60 של המאה ה-20 היו שנים של העמקת המשבר ברפואה הכללית, כל מדינה וסיבותיה המיוחדות לה. גם בארצות הברית וגם בישראל המהלכים שהובילו לתחייתה של רפואת המשפחה ראשיתם בסוף שנות ה-60. שנות התארגנותם של ועדות ההתמחות בארצות הברית במאה ה-20 ממחישות זאת. ההתמחות ברפואת המשפחה מתארגנת רק ב-1969 ואחרי התמחויות רבות אחרות. ביוני 1970 פרסמה קופת חולים הכללית לראשונה בישראל חוברת ראשונה של "רופא המשפחה". במאמר הראשי של חוברת זו מצוי הסבר מקיף על אודות תחייתה של רפואת המשפחה, כולל צעדים ראשונים בהתמחות על פי הסילבוס הראשון שאושר במועצה המדעית (ראו נספח 1).
תהליכים מקבילים
McWhenney מדגיש שאין זה מקרי, שרפואת המשפחה מופיעה בתקופה של תמורות במדעים, של מודעות גוברת למגבלות דרך החשיבה המסתגרת בדלת אמותיה, וכשאנשי המדע, במיוחד אלה שעוסקים במדעי החיים, מתחילים להגיב לבעייתיות שבהתנגדות לאינטגרציה ולסינתזה, כשערכים אנושיים נקבעים מול הטכנולוגיה וכשחשיבות יציבותם של יחסי אנוש מתגלה מחדש. אנו תמימי דעים עם דעתו של גיימן, שלפיה תחייתה של רפואת המשפחה מבשרת את תשובתה של הרפואה לצרכיה המשתנים של החברה בתקופתנו. לדעתנו, מעבר מראייה מצומצמת של איבר מסוים או של מחלה ספציפית בלבד לראיית האדם בכללותו, תוך התייחסות למשפחתו, לסביבתו ולקהילה שלו בישראל, הוא תשובה הולמת לצרכים בתהליך בנייתה של חברת מהגרים מארצות שונות, מרקע חברתי, השכלתי וסוציו-אקונומי שונה, מתרבויות שונות ושפות שונות, כשמקורות היהדות מציבים את הבריאות במקום מועדף ביותר.
WHO (World Health Organization) ארגון הבריאות העולמי
בשנת 1977 החליטה אספת הבריאות העולמית, שהאתגר החברתי העיקרי של הממשלות ושל ארגון הבריאות העולמי יהיה השגתה של רמת בריאות, שתאפשר בשנת 2000 לכל האזרחים בעולם לנהל חיים פוריים מבחינה חברתית וכלכלית. "בריאות לכול בשנת 2000" נהפך למטרה העיקרית של ארגון הבריאות העולמי, של תוכניותיו ושל פעולותיו.
כינוס בינלאומי בנושא "רפואה ראשונית" (Primary Care), שהתקיים בשנת 1978 באלמה אטה (בברית המועצות) אישר שאכן הרפואה הראשונית היא המפתח להשגת מטרה זו. בשנת 1979 אימצה אספת הבריאות העולמית את הכרזת אלמה אטה, והפכה אותה לעמוד השדרה של המדיניות הגלובלית.
בהקשר לכך, המשרד האירופי של ארגון הבריאות העולמי הגדיר את המשימה כדלקמן:
|
בשנת 2000 הרפואה הראשונית (PC) בכל המדינות שבאזור תיתן תשובה לצרכים הבסיסיים: בריאות של האוכלוסייה תוך אספקת שורה רחבה של שירותים בעלי אופי מניעתי, טיפולי שיקומי ותמיכתי בהיעזר בפעולות של עזרה עצמית של יחידים, משפחות וקבוצות |
||
| – (,WHO 28 .(Target[4] | ||
הגדרות בארצות הברית
ברברה סטרפילד מאוניברסיטת ג׳והנם הופקינס בארצות הברית[5] דוגלת בהגדרת Primary Care) PC) שתהיה מובנת בקלות וניתנת למדידה ולהערכה. היא מציעה ש- PC הוא המגע הראשוני, והוא מתמשך, מקיף ומתואם. היא טוענת שארבעה מרכיבים אלה כלולים בכל ההגדרות שהוצעו ומוסיפה:
"רפואה ראשונית היא רק רמה אחת במערכת בריאות, אם כי, רמה מרכזית: 'עמוד השדרה' של מערכת בריאות סבירה."
יתר על כן, מעבודת מחקר שפרסמה ב-1991[6] עולה שהיקפו של שירות הרפואה הראשונית היה אחד משלושת המדדים שעל פיהם יש להשוות את מצב הבריאות בעשר מדינות מתועשות במערב. היא מצאה התאמה בין היקפה של רפואה ראשונית לבין מצב הבריאות בתשע מאותן מדינות.
מתוך ההגדרות הלא מועטות לרופא המשפחה ולרפואת המשפחה בארצות הברית, נזכיר להלן את הבאות.
|
רואה את רופא המשפחה כמי שמשרת את הציבור, כרופא המגע הראשון בכניסה למערכת הבריאות, כאחראי לטיפול בבריאותו בצורה כוללנית ובהמשכיות הטיפול וכמי שפועל כמתאם שירותי הבריאות של המטופלים שלו. |
||
| – הגדרתה של ההסתדרות הרפואית האמריקאית | ||
|
רפואת המשפחה היא טיפול רפואי כוללני המדגיש במיוחד את יחידת המשפחה, כשהאחריות המתמשכת של הרופא לבריאותו של המטופל אינה מוגבלת על ידי גיל, מין, איבר מסוים או מערכת מסוימת. |
||
| – הגדרתה של המועצה האמריקאית של רפואת המשפחה | ||
מלכתחילה הייתה הסכמה שרפואת המשפחה היא הדיסציפלינה האקדמית של הרפואה הראשונית, היא מומחיות רחבה ביותר והיא חוצה את גבולות המומחיות המסורתית.
ב-1978 הגדיר המכון הלאומי לרפואה בארצות הברית (Institute = IOM of Medicine) את עיקרי הרפואה הראשונית כדלקמן:
"זמינה, כוללנית, מתואמת ומתמשכת על ידי ספקים אחראים של שירותי בריאות אישיים."
אולם ועדה שמונתה על ידי המכון ב-1994 במטרה לבחון את עתידה של הרפואה הראשונית[7] הגדירה מחדש את עיקרי הרפואה הראשונית כדלקמן:
|
רפואה ראשונית היא אספקתם של שירותי בריאות משולבים וזמינים על ידי קלינאים, שלהם אחריות לטפל ברוב מכריע של צורכי הבריאות האישיים, תוך פיתוח שותפות מתמשכת עם מטופלים, בפעולות הקשורות למשפחה ולקהילה. |
||
| – 1994 ,Division of Health Care Service | ||
אנו רואים שהגדרה זו מייחסת חשיבות ליחסי רופא-חולה, לצוות רפואי, למשפחה, לקהילה ולשירותי בריאות משולבים.
הקשר לבריאות הציבור
הגדרת ה-Primary Care של IOM וההגדרה בדו״ח על שם Acheson של בריאות הציבור [8]:
|
המדע והאמנות של מניעת המחלה, הארכת החיים וקידום הבריאות על ידי המאמצים המאורגנים של החברה |
||
| – HMSO, 1988 | ||
גרמו להדגשת חשיבותם של הרופאים הראשוניים והשפעתם על בריאות הציבור. Ashton ואחרים[9] הדגישו את הממשק שבין המשרתים ברפואה הראשונית לבין אלה שבשירותי בריאות הציבור בימינו. הדגשנו בהזדמנויות שונות, שאנו רואים ברפואה הראשונית את המוקד המרכזי שבאותו ממשק שבין רפואה קלינית לבין בריאות הציבור, ושטיבו יושפע מאופייה, מתוכנה ומאיכותה. נזכיר כאן את סידני קרק שיחד עם אברמסון פיתחו בישראל את השקפתם על הזיקה שבין הקהילה לרופאים ראשוניים. דרכם החלוצית הנקראת COPC (Community Oriented Primary Care) השפיעה גם היא בצעדים הראשונים על תחייתה של רפואת המשפחה בישראל.
בעבודה של ה-IOM משנת 1994 הוגדרה COPC כדלקמן:
|
אספקתם של שירותי רפואה ראשונית לקהילה מוגדרת, במקביל למאמצים שיטתיים לזהות ולפגוש את בעיות הבריאות של אותה קהילה באמצעות תמורות יעילות גם בשירותי הרפואה הראשוניים וגם בתכניות קהילתיות מתאימות אחרות |
||
| – 1994 ,Division of Health Care Service | ||
קופת חולים הכללית
בישראל נקודת המוצא במערכת הבריאות של תהליך תחייתה של רפואת המשפחה הייתה "קופת חולים הכללית" ("שירותי בריאות כללית"). מראשית קיומה (שנת 1911) היא פיתחה רשת ענפה של שירותי רפואה ראשונית במרבית יישובי הארץ (עירוניים, קיבוצים, מושבים, יישובי ספר ויישובי פיתוח), וביטחה בשנות תהליך תחייתה של רפואת המשפחה כ-80 אחוזים מאוכלוסיית המדינה.
בין היסודות הרעיוניים של אותו מוסד כלל ד"ר יוסף מאיר, מנהלו הרפואי, כבר בשנת 1952[10] את מיטב הטיפול הרפואי ואת הכללתם של כל שלבי הבריאות, קידום, מניעה, טיפול ושיקום.
בכינוס הדו-לאומי השני (ארצות הברית-ישראל) שהתקיים ב-17–19 באוקטובר 1983 בבתסדה (מרילנד, ארצות הברית), הגדיר היו"ר של קופת חולים הכללית, חיים דורון, את המושג "רפואה ראשונית בשירותי ביטוח הבריאות של קופת חולים הכללית ככוללני, ובו כל שלבי הבריאות: קידום הבריאות, שירותי מניעה אישיים, רפואה טיפולית ושיקום בקהילה". רפואה ראשונית, הוסיף, "היא הבסיס של אותה מערכת ארצית כוללנית של שירותי ביטוח בריאות".
תמורות יסוד
בתקופתנו ניתן להבחין בתמורות יסוד, שלהן משמעות ניכרת על מערכת הבריאות ועל יישום תפקידיה. בין תמורות היסוד:
- עלייה בתוחלת החיים - תהליך מתמשך של עלייה בתוחלת החיים של האוכלוסייה ומשמעותו הסוציאלית העצומה מהווה תמורה בסיסית בכל שלבי הבריאות מבחינת תוכנם ומבחינת השימוש בשירותים כאחת
- המהפכה הטכנולוגית - הפיזיקה והביולוגיה משנות באופן מוחלט את דרכי האבחון והטיפול הרפואיים. הן מעוררות שאלות יסוד הקשורות להומניזם ברפואה ולראיית האדם כיחידה ולא כצירוף חלקי של איברים בלבד
- המחשוב במאה ה-20 - למחשוב השפעות מרחיקות לכת בצמצום המרחקים בעולם. מעבר מניירת למידע אלקטרוני הוא חלק מתהליך זה, ואת משמעותו ניתן להוכיח בכל חלקי מערכת הבריאות
- הגידול בחרדה ובדיכאון בעולם המודרני - גידול זה מחריף את הבעייתיות של הפרדה בין בריאות הגוף והנפש, בבריאותו של האדם ובשירותי הבריאות
- התייקרות הרפואה - זו מאיימת בקביעות על אופייה הסוציאלי של הרפואה הציבורית ומצריכה גישה רפואית נבונה על כל צעד בבלימת עלות השירות
- תהליך ההתמחות (או ליתר דיוק, ההתמקצעות והתפתחות תת-התמחויות בענפי הרפואה) עם כל יתרונותיו בהעמקת הידע — לעיתים, לתהליך זה יש תופעות לוואי קשות ביותר מבחינת שירותי הבריאות וכלכלת הבריאות
הארכת תוחלת החיים
על פי השנתון הסטטיסטי של 2011 (משאב, "מאגר מידע ארצי לתכנון בתחום הזקנה")[11], אוכלוסיית הקשישים (בני +65) בישראל מנתה בסוף 2010 763,000 נפש. מאז 1955 גדלה אוכלוסיית המדינה פי 4.3, ועמה אוכלוסיית הקשישים גדלה פי 8.9, כלומר קצב גידול כפול מזה של האוכלוסייה הכללית. הגידול איננו רק במספרים מוחלטים, אלא גם בשיעורים של קשישים מכלל האוכלוסייה, שגם הוא כפול.
קצב הגידול היה מהיר יותר בקרב הקשישים בני +75 מאשר זה של בני +65. פירוש הדבר, אוכלוסיית הקשישים עצמה הזדקנה אף היא. למשל, ב-1980 כשליש מבני +65 היו בני +75, ו-14 אחוזים היו בני +80. בסוף 2010 48 אחוזים היו בני +75, ו-28 אחוזים היו בני +80. בהסתמך על הנתונים הללו, הצפי לשנת 2030 מעיד על גידול נוסף.
מן השנתון הסטטיסטי של 2011 עולה כי יותר ממחצית (57 אחוזים) אוכלוסיית הקשישים היא נשים. תוחלת החיים נמצאת בעלייה הדרגתית. בשנת 2010 הגיעה ל-83.4 שנים לנשים ו-79.7 שנים לגברים. ב-2010 היה הפער בין קבוצות האוכלוסייה (יהודים ואחרים) של כ-3 שנים. סיבות הפטירה העיקריות בקרב בני +65 (וגם בקרב כלל האוכלוסייה) הן מחלות ממאירות, מחלות לב איסכמיות, מחלות כלי הדם במוח וסוכרת. בני +65 מבקרים אצל רופא משפחה (כולל רופא משפחה, רופא כללי, או רופא פנימי ראשוני בקהילה) כ-11 פעמים בשנה בממוצע, לעומת 3 פעמים בשנה בממוצע בקרב כלל האוכלוסייה. 30 אחוזים מסך כל הביקורים אצל רופא משפחה הם של בני +65. 19 אחוזים מהקשישים דווחו על אשפוז בשנה האחרונה, שיעור זה עולה עם הגיל. ברור שלנתונים אלה ולאופים הדינמי משמעות רבה על תכנונם ועל תוכנם של שירותי הבריאות בקהילה, ובראש ובראשונה על רפואת המשפחה.
בכינוס בינלאומי שהתקיים בנובמבר 1986 באוטווה (קנדה), שעניינו היה קידום הבריאות, הוגדרו המשימות בתחום קידום הבריאות בתקופה הבאה. נקבע שיש לכוון מחדש את שירותי הבריאות לאור התמורות שבתקופה (ראו נספח 2). התהליך הנקרא "תחייתה של רפואת המשפחה" מיועד, בין היתר, למלא תפקיד זה בישראל.
הארכת תוחלת החיים נובעת, בין היתר, מהירידה הבולטת במחלות הזיהומיות. עם זאת, עברנו לעידן המחלות הכרוניות, ובעיקר לכאלה המכונות "מחלות קהילתיות", המושפעות מאוד מההתנהגות האנושית, כדוגמת עישון, אכילה, פעילות גופנית וכו'. במקרים אלה יש צורך:
|
בהתאמה שבחלוקת העניין והמשאבים שבין מניעת המחלה, הטיפול בחולה והטיפול בחולה שאיננו מחייב התערבות פעילה. |
||
| – Determinats of Health, Thomas McKeown (1979), "The Nations Health", Philip R. Lee and Carrol L. Estrs, Boston, 1990 | ||
אריה שירום[12] קושר את המושג "יעילות חברתית" בקרב מערכת הבריאות לתנאי ששירותי הרפואה הראשונית בקהילה יהיו האחראים להגשמת מדיניות בריאות הנותנת עדיפות הראויה לקידום הבריאות ולמניעת המחלה.
המהפכה הטכנולוגית
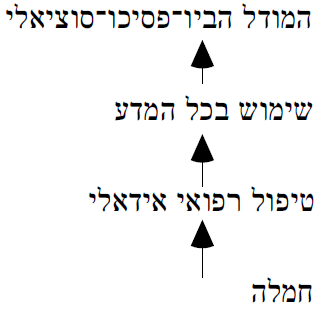
ההתקדמות המסחררת במדעים (במיוחד בפיזיקה ובביולוגיה) גורמת לתמורות מרחיקות לכת באבחון ובטיפול. אולם כפי שמציין שמעון גליק, מאוניברסיטת בן-גוריון (בפרק שכתב בתוכנית למדעי הרוח של בית הספר לרפואה באוניברסיטת ייל)[13], בתקופתנו: "אי שביעות רצון הציבור מתייחסת בעיקר לתחושת הכישלון ביחסי רופא-חולה ולא בשטח היכולת המדעית או הטכנולוגית". ההישגים העצומים, הוא מוסיף, במדע ובטכנולוגיה "סנוורו את מקצוע הרפואה, ובהכרח דחו את ההיבטים האנושיים של הרפואה לתפקיד משני". גליק מציע פרדיגמה הקושרת באופן בלתי נמנע את המדע והטכנולוגיה בהומניזם - המודל הביו-פסיכו-סוציאלי. כישלון בחמלה יוביל למדע דל ברפואה, כי איננו יוצר מדע החיוני לטיפול בחולה.
שלבי הפרדיגמה שמציע גליק לשילוב הומניזם ומדע ברפואה הם כדלקמן:
עקרונות פרדיגמה זו היו מונחים ביסודו של תהליך תחייתה של רפואת המשפחה בישראל (לפני שהוגדר המטופל כ"לקוח", מושג המנוגד ליחסי רופא-חולה).
היבטי בריאות הנפש
בתקופת העלייה ההמונית לישראל ובימינו אנו, מתרבה והולך השימוש במושג "מצוקה נפשית". מושג זה מתייחס לתופעות של חרדה, של דיכאון, של דחק. תופעות אלה אינן כלולות במסגרות של מחלות פסיכיאטריות - המקום הטבעי להתמודדות איתן אינו שירותי בריאות הנפש, אלא בראש ובראשונה הרפואה הראשונית, ובמיוחד רפואת המשפחה.
רויטל גרוס ושולי ברמלי-גרינברג[14] מציינות שבסקר הבריאות הלאומי, שנערך בשנים 2003–2004 על ידי משרד הבריאות והלשכה המרכזית לסטטיסטיקה, נמצא כי 17 אחוזים מהאוכלוסייה סבלו מהפרעות רגש או חרדה אי פעם בחיים. 9.7 אחוזים מהם דיווחו על קיומן בשנה האחרונה. מחברות הסקר מוסיפות כי שיעור הדיווח על מצוקה הנפשית עלה עם השנים, ובסקר שנערך ב-2005 הגיע ל-39 אחוזים. במחקרן הן מצאו ש-37 אחוזים מהמטופלים מסרו שהמטפל העיקרי היה רופא המשפחה.
פרופ' ב' בריל, שהקים את המרפאה הקהילתית לבריאות הנפש בתל אביב, היה חלוץ היוזמים של ביקורים קבועים של רופא פסיכיאטר במרפאות הקהילה לשם דיונים משותפים עם רופאי המשפחה במטופלים בתחלואה זו. גישה פסיכו-סוציאלית זו הייתה חלק אינטגרלי של תהליך תחייתה של רפואת המשפחה מראשית דרכה.
מרכזי בריאות
מראשית שנות ה-60 ובהשפעת רעיונות ה-COPC, שמקורם בעיקר בדרום אפריקה, הקימה קופת חולים הכללית מרכזי בריאות במיוחד בנגב. העיקרון הבסיסי שביסוד מרכזים אלה היה אינטגרציה של הטיפול הבריאותי באזורי הכפר, כדוגמת אבן שמואל ונהורה שבחבל לכיש. האינטגרציה באה לידי ביטוי בריכוז הטיפול המונע והקורטיבי של כמה מושבים במרכז בריאות אחד, במקום פיזור המרפאות בכל מושב. צוות של רופא המרכז והאחות האחראית לו טיפל בכל שלבי הבריאות בקהילה - קידום הבריאות (חינוך לבריאות במיוחד), שירותים ברמת הפרט ברפואה מונעת, רפואה טיפולית ושיקום קהילתי.
מרכזי בריאות הוקמו גם באילת (בשילוב עם בית החולים הקהילתי על שם גיורא יוספטל שהוקם על ידי קופת חולים הכללית), בחיפה (מרפאת קיבוץ גלויות), במעלות, בקריית שמונה (בשיתוף עם משרד הבריאות) ועוד.
דגמים ראשונים של מרכזי בריאות קהילתיים (תוך שילוב השירות, ההוראה והמחקר) הוקמו גם באנגליה בסוף שנות ה-50 ובראשית שנות ה-60 (בלונדון, בבריסטול, במנצ׳סטר, בסטרנראר שבסקוטלנד, ובמקומות אחרים).
ביבליוגרפיה
- ↑ John P. Geyman. M.D Professor of Family Medicine School of 1 Medicine University of Washington. Seatle, Washington. "Family practice Foundation of changing Health care", 1980-1985
- ↑ הרודוטוס
- ↑ Editorial, The Journal of American Medical Association (JAMA) 232. 1420. 1900
- ↑ WHO. Targets for Health for All. Regional Office for Europe Target 28. Primary Health Care
- ↑ Barbara Starfield MD. MPHC. Dt. of Health Policy and Management, Johns Hopkins University School of Hygiene and Public Health, Baltimore U.S.A. Is Primary Care Essential? The Lancet. vol. 344. 1994
- ↑ Barbara Starfield MD. MPH. School of Public Health Johns Hophins University, Baltimore U.S.A. Primary Care and Health: A Cross National Comparison. JAMA 1991. vol. 266. no. 16
- ↑ Defining Primary Care, Report of the Committee on the Future of Primary Care. Division of Health Care Services. Institute of Medicine, Washington DC 1994
- ↑ HMSO (1988) Public Health in England. The Report of the Committee of Inquiry into Future Development of the Public Health Function. London HMSO.CM 289
- ↑ Ashton J. Public Health and Primary Care: Towards a Common Agenda. Public Health, 1990; 104:387-398
- ↑ Dr. Yosef Meir, "Medicine and the Public", Tel Aviv 1955
- ↑ משאב: "מאגר מדע ארצי לתכנון בתחום הזיקנה", מכון ברוקדייל-אשל, האגודה לתכנון ופיתוח שירותים למען הזקן בישראל.
- ↑ Preventire Health Services in Israel , Present Situation and Policy Alternatives. The Center for Social Policy Research in Israel, Arieh Shirom, Jerusalem, March 1994
- ↑ Glick Sh. The Empathetic Physician: Nature and Nurture. In: Spiro H., McCrea MG, Peschel E, St James D (eds). Empathy and the Practice of Medicine. Beyond Pills and the Scalpel. New Haven: Yale University Press, 1993:85-102
- ↑ רויטל גרוס ושולי ברמלי־גרינברג, "מצוקה נפשית ושוויון", בתוך: ח' דורון (עורך), מערכת הבריאות לאן?, באר־שבע: הוצאת הספרים של אוניברסיטת בן־גוריון בנגב 2009.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק