חמצת קטוטית סוכרתית במהלך היריון - Diabetic ketoacidosis during pregnancy
| חמצת קטוטית סוכרתית במהלך היריון | ||
|---|---|---|
| Diabetic ketoacidosis during pregnancy | ||

| ||
| יוצר הערך | דר' מאור ממן | |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – חמצת קטוטית סוכרתית, סוכרת, היריון
ערך מורחב – סוכרת והיריון
חמצת קטוטית סוכרתית (DKA, Diabetic Ketoacidosis) מתייחסת לשילוש של Diabetic (גלוקוז גבוה), Keto (נוכחות קטונים) ו-Acidosis (חמצת, 7.3>PH). היא מופיעה ב- 1-3% מההריונות הסכרתיים. זה סיבוך חילוף חומרים מסכן חיים של סוכרת. למרות שנפוץ יותר בסוכרת סוג 1, תואר גם בסוכרת סוג 2 ובסוכרת הריונית, במיוחד לאחר מתן Betamethasone ובטא-אגוניסטים (β-Agonist) לצירים מוקדמים. שכיחות מוות עוברי הנה 10%. לא ברור מה הגורם העיקרי לפגיעה בעובר. חמצת קטוטית סוכרתית היא מצב חרום. הטיפול מבוסס על: עירוי נוזלים, אינסולין, תיקון רמת האלקטרוליטים וחיפוש הגירוי שגרם לחמצת קטוטית סוכרתית.
אפידמיולוגיה
חמצת קטוטית סוכרתית מופיעה ב- 1-3% מההריונות הסכרתיים, שיעור אובדן עובר בנשים עם חמצת קטוטית סוכרתית הוא 10-20%. עבודות שונות הראו כי עד 30% מהמקרים מופיעים במקרים שהסכרת לא הייתה ידועה/מאובחנת, וב-25% מהמקרים הסיבה הייתה חוסר היענות .
אטיולוגיה
- גורמים התורמים לעליה בסיכון לחמצת קטוטית סוכרתית בהיריון
- עמידות לאינסולין המאפיינת הריון - הרגישות לאינסולין יורדת ב-56% עד שבוע 36. היצור של הורמונים נוגדים לאינסולין כמו hPL (Human Placental Lactogen), פרולקטין וקורטיזול תורמים למצב. לכן, הדרישה לאינסולין עולה במהלך ההיריון, מה שמסביר את הסיכון לחמצת קטוטית סוכרתית בשליש השני והשלישי להריון.
- העליה בפרוגסטרון בהריון מפחיתה את התנועתיות במעי, מה שמעלה ספיגת פחמימות ותורם עוד להיפרגליקמיה.
- רעב מואץ- הגלוקוז הוא מקור האנרגיה העיקרי לעובר ולשליה. בשלישים השני והשלישי יש רעב מוקדם, מה שמוביל לירידה של רמת הגלוקוז בצום אצל האם. בנוסף, המחסור היחסי באינסולין מוביל לעלייה בחומצות שומן חופשיות, שהופכים בכבד לקטונים.
- הקאות- גורמות לעקה ומצב רעב עקב עליה בהורמונים הנוגדים לאינסולין. הקאות בשילוב התייבשות גורמים להתפתחות חמצת קטוטית.
- ירידה ביכולת לסתירת חומצה (Buffering)- העלייה באיוורור לדקה (Minute ventilation) בהיריון מביאה לבססת נשימתית, בעקבותיה הכליה מעלה את הפרשת הביקרבונאט, כך שיכולת סתירת הקטונים יורדת.
- גורמים מחמירים
- מחלה בו-זמנית.
- זיהום, בעיקר דלקת בדרכי השתן.
- הקאות.
- התייבשות.
- חוסר היענות
- בעיה במשאבת האינסולין.
- היריון לא מאובחן.
- קורטיקוסטרואידים.
- בתא-אגוניסטים
צירים מוקדמים באישה עם סכרת מעלים את הסיכון לחמצת קטוטית סוכרתית לאור הצורך בטיפול ב-β אגוניסטים ובסטרואידים. β אגוניסטים יכולים להעלות רמת גלוקוז בדם, רמת חומצות שומן חופשיות ורמת קטונים דרך גירוי גלוקונאוגנזה (Gluconeogenesis), פירוק של גליקוגן (Glycogenolysis) והפעלה של פירוק שומנים. גם הסטרואידים להבשלת הריאות יכולים להחמיר היפרגליקמיה ועמידות לאינסולין.
- הגורם העיקרי לפגיעה בעובר
לא ברור מה הגורם העיקרי לפגיעה בעובר. הוצעו מס' מנגנונים:
- ירידה בזרימת הדם לרחם ולשליה עקב תת נפח דם (Hypovolemia) אימהי.
- מיעוט חמצן (Hypoxia) אימהי גורם למיעוט חמצן עוברי.
- מעבר של קטונים דרך השליה וחמצת עוברית.
- ערכי הגלוקוז הגבוהים וההיפרגליקמיה גורמים להשפעה אינוטרופית (Ionotropic) שלילית על לב העובר, הפרעות קצב בלב העובר ועד דום לב.
קליניקה
חמצת קטוטית סוכרתית מאופיינת בערכי סוכר גבוהים, שתינה אוסמוטית (Osmotic diuresis), המלווה במצב של התייבשות, פירוק חומצות שומן והיווצרות גופי קטון: אצטואצטאט (Acetoacetate) וביתא-הידרוקסי-בוטיראט (β-hydroxybutyrate).
חמצת קטוטית סוכרתית במהלך היריון מתרחשת בעיקר בשלישים השני והשלישי (ב-80-90% מהמקרים) עקב העלייה בעמידות לאינסולין, כתסמין ראשון של חולות חדשות עם סכרת סוג 1, שטרם אובחנו. בהיריון, חמצת קטוטית סוכרתית מופיעה ברמות נמוכות יותר של גלוקוז בהשוואה לנשים לא הרות. בעבודה מסין הרמה הממוצעת בחמצת קטוטית סוכרתית בהיריון היתה mg/dL 293 לעומת mg/dL 495 בנשים לא הרות. אובדן הנפח גבוה יותר מחמצת קטוטית סוכרתית באישה לא הרה.
בניטור עוברי נראה הפחתה במישתנות (Variability), האטות מאוחרות ופרופיל ביופיזיקלי (Biophysical profile) לא תקין.
אבחנה
- תסמינים: בחילה, הקאות, חולשה, השתנה מרובה/שתייה מרובה, כאבי בטן, תיתכן הפחתה בתחושת עובר.
- סימנים: איוורור יתר, הבל פה חמצתי, סמני התייבשות, דופק מהיר, תת-לחץ דם, יובש בריריות, נשימת קוסמל (נשימה עמוקה ומהירה, עם ריח של קטונים, בניסיון לפנות פחמן דו-חמצני), ירידה במשקל, ושינויים במצב ההכרה עד תרדמת עקב הלם תת-נפחי.
- מעבדה:
- היפרגליקמיה (200-800 מג%).
- חמצת מטבולית ( 7.3>pH וביקרבונאט< 15 mEq/L) עם מרווח אניוני גבוה (ההפרש בין הקטונים והאניונים הנמדדים בדם), מחושב:
- Na -(Cl + HCO3) > 12
- ניתן למדוד אצטון (Aсetone) חיובי בשתן (בסטיק) וקטונים בדם. המדידה המעבדתית של הקטונים במבחן ניטרופרוסיד (Nitroprusside) מתייחסת לרמת האצטואצטאט. במצב של חמצת קטוטית סוכרתית, רוב הקטונים שנוצרים בכבד הם דווקא ביתא-הידרוקסי-בוטיראט שלא נמדדים, כך שהתוצאה שנקבל תשקף קטוזיס "קל" יותר מזה הקיים ולכן גם ערכים נמוכים מאוד של קטונים מספיקים כמדד אבחנתי.
- חמצת קלה 7.3-7.2,
- חמצת בינונית 7.2-7.0
- חמצת קשה נמוך מ-7.0
- היפונתרמיה (הנובעת מהיפרגליקמיה).
- היפוקלמיה הביטוי הראשון עשוי להיות היפרקלמיה בשל החמצת (שמכניסה מימן לתאים ומוציאה תמורתו אשלגן לדם), חוסר האינסולין והפגיעה בתפקוד הכלייתי, אך למעשה יש חסר אמיתי באשלגן כתוצאה מאובדן בשתן ובהקאות.
- היפופוספטמיה (אופיינית מאוד לחמצת קטוטית סוכרתית).
לרוב חמצת מטבולית מתפתחת במשך ימים (2-5 ימים בממוצע) ומאופיינת בהופעה הדרגתית של התסמינים.
- אבחנה מבדלת
האבחנה המבדלת של חמצת מטבולית עם מרווח אניוני גבוה:
KUSMAUL = Ketoacidosis, Uremia (Chronic кenal failure), Salicilats, Methanol, Alcohol, Undernutrition (starvation), Lactic acidosis.
אבחנה מבדלת של היפרגליקמיה:
- היפרגליקמיה היפראוסמוטית לא קטוטית (HHS, Hyperglycemic Hyperosmolar Non-Ketotic State)- סיבוך של סכרת טרום הריונית מסוג 2. מאופיין בערכי סוכר גבוהים מאוד, מצב של התייבשות והעדר קטונים. נדיר מאוד בהריון.
טיפול
- פעולות מיידיות
- יש לקרוא לעזרה.
- יש לבצע בדיקה גופנית מקיפה - הערכת מצב הכרה, מצב התייבשות.
- הערכת סימנים חיוניים: חום, דופק, לחץ דם, תפוקת שתן על ידי הכנסת צנתר.
- מדידת רמת סוכר במד סוכר, פתיחת שני עירויים תוך חיבור לנוזלים סליין 0.9% ולקיחת דמים: ספירת דם, כימיה, הצלבה ,PH. חישוב מרווח אניוני.
- מדידת אצטון בשתן על ידי סטיק.
- במידה והאישה מטופלת במשאבה יש לנתקה ולשלוח לבדיקה.
- מעבדה חוזרת כל 1-2 שעות: אלקטרוליטים, גלוקוז, גזים בדם וקטונים.
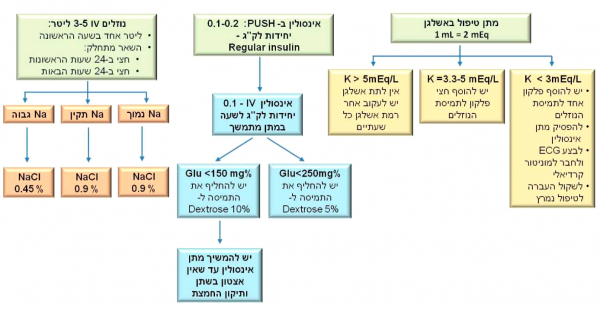
- טיפול תרופתי
- אינסולין: מנת העמסה של 0.2-0.4 יחידות/ק"ג. מנת אחזקה של אינסולין: 2-10 יחידות לשעה (או 0.1 יחידות לק"ג לשעה, באישה ששוקלת 60 ניתן 6 יח' בשעה). כל בקבוקון של אינסולין מכיל 10 מ"ל, 100 יחידות ב-1 מ"ל. שמים 100 יחידות אינסולין בתוך 100 מ"ל סליין ואז
- כל 1 מ"ל שווה ל-1 יחידת אינסולין
- לא סופרים את האינסולין במאזן הנוזלים
- או ששמים 100 יחידות אינסולין בתוך 1,000 מ"ל סליין ואז:
- כל 1 מ"ל שווה ל-0.1 יחידות אינסולין
- מתחשבים באינסולין במאזן הנוזלים (אם האישה מקבלת 5 יח' אינסולין בשעה זה 50 מ"ל נוזלים).
- נוזלים: איזוטונים (Isotonic). סכ"ה 4-6 ליטר:
- ליטר אחד בשעה ראשונה.
- 500-1,000 מ"ל בשעה למשך 2-4 שעות.
- בהמשך 250 מ"ל בשעה.
- גלוקוז: כאשר רמת הגלוקוז יורדת מתחת ל- mg/dL250 (mmol/L14) נתחיל לתת גלוקוז 5% IV.
- יש לשמור את ערכי הסוכר סביב 150-250 מ"ג%
- אשלגן: אם רמתו תקינה או נמוכה נתחיל בעירוי של 15-20 mEq/hr. אם הרמה ההתחלתית גבוהה, נחכה עד שיגיע לרמה תקינה ואז נתחיל בעירוי של 20-30 mEq/hr . בכל 1,000 מ"ל לא שמים יותר מ- 3 גר' אשלגן כלור (KCL, Kalium Chloride) אחרת ישרוף בווריד. בבבקבוקון אחד יש 3 גר' ב- 20 מ"ל. כל 1 מ"ל שווה ל-2 mEq. בבקבוקון של 20 מ"ל יש 40 mEq.
- ביקרבונאט: אם 7.1> PH ניתן אמפולה (Ampulla) של ביקרבונאט (= 44 mEq) בליטר של סליין 0.45%.
טיפול בעובר
הערכה של מצב העובר כוללת:
- הדגמת דופק עוברי בשבועות הריון צעירים.
- מומלץ ניטור עוברי רציף בשבועות מתקדמים.
- במקרה של דופק עוברי לא מעודד (NRFHR, Non Reassuring Fetal Heart Rate) יש לאזן את האישה לפני החלטה על ילוד.
- ביצוע פרופיל ביופיזיקלי.
- בדיקה גניקולוגית.
- במקרה של מוות עוברי יש לאזן את האישה לפני התחלת ילוד וסיום ההריון.
גם בנוכחות שינויים בניטור ובפרופיל הביופיזיקלי אין התוויה מיידית לילוד בניתוח קיסרי, שיכול להחמיר את המצב הבסיסי. לכן, יש לייצב את המטופלת, וברוב המקרים המצב העוברי ישתפר אף הוא.
פרוגנוזה
דגלים אדומים
ביבליוגרפיה
קישורים חיצוניים
ראו גם
- לנושא הקודם: טרומבוציטופניה אלואימונית – Alloimmune thrombocytopenia
- לנושא הבא: סוכרת טרום היריונית - היבטים מיילדותיים - Pregestational diabetes - obstetric aspects
המידע שבדף זה נכתב על ידי ד"ר מאור ממן, מרכז רפואי רבין, בילינסון-השרון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק