המדריך לטיפול בסוכרת - טיפול באינסולין בסוכרת סוג 2 - Insulin treatment in type 2 diabetes
הופניתם מהדף טיפול באינסולין בסוכרת סוג 2 לדף הנוכחי.
המדריך לטיפול בסוכרת
מאת המועצה הלאומית לסוכרת, משרד הבריאות. עורכים מדעיים: ד"ר עופרי מוסנזון, פרופ׳ איתמר רז
| המדריך לטיפול בסוכרת | ||
|---|---|---|

| ||
| שם המחבר | ד"ר ענת צור, פרופסור נעים שחאדה, ד"ר ליאת ברזילי-יוסף | |
| שם הפרק | טיפול באינסולין בסוכרת סוג 2 | |
| עורך מדעי | פרופסור איתמר רז | |
| מאת | המועצה הלאומית לסוכרת, משרד הבריאות |
|
| מועד הוצאה | 2022 | |
| מספר עמודים | 614 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – טיפול תרופתי בסוכרת
סוכרת מסוג 2 היא מחלה פרוגרסיבית בה ערכי הסוכר עולים עם הזמן במקביל להתדרדרות בתפקוד תאי הבטא של הלבלב. ההפרעה העיקרית היא בהפרשת האינסולין וקשורה לדלקת ולסטרס מטבולי של תאי הבטא. שמירה על ערכי הסוכר קרובים ככל האפשר לנורמה מקטינה את שיעור סיבוכי הסוכרת, אך קשה להשגה. כ-25 אחוזים מהמטופלים תרופתית לא מצליחים להישאר בדרגת האיזון המומלצת למרות הוספת תרופות שונות ויזדקקו לטיפול באינסולין כדי לפצות על המשך התדרדרות תפקוד תאי הבטא.
בבסיס הפתופיזיולוגי של סוכרת מסוג 2 נמצא מחסור יחסי של אינסולין בשילוב תנגודת לאינסולין. קיימות דרגות שונות של חסר באינסולין ולכן ניתן לשלב טיפול באינסולין בכל שלבי המחלה, לרבות בשלביה הראשונים. עם הופעת תרופות חדשות לטיפול בסוכרת, הטיפול באינסולין (בעיקר אינסולין קצר טווח) נדחק לקווים מתקדמים יותר בטיפול, אם כי ההחלטה היא אינדיבידואלית.
קיימת התפתחות מתמדת בתכשירי האינסולין, מאז תחילת המאה ה-21 יצאו לשוק סוגי אינסולין משופרים.
"האנלוגים הבזאלים" - אינסולין גלארגין (לנטוס) ודטמיר (לבמיר) הוכחו כמפחיתים את הסיכון להיפוגליקמיה ולעלייה במשקל בהשוואה ל-NPH (Neutral Protamine Hagedorn), ובהמשך פותחו האנלוגים לטווח ארוך מאוד (טרגלודק וטוג'או) שהוכחו כמפחיתי הסיכון להיפוגליקמיה גם בהשוואה ללנטוס. נמצא בשלבי מחקר מתקדם שימוש באנלוג לאינסולין במתן חד שבועי[1]. שיפורים אלו הקלו את התחלת הטיפול באינסולין והקטינו את חשש הרופאים מפני הטיפול בו. גם החששות שאינסולין מאיץ טרשת הופרכו במחקר ORIGIN[2]. עם זאת, למרות ההכרה בחשיבות האיזון הגליקמי, יש נטייה לאיחור של כ-3–7 שנים בהתחלת הטיפול באינסולין[3].
הסיבה העיקרית לדחיית התחלת טיפול באינסולין, למרות כישלון הטיפול התרופתי, היא התנגדות פסיכולוגית לאינסולין (Psychological insulin Resistance ,PIR), הן מצד החולים והן מצד הצוות המטפל. התנגדות זו נובעת משילוב של פחד מזריקות עצמיות, חששות ממורכבות הטיפול, מפני היפוגליקמיה ומפני עלייה במשקל. גם כשכבר מתחילים טיפול באינסולין, הטיפול לרוב איננו אגרסיבי די הצורך.
| הסיבה לעיכוב בהצעת טיפול באינסולין על ידי הרופא הראשוני | דרכים אפשריות להתמודדות עם הבעיה |
|---|---|
| חשש של הרופא שהחולה לא מעוניין בטיפול באינסולין | בפועל, רוב החולים יסכימו לטיפול אם הרופא יהיה משוכנע בכך ויציג זאת בביטחון |
| חשש מתופעות לוואי ובמיוחד היפוגליקמיה והשמנה | תרופות ממשפחת הסולפונילאוריאה גורמים לתופעות לוואי דומות ביעילות פחותה. תחת שימוש נכון באינסולין וטיטרציה נכונה מעט אירועי היפוגליקמיה משמעותיים |
| חוסר ידע מספיק של הרופא על הטיפול באינסולין | הגברת זמינות המומחים בתחום הסוכרת לחולים ולרופאים. העלאת הביטחון והניסיון של הרופא בטיפול באינסולין |
| חוסר כוח אדם מקצועי לתמוך בטיפול-אחיות סוכרת, דיאטניות | הכשרת כוח אדם מתאים (קורסי אחיות סוכרת ומדריכות סוכרת) ותקינה תואמת |
| חוסר זמן וחוסר בתגמול לרופא על טיפול באינסולין | עבודת צוות והדרכה על ידי האחיות חוסכת זמן. הנהגת תגמול מותאם |
| סיבה לסירוב להתחלת טיפול באינסולין | כיצד ניתן לענות לחולה המבטא קושי זה |
|---|---|
| "אם הגעתי לאינסולין סימן שהגעתי לסוף הדרך" | אינסולין מותחל בשלבים מוקדמים יותר לעיתים אפילו כקו ראשון או שני. לעיתים הטיפול הוא זמני ונועד לשמר את תפקוד הלבלב |
| "אני מפחד מהזריקה" | הזרקת האינסולין פחות כואבת מבדיקת סוכר בגלוקומטר. שימוש בעטי הזרקה. מתן זריקת "ניסיון" בזמן הביקור במרפאה |
| "אמא שלי טופלה באינסולין וראיתי מה קרה לה: היא התעוורה/קטעו לה רגל...." | סיבוכי הסוכרת נובעים מהמחלה ולא מהטיפול. בעבר הוחל בדרך כלל טיפול באינסולין בשלבים מאוחרים מדי, לאחר התפתחות הסיבוכים |
| "אני לא רוצה להיות תלוי" | "התלות" באינסולין איננה קשה יותר "מהתלות" בתרופות אחרות, מדובר בחומר טבעי והוא יכול לשהות עד חודש מחוץ למקרר |
| "אני מפחד מהיפוגליקמיה" | גם תרופות מקבוצת ה-ט5 עלולות לגרום להיפוגליקמיות קשות |
| "שמעתי שאינסולין משמין" | אינסולין הוא הורמון אנבולי אבל השינוי במשקל תלוי במאזן האנרגטי האישי. שילוב של טיפול במטפורמין, מעכבי SGLT2 ואנלוגים ל-GLP-1 מפחית את העלייה במשקל |
| "עד לפעם הבאה באמת אשתדל יותר, הפעם לא שמרתי מספיק" | תפיסה מוטעית שהתחלת טיפול באינסולין הוא כישלון אישי. יש תרומה גדולה לאורח החיים באיזון הסוכרת אך היא אינה בלעדית. הצורך באינסולין הוא בגלל פגיעה בהפרשת האינסולין מהלבלב |
חשוב כמטפלים להסביר למטופלים כי התחלת הטיפול באינסולין איננו 'עונש' או כישלון אישי, וכי הצורך בטיפול באינסולין הוא חלק מהמהלך הפרוגרסיבי של מחלת הסוכרת.
חינוך ושיתוף המטופלים בעקרונות הטיפול באינסולין, כגון ביצוע טיטרציה של מינוני אינסולין, הוכח כמשפר את איזון הסוכרת[4].
מועד התחלת טיפול באינסולין
אין תמימות דעים מתי להתחיל טיפול באינסולין. האם רק כש"כלו כל הקיצין" ולא הושג איזון למרות טיפול תרופתי משולב, או בשלבים מוקדמים של הסוכרת? בקווי ההנחיה של ה-2021 ADA/EASD[5][6][7] יש דחיקה של הטיפול באינסולין לשלב שאחרי מיצוי טיפול פומי, כשיעדי האיזון לא הושגו, או כשרמת ה-HbA1c ההתחלתי היא מעבר ל-10 אחוזים או רמות סוכר מעל 300 מיליגרם אחוז או בהתאם לנתוני המטופל (למשל כשהמטופל עם סימנים קטבולים). מעבר לכך, בחולים עם מיצוי טיפול פומי שלא הגיעו ליעדי האיזון, קיימת העדפה לתוספת של 1-GLP לפני התחלת טיפול באינסולין. העדפה זו נובעת מכך שיעילות הפחתת AbH1c דומה בין שתי התוספות, אך הטיפול באגוניסט ל-1-GLP כרוך בפחות אירועי היפוגליקמיה, ללא עלייה במשקל וכן עם יתרון קרדיווסקולרי.
עם זאת, הטיפול הוא אינדיבידואלי וישנם מצבים שונים שבהם יש צורך בטיפול באינסולין בשלבים מוקדמים יותר. אין מחלוקת על כך שבמצבים של חוסר איזון עם A1c גבוה או במצב קטבולי, הטיפול באינסולין גורם לירידה מהירה בערכי הגלוקוז ומפחית את רעילות הסוכר. במצב של חוסר איזון, רמות הגלוקוז הגבוהות גורמות לפגיעה נוספת ביכולת הפרשת האינסולין על ידי הלבלב, והאיזון כשלעצמו כבר משפר את תפקוד תאי הלבלב.
קיימות מספר עבודות המצביעות על יתרון לטיפול באינסולין בשלבים ההתחלתיים של הסוכרת. בעבודות אלו הוחל טיפול אינטנסיבי באינסולין בחולי סוכרת חדשים שהיו עם ערכי גלוקוז גבוהים בעת גילוי המחלה. בחולים אלה נשמר איזון הסוכרת זמן ארוך יותר לאחר הפסקת הטיפול באינסולין לעומת אלה שטופלו רק תרופתית[8][9][10]. יתרה מזו, נידונה גישה שמחלקת את הסוכרת לשישה תת-סוגים (קלאסטרים) לפי ששה מאפיינים (נוגדני ANTI-GAD, גיל באבחנה, BMI ,A1C, מדדי HOMA2 לתפקוד ועמידות לאינסולין), אשר נמצאו בקורלציה למהלך ולסיבוכי המחלה[11]. לפי גישה זו קיימות תת-קבוצות של סוכרתיים עם מרכיב משמעותי של חסר אינסולין, אשר נוטים יותר לסיבוכים מיקרווסקולרים כדוגמת רטינופתיה וייתכן כי אצלם הטיפול התרופתי המועדף הוא באינסולין.
כנגד העבודות בהן ניתן אינסולין במצב של חוסר איזון מוחלט, הרי שאין עדות ברורה לכך שהתחלת אינסולין בשלבים מוקדמים של המחלה, בזמן שהחולה מאוזן, תשנה את קצב התקדמות הסוכרת בטווח הארוך לעומת התקדמותה במטופל שאוזן בתרופות. הדגש הוא על איזון והאיזון המוקדם.
התוויות להוספת טיפול באינסולין
- יעדי האיזון לא הושגו באמצעות שינוי בהרגלי חיים וטיפול פומי ו/או אגוניסט ל-GLP-1 RA
- יש התוויות נגד לטיפול פומי כגון אי ספיקת כליות ושחמת כבד
- לשם תיקון היפרגליקמיה קיצונית מתמשכת ורעילות לגלוקוז: בנוכחות ערך גלוקוז בצום מעל 250 מיליגרם אחוז ו/או קטונוריה ו/או סימפטומים של היפרגליקמיה (פוליאוריה, ירידה במשקל וכדומה). עם השיפור באיזון והיעלמות התסמינים ניתן לשקול חזרה לטיפול תרופתי אחר
- היריון
- בכל שלב של המחלה גם לפני מיצוי הטיפול התרופתי בהתאם לנתוני המטופל
- צריך לזכור שבניגוד לתרופות שיכולת הפחתת HbA1c שלהם מוגבלת ל-2-0.5 אחוזים, הרי שאינסולין בכמות מתאימה יכול להפחית HbA1c בכל רמה
| סוג האינסולין | תכונות האינסולין | Eli Lilly | NovoNordisk | Sanofi |
|---|---|---|---|---|
| אינסולין הומני | ||||
| "Regular" | התחלת פעולה - 30 דקות,
שיא הפעולה - 2–4 שעות |
Humulin R | Actrapid | |
| "NPH" | התחלת פעולה - 2 שעות,
שיא הפעולה - 4–8 שעות |
Humulin N | Insultard | |
| תערובת אינסולין | התחלת פעולה - 30 דקות,
שיא הפעולה - ? |
Humulin 70/30 | Mixtard 30 (40,50) | |
| אנלוגים לאינסולין קצרי טווח ותערובות | ||||
| אנלוגים קצרי טווח | התחלת פעולה - 5–15 דקות,
שיא הפעולה - 45–75 דקות |
Lispro=Humalog U100
Humalog U200 |
Aspart= Novorapid | Glulisine= Apidra |
| אנלוגים קצרי טווח מאוד | Fiasp: Faster Aspart Insulin | |||
| תערובות של אנלוגיים | התחלת פעולה - 5–15 דקות,
שיא הפעולה - 45–75 דקות |
Humalog Mix 25 Humalog Mix 50 | Novomix 30
Novomix 50 |
|
| תכשירי אינסולין בזאליים | ||||
| אינסולין בזאלי | התחלת פעולה - 2 שעות
משך הפעולה - 18–26 שעות |
Glargin= Basaglar | Detemir= Levemir | Glargine= Lantus |
| אינסולין בזאלי ארוך טווח | משך פעילות מעל 24 שעות. כמעט ללא פיק פעילות | Degludec=Tregludec | Glargin U300=Toujeo | |
| תערובת אינסולין ואנלוגים של GLP-1 | XULTOPHY Tregludec + Liraglutide |
SOLIQUA Lantus + Lixisenatide | ||
סוגי האינסולין
כל סוגי האינסולין המצויים בשוק הם "הומנים" עם רצף חומצות אמיניות כמו לאינסולין האדם, או "אנלוגים לאינסולין" שבהם בוצע שינוי ברצף האינסולין ההומני כדי להקנות תכונות השפעה מהירות או איטיות יותר מהרגיל. בפועל, סוגי האינסולין השונים נבדלים ביניהם במשך הזמן לתחילת פעילותם ובמשך פעילותם (טבלה 3). קיימות 3 חברות המייצרות אינסולין: אלי לילי, נובו נורדיסק וסאנופי.
NPH ואנלוגים לאינסולין (בזאלים) מוזרקים 1–2 פעמים ביום ללא קשר לארוחות ויש חשיבות להזרקתם בשעה קבועה. לבמיר, לנטוס וכל סוגי האינסולין ארוכי הטווח האחרים (דגלודק, טוגיאו) ניתן להזריק בשעה קבועה ללא קשר לארוחות. דגלודק (טרגלודק), שמשך פעילותו מעל 24 שעות, מוזרק פעם ביום ואין חשיבות לשינוי השעה בה הוא מוזרק. Toujeo מוזרק גם כן פעם ביום וניתן לשנות את זמן ההזרקה בטווח של 3 שעות. כאמור, נמצא בשלבי פיתוח אינסולין מאלי להזרקה חד שבועית.
לעומתם, אינסולין בעל טווח פעולה קצר (רגולר), אנלוגים מהירים או תערובות אינסולין מוזרקים בהקשר לאוכל, לרוב לפני האוכל. אינסולין רגולר מוזרק 15–30 דקות לפני האוכל ואילו האנלוגים המהירים 5–15 דקות לפני האוכל, כמפורט בטבלה 3.
סוגי אינסולין חדשים
אינסולין בזאגלר הוא ביוסימילר הראשון לאינסולין Glargine המיוצר על ידי חברת אלי לילי. השימוש, המינונים והתכונות דומים מאוד לאינסולין לנטוס.
פותחו סוגי אינסולין מסוג Very Long insulin Analogue:
אינסולין IDeg) Degiudec) - טרגלודק - הוא אינסולין בזאלי חדש היוצר שרשרת של מולטיהקסמרים לאחר הזרקה תת-עורית ועל ידי כך נוצרת פעילות ארוכת טווח יציבה למשך של עד 42 שעות. התרופה הוכחה כמפחיתה אירועי היפוגליקמיה בחולי סוכרת מסוג 2 והיפוגליקמיה לילית בחולי סוכרת מסוג 1[12].
אינסולין Toujeo) Glargine 300U) הוא אינסולין בזאלי חדש הנוצר על ידי דחיסת אינסולין לנטוס לריכוז של 300 יחידות ב-1 מיליליטר ולכן הנפח המוזרק עבור מספר יחידות נתון הוא שליש מהנפח הנדרש ב-Lantus. פעולה זו הביאה להארכת משך הפעילות ל-24–36 שעות[13]. גם אינסולין זה הוכח כמפחית אירועי היפוגליקמיה במשך היממה ובעיקר בלילה בחולי סוכרת מסוג 2. במחקר BRIGHT נבדק אינסולין טוג׳או לעומת טרגלודק בחולים סוכרתיים מסוג 2 נאיביים לטיפול באינסולין. תוצאות המחקר הראו הפחתה ממוצעת של 1.6 אחוזים ב-A1c בשתי הקבוצות, ללא הבדל מבחינת אירועי היפוגליצמיה למעט בתקופת הטיטרציה, בה היו פחות אירועי היפוגליצמיה בקבוצה שטופלה עם טוג׳או לעומת טרגלודק[14].
Humalog Kwickpen 200 units/ml הוא אנלוג מהיר מסוג הומלוג אשר ריכוזו, 200 units/ml (יחידות במיליליטר), כפול מתכשיר ה-Humalog Kwikpen 100 units/ml. בצורה זו נפח ההזרקה הוא מחצית מהנפח המוזרק בריכוז הרגיל של 100 units/ml. התכונות של ההומולוג בשני הריכוזים הן זהות וניתן לעבור מסוג אחד לשני בלי לשנות את מספר היחידות. רק הנפח משתנה ולא התכונות הפרמקולוגיות.
אינסולין Faster Aspart Insulin - FIASP הוא Ultra-fast acting Insulin Analogue בעל תכונות הגעה לשיא והעלמות מוקדמים מאוד. ניתן להזריק אותו מיד לפני או מיד לאחר האוכל. טרם נמצא בשימוש בישראל.
התחלת הטיפול באינסולין
בבחירת הטיפול יש להפעיל שיקולים כמו: מה הם יעדי האיזון המותאמים למטופל? מה יהיה הטיפול היעיל ביותר מבחינת איזון? איזה טיפול נוח ופשוט יותר למטופל? איזה טיפול יגרום פחות עלייה במשקל ופחות היפוגליקמיה? צריכה להיות התאמה אישית בין הטיפול למטופל לפי אורח חייו ולפי התנהגות עקומת הסוכר האישית אצלו. לעיתים קרובות השיקולים נוגדים זה את זה: טיפול פשוט לא תמיד מספיק. לכן ההתאמה האישית הכרחית. לדוגמה: הזרקת תערובת אינסולין פעמיים ביום היא מודל פשוט יותר מ-4 זריקות ביום, אך מחייבת אורח חיים קבוע למדי עם זמני ארוחות ותכולת פחמימות קבועה. הגדלת מספר ההזרקות מגדילה את מורכבות הטיפול, אך מאפשרת אורח חיים גמיש יותר למטופל. סוגיית השיטה המועדפת לתחילת טיפול באינסולין שנויה במחלוקת ואין הסכמה על שיטת טיפול התחלתית אחת הנכונה לכל החולים. העיקרון הוא התאמה אישית של הטיפול.
הדעה הרווחת היא שבשלב הראשון הטיפול המתאים למרבית המטופלים והפשוט ביותר הוא התחלת טיפול באינסולין בזאלי. באלו שאצלם לא הושג איזון יש להוסיף אינסולין לארוחות (או 1-GLP אם לא ניתן לפני כן).
דפוסים עיקריים למתן אינסולין
אינסולין בזאלי ארוך טווח
זוהי הצורה הנפוצה ביותר להתחלת השימוש באינסולין. בשיטה זו ניתן אינסולין ארוך טווח בזריקה אחת פעם ביום, לרוב לפני השינה או בבוקר, כתוספת לטיפול הקיים. המטופל בודק את רמת הסוכר בבוקר וממשיך לעלות כל מספר ימים במינון האינסולין, לפי אלגוריתם שניתן לו, עד השגת ערכי גלוקוז בוקר בין 80 ל-130 מיליגרם אחוז או לפי היעד האישי שנקבע לו. מינון האינסולין ההתחלתי נמוך (10 יחידות או 0.2-0.1 יחידות לקילוגרם), ומתבסס על עלייה במינונו, עד השגת ערכי היעד. למי שעדיין לא מאוזן, תינתן תוספת אינסולין מהיר לפני הארוחות שאחריהן נצפית עליית הגלוקוז העיקרית. התוספת יכולה להיות פעם אחת ביום (שיטת בזאל פלוס - BP) או לפני כל ארוחה (שיטת בזאל בולוס - BB). אפשרות נוספת היא לעבור בשלב זה לתערובת אינסולין. בתחילה מקובל היה לתת את האינסולין הבזאלי לפני השינה כפי שהיה מקובל בזריקות ה-NPH, אך בהמשך הודגם שגם זריקה בבוקר יעילה[15]. הטיטרציה תקבע על פי ערכי גלוקוז בבוקר למחרת ללא קשר למועד הזרקת האינסולין הבזאלי. באנלוגים החדשים הארוכים מאוד אין הבדל באיזון אם הזריקה ניתנת בבוקר או לפני השינה.
סוגיה נוספת לגבי הטיפול עם אינסולין בזאלי היא שימוש "עודף" באינסולין בזאלי OVERBASALIZATION. מדובר במצבים בהם מינון האינסולין הבזאלי גבוה מהדרוש. סימנים קליניים למצב זה הם מינון יומי מעל 0.5 יחידה לקילוגרם, הבדלים קיצוניים בין רמות סוכר לפני השינה לבין ההשכמה (מעל 50 מיליגרם אחוז) או בין לפני ואחרי ארוחות, אירועי היפוגליצמיה ושונות גדולה של ערכי הסוכר. מצבים אלו דורשים הערכה חוזרת של הטיפול התרופתי של המטופל[16].
יתרונות השימוש בזריקת אינסולין בזאלי פעם ביום:
- הפחתת יצור הגלוקוז על ידי הכבד (גלוקונאוגנזה) בלילה ולפני ארוחות
- התחלת טיפול קלה למטופל ולמטפל - זריקה אחת ביום ללא קשר לאוכל
- עלייה פחותה במשקל בהשוואה לשיטות טיפול אחרות באינסולין
- ניטור פשוט - בדיקת גלוקוז פעם ביום בבוקר בלבד
- השימוש באנלוגים הבזאלים כרוך בפחות אירועי היפוגליקמיה
יעילות שיטה זו הוכחה במספר מחקרים בהם 28 אחוזים עד 60 אחוזים מהמטופלים, שלא היו מאוזנים בטיפול פומי, הגיעו ל-HbA1c נמוך מ-7 אחוזים תוך שימוש בזריקת אינסולין אחת בלבד.
מחקר ה-TTT (Treat-to-Target Trial) שפורסם ב-2003 ב-Diabetes Care[17] היה הבולט מכולם. כ-60 אחוזים מהמטופלים הגיעו ליעד HbA1c של פחות מ-7 אחוזים. החולים התחילו עם HbA1c התחלתי של 10-7.5 אחוזים ורמת גלוקוז בבוקר > 140 מיליגרם אחוז. מחקר זה ואחרים שפורסמו אחריו הוכיחו, כי על ידי זריקת אינסולין אחת ופרוטוקול שגרתי פשוט, ניתן להגיע לאיזון טוב בחלק גדול מהאוכלוסייה.
תערובת אינסולין Premixed Insulin
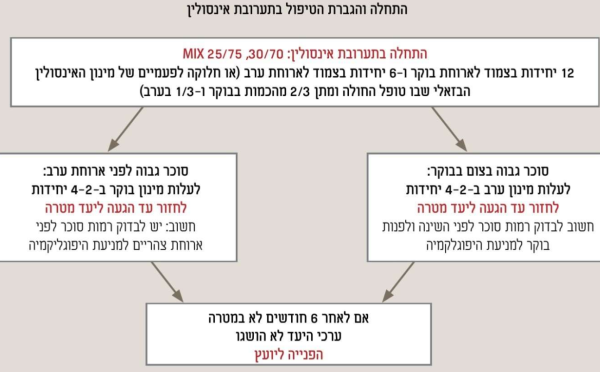
תערובת אינסולין מכילה שילוב מרכיב בזאלי ופרנדיאלי ביחסים משתנים ומספקת את הצרכים הבזאלים והפרנדיאלים בזריקה אחת. השילובים הם של אינסולין בינוני טווח ה-NPH עם אינסולין מסוג Regular או עם אנלוגים מהירים של אינסולין כמופיע בטבלה 3. המספר בתערובת מציין את אחוז האינסולין קצר הטווח שבתערובת. למרבית החולים יש הפרעה הן ברמות הגלוקוז בצום והן לאחר האוכל. הטיפול באינסולין בעל מרכיב משולב נותן מענה לצרכים הבזאלים והפרנדיאלים בזריקה אחת. יש מספר סוגי תערובות וניתן להתאים את מרכיבי האינסולין הקצר והארוך לצורכי המטופל. בהתחלת טיפול בתערובת אינסולין מקובל להפסיק תכשירים ממשפחת הסולפונילאוריאה. מקובל להתחיל טיפול בתערובת אינסולין בשתי זריקות ביום, בוקר וערב. ניתן להוסיף זריקה שלישית של אנלוג אינסולין מהיר או של תערובת לפי הצורך גם בצהריים. ניתן להתחיל גם בזריקה אחת ביום ולעלות במינון או במספר ההזרקות בהתאם לניטור ערכי הגלוקוז.
יתרונות
הטיפול בתערובת אינסולין מאפשר הפחתה במספר הזריקות וקל יותר משיטת טיפול בזריקת אינסולין בזאלי וזריקות בולוס לפני הארוחות. כמו כן קיים סיכון מופחת לבלבול בין סוגי העטים.
הטיפול ב-2 עד 3 זריקות של תערובת אינסולין יעיל יותר (ברוב המחקרים) מטיפול בזריקה אחת של אינסולין בזאלי, בעיקר במטופלים עם רמות התחלתיות גבוהות של HbA1c ולבעלי עליית גלוקוז בולטת בעקבות אכילה.
חסרונות
- הטיפול, שאינו מאוד פיזיולוגי, מחייב סדר יום יציב עם תכולת פחמימות קבועה יחסית
- קיים סיכון מוגבר להיפוגליקמיה בלילה בגלל שיא פעולת ה-NPH שניתן כבר בערב
- קיים סיכון מוגבר לרמות גלוקוז גבוהות בבוקר
- מינון התחלתי וטיטרציה (תרשים 1)
- מינון יומי התחלתי: 0.5-0.3 יחידות לקילוגרם ליום מחולק לשני שלישים בבוקר ושליש בערב, או חצי בבוקר וחצי בערב, או 12 יחידות המחולקות ל-6 יחידות בבוקר ו-6 יחידות בערב. טיטרציה הדרגתית עד להגעה לערכי היעד של ערכי הגלוקוז בצום לפני ולאחר הארוחות
- העלייה במינון תהיה בדרך כלל ב־4-2 יחידות לזריקה בהתאם לצורך
שיטת ה"בזאל-פלוס"
בשיטה זו מתחילים בהוספת אינסולין בזאלי. אם למרות השגת ערכי גלוקוז תקינים בבוקר יש עלייה בערכים במשך היום ויעד המוגלובין A1c לא הושג, תינתן תוספת זריקת אינסולין מהיר פעם אחת ביום - לארוחה העיקרית או לארוחה שנצפית לאחריה עליית הגלוקוז המשמעותית יותר. לדוגמה: אם ערכי בוקר תקינים אבל בעקבות ארוחת הבוקר יש עלייה משמעותית בערכים עד לצהריים, יינתן אינסולין מהיר לארוחת הבוקר בלבד. ההתחלה תהיה של 4–6 יחידות והמשך עלייה הדרגתית עד להשגת יעד הגלוקוז שנקבע לפני ארוחת הצהריים.
שיטת ה"בזאל-בולוס"
שיטת הבזאל-בולוס נחשבת כפיזיולוגית ביותר. בשיטה זו ניתן אינסולין בזאלי ארוך או בינוני טווח ואינסולין מהיר "בבולוס" לפני כל ארוחה. השיטה משמשת בדרך כלל כטיפול המשך של אופציית הטיפול באינסולין בזאלי, או המשך של הבזאל פלוס באלה מהמטופלים שטרם הגיעו ליעד האיזון הרצוי. בחלק מהמטופלים מותחל הטיפול באינסולין מלכתחילה כטיפול משולב ב-4 זריקות, בעיקר באלה בהם אין כלל רזרבות של אינסולין.
(*) יש העדפה לתוספת של GLP-1 RA לאינסולין הבזאלי כשלב לפני תוספת אינסולין קצר טווח ל-Basal Insulin[5][6].
הזרקת אינסולין פרנדיאלי - 3 הזרקות ביום, ללא אינסולין בזאלי
גישה זו אינה מקובלת בישראל. מחקר APPOLO הוא מחקר שפורסם ב-Lancet[18]. במחקר בחנו שיטת טיפול זו, באינסולין מהיר המוזרק 3 פעמים ביום לפני כל ארוחה, כנגד זריקה אחת של אינסולין בזאלי פעם אחת ביום, במשך 44 שבועות. תוצאות המחקר הראו מידת איזון דומה בין שתי הקבוצות, אבל שיעור אירועי ההיפוגליקמיה היה גבוה יותר מפי 4 בקבוצת האינסולין המהיר.
שילוב טיפול באינסולין עם תרופה ממשפחת האינקרטינים ו/או תרופה ממשפחת מעכבי SGLT2
דגם טיפולי נפוץ הוא שילוב של תכשירים אלה עם אינסולין, בעיקר עם אינסולין בזאלי. בצורה זו איזון ערכי גלוקוז בצום יעשה על ידי האינסולין הבזאלי ומניעת עליית גלוקוז לאחר הארוחות תעשה על ידי תכשיר הגורם לעליית 1-GLP (GLP-1 RA או מעכב 4-DPP) או מעכב SGLT2. קיימות עבודות רבות המדגימות תוספת יעילות (סביב 0.7-0.6 אחוזים) בהוספת תכשירים אלו לאינסולין בזאלי[19][20]. השילוב עם אחד מתכשירים אלו יגרום לעיתים קרובות לדחיית השלב של תוספת אינסולין פרנדיאלי.
לגבי GLP-1 RA: קיימות עבודות המראות יעילות דומה של תוספת GLP-1 RA לאינסולין בזאלי מול תוספת של אינסולין מהיר לאינסולין בזאלי וזאת תוך הפחתה של אירועי היפוגליקמיה ומניעת עלייה במשקל[21][22]. אם בעבר המעבר מאינסולין בזאלי היה לאינסולין בזאלי בשילוב אינסולין מהיר, הרי שיבוצע תחילה נסיון לשילוב אינסולין בזאלי עם אגוניסט 1-GLP מעכב SGLT2 או DPP-4[5][23] כמופיע בתרשים 1 להלן.
תערובות מוכנות של GLP-1 RA ואינסולין - Fixed Ratio Combination
קיימים בשוק שני תכשירים המכילים תערובות מוכנות של אינסולין בזאלי ואגוניסט ל-1-GLP ביחסים קבועים, בזריקה אחת. שילוב של דגלודק עם ויקטוזה = Xultophy (חברת נובו נורדיסק) וגלרגין עם ליקסיסנטייד = Suliqua (חברת סאנופי). תכשירים אלו הדגימו ירידה משמעותית מאוד ב-HbA1c ואחת משמעותי של מטופלים השיג את ערכי היעד. יתרונן של תערובות אלו הוא בכך שהן מאפשרות איזון גליקמי תוך מיעוט אירועי היפוגליקמיה ולרוב ללא עלייה במשקל. הטיפול בתכשירים אלו קל לביצוע על ידי זריקה יומית אחת בלבד, והם מיועדים למטופלים עם המוגלובין A1c גבוה משמעותית מעל היעד, אלו המקבלים את שני המרכיבים בנפרד ואלו שאינם מאוזנים על ידי אחד מהמרכיבים לבד. להשגת היעד יש לבצע טיטרציה ולהגיע ליעד האיזון שנקבע עם המטופל.
מינון התחלתי וטיטרציה: המינון למטופל נרשם בצעדי מנה (מינוח של החברות עבור התכשירים המשולבים). כל צעד מנה מקביל ליחידה אחת של אינסולין ותוספת מתאימה של GLP-1 RA.
Suliqua - עטי הזרקה בשני חוזקים שונים:
100/50 Soliqua - עט הזרקה (עט כתום) לפי יחס קבוע של 1:2 בין מרכיב האינסולין לנטוס ל-Lixisenatide. לדוגמה: 10 צעדי מנה מכילים 10 יחידות של לנטוס ו-5 מיקרוגרם של Lixisenatide. העט מאפשר הזרקה יומית של מינונים הנעים בין 40-10 צעדי מנה. עט זה מתאים למטופלים נאיביים לאינסולין או כאלו המשתמשים במינונים נמוכים של אינסולין עד 30 יחידות. למטופלים שלא טופלו באינסולין יש להתחיל במינון של 10 צעדי מנה ולבצע טיטרציה לפי ערכי גלוקוז בצום. למטופלים שקיבלו אינסולין במינון של 20–30 יחידות להתחיל (100/50 Suliqua) ב-20 צעדי מנה ולבצע טיטרציה.
100/33 Soliqua - עט הזרקה (עט ירוק) המכיל תערובת ביחס של 1:3 בין מרכיב האינסולין לנטוס ל-Lixisenatide. לדוגמה: 60 צעדי מנה מכילים 60 יחידות של לנטוס ו-20 מיקרוגרם של Lixisenatide. העט מאפשר הזרקה יומית של מינונים הנעים בין 30–60 צעדי מנה.
100/33 Suliqua מתאים למטופלים כבר באינסולין במינון של 30–60 יחידות. למטופלים שקיבלו מעל 30 יחידות אינסולין להתחיל (100/33 Suliqua) ב-30 צעדי מנה ולבצע טיטרציה לפי ערכי גלוקוז יעד בצום. הזרקה לפני אותה ארוחה. טיטרציה - אפשר להעלות מינון פעם בשבוע לפי ערך גלוקוז בצום ב-4 צעדי מנה אם מעל ל-140 מיליגרם אחוז וב-2 צעדי מנה אם בין 100 ל-140 מיליגרם אחוז, ללא טיטרציה אם הגלוקוז בצום בין 80 ל-100 מיליגרם אחוז. מפחיתים מינון לפי גלוקוז בצום ב-2 צעדי מנה אם גלוקוז בצום בין 60 ל-80 מיליגרם אחוז או ב-4 צעדי מנה אם גלוקוז בצום מתחת ל-60 מיליגרם אחוז.
Xultophy - קיים בעט הזרקה לפי יחס של 10 יחידות טרגלודק ל-0.36 מיליגרם של ויקטוזה. בצורה זו 50 צעדי מנה של קסולטופי מכילים 50 יחידות של טרגלודק עם 1.8 מיליגרם של ויקטוזה - המנה המקסימלית.
תחילת הטיפול - במטופלים נאיביים לאינסולין ב-10 צעדי מנה. במטופלים באגוניסטים ל-1-GLP ניתן להתחיל ב-16 צעדי מנה. במטופלים המטופלים באינסולין בזאלי ב-16 צעדי מנה.
טיטרציה - מתבצעת ליעד של ערך גלוקוז בצום. אם ערכי הגלוקוז בצום מעל היעד, יש לעלות פעם בשבוע ב-2 צעדי מנה. אם ערך הגלוקוז הגיע ליעד, לא יבוצע שינוי במינון. אם ערך הגלוקוז מתחת ליעד, יש להפחית ב-2 צעדי מנה. המנה היומית המרבית היא 50 צעדי מנה.
סיכום
סוכרת היא מחלה פרוגרסיבית שהטיפול באינסולין צפוי בה כחלק מהמהלך הטבעי של המחלה. מגוון סוגי האינסולין והאנלוגים לאינסולין הקיימים, מאפשרים התאמה אישית של הטיפול.
במרבית המטופלים התחלת הטיפול תהיה בזריקת אינסולין בזאלי, פעם אחת ביום בשעה קבועה. במרבית המקרים תינתן עדיפות לאנלוגים לאינסולין - לנטוס, לבמיר ובאזגלר, עקב הפחתת אירועי ההיפוגליקמיה. אינסולין בזאלי ארוך טווח כדוגמת טרגלודק וטוגאו מהווה התקדמות נוספת בהפחתת אירועי ההיפוגליקמיה.
באלגוריתם הטיפולי הזריקה הראשונה המומלצת לחולי סוכרת מסוג 2 היא אגוניסט ל-1-GLP לפני אינסולין בשל שיפור דומה באיזון עם פרופיל בטיחות והגנה קרדיווסקולרית.
בערכי גלוקוז גבוהים מעל 300 מיליגרם אחוז או A1c מעל 10 אחוזים לעיתים קרובות אינסולין בזאלי לא יועיל וכדאי לשקול מראש טיפול משולב של אינסולין ו-GLP-1 או תוספת אינסולין פרנדיאלי או תערובת אינסולין. השימוש בתערובת אינסולין, בשל פשטות הטיפול באנלוגים הבזאלים, נדחק לעיתים קרובות לקו שני או שלישי.
התחלת הטיפול היא במינונים נמוכים של אינסולין. כדי להגיע לאיזון האופטימלי יש להגיע לערכי היעד ויש לבצע טיטרציה. הטיפול באינסולין בזאלי הוא השלב הראשון ולרוב יש צורך עם הזמן בהגברה של הטיפול עם אינסולין מהיר.
לאחר טיטרציה של האינסולין הבזאלי לפני מתן אינסולין מהיר ניתן להוסיף מעכב 4-DPP, מעכב SGLT2 או אנלוג ל-1-GLP, אם החולה לא טופל בהם קודם לכן. תוספת זו אפשרית גם לאלו שכבר מטופלים בשיטת בזאל-פלוס או בזאל-בולוס, אך מצריכה מעקב הדוק יותר אחר ערכי הגלוקוז.
חשוב לזכור - הטיפול באינסולין בסוכרת מסוג 2
- חלק גדול מחולי הסוכרת מסוג 2 יזדקקו לטיפול באינסולין במהלך מחלתם כדי לשמור על האיזון הגליקמי
- קיים איחור של 3–7 שנים בהתחלת הטיפול באינסולין. הסיבה העיקרית לדחיית הטיפול באינסולין, למרות כישלון הטיפול התרופתי, היא התנגדות פסיכולוגית לאינסולין (Psychological insulin Resistance ,PIR), הן מצד החולים והן מצד הצוות המטפל
- התוויות להוספת טיפול באינסולין: יעדי הטיפול לא הושגו באמצעות טיפול פומי +/- אנלוגים ל-1-GLP, קיימות התוויות נגד לטיפול תרופתי (אי ספיקת כליות, שחמת הכבד), לצורך תיקון היפרגלקמיה קיצונית (300<Glucose מיליגרם אחוז, A1c מעל 10 אחוזים), בכל שלב של מחלת הסוכרת
- בבחירת הטיפול יש להפעיל שיקולים כמו: מה הם יעדי האיזון המותאמים למטופל? מה יהיה הטיפול היעיל ביותר מבחינת איזון? איזה טיפול נוח ופשוט יותר למטופל? איזה טיפול יגרום פחות לעלייה במשקל ולפחות היפוגליקמיה?
- בשלב הראשון, הטיפול הפשוט ביותר הוא התחלת טיפול באינסולין בזאלי. אינסולין טוג׳או ואינסולין טרגלודק הם אנלוגים ארוכי טווח יותר מלנטוס ולבמיר וקשורים בהפחתה של אירועי היפוגליקמיה
- בשיטת הטיפול באינסולין בזאלי ניתן אינסולין ארוך טווח בזריקה אחת פעם ביום, לרוב לפני השינה או בבוקר. המטופל בודק את רמת הסוכר בבוקר וממשיך לעלות כל מספר ימים במינון האינסולין, לפי אלגוריתם שניתן לו, עד השגת ערכי גלוקוז בוקר סביב 100 מיליגרם אחוז או לפי היעד האישי שנקבע לו
- יתרונות השימוש באינסולין בזאלי: התחלת טיפול קלה למטופל ולמטפל, עלייה פחותה במשקל בהשוואה לשיטות טיפול אחרות, ניטור פשוט - בדיקת גלוקוז פעם ביום בבוקר בלבד, השימוש באנלוגים הארוכים החדשים כרוך בפחות אירועי היפוגליקמיה
- אפשרויות טיפול אחרות באינסולין הן באמצעות תערובות אינסולין מוכנות (PreMix), הוספת אינסולין קצר טווח פעם ביום (Basal Plus BP) או הוספת אינסולין קצר טווח לכל ארוחה (Basal Bolus). לכל אחת מהשיטות הללו יתרונות וחסרונות. העיקרון המנחה בבחירת הטיפול הוא אינדיבידואליזציה - התאמת הטיפול באופן פרטני למטופל
- תערובת מוכנה של אינסולין עם אנלוג לרצפטור 1-Fixed ration combination) GLP) היא שילוב יעיל לאנשים שלא הגיעו ליעד בשימוש נפרד באחד מהמרכיבים או במטופלים עם A1c גבוה. השילוב כרוך בפחות אירועי היפוגליקמיה ופחות עלייה במשקל
- תוספת לטיפול באינסולין של אנלוג לרצפטור ל-1-GLP יכולה להוות חלופה טובה לתוספת אינסולין פרנדיאלית עם פחות תופעות לוואי של היפוגליקמיה ועלייה במשקל
ביבליוגרפיה
- ↑ Rosenstock J, Bajaj HS, Janez A, Silver R, Begtrup K, Hansen MV, et al. Once-Weekly Insulin for Type 2 Diabetes without Previous Insulin Treatment. N Engl J Med. 2020 Nov 26;383(22):2107-2116
- ↑ 2.0 2.1 Basal insulin and cardiovascular and other outcomes in dysglycemia. ORIGIN Trial Investigators, Gerstein HC, Bosch J, Dage- nais GR et al. N Engl J Med. 2012 Jul 26;367(4):319-28
- ↑ The burden of treatment failure in type 2 diabetes. Brown JB, Nichols GA, Perry A. Diabetes Care. 2004 Jul;27(7):1535-40
- ↑ Blonde L, Merilainen M, Karwe V, Raskin P. TITRATE Study Group Patient-directed titration for achieving glycaemic goals using a once-daily basal insulin analogue: an assessment of two different.... Diabetes Obes Metab. 2009
- ↑ 5.0 5.1 5.2 American Diabetes Association: Standards of Medical Care in Diabetes—2021. Diabetes Care 2021;44(Suppl. 1)
- ↑ 6.0 6.1 Management of Hyperglycemia in Type 2 Diabetes, 2018. A Consensus Report by the American Diabetes Associ- ation (ADA) and the European Association for the Study of Diabetes (EASD). Davies MJ, D'Alessio DA et al Diabetes Care. 2018 Dec;41(12):2669-2701
- ↑ Management of hyperglycaemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Associa- tion (ADA) and the European Association for the Study of Diabetes (EASD). Davies MJ, D'Alessio DA et al Diabetologia. 2018 Dec;61(12):2461-2498
- ↑ Insulin-based versus Triple Oral Therapy for Newly Diagnosed Type 2 Diabetes: Which is better? Diabetes Care. 2009,32(10):1789-1795
- ↑ Effect of intensive insulin therapy on beta cell function and glycaemic control in patients with newly diagnosed type 2 diabetes: a multicentre randomized parallel-group trial. Weng J, Li Y, Xu W et al. Lancet 2008; 371:1753-1760
- ↑ Short-term intensive insulin therapy could be the preferred option for new onset Type 2 diabetes mellitus patients with HbA1c>9. Weng J. J Diabetes. 2017 Oct;9(10):890-893
- ↑ Ahlqvist E, Storm P, Karajamaki A, Martinell M, Dorkhan M, Carlsson A, et al. Novel subgroups of adult-onset diabetes and their association with outcomes: a data-driven cluster analysis of six variables. Lancet Diabetes Endocrinol. 2018 Mar 5;6(5):361-369
- ↑ Hypoglycaemia risk with insulin degludec compared with insulin glargine in type 2 and type 1 diabetes: a pre-planned meta-analysis of phase 3 trials. Ratner et al, Diabetes Obes Metab. Feb 2013; 15(2): 175-184
- ↑ Owens DR etal. Diab. Metab. Res. Rev. 2014; 30:104-119
- ↑ Rosenstock J, Cheng A, Ritzel R, Bosnyak Z.... differences testing insulin glargine 300 units/mL versus insulin degludec 100 units/mL in insulin-naive type 2 diabetes: the randomized head-to-head BRIGHT trial. Diabetes .... 2018
- ↑ Glimepiride combined with morning insulin glargine, bedtime neutral protamine hagedorn insulin, or bedtime insulin glargine in patients with type 2 diabetes. A randomized, controlled trial. Fritsche A, Schweitzer MA, Haring HU; 4001 Study Group. Ann Intern Med. 2003 Jun 17;138(12):952-9
- ↑ Cowart K, Updike WH, Pathak R. Prevalence of and Characteristics Associated With Overbasalization Among Patients With Type 2 Diabetes Using Basal Insulin: A Cross-Sectional Study. Clin Diabetes. 2021 Apr;39(2):173-175
- ↑ The treat-to-target trial: randomized addition of glargine or human NPH insulin to oral therapy of type 2 diabetic patients. Riddle MC, Rosenstock J, Gerich J; Insulin Glargine 4002 Study Investigators. Diabetes Care. 2003 Nov;26(11)3080-6
- ↑ Once-daily basal insulin glargine versus thrice-daily prandial insulin lispro in people with type 2 diabetes on oral hypogly- caemic agents (APOLLO): an open randomised controlled trial.Bretzel RG, Nuber U, Landgraf W, Owens DR, Bradley C, Linn T Lancet. 2008 Mar 29;371 (9618):!073-84
- ↑ Combining Incretin-Based Therapies with Insulin, Jiten Vora, Diabetes Care VOLUME 36, SUPPLEMENT 2, AUGUST 2013
- ↑ Rosenstock J, etal. Diabete. 2013; (suppl 1); pl 102
- ↑ Advancing Basal Insulin Replacement in Type 2 Diabetes Inadequately Controlled With Insulin Glargine Plus Oral Agents: A Comparison of Adding Al big I utid e, a Weekly GLP-1 Receptor Agonist, Versus Thrice-Daily Prandial Insulin Lispro. Rosenstock et al, Diabetes Care 2014 Aug;37(8):2317-25
- ↑ A meta-analysis comparing clinical effects of short- or long-acting GLP-1 receptor agonists versus insulin treatment from head-to-head studies in type 2 diabetic patients. Abd El Aziz MS1 et al Diabetes Obes Metab. 2017 Feb;19(2):2l6-227
- ↑ AACE Comprehensive management algorithm. Garber et al. Endocr Pract. 2013;19 (Suppl l):l-48
המידע שבדף זה נכתב על ידי
- ד"ר ענת צור, מנהלת המחלקה האנדוקרינית, שרותי בריאות כללית, ירושלים
- פרופסור נעים שחאדה, מנהל המכון לאנדוקרינולוגיה, סוכרת ומטבוליזם, רמב"ם - הקריה הרפואית לבריאות האדם והפקולטה לרפואה, הטכניון, חיפה. נשיא האגודה הישראלית לסוכרת
- ד"ר ליאת ברזילי-יוסף, מרכז רפואי מאיר, כפר סבא והפקולטה לרפואה, אוניברסיטת תל-אביב


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק