יתר לחץ דם בילדים ובצעירים
יתר לחץ דם - הנחיה קלינית
מאת פרופסור אהוד גרוסמן, ד"ר סוהיר אסדי, ד"ר שוקי לשם, פרופסור עדי לייבה
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
|
| ||
|---|---|---|
| יתר לחץ דם – אבחנה, טיפול ואיזון פרק 11: יתר לחץ דם בילדים ובצעירים | ||
| ||
| הוועדה המקצועית | האיגוד הישראלי לנפרולוגיה ויתר לחץ דם; החברה ליתר לחץ דם בישראל; האיגוד הישראלי לרפואה פנימית; האיגוד הקרדיולוגי בישראל; האיגוד הישראלי למחלות ילדים; איגוד רופאי המשפחה בישראל; האגודה הישראלית לאנדוקרינולוגיה | |
| עריכה | ד"ר זאב קציר וד"ר דני לוטן | |
| תחום | נפרולוגיה ויתר לחץ דם | |
| תאריך פרסום | ינואר 2019 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – יתר לחץ דם מערכתי
מבוא
התחלואה המקושרת ליתר לחץ דם במבוגרים (אוטם שריר הלב, שבץ, אי ספיקת לב, מחלת כלי דם היקפיים, רטינופתיה, ומחלת כליות כרונית), הוכחה כמושפעת מהופעת יתר לחץ דם בגיל הילדות והנערות. תחלואה זו ניתנת להפחתה בעזרת טיפול תואם[1]. יתרה מזאת, קיימת עקיבה (Tracking) של יתר לחץ דם מגיל ילדות לגיל המבוגר - ילד היפרטנסיבי יהיה מבוגר היפרטנסיבי[2][3]. בדומה למבוגרים, נמצאה השפעה מיטיבה למספר גורמים ברי־שינוי: אורח חיים בריא ומשקל גוף תואם[2][4]. מכאן החשיבות לאבחון מוקדם של יתר לחץ דם וטיפול כוללני.
שכיחות יתר לחץ דם בילדים ובמתבגרים
בארצות הברית, אצל כ-3.5% מהילדים והמתבגרים נמצא "יתר לחץ דם קליני", ערך מעל אחוזון 95 (הגדרה שהחליפה את המונח True hypertension) ול־3.5%־2.2 נמדד "לחץ דם גבוה מתמיד" (Persistent high blood pressure, הגדרה שהחליפה את Pre hypertension, כלומר לחץ דם בין אחוזון 90 ל־95)[5].
באירופה, נעים המספרים בין 3%-12.2 בעבודות משווייץ[6] הונגריה[7] פולין[8] טורקיה[9] ופורטוגל[10]. בעבודה נוספת, מגרמניה ושווייץ, נבדקו 58,000 ילדים ומתבגרים עם משקל יתר ואצלם נמצאה שכיחות יתר לחץ דם ב־22% [11].
בישראל, מרבית העבודות שפורסמו עוסקות במשקל יתר, השמנה וטרום יתר לחץ דם. במחקר מהמרכז הרפואי "שניידר", מצאו נוסינוביץ' וחבריו יתר לחץ דם ב־0.8 אחוז מהנבדקים בגילאי 13–17 שנה, עם זיקה ברורה למשקל יתר ולהשמנה[12][13].
חלק מהנתונים שסוכמו, מראים על שכיחות פי 2.0-1.5 של יתר לחץ דם בבנים בהשוואה לבנות, בכל טווחי הגילים.
בכל העבודות המיוצגות לעיל בולט פיזור גדול בתוצאות, הנובע מאי אחידות בשיטות המדידה, בטווח הגילים, במספר המדידות ובמספר הביקורים בהם בוצעו המדידות.
כתוצאה מעדכון ההגדרות בהנחיות האמריקאיות והאירופאיות, כפי שיפורט להלן, ניתן להניח שגם שיעור השכיחויות שתואר לעיל, ישתנה.
הגדרות
הבסיס להגדרת הערכים התקינים והחריגים של לחץ דם בילד ובמתבגר, עם ההשלכות הטיפוליות, מושתת על נתונים התפתחותיים: גיל, מגדר, גובה ומשקל. זאת בשונה מהגישה ליתר לחץ דם במבוגר, אצלו גורמי סיכון כגון מחלות קרדיווסקולריות ואירועים מוחיים הם בעלי משקל רב ובאים לידי ביטוי בהגדרות ובטיפול המתחייב מהן.
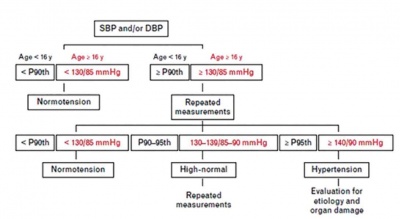
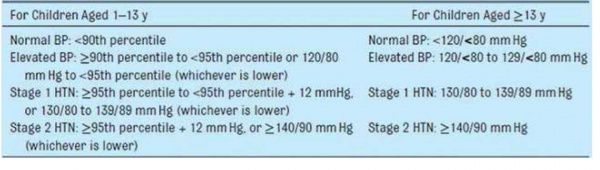
בהנחיות האירופאיות ישנה חלוקה לעד ומעבר לגיל 16 שנים במדדים להצבת גבול יתר לחץ דם לפי ערכים מוחלטים ולא לפי אחוזונים ובהנחיות האמריקאיות מופיע גיל 13 שנים כגיל השינוי, כמתואר באיור 1 וטבלה מס' 1[14][15].
המונח הקודם, קדם יתר לחץ דם, (Pre hypertension) מופיע באירופה כ"לחץ דם תקין־גבוה" (High normal BP) ובארצות הברית כ"לחץ דם מורם" ( Elevated BP). אנו ממליצים לציין את טווח האחוזונים 95%־90% כ"לחץ דם גבולי", ומתחת לכך להשתמש במונח "לחץ דם תקין".
גבולות ערכי לחץ הדם בכל קטגוריה, עודכנו מאז ההנחיות הקודמות. נוספו להן, מלבד האחוזונים, גם סף ערכי מדידת לחץ דם, כמתואר לעיל.
הדרך הפרקטית המועדפת היא להסתמך על טבלאות האחוזונים המופיעות בהנחיות מארצות הברית ואירופה. אלו סוכמו באופן נוח וידידותי, בהנחיות הישראליות המפורטות שיצאו בשנת 2016 בשם האיגוד הישראלי לרפואת ילדים (פרופ' לנדאו, פרופ' דוידוביץ', פרופ' הרשקוביץ, ד"ר בר־דוד וד"ר דגן). הן מוטמעות בתוכנות מחשב בחלק ממרפאות הקהילה. יתר לחץ דם שלב 1 ושלב 2, מקבל תוקף שונה מתחת ומעל גיל 13 (ארצות הברית) ו־16 (אירופה), שינוי קל מההנחיות הקודמות, כפי שמופיע בטבלה מס' 1.
- המלצתנו לגבי "גיל המעבר" להגדרות חומרת לחץ הדם, היא 13 שנים. עבור נערים בגילאי 13–18 נשתמש בערכים המקובלים בבוגרים עבור לחץ דם "תקין", "גבולי", "יתר לחץ דם דרגה 1" ו"יתר לחץ דם דרגה 2".
אם אובחן לפי ההגדרות, יתר לחץ דם קליני או לחץ דם מורם, יש לאמת את האבחנה על פי השוואה לאחוזוני לחץ דם כפי שמופיעים בטבלאות המקוריות בסיכום ההנחיות האמריקאיות שהאירופאיות גם הן מסתמכות עליהן[5]. הן מובאות בנספחים מס' 3 ו־4. גם טבלאות אלו שונו קלות מאז ההנחיות הקודמות והטמיעו את החלוקה לפי החומרה כפי שמופיעה בטבלה מס' 1, לעיל. הן עברו בספטמבר 2018 סקירה נוספת שהראתה את תקפותן הגבוהה מבחינה סטטיסטית[15].
הגדרות לחץ דם בילודים פורסמו בשנת 6ו20 על ידי הוועדה להנחיות קליניות בילודים בארצות הברית. נושא יתר לחץ דם בילודים וביחידות טיפול מיוחד בילוד, הוא מעבר ליריעה של מסמך זה[16][17].
פתוגנזה
- יתר לחץ דם ראשוני ושניוני
ככל שהתרבו בדיקות סקר ליתר לחץ דם בילדים ובמתבגרים, גברה ההכרה שיתר לחץ דם ראשוני שכיח יותר משניוני, גם בגיל הצעיר. הדבר בולט יותר עם עלית הגיל[18]. הגם שאין לכך אפיון מדויק באחוזים, הגיעו קבוצות העבודה בעולם למסקנה שילדים שהוגדרו עם יתר לחץ דם מגיל 6 שנים ומעלה, עם סיפור משפחתי של יתר לחץ דם, עם משקל יתר או השמנה, הם האפייניים כסובלים מיתר לחץ דם ראשוני. לילדים אלו אין הוראה לבצע בירור ליתר לחץ דם שניוני, אלא אם כן נמצאו אצלם פרטים באנמנזה או בבדיקה פיזיקאלית המחשידים לכך (טבלה מס' 2).
לא נמצא מתאם בין חומרת לחץ הדם והיותו שניוני[19]. למרות זאת, אנו ממליצים על בירור בכיוון שניוני, בדרגת חומרה גבוהה של יתר לחץ דם, כפי שמופיע בהנחיות האירופאיות (איור מס' 1).
- טבלה מס' 2 - דוגמאות לנתונים באנמנזה וממצאים בבדיקה פיזיקלית המרמזים ליתר לחץ דם שניוני או לפגיעה באברי מטרה, משנית ליתר לחץ דם
| מערכת בגוף | אנמנזה וממצאים בבדיקה גופנית | אטיולוגיה אפשרית ליתר לחץ דם |
|---|---|---|
| סימנים חיוניים | טכיקרדיה דופק חלש/לחץ דם נמוך בגפיים התחתונות |
היפרתירואידיזם פאוכרומוציטומה נויורובלסטומה קוארקטציה של האאורטה |
| עיניים | בלט עין שינויים ברשתית |
היפרתירואידיזם יתר לחץ דם חמור, יכול לרמז ליתר לחץ דם שניוני |
| א.א.ג. | היפרטרופיה של אדנואידים ושקדים נחירות |
הפרעות שינה עקב קשיי נשימה דום נשימה בשינה |
| גובה, משקל | איחור בגדילה השמנה (BMI גבוה) השמנת הגו (Trunkal obesity) |
כשל כליתי כרוני תסמונת עמידות לאינסולין תסמונת קושינג |
| ראש, פנים, צוואר | Elfin face פני ירח גויטר, הגדלת התירואיד צוואר קצר ורחב Webbed neck |
תסמונת Williams תסמונת קושינג היפרתירואידיזם תסמונת טרנר |
| עור | חיוורון, אודם מוגבר, הזעת יתר Acne, תשעורת יתר, Striae כתמי Cafe au Lait תופעות Adenoma sebaceum התעבות אפידרמיס בצוואר, בתי השחי, מפשעה, אקנתוזיס ניגריקנס Malar rash בלחיים |
פיאוכרומוציטומה תסמונת קושינג פגיעה מסטרואידים אנבוליים נוירופיברומטוזיס טוברוס סקלרוזיס סוכרת Type 2 לופוס סיסטמי (SLE) |
| חזה, לב | כאב בחזה, פעימות לב מודגשות, קוצר נשימה במאמץ מרווח גדול בין הפטמות אוושה לבבית סיסטולית |
קרדיומיופתיה, איסכמיה, אי ספיקת לב, פריקרדיטיס כחלק מלופוס תסמונת טרנר קוארקטציה של האאורטה |
| חזה, לב | חיכוך פריקרדיאלי הרמה של חוד הלב |
לופוס סיסטמי מחלת קולגן וסקולרית היפרטרופיה של חדר שמאל, סימן אפייני לפגיעה לבבית של יתר לחץ דם |
| בטן | גוש בבטן אוושה ברום הבטן או בשיפולי הבטן |
Wilm’s tumor נוירובלסטומה פיאוכרומוציטומה היצרות עורקי הכליות כליות פוליציסטיות הידרונפרוזיס כליה מעוותת מולטיציסטית |
| מערכת אורוגניטלית | אברי מין מעורבים (Ambigous genitalia), זכריות של אברי מין נקביים זהומים חוזרים בדרכי השתן רפלוקס וזיקו אורטרלי המטוריה, בצקת, חולשה טראומה בטנית |
היפרפלזיה מולדת של האדרנל מחלת כליה |
| גפיים | נפיחות במפרקים חולשת שרירים |
לופוס סיסטמי מחלת קולגן וסקולרית היפראלדוסטרוניזם Liddle syndrome |
| ממצאים נוירולוגים, חריגות מטבוליות | היפוקלמיה, כאב ראש, סחרחורת, פוליאוריה, נוקטוריה חולשת שרירים, היפוקלמיה |
רנינומה יתר לחץ דם מונוגני:Liddle syndrome, glucocorticoid) remediable aldosteronism, apparent (mineralocorticoid excess |
קבוצה ייחודית היא ילדים עם מסת נפרונים מופחתת: ילדים שנולדו עם כליה בודדת־מתפקדת וילדים בעלי משקל לידה נמוך מאד (VLBW), כולל פגים.
בבעלי כליה בודדת־מתפקדת מלידה, מתוארת בעבודות שונות שכיחות יתר לחץ דם ב־10% עד 38% [20]. בילדים שנולדו פגים, מתואר יתר לחץ דם בדרגת חומרה נמוכה, באלו שהדבקת פער הגדילה שלהם הייתה מתונה. בילדים־פגים שגדילתם הייתה מואצת, תואר יתר לחץ דם בדרגה גבוהה יותר[21].
במבוגרים צעירים עם משקל לידה נמוך מאד (VLBW) נמצא יתר לחץ דם ב־9% [22].
מדידה ואבחון של יתר לחץ דם
מכשיר המדידה יכול להיות אוסצילומטרי־אלקטרוני, או אוסקולטטורי עם כיול מדויק ובהתאמת המכשיר והשרוול לילד הנבדק. לנוכח גורמים סביבתיים, טכניים, אישיותיים ורגשיים בעלי השפעה על מדידת לחץ דם, גובשה בשנת 2005 הסכמה של תרגולת מדידה במטרה להפחית ככל שניתן את השפעות הרקע הנ"ל. זו מקובלת עד היום[5] ומצוטטת להלן:
- הילד יושב בחדר שקט במשך 5–3 דקות טרם המדידה. הישיבה היא עם תמיכת גב ורגליים על הרצפה לא בהצלבה ("אחת על השנייה")
- המדידה תתבצע בזרוע ימין באופן קבוע, במטרה להשוות עם הטבלאות הסטנדרטיות ולהימנע ממדידה נמוכה כזובה בזרוע שמאל, במקרים של קוארקטציה של אבי העורקים. הזרוע בגובה הלב, חשופה, נתמכת, ללא לבוש מעל שרוול המדידה. הנבדק והבודק לא מדברים בזמן המדידה.(מניסיון, בשונה מהנחיה זו, דיבור שקט עם הילד באופן לא אדנותי ועל נושאים מעולמו, מסייעים להפיג מתח ותורמים למהימנות הבדיקה)
- יש להשתמש בשרוול־מדידה במידה הנכונה. אורך השרוולית (החלק המתנפח), 100%-80% מהיקף הזרוע (נמדד בנקודת חצי־אורך הזרוע) ורוחבה לפחות 40% מהיקף הזרוע. בהיעדר שרוול במידה הנכונה, עדיף להשתמש בגדול יותר מאשר בקטן יותר, על מנת להקטין את טעות המדידה
- יבוצעו 3 מדידות בהפרש זמנים של 3 דקות ביניהן. לחץ הדם ייקבע כממוצע של שתי המדידות האחרונות
- במד לחץ דם אוסקולטטורי, פעמון הסטתוסקופ מונח בשקע האנטקוביטאלי, על העורק הברכיאלי. הגבול התחתון של שרוול המדידה, יהיה 3–2 ס"מ מעל השקע האנטקוביטאלי. השרוול ינופח עד ללחץ שלא יעלה על 20–30 מ"מ כספית מעל ללחץ של העלמות הדופק הרדיאלי. שחרור הלחץ בשרוול יתבצע בקצב של 3–2 מ"מ כספית לשנייה. הקול הראשון (קרוטקוף פאזה I) והקול האחרון (קרוטקוף פאזה V) הנשמעים, יקבעו כלחץ הדם הסיסטולי והדיאסטולי, בהתאמה. במקרה בו הקול נעלם בלחץ 0, יש לקבוע את הלחץ הדם הדיאסטולי בנקודת הלחץ בה הקול נחלש (קרוטקוף פאזה IV). לחליפין, ניתן לחזור על המדידה ולהפעיל פחות לחץ על הסטתוסקופ בשקע האנטקוביטאלי
- מדידת לחץ דם ברגל, תתבצע עם שרוול מדידה תואם. באופן תקין לחץ הדם הסיסטולי ברגל הוא גבוה ב־20%-10 לעומת המדידה בעורק הברכיאלי
תדירות בדיקת לחץ דם במרפאה
להלן, הנחיה העולה בקנה אחד עם ההמלצות האירופאיות, האמריקאיות והמציאות הישראלית:
מדידת לחץ דם תתבצע החל מגיל 3 שנים, בילדים ללא רקע חשד או הוכחה ליתר לחץ דם שניוני וללא גורמי סיכון: סיפור משפחתי, השמנה, מחלות רקע, פגות, טיפול תרופתי (טבלאות מס' 2, 3, 4):
- כחלק מהבדיקה הגופנית בכל ביקור בערכאה רפואית כלשהי
- תתבצע בגילאי 6, 10 ו־16 שנים באופן יזום, במסגרת מעקב בבתי הספר
- לילדים עם רקע וגורמי סיכון כמפורט לעיל
תתבצע מדידת לחץ דם בנוסף להנחיות אלו, מגיל מוקדם יותר ובתדירות של אחת לשנה.
- טבלה מס' 3 - תרופות בשימוש שכיח הקשורות בעלית לחץ דם בילדים
| תרופות ללא מרשם | נוגדי גודש במע' הנשימה, NSAID תוספי תזונה ושתייה עתירי קפאין ומלח |
| תרופות מרשם | אמפטמינים ונגזרותיהם לטיפול ב-ADHD גלולות למניעת היריון סטרואידים נוגדי דיכאון טריציקליים |
| סמים | קוקאין |
- טבלה מס' 4
- המצבים בהם המדידה תתחיל בגיל פחות מ-3 שנים ובתדירות מוגברת
|
ניטור לחץ דם במשך 24 שעות (Ambulatory blood pressure monitoring) ומדידה ביתית
יתרונות המדידה בשיטה זו בילדים ניתנות לסיכום בהמלצות לשימוש בה (טבלה מס' 5), הנובעות מניסיונן של קבוצות העבודה האירופאיות והאמריקאיות. הדגש הוא על ילדים עם לחץ דם מורם, דרגה 1 של יתר לחץ דם, סוכרת, השמנה, מחלת כליה כרונית, לחץ דם של חלוק־לבן ולחץ דם ממוסך. שתי הקטגוריות האחרונות זהות בהגדרתן לאלו של המבוגרים[5][14]. ניטור 24 שעות נמצא יעיל מגיל 5 שנים ומעלה ודורש פרשנות מקצועית של התוצאות, על ידי רופא מומחה ביתר לחץ דם בילדים.
נמצא כי גם למדידה הביתית הרגילה, יתרון כמעט זהה לזה של ניטור 24 שעות, על פני הבדיקה במרפאה במצבים ייחודיים אלו[23]
כדי להשיג אמינות בתוצאות המדידה הביתית, נדרשים מיומנות באופן המדידה, ביצוע 3–4 ימים לפחות ופיזור לבוקר וערב[14].
- טבלה מס' 5 - המלצות לניטור לחץ דם 24 שעות
|
טיפול
ילד עם לחץ דם גבולי ויתר לחץ דם שלב 1, יטופל על ידי שינוי באורח החיים, והדרכה תזונתית להורדה במשקל במידת הצורך. "הרכב תזונתי בגישה לעצירת לחץ דם" (DASH: diatetic approach to stop hypertension) עבר התאמה לילדים ומושתת על ריבוי פירות וירקות, חיטה מלאה, הגבלה במלח והכללת דגים בתפריט[24][25][26].
אם לא הושגה תגובה לטיפול הלא תרופתי, יוחל בטיפול חד תרופתי. עקרונות הטיפול, על פי הרקע הקליני הפיזיולוגי והפתופיזיולוגי.
דוגמאות: ילד הסובל מסוכרת עם מיקרואלבומינוריה, או כשל כליתי כרוני ופרוטאינוריה, הטיפול המתאים יהיה חוסמי ACE או ARB. טיפול הבחירה ליתר לחץ דם המלווה במיגרנה, או המופיע אחרי תיקון קוארקטציה של האאורטה, יהיה חוסם ביתא או חוסם תעלות סידן.
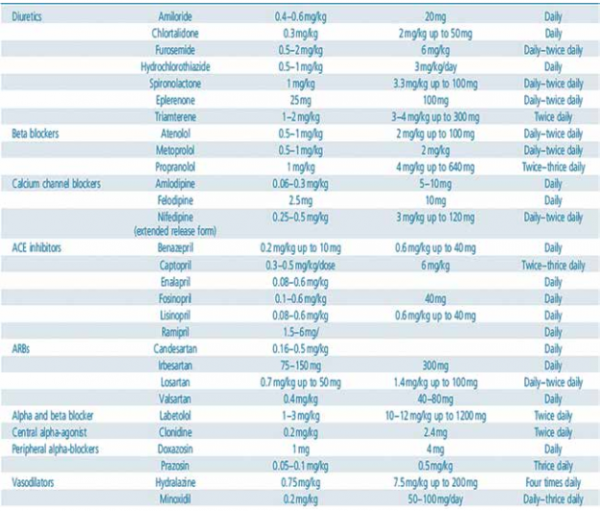
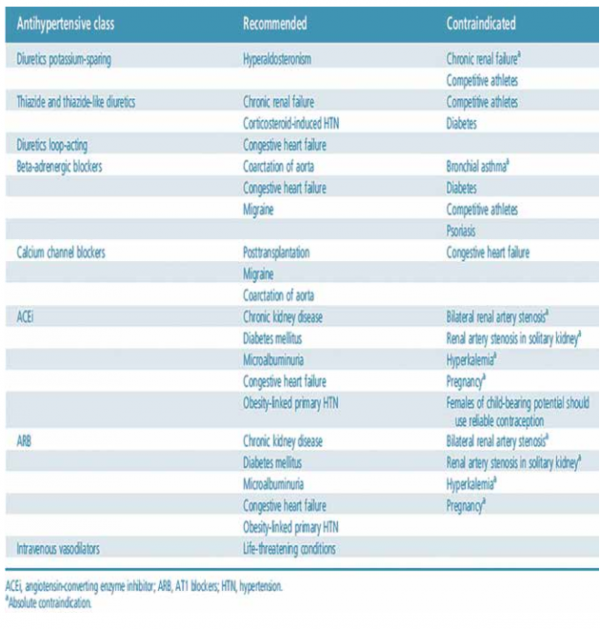
תרופה משתנת תהיה יעילה ליתר לחץ דם כתוצאה מסטרואידים אך לא מתאימה לנער העוסק באתלטיקה תחרותית, עקב הפגיעה במילוי העלייתי ותפוקת הלב כתוצאה מהפחתת נפח נוזלי הגוף. מינוני התרופות העיקריות, השיקולים לבחירתן ולהוראות נגד, מותאמים מההמלצות האירופאיות[14] מוצגים בנספחים מס' 6 ו־7.
הוכחה בטיחות ויעילות של Valsartan בילדים בגילאי 6–17 שנים.
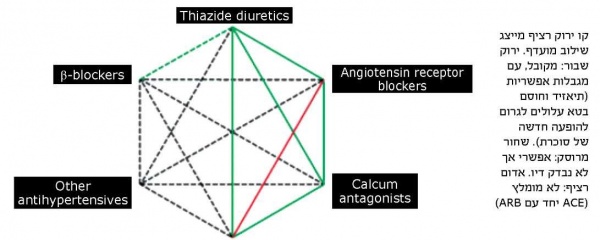
טיפול בשילוב מספר תרופות, יינתן במדה ולא הושג איזון בלחץ הדם לפי המדדים והערכים שתוארו לעיל כחוסר תגובה לטיפול, במינון מרבי של תרופה אחת המתאימה למצב הפתופיזיולוגי. אין מידע מוכח אודות שילוב תרופתי ביתר לחץ דם בילדים ועל כן הותאמה ההמלצה לשילוב תרופתי במבוגרים משנת 2013[27], כפי שמובאת באיור מס' 2.
לגבי חלק מהתרופות קיים מידע לגבי טיפול ביתר לחץ דם באם בתקופת ההנקה. בעיקרון, תרופות הידרופיליות, בסיסיות, בעלות משקל מולקולרי גבוה וקשורות לחלבון, מופרשות פחות בחלב האם. רשימה של תרופות בטוחות בהנקה מופיעה בנספח מספר 8.
הדמיה ובדיקות עזר בעת החלטה על טיפול
אקו לב מומלץ לפני התחלת טיפול תרופתי ואחת ל־12-6 חדשים כמעקב. אק"ג לא מומלץ כבדיקת מעקב או אבחון של היפרטרופיה של חדר שמאל בילדים[5].
בחשד להיצרות עורקי הכליה, אולטרה סאונד דופלר כפעולה לא פולשנית, מומלצת מגיל 8 שנים ומעלה. MRA או CTA עדיפים על אנגיוגרפיה ברב המצבים ומספיקים לאבחנה. מיפוי כליות פחות אינפורמטיבי[5]. בדיקה לפעילות רנין בפלזמה ורמת אלדוסטרון צריכות להקדים את הבירור ההדמייתי. בדיקות אילו הן אבחנתיות בפתוגנזה הקשורה למחלות מונוגניות. בתסמונת לידל, תסמונת גורדון, היפרפלזיה של האדרנל, פסיאודו היפר אלדוסטרוניזם, שם הן נמוכות. לעומת זאת, בהיפר אלדוסטרוניזם משפחתי, רמת אלדוסטרון גבוהה ופעילות רנין בפלזמה נמוכה. סיכום של ההמלצות לבירור אבחנתי לפני טיפול, של יתר לחץ דם שניוני בילדים ומתבגרים מובא בטבלה מס' 6.
- טבלה מס' 6 - בדיקות לאבחנה של סיבות ליתר לחץ דם שניוני
| כשל כלייתי כרוני | בדיקת שתן לחלבון ובדיקה מיקרוסקופית מלאה בדיקת דם לתפקוד הכליות ואלקטרוליטים אולטרה סאונד בטן |
| יתר לחץ דם רנו- ואסקולרי | אולטרה סאונד דופלר כליות MRI - אנגיוגרפי / CT-angiography אנגיוגרפיה, במצבי ספק בתוצאות ההדמיה הנ"ל מיפוי כליות, אם אין אפשרות להדמיה אחרת, כמתואר פעילות רנין בפלזמה, כבדיקה משלימה, לא במקום הדמיה |
| פיאוכרומוציטומה ופרה-גנגליומה | קטכול־אמינים ומטה נפרינים בפלזמה ובאיסוף שתן 24 שעות MRI מיפוי (MIBG) i23ו metaiodobenzylguanidine |
| אלדוסטרוניזם ראשוני | פעילות רנין בפלזמה (PRA) ורמת אלדוסטרון בפלזמה |
| סינדרום קושינג | רמות קורטיזול ו-ACTH בפלזמה, קורטיזול חפשי בשתן מאיסוף 24 שעות |
| קוארקטציה של האאורטה | צילום חזה אקו לב MRI -אנגיוגרפיה אאורטוגרפיה |
| יתר לחץ דם תורשתי-מנדליאני | פעילות רנין ורמת אלדוסטרון בסרום, רמות מטאבוליטים של סטרואידים, בדיקת DNA |
| יתר לחץ דם בהשראת תרופות | סיפור אנמנסטי/רמות בדם: ליקוריס, גלולות למניעת היריון, סטרואידים, הורמונים אנבוליים, NSAIDS, תכשירים סימפטומימטיים, אריתרופויאטין, ציקלוספורין, טקרולימוס, קוקאין |
| פעילות יתר של בלוטת התריס | TSH, T3, T4 |
| היפרפלזיה מולדת של האדרנל | רמות בפלזמה של: דה־אוקסי קורטיקוסטרון, קורטיקוסטרון, 18 ־ הידרוקסי־ קורטיקוסטרון, 18 הידרוקסי דה־אוקסי קורטיקוסטרון, 11 דה־אוקסיקורטיזול |
להלן תרשים זרימה לאבחון וטיפול ביתר לחץ דם עם רקע תורשתי, בילדים ומתבגרים שבירור ראשוני העלה רמזים לכך, לפי איור מס' 1 טבלה מס' 1. (איור מס' 3). סיכום של כל המידע הגנטי כמקור ליתר לחץ דם, עם השלכות טיפוליות, פורסם על ידי קבוצה בריטית[28].
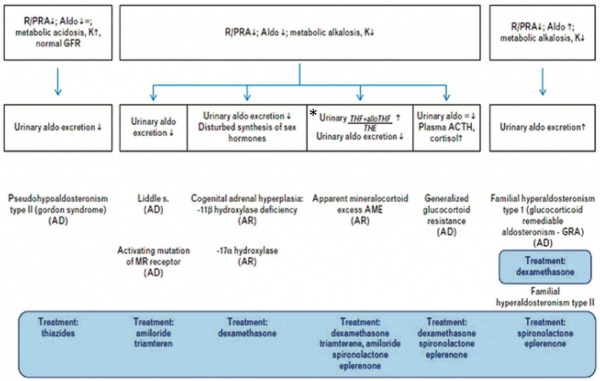
השטח המוצלל מפרט את הטיפול המומלץ
מקרא:
ACTH: הורמון אדרנוקורטיקוטרופי
AD: אוטוזומלי דומיננטי
AR: אוטוזומלי רצסיבי,
Aldo: אלדוסטרון
GFR: שיעור הסינון הגלומרולרי
GRA: אלדוסטרוניזם הניתן לתיקון על ידי מתן סטרואידים גלוקוקורטיקואידים
PRA: פעילות רנין בפלזמה
R: רנין
THE: טטרה-הידרוקורטיזון
THF: טטרה-הידרוקורטיזול
alloTHF: אלו-טטרה-הידרוקורטיזול
(*)הערך התקין: פחות מ 1.3. במצב של עודף מינרלוקורטיקואיד שאינו אלדוסטרון, AME, הערך יהיה פי 5–10 יותר מהתקין.
מעקב
- לרוב הילדים עם יתר לחץ דם, בתלות בסיבות והרקע, מומלץ מעקב תקופתי לאורך שנים ולעיתים קרובות לכל החיים. מומלצים עידוד והדרכה למדידת לחץ דם בבית
- בילדים עם כשל כלייתי כרוני או סוכרת, מומלץ לבצע ניטור לחץ דם אמבולטורי 24 שעות כל 6–12 חדשים, לשלילת יתר לחץ דם לילי
- לילדים עם היפרטרופיה של חדר שמאל או שליטה לא מספקת על לחץ הדם, מומלצת הערכה קרדיאלית כל 6 חודשים לפחות, המתבססת על בדיקת קרדיולוג ואקו לב. אק"ג לא מומלץ כבדיקת מעקב
- במצבי יתר לחץ דם עמיד לטיפול וקשה לשליטה, מומלצת בדיקת קרקעית העיניים אחת לשנה לפחות. בילדים ללא פגיעות אברי מטרה ושלחץ דמם נשלט, בדיקה זו יכולה להיערך במרווחים גדולים יותר, לפי שיקול הרופא המטפל, לאפשרות של הופעת פגיעות חדשות באברי מטרה
- מומלצות בדיקה ביוכימית כללית בדם ובדיקת שתן לחלבון, במטופלים תרופתית ובסובלים מכשל כלייתי כרוני גם אם לא מטופלים תרופתית[5]
- אין המלצה לבדיקת מיקרואלבומינוריה כבסיס וכמעקב בילדים ומתבגרים עם יתר לחץ דם ראשוני[5]
סיכום
לגילוי אבחון וטיפול תואם של יתר לחץ דם בילדים ומתבגרים, ישנן השלכות כבדות משקל, מעבר לתרומה לבריאותם רק בגיל הצעיר. לנוכח זאת, בולט הפער במידע מוצק המבוסס על מחקרים רחבי היקף, בהשוואה למצב במבוגרים.
הנושאים העיקריים בהם קיים פער ידע:
- מיכשור אוסצילומטרי מדויק, מיומנות של מדידות בבית וניטור 24 שעות
- תופעת החלוק הלבן, יתר לחץ דם ממוסך ויתר לחץ דם לילי
- גילוי מוקדם של סיכון גבוה לפגיעה באברי מטרה (כגון מיקרואלבומינוריה, התחלת היפרטרופיה של חדר שמאל) וכמתחייב מכך: הזמן האופטימלי להתחלת טיפול תרופתי, ערכי מטרה לאיזון לחץ הדם והגברת המעקב
- מידע תרופתי: יתרונות וחסרונות כולל תופעות לוואי של כל תרופה, מינונים
הקטנת הפער הזה ומתן מענה מבוסס־מחקרים לכמה שיותר מהסוגיות הנ"ל, מהווים את האתגר בנושא יתר לחץ דם בילדים ומתבגרים, לשנים הבאות.
נספחים
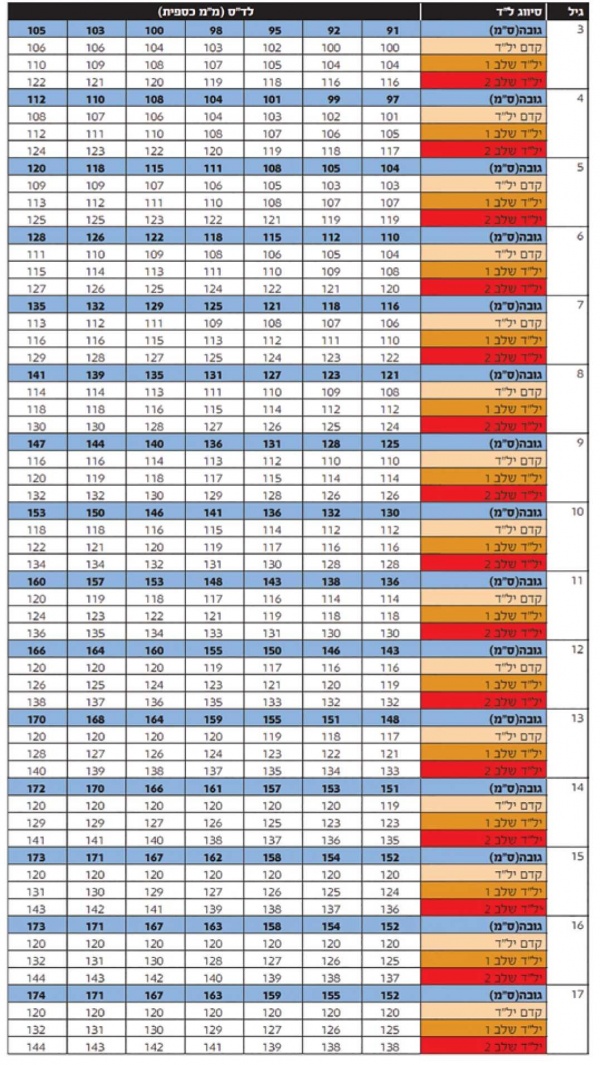
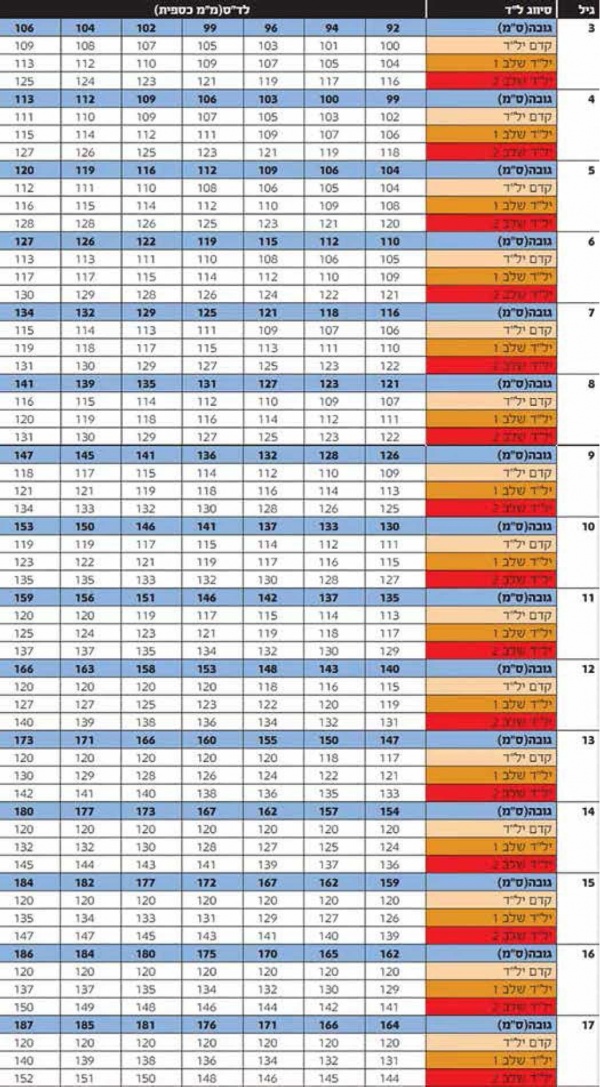
נספח מס' 1 - יתר לחץ דם סיסטולי לדרגותיו בבנות, לפי גיל וגובה
נספח מס' 2 - יתר לחץ דם סיסטולי לדרגותיו בבנים, לפי גיל וגובה
נספח מס' 3 - ערכי לחץ דם סיסטולי ודיאסטולי בבנים, באחוזונים לפי גיל וגובה
נספח מס' 4 - ערכי לחץ דם סיסטולי ודיאסטולי בבנות באחוזונים, לפי גיל וגובה
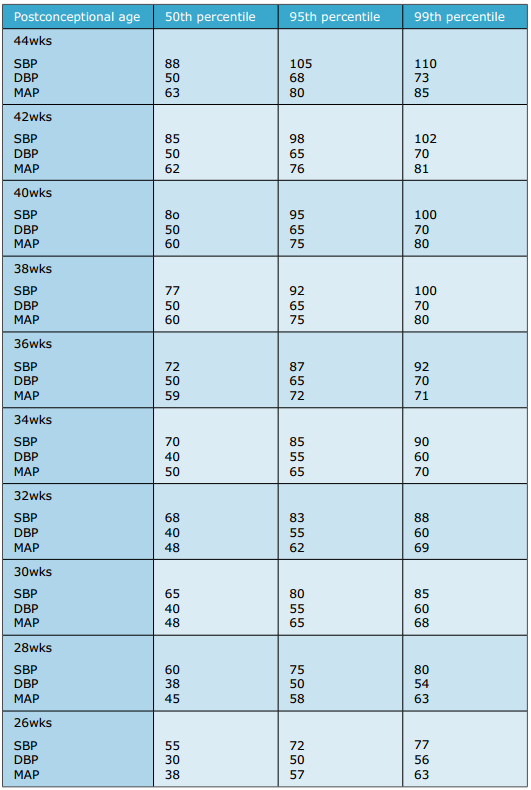
נספח מס' 5 - לחץ דם סיסטולי (SBP), דיאסטולי (DBP) ועורקי ממוצע (MAP) בילודים בריאים בגיל מעל שבועיים, לפי גיל מותאם לשבועות ההיריון (Postconceptual age), מ 26 ל 44 שבועות
נספח מס' 6 - מינוני התרופות העיקריות לטיפול ביתר לחץ דם בילדים, לפי קבוצות
נספח מס' 7 - הוראה והוראת נגד לתרופה בטיפול ביתר לחץ דם, לפי מצב קליני ומחלת רקע
נספח מס' 8 - תרופות בטוחות לטיפול ביתר לחץ דם בזמן הנקה
| קפטופריל, אנלפריל | מעכבי ACE |
| הידרלזין, מינוקסידיל, אלדומין | מרחיבי כלי דם ישירים ואגוניסטים סימפטטיים מרכזיים |
| ניפדיפין, דילטיאזם, וראפאמיל | חוסמי תעלות סידן |
| לבטלול, דרלין | חוסמי ביתא, חוסמי אלפא |
| אלדקטון, הידרוכלורותיאזיד | משתנים (ככלל פחות מומלצים בהנקה, מפחיתים הפרשת חלב) |
ביבליוגרפיה
- ↑ Litwin M, Niemirska A, Sladowska-Kozlowska J, et al. Regression of target organ damage in children and adolescents with primary hypertension. Pediatr Nephrol. 2010;25(12): 2489-2499.
- ↑ 2.0 2.1 Kelly RK, Thomson R, Smith KJ et al. Factors affecting tracking of blood pressure from childhood to adulthood: the childhood determinants of adult health study J Pediatr 2015;167: 1422-28
- ↑ Chen X, Wang Y. tracking of blood pressure from childhood to adulthood. A systematic review and meta-regression analysis. Circulation. 2008;117: 3171-3180
- ↑ Dionne JM, Harris KC, Benoit G, et al. Hypertension Canada's 2017 Guidelines for the Diagnosis, Assessment, Prevention, and Treatment of Pediatric Hypertension. Hypertension Canada Guideline Committee. Can J Cardiol. 2017 May;33(5): 577-585
- ↑ 5.0 5.1 5.2 5.3 5.4 5.5 5.6 5.7 5.8 Flynn JT, Kaelber DC, Baker-Smith CM et al. Clinical cractice guideline for screening and management of high blood pressure in children and adolescents Subcommittee on screening and management of high blood pressure in children. Pediatrics.2017;140(3): 1-72
- ↑ Chiolero A, Cachat F, Burnier M,et al. Prevalence of hypertension in schoolchildren based on repeated measurements and association with overweight. J Hypertens 2007; 25:2209-2217
- ↑ Katona E', Zri'nyi M, Lengyel S, et al. The prevalence of adolescent hypertension in Hungary - the Debrecen hypertension study. Blood Press 2011; 20: 134-139
- ↑ Ostrowska-Nawarycz L, Nawarycz T. Prevalence of excessive bodyweight and high blood pressure in children and adolescents in the city of Lo'dz'. Kardiol Pol 2007; 65: 1079-1087
- ↑ Akgun C, Dogan M, Akbayram S, et al.The incidence of asymptomatic hypertension in school children. J Nippon Med Sch 2010; 77: 160-165
- ↑ Maldonado J, Pereira T,et al. An approach of hypertension prevalence in a sample of 5381 Portuguese children and adolescents. The AVELEIRA registry. "Hypertension in children. Blood Press 2011; 20:153-157.
- ↑ 1Flechtner-Mors M, Neuhauser H, Reinehr T, et al. APV initiative and the BMBF Competence Network Obesity. Blood pressure in 57,915 pediatric patients who are overweight or obese based on five reference systems. Am J Cardiol 2015;115: 1587-1594
- ↑ Landau D, Davidovitch M, Hershkovitz E, et al, Diagnosis, evaluation and treatment of hypertension in children and adolescents. Clinical guidelines. on behalf of the Israeli Associations of: Pediatrics, Pediatric Nephrology, Pediatric Endocrinology,Cmmunity Pediatrics and Pediatric Cardiology. The Israeli Medical Association publication, 2016
- ↑ Nussinovitch N, Elishkevitz K, Rosenthal T,et al. Screening for hypertension in high school. Clin Pediatr 2005; 44: 711-4
- ↑ 14.0 14.1 14.2 14.3 14.4 Lurbea E, Agabiti-Roseic E, Kennedy Cruickshank J, et al. 2016 European Society ofHypertension guidelines for the management of high blood pressure in children and adolescents. J Hypertens 2016; 34(1): 1-34
- ↑ 15.0 15.1 Khoury M, Madsen N. Screening and Management of High Blood Pressure in Children and Adolescents. JAMA Pediatrics Published online September 17 2018: E1-E2
- ↑ Dionne JM, Abitbol CL, Flynn JT. Hypertension in infancy: diagnosis, management and outcome. Pediatric nephrology 2012;27(1): 17-32
- ↑ Harer MW, Kent AL. Neonatal hypertension: an educational review. Pediatr Nephrol. 2018 Jul 5, published online
- ↑ Flynn JT, Alderman MH. Characteristics of children with primary hypertensionseen at a referral center. Pediatr Nephrol 2005;20(7): 961-966
- ↑ Gomes RS, Quirino IG, Pereira RM, et al. Primary versus secondary hypertension in children followed up at an outpatient tertiary unit. Pediatr Nephrol 2011;26(3): 441-447
- ↑ Renal agenesis and unilateral nephrectomy: what are the risks of living with a single kidney? Hegde S, Coulthard MG. Pediatr Nephrol 2009 Mar;24(3): 439-46
- ↑ Kunes J, Zicha J. The Interaction of Genetic and Environmental Factors in the Etiology of Hypertension. Physiol. Res 2009; 58 (Suppl. 2): S33-S41
- ↑ Hovi P, Andersson S, Raikkonen K. Ambulatory blood pressure in young adults with very low birth weight. J Pediatr 2010;156: 54-9
- ↑ Furusawa EA, Filho UD, Junior DM,et al. Home and ambulatoryblood pressure to identify white coat and masked hypertension in thepediatric patient. Am J Hypertens 2011; 24: 893-897.
- ↑ Juonala M, Viikari JS, Kahonen M, et al. Life-time risk factors and progression of carotid atherosclerosis in young adults: the Cardiovascular Risk in Young Finns study. Eur Heart J 2010;31(14):1745-1751
- ↑ Yuan WL, Kakinami L, Gray-Donald K, Czernichow S, Lambert M, Paradis G. Influence of dairy product consumption on children's blood pressure: results from the QUALITY cohort. J Acad Nutr Diet. 2013;113(7): 936-941
- ↑ Yang Q, Zhang Z, Kuklina EV, et al. Sodium intake and blood pressure among US children and adolescents. Pediatrics. 2012;130(4): 611-619
- ↑ Mancia G, Fagard R, Narkiewicz K, et al., Task Force Members. 2013 ESH/ESC Guidelines for the managemen of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology ( ESC). JHypertens 2013; 31: 1281-1357.
- ↑ Padmanabhan S, Aman A, Dominiczak AF. Recent Findings in the Genetics of Blood Pressure: How to Apply in Practice or Is a Moonshot Required? Curr Hypertens Rep (2018) 20: 54
- Grossman A, Messerli FH, Grossman E. Drug-induced hypertension - an unappreciated cause of secondary hypertension. Eur J Pharmacol 2015; 763:15-22.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק