המדריך לטיפול בסוכרת - עישון בקרב חולי סוכרת - Smoking among diabetic patients
הופניתם מהדף עישון בקרב חולי סוכרת לדף הנוכחי.
המדריך לטיפול בסוכרת
מאת המועצה הלאומית לסוכרת, משרד הבריאות. עורכים מדעיים: ד"ר עופרי מוסנזון, פרופ׳ איתמר רז
| המדריך לטיפול בסוכרת | ||
|---|---|---|

| ||
| שם המחבר | פרופסור אנטוני היימן, ליאורה ולינסקי, צביה קסל | |
| שם הפרק | עישון בקרב חולי סוכרת | |
| מאת | המועצה הלאומית לסוכרת, משרד הבריאות |
|
| מועד הוצאה | 2022 | |
| מספר עמודים | 614 | |
עישון הוא גורם הסיכון המשמעותי ביותר הניתן למניעה[1]. מדי שנה מתים בישראל כ-8,000 אנשים כתוצאה מעישון, וביניהם כ-700 אנשים כתוצאה מעישון כפוי.
מאחר שעישון הוא בעיה חברתית, האמצעים שהוכחו כיעילים ביותר להפחתת שיעור העישון הם הגבלת עישון במקומות ציבוריים, איסור פרסום מוצרי טבק והעלאת המס על מוצרי טבק[2]. בישראל קיים חוק האוסר על עישון במקומות ציבוריים מזה מספר עשורים. החוק כולל שטחים פתוחים, גני משחקים, חניונים ומקומות בהם מתקהלים יותר מ-50 איש. מבחינת מיסוי על מוצרי טבק, שיעור המיסוי המוטל בישראל דומה לשיעור המיסוי במדינות מערביות אחרות ושיעור המיסים על טבק לגלגול שווה לאלו המוטלים על סיגריות. כמו כן קיים חוק האוסר על פרסום מוצרי טבק אשר כולל איסור פרסום באמצעים מקוונים (כגון פייסבוק ואתרי אינטרנט) ואיסור פרסום סיגריות אלקטרוניות.
נזקי העישון
נזקי העישון ידועים לכל. העישון פוגע בכל אברי הגוף וגורם לעלייה בסיכון במחלות רבות, החל מסרטן ריאות ומחלות לב וכלי דם, סרטן כליות ושלפוחית השתן ועד AMD (Acute Macular Degeneration).
כמו כן ידוע כי גמילה מעישון מפחיתה באופן משמעותי את הסיכון לתחלואה ולתמותה[3]. גם בגילאים מבוגרים קיימים יתרונות ברורים לגמילה, לטווח הקצר, הבינוני והארוך. יתרונות הגמילה מתחילים מספר ימים לאחר הפסקת העישון - מהקלה בנשימה ושיפור בחוש הטעם ועד לחזרה לרמות סיכון של לא מעשן למחלות לב וכלי דם כעבור מספר שנים. להלן טבלה המתארת את השיפור החל בבריאות לאחר הפסקת עישון:
| 20 דקות | לחץ הדם, קצב הלב וזרימת הדם השתפרו. טמפרטורת כפות הידיים והרגליים עלתה |
| 8 שעות | רמת הניקוטין ירדה ב-50 אחוזים |
| 12 ששת | רמות החמצן וה-CO בגוף חזרו לרמה תקינה |
| 48 שעות | קצוות מערכת העצבים התחילו להשתקם. חוש הטעם והריח השתפרו. בנוסף חלה ירידה בסיכון לאוטם שריר הלב |
| 12-2 שבועות | משתפרת זרימת הדם בגוף. זרימת הדם באזור החניכיים, למשל, חוזרת להיות תקינה |
| 9-1 חודשים | כמות השיעולים והצפצופים בריאות ירדה. הסיכון לאירוע לב ואירוע מוחי מתחיל לרדת. ריסי הריאות גדלו מחדש ויכולת ההתמודדות עם זיהומים השתפרה |
| שנה | הסיכון לאוטם שריר הלב ירד ב-50 אחוזים |
| 5 שנים | הסיכון לאירוע מוחי ירד לרמה של אדם שלא עישן |
| 10 שנים | הסיכון לסרטן הריאות ירד ב-50 אחוזים. הסיכון לאוטם שריר הלב משתווה לסיכון באוכלוסייה הלא-מעשנת |
עישון וסוכרת
הקשר בין עישון וסוכרת נחקר רבות כבר בסוף המאה ה-20. הקשר בין השניים בא לידי ביטוי בהיבטים שונים של מחלת הסוכרת. עוד לפני הופעת המחלה, נמצא כי עישון מהווה גורם סיכון לעלייה בהמוגלובין מסוכרר (HbA1c) גם בקרב לא סוכרתיים[4]. בנוסף, עישון קשור בצורה מובהקת לאי-סדירות בעמידות לאינסולין[5], לסיכון להשמנה בטנית ולסיכון לסוכרת הריונית[6]. נמצא גם כי עישון מגביר את הסיכון לחלות בסוכרת[7] וככל שרמת העישון גבוהה יותר, עולה הסיכון לחלות בסוכרת[8].
בקרב חולי סוכרת מגביר עישון משמעותית את הסיכון לסיבוכי המחלה[9]. מעשנים חולי סוכרת נמצאים בסיכון גבוה ב-55 אחוזים לתמותה באופן כללי, בסיכון גבוה ב-49 אחוזים לתמותה מסיבות קרדיווסקולריות[10][11] ומעשנים לשעבר נמצאים בסיכון מוגבר עדיין, אך נמוך משמעותית - 10 אחוזים יותר לתמותה ו-10 אחוזים יותר מלא מעשנים לתמוהה מסיבות קרדיווסקולריות. עישון בקרב חולי סוכרת מזרז את התפתחות הסיבוכים המיקרווסקולריים, ונמצא קשור בפרט לאי-ספיקת כליות. מספר הסיגריות ביום מנבא את התפתחות הסיבוכים ובקרב מעשנים לשעבר, ככל שעובר זמן מאז הגמילה מעישון, כך פוחת הסיכון[12][13]. בנוסף, נמצא כי עישון מהווה גורם סיכון משמעותי לדיכאון בקרב חולי סוכרת.
למרות הקשר הברור בין עישון וסיבוכים מיקרווסקולריים של סוכרת, שיעור המעשנים בקרב חולי סוכרת דומה לאלה שבקרב האוכלוסייה הכללית[14].
גמילה מעישון
התמכרות לעישון היא שילוב של התמכרות פיזיולוגית לניקוטין והתמכרות התנהגותית לעישון עצמו. הטיפול המיטבי משלב טיפול תרופתי המסייע בגמילה הפיזיולוגית וטיפול קוגניטיבי-התנהגותי, המלמד את הנגמל כיצד להתמודד עם השינוי ההתנהגותי הנדרש.
תחילה, חשוב לדעת כי הסיכוי שמטופל ייגמל מעישון מוכפל אם הרופא שלו מעודד אותו לעשות זאת. בנוסף, קיימים אמצעים רבים היכולים לתמוך בתהליך הגמילה. ממטא-אנליזה של 65 מחקרי התערבות נמצא כי תמיכה התנהגותית מגדילה את הסיכוי לגמילה ב-10–20 אחוזים[15].
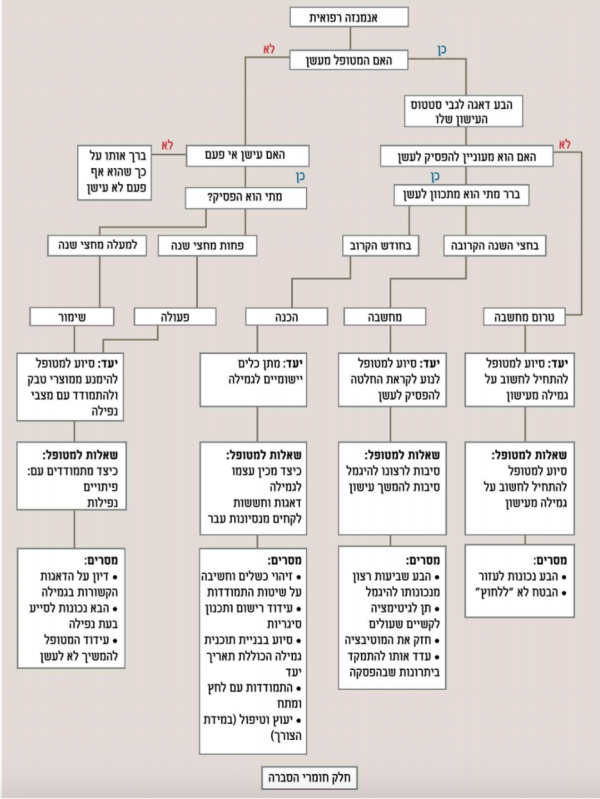
העקרונות לפיהם מומלץ לגשת לנושא הגמילה מעישון במרפאה מבוססים על מודל המכונה מודל ה-5 A’s: Ask, Advise, Assess, Assist, Arrange. מול כל מטופל יש לנקוט את הצעדים הבאים:
- לשאול את המטופל אם הוא מעשן (Ask)
- לייעץ לו להפסיק לעשן (Advice)
- לבחון את נכונותו להפסיק (Assess)
- לסייע לו אם הוא מעוניין להיגמל (Assist)
- לקבוע תאריך למעקב (Arrange)
מאחר שלחלק גדול מהרופאים חסרות עדיין מיומנויות להתערבות ישירה מול מטופלים, המודל עודכן למודל מקוצר, המכונה 2A+R: שאל (Ask), יעץ (Advise) והפנה (Refer). ניתן להפנות לטיפול התנהגותי בקבוצות, בטלפון או לטיפול פרטני. שיטות אלו יפורטו בהמשך. שני המודלים מבוססים על חשיבות הדיון על עישון וסכנותיו בין הרופא למטופל. העלאת הנושא על ידי הרופא בכל ממשק, בקונטקסט המתאים, מגבירה משמעותית את הסיכוי כי המטופל ייגמל. חשוב לא רק לדעת אם מטופליך מעשנים, אלא גם לתעד זאת בצורה ברורה בתיק הרפואי ולוודא שהמטופל מודע לכך שאתה יודע, ומתעד זאת. השאלה מעבירה את המסר כי הנושא רלוונטי וחשוב.
השלב השני הוא המלצה להפסיק לעשן. ההמלצה צריכה להיאמר בצורה ברורה, רלוונטית ואישית. לדוגמה: "כחולה סוכרת אני מאוד ממליץ לך לשקול להפסיק לעשן. העישון משפיע לרעה על כלי הדם שלך ועלול להחמיר את סיבוכי המחלה". אם המסר שלך מועבר בקונטקסט (הקשר) המתאים, תוך אמירה כי לך, כרופא שלו, חשוב שהוא ישקול להיגמל, הוא הופך לבעל כוח אדיר במפגש הקליני.
לאחר התשאול, ניתן לפתח שיחה על מוכנות המטופל להפסיק לעשן. על פי המודל לשינוי התנהגות המכונה המודל הטראנס-תאורטי שפותח על ידי פרוצ׳סקה, דיקלמנטה ונורקרוס, כל מטופל מעשן נמצא באחד מ-5 שלבים ביחס לעישון:
- טרום מחשבה - אינו שוקל או חושב על הנושא, לא מעוניין לדבר עליו. בשלב זה חשוב להדגיש את חשיבות הגמילה למצבו הרפואי, ולומר לו כי בהמשך אתה מחויב להעלות שוב את העישון שלו לדיון ביניכם
- מחשבה - המטופל התחיל לחשוב על גמילה, אך לא בשל לקבלת החלטה. אנשים בשלב המחשבה בדרך כלל מביעים רצון להפסיק לעשן בחצי השנה הקרובה. בשלב זה ניתן להדגיש את היתרונות שבגמילה למצבו הספציפי, לדבר על כך שקיימים אמצעים המסיעים בתהליך, ולהביע את תמיכתך ברצונו לבחון את הנושא
- שלב ההכנה: מטופל זה מעוניין להפסיק בחודש הקרוב. הוא זקוק לתמיכה מעשית ממך, כגון מרשם לתרופה, המלצה על תחליפי ניקוטין, ו/או הפניה לטיפול התנהגותי
- שלב הפעולה - מטופל שכבר מנסה בפועל להיגמל, דהיינו כבר מקבל טיפול או הפסיק בכוחות עצמו. מטופל בשלב הפעולה ירוויח מאוד אם תברך אותו על החלטתו, תתעניין בהתמודדות שלו ותציע לו עזרה במידת הצורך
- השלב האחרון במעגל השינוי הוא שלב השימור. אנשים הנגמלים מעישון נגמלים בממוצע בניסיון החמישי שלהם ולכן מתן תמיכה בשלב זה חשוב ביותר. אם המטופל שלך הפסיק לעשן לפני פחות מחמש שנים, שבח אותו על החלטתו, שאל אותו באם הוא עדיין נתקל בקשיים והדגש את חשיבות השימור של מצבו הנוכחי לבריאותו
בכל רגע יכול מטופל לנוע לכל כיוון בין שלבי המוכנות לשינוי ועל כן, ערנות המטפל חשובה ביותר. מדובר בחלון הזדמנות להשפיע על המטופל. הזדמנויות אלה מכונות בספרות TM (Teachable Moments). הגדרת ה-TM היא שימוש באירועים טבעיים החלים בחיי המטופל להניע אותו לאמץ התנהגות בריאות ממזערת נזקים[16]. הרגעים המבטיחים ביותר כהזדמנות לגמילה מעישון הם תחילת הקיץ, אבחנה חדשה ואשפוז. בעיקרון הגורמים המנבאים את הסיכוי להשפיע על מטופל באמצעות TM תלויים במידה בה האירוע:
- נתפס כמשפיע על תפיסת הסיכון האישי ותוצאים שליליים
- מעורר רגשית
- מגדיר מחדש את תפיסת ה"אני" ואת תפקודו החברתי של המטופל. מכאן, שכל אירוע בו חל שינוי בבריאות המטופל, אם הוא מוצג בצורה מתאימה, מהווה הזדמנות לעורר שינוי
שיטות גמילה מעישון
כאמור, התמכרות לסיגריות היא שילוב של התמכרות התנהגותית והתמכרות פיזיולוגית. קיימות שלוש שיטות להתערבות התנהגותית שהוכחו כיעילות: טיפול קבוצתי, טיפול טלפוני וטיפול פרטני. שלושתן מבוססות על טיפול קוגניטיבי-התנהגותי קצר מועד. בחירת סוג הטיפול תלויה בזמינות, בנגישות ובאופיו של המטופל. לקבוצות יש יתרון משמעותי בכך שמעבר לתמיכת המנחה, הקבוצה עצמה מהווה מערכת תמיכה. תחושת השיתוף וחילופי המידע מסייעים לנגמל לעבור את התהליך ומחזקים את סיכויי ההצלחה. החל מינואר 2010 קבוצות גמילה מעישון כלולות בסל הבריאות בישראל וניתנות ללא השתתפות עצמית בכל קופות החולים. הקבוצות מונחות על ידי מטפלים שעברו הכשרה ייעודית לנושא ונמשכות 8–9 שבועות. הטיפול ההתנהגותי בקבוצות כולל תמיכה רגשית ומספק מיומנויות להתגברות על קשיים והתמודדות עם תסכול. בנוסף, הקבוצה מספקת לחץ חברתי והגברת המסוגלות בעקבות התהליך המשותף. בבדיקה שנעשתה בנפרד בקופות החלים מכבי שירותי בריאות ושירותי בריאות כללית, שיעורי הגמלה בתום שנה עומדים על כ-45 אחוזים.
שיטה נוספת שהוכחה כיעילה היא טיפול באמצעות הטלפון. אף על פי שטיפול זה נהוג מזה עשור במדינות רבות בעולם, השיטה חדשה יחסית בישראל, אך היא מוכיחה את יעילותה. יתרונות השיטה הן האנונימיות של המשתתף (בעיקר ביישובים קטנים) והנגישות הגבוהה. הטיפול הטלפוני יכול לנוע משירות מגיב לחלוטין (בדומה לקווי מידע בנושאים שונים) לטיפול מובנה, במסגרתו נקבעות פגישות טלפוניות במועדים מתוכננים מראש. בשנת 2020 הוקם מוקד טלפוני לגמילה מעישון על ידי משרד הבריאות שיציע שירותי גמילה למבוטחי כל הקופות.
טיפול פרטני לגמילה מעישון על ידי יועץ מומחה נהוג בארץ מזה שנים, ומוצע גם באופן פרטי וגם כחלק מהטיפול בקופות, אך היקף השירות לא רחב והוא לא מושרש עדיין כשיטת טיפול מוכרת ומוסדרת. בבריטניה, למשל, קיים מערך מוסדר המאפשר בחירה בין שלושת סוגי הטיפול שהוזכרו לעיל, כאשר כל הטיפול ניתן ללא השתתפות עצמית. מומלץ לשלב טיפול המסייע בהתמכרות לניקוטין יחד עם הטיפול ההתנהגותי. קיימים שני סוגים של טיפול: טיפול תרופתי ותחליפי ניקוטין. תרופות מרשם לגמילה מעישון כלולות בסל הבריאות משנת 2010, ובשנת 2019 הורחבו התוויות הסל וניתן לרשום תרופות אלה לכל מטופל יחד עם ליווי התנהגותי - בקבוצה, בטלפון, או על ידי הרופא. תחליפי ניקוטין נמכרים בבתי המרקחת, בחלק מהקופות בעלות מופחתת, ומתחלקים למספר סוגים: מדבקות (במינונים שונים), לוכסניות, משאף ומסטיקים. להלן טבלה המתארת את השיטות השונות שהוכחו מחקרית כיעילות בטיפול בהתמכרות לניקוטין:
| סוג טיפול | אחוזי גמילה (95% CI) | |
| (Varenicline) צ׳מפיקס | (37.8-28.9) 33.2 | תרופת מושם |
| (Bupropion) זייבן | (26.4-22.2) 24.2 | תרופת מרשם |
| מדבקת ניקוטין (14-6 שבועות) | (25.8-21.3) 23.4 | OTC (Over The Counter) |
| מדבקת ניקוטין לטווח ארוך (מעל 14 שבועות) | (26.6-21.0) 23.7 | OTC |
| מדבקת ניקוטין במינון גבוה (לטווח קצר וארוך) | (32.5-21.3) 26.5 | OTC |
ההמלצות הטיפוליות מבוססות בעיקרון על הכרת המטופל ובהתחשבות ברצונותיו, מצבו הרפואי ותרופות אחרות שהוא נוטל. מומלץ לשלב בין שיטות שונות. כך, למשל, ניתן להמליץ למטופל על טיפול התנהגותי בשילוב עם תרופה לגמילה מעישון ומסטיק ניקוטין. ב-2019 אישר ה-FDA (Food and Drug Administration) שימוש של תרסיס ניקוטין. כל מנה מעבירה מיליגרם אחד של ניקוטין וניתן להשתמש בעד 64 מנות ליום כאשר המטופל מרגיש את הדחף לעשן.
בהחלטה האם להמליץ על תחליפי ניקוטין ניתן להיעזר בשאלון שפותח באופן ייעודי לכך, ונקרא שאלון פגרסטרום. להלן השאלון:
שימוש בזייבן
| התוויה נגד | מטופלים עם אבחנה של בולמיה או אנורקסיה נרבוזה.
על מטופלים הנוטלים תרופות נגד דיכאון מסוג Mono-Amine Oxidase Inhibitors) MAOI) להפסיק נטילתן לפחות 14 יום לפני תחילת לקיחת המינון הראשון של זייבאן. מטופלים הסובלים ממחלת הנפילה (Epilepsy) |
| תופעות לוואי | קשיי שינה, יובש בפה, סחרחורות, גירוד וכאבי פרקים |
| מנגנון פעולה | מונע ספיגה ופירוק של הנוירו-טרנסמיטורים הבאים: |
| מינון | כדורים של 150 מיליגרם. מומלץ ליטול בבוקר על-מנת למנוע קשיי שינה |
| אופן הטיפול | להתחיל עם כדור אחד ביום במהלך שלושה ימים ואז להעלות למינון של 150 מיליגרם פעמיים ביום. תאריך היעד להפסקת העישון צריך להיות כשבועיים מתאריך תחילת נטילת הזיבאן. משך הטיפול הוא 7–12 שבועות. אם המטופל לא הפסיק לעשן שבעה שבועות מיום תחילת הטיפול יש להפסיק את הטיפול |
שימוש בצ׳מפיקס
| התוויה נגד יחסית | על מטופלים הסובלים מאי ספיקה כלייתית, שבאה לידי ביטוי ב-GFR (Glomerular Filtration Rate) שהוא פחות מ-30 מיליליטר לדקה, להקטין את המינון לחצי מיליגרם ליום ובהמשך ניתן לעלות את המינון ל-10 מיליגרם ביום.
יש לנקוט בזהירות יתרה במקרים בהם מדובר במטופלים הסובלים מחלות פסיכיאטריות קשות. במקרים אלה מדווח על עלייה במחשבות אובדניות וככל הנראה הדבר הוא תוצאה מהגמילה מהעישון ולא מהשפעת הצ׳מפיקס |
| תופעות לוואי | קשיי שינה, בחילות וחלומות ברורים וחדים |
| מנגנון פעולה | Partial agonist of the α4β2 nicotinic acetylcholine receptor |
| מינון | כדורים של 0.5 מיליגרם ו-1.0 מיליגרם. נטילת התרופה לאחר אוכל עם כוס מים |
| אופן הטיפול | המינון המומלץ הוא 1.0 מיליגרם פעמיים ביום.
מומלץ להגיע למינון באופן הדרגתי. בימים 1–3: 0.5 מיליגרם פעם ביום. בימים 4–7: 0.5 פעמים ביום. החל מיום 8: 1.0 מיליגרם פעמיים ליום. תאריך היעד להפסקת העישון צריך להיות שבוע עד שבועיים מתאריך תחילת נטילת הצ'מפיקס. לחלופין, עבור מטופלים שמתקשים להפסיק לעשן ניתן למתן את תהליך הפסקת העישון במהלך החודש הראשון. מטופלים שהצליחו להגמל מעישון בתוך 12 שבועות צריכים להמשיך ליטול את הצ׳מפיקס במשך 12 שבועות נוספים, על-מנת למנוע נסיגה. עבור מטופלים הסובלים מתופעות לוואי, כגון חלומות ברורים וחדים, ניתן להוריד את המינון ל-0.5 מיליגרם פעמים ביום או להפסיק את מנת הערב |
המטופל הסוכרתי
מעבר למידע לעיל, חשוב להתייחס למטופל חולה הסוכרת באופן ספציפי בנוגע לגיוסו לגמילה מעישון. במפגש עם המטופל ניתן להדגיש את הסוגיות הבאות:
עישון משפיע על כלי הדם בעיניים ויכול להחמיר את הנזקים הנגרמים על ידי הסוכרת עצמה.
עישון מגביר את הסיכון לנסיגה וזיהום בחניכיים, תופעה השכיחה יותר בקרב חולי סוכרת.
למעשנים חולי סוכרת סיכון פי 11 לחוות אירוע לבבי, לעומת אנשים באותו הגיל שאינם מעשנים, ואינם חולי סוכרת. עישון מגביר את הסיכון לנזק עצבי הגורם לאובדן תחושה, נימול או כאב עצבי בידיים או ברגליים.
עישון מעלה את רמות הסוכר בדם ומפחית את יכולת הגוף לייצר אינסולין, ולכן מקשה על המאמצים לאזן את הסוכרת. אפילו סיגריה אחת יכולה להפחית את יכולת הגוף להשתמש באינסולין ב-15 אחוזים.
עישון תורם להפחתת זרימת הדם לרגליים ולכיבים ברגליים. בקרב חולי סוכרת שעוברים כריתה, 95 אחוזים הם מעשנים. עישון מכפיל פי 3 את הסיכון לנזק כלייתי. תרופות המונעות אי-ספיקת כליות הן פחות יעילות בקרב מעשנים.
- מדווחים יותר על מצב בריאותי ירוד
- לוקים יותר בדיכאון
- מנטרים פחות את רמת הסוכר בדמם
- פעילים פחות גופנית
- מקפידים פחות על תזונה מתאימה
- מבקרים פחות במרפאה לצורך בדיקות
- מקבלים פחות תמיכה סביבתית, ומעוניינים פחות בתמיכה כזאת
- מוכנים פחות להיגמל מעישון: נמצאים יותר בשלב של קדם הרהור
מעשנים המבקשים להיגמל מודאגים לעיתים קרובות מעלייה במשקל. נושא זה חשוב במיוחד בקרב חולי סוכרת מסוג 2. חשוב להדגיש כי עלייה במשקל אמנם מלווה את תהליך הגמילה, אך בדרך כלל מוגבלת למספר קילוגרמים (עד 5 קילוגרם בממוצע) ואינה בלתי נמנעת. העלייה במשקל נובעת, במקרים רבים, מחיפוש עיסוקים אלטרנטיביים לעיסוק בטקס העישון. לחולה סוכרת מומלץ במיוחד להתייעץ עם דיאטנית לגבי דרכים למניעת עלייה במשקל בזמן הגמילה. במטא-אנליזה שפורסמה[18] נמצא כי אף על פי שחולי סוכרת עולים במשקל לאחר גמילה מעישון, השפעת העלייה במשקל היא קצרת טווח וקטנה משמעותית מהירידה בסיכון הנובע מהפסקת העישון בקרב חולי סוכרת.
סוגיה נוספת הדורשת התייחסות מיוחדת בנוגע לחולי סוכרת המנסים להיגמל, היא דיכאון. חולי סוכרת סובלים יותר מדיכאון מאשר האוכלוסייה הכללית, אך במחקרים נמצא כי חולי סוכרת שמעשנים נוטים לסבול יותר מדיכאון מאלה שלא מעשנים וכי ככל שרמות העישון גבוהות יותר, כך גם גם עולה הסיכון לדיכאון. מכיוון שתהליך הגמילה כרוך לעיתים במצוקה נפשית, תנודתיות במצבי רוח ותחושות תסכול, חשוב להתייחס לנושא הדיכאון בשיחה עם מטופלים ולהמליץ להם להיעזר בטיפול תרופתי ותמיכה התנהגותית, המסייעים בהתמודדות עם תסמיני הגמילה.
חשוב לזכור - עישון בקרב חולי סוכרת
- חולי סוכרת מעשנים נמצאים בסיכון מוגבר משמעותית לסיבוכי סוכרת, לתחלואה ולתמותה
- גמילה מעישון בכל מצב בריאותי ובכל ניל משפרת את המצב הבריאותי ואת הסיכון לתמותה
- לרופא המטפל השפעה מכרעת על החלטת המטופל להיגמל מעישון
- קיימים אמצעים מגוונים שהוכחו כיעילים לתמיכה בתהליך הגמילה
- כל רופא חייב לדעת מי ממטופליו מעשן, ולתעד זאת בתיק הרפואי
- במפגש עם מטופל הרופא צריך להבהיר למטופל כי העישון גורם לו נזק בריאותי ולהציע לו תמיכה בתהליך הגמילה
- מומלץ לנצל שינויים במצב הבריאות (Teachable moments) להעברת מסר על עישון
- גם לאחר שמטופל נגמל חשוב להמשיך ולעודד את החלטתו כדי לתמוך בו ולמנוע עישון מחודש
ביבליוגרפיה
- ↑ Doll, R. et al (2004,). Mortality in relation to smoking: 50 years' observations on male British doctors. BMJ 328 p. 1519
- ↑ Sargeant, A. et al (2001). Cigarette smoking and glycaemia: the EPIC-Norfolk Study. Int. J. Epidemiol 30(3), pp. 547554
- ↑ Facchini, F. et al (1992). Insulin resistance and cigarette smoking. Lancet 339, pp. 1128-30
- ↑ Barret-Connor, E. K. (1989). Cigarette smoking and increased central adiposity. Ann Intern Med 111, pp. 783-87
- ↑ England, L. et al (2004). Glucose Tolerance and Risk of Gestational Diabetes Mellitus in Nulliparous Women Who Smoke during Pregnancy. Am. J. Epidemiol. 160(12), pp. 1205-1213
- ↑ Perry, I. et al (1995). Prospective study of risk factors for development of non-insulin dependent diabetes in middle aged British men. BMJ 310, pp. 560-64
- ↑ Will, J. et al (2001). Cigarette smoking and diabetes mellitus: evidence of a positive association from a large prospective cohort study. Int J Epidemiology, 30 pp. 540-46
- ↑ Stratton, I. et al (2000). Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ 321(7258) 405-412
- ↑ Ford, E. et al (2004). Trends in cigarette smoking among US adults with diabetes: findings from the Behavioral Risk Factor Surveillance System. Preventive Medicine 39 (6), pp. 1238-1242
- ↑ Sliwinska-Mosson M, Milnerowicz H. (2017)The impact of smoking on the development of diabetes and its complications. Diab Vase Dis Res. 2017 Jul;14(4):265-276
- ↑ Pan A, Wang Y,Talaei M, Hu FB. (2015) Relation of Smoking With Total Mortality and Cardiovascular Events Among Patients With Diabetes Mellitus: A Meta-Analysis and Systematic Review. Circulation. 2015 Nov 10;132(19):1795-804
- ↑ Ohkuma T, et al. (2016) Effects of smoking and its cessation on creatinine- and cystatin C-based estimated glomerular filtration rates and albuminuria in male patients with type 2 diabetes mellitus: the Fukuoka Diabetes Registry. Hypertens Res. 2016 Oct;39(10):744-751
- ↑ Clyde M, et al. (2013)The association between smoking and depression in a Canadian community-based sample with type 2 diabetes. Can J Diabetes. 2013 Jun;37(3):150-5
- ↑ Solberg, L. et al (2004). Diabetic Patients Who Smoke: Are they different? Annals of Family Medicine 2(1), pp. 26-32
- ↑ Hartmann-Boyce et al, Additional behavioural support as an adjunct to pharmacotherapy for smoking cessation Cochrane Systematic Review - Intervention Version published: 05 June 2019
- ↑ Sherman, J. (2005). The Impact of Smoking and Quitting Smoking on Patients with Diabetes. Diabetes Spectruml8(4(
- ↑ Leif at al,(2004) Diabetic patients who smoke: Are thy different?" Ann Fam Med. Jan 2004; 2(1): 26-32
- ↑ 18.0 18.1 Hartmann-Boyce, J. et al. Additional behavioural support as an adjunct to pharmacotherapy for smoking cessation. Co- chrane Systematic Review - Intervention Version published: 05 June 2019
- McBride, C. et al (2004). Understanding the potential of teachable moments: the case of smoking cessation. Health Educ. Res 18 (2)., pp. 156-170
- Yang Hu, S.M et al, Smoking Cessation, Weight Change, Type 2 Diabetes, and Mortality N Engl J Med 2018; 379:623-632
המידע שבדף זה נכתב על ידי
- פרופסור אנטוני היימן, מנהל המחלקה להתמחות ברפואת משפחה, מאוחדת
- ליאורה ולינסקי, מנהלת המחלקה לאיכות קלינית קופת חולים מאוחדת
- צביה קסל, מומחית לגמילה מעישון (NAADAC, ATTUD), מאוחדת


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק