פרפור פרוזדורים - קווים מנחים חדשים לטיפול - Atrial fibrillation - new guidelines for treatment
| פרפור פרוזדורים - קווים מנחים חדשים לטיפול | ||
|---|---|---|
| Atrial fibrillation - new guidelines for treatment | ||
| יוצר הערך | ד"ר יובל קונסטנטינו
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – פרפור פרוזדורים
מטרת הטיפול בפרפור פרוזדורים היא הפחתת התסמינים ומניעת סיבוכים הקשורים לפרפור, הכוללים בעיקר אירועים תסחיפיים פקיקיים (Thromboembolic events).
לא יוצג להלן סיכום הגישה לטיפול בפרפור פרוזדורים, אלא עדכון בנוגע לחידושים בלבד. העדכון מבוסס על ההנחיות לטיפול בפרפור פרוזדורים מטעם -
- ה-ESC (European Society of Cardiology) מ-2010
- ה-ACCF/AHA/HRS (American College of Cardiology Foundation/ American Heart Association/ Heart Rhythm Society) מ-2011
טיפול למניעת תסחיפים פקיקיים (Thromboembolic events)
התוויות לטיפול נוגד קרישה
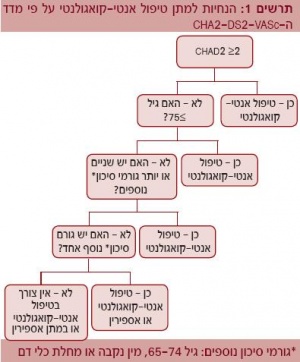
ההנחיות האירופאיות החדשות מרחיבות את ההתוויה לטיפול נוגד קרישה. עדיין מומלץ להשתמש במדד ה-CHADS2 כמדד ראשוני להערכת הצורך במתן טיפול נוגד קרישה. מדד זה כולל:
- היסטוריה של אי ספיקת לב (Congestive heart failure)
- יתר לחץ דם (Hypertension)
- גיל מעל 75 שנים (Age)
- סוכרת (Diabetes mellitus)
- אירוע מוחי בעבר (S2 - Prior stroke - 2 points)
אירוע מוחי קודם שקול ל-2 נקודות, כאשר חולים עם ניקוד ≥2 מוגדרים כחולים בסיכון גבוה לאירוע תסחיף פקיקי וזקוקים לטיפול נוגד קרישה אם אין התווית נגד[3].
עם זאת, כאשר הניקוד קטן מ-2, על פי ההנחיות החדשות, יש לשקול גורמי סיכון נוספים על פי מדד הקרוי CHA2DS2-VASc[4], הכולל (תרשים 1):
- אי ספיקת לב
- יתר לחץ דם
- גיל מעל 75
- סוכרת
- אירוע תסחיף פקיקי בעבר
- מחלת כלי דם
- גיל 65 עד 74
- מין נקבה
מומלץ לתת טיפול נוגד קרישה אם החולה מבוגר מגיל 75 או אם קיימים שניים או יותר גורמי סיכון נוספים, הכוללים:
- מין נקבה
- גיל 65 עד 74
- מחלת כלי דם
כאשר קיים רק גורם סיכון נוסף אחד, ניתן לתת טיפול נוגד קרישה או Acetylsalicylic acid לשיקול דעתו של הרופא המטפל. כאשר אין כלל גורמי סיכון נוספים, אין צורך בטיפול נוגד קרישה.
מבחינת טיפול נוגד קרישה, יש להתייחס לחולים עם פרפור פרוזדורים התקפי בדומה לחולים עם פרפור פרוזדורים מתמיד או קבוע, בהתאם לגורמי הסיכון שצוינו לעיל. השינוי העיקרי לעומת ההנחיות הקודמות הוא שחולים עם ציון CHADS2 של 0 או 1, לאחר הכנסת שיטת הניקוד החדשה, עשויים להיות מועמדים לטיפול נוגד קרישה.
טיפול נוגד פעילות טסיות לעומת טיפול נוגד קרישה
במחקר ה-ACTIVE W[5] שהשווה טיפול ב-Coumadin (Warfarin) לעומת טיפול ב-Acetylsalicylic acid עם Clopidogrel למניעת אירועים וסקולריים בחולים עם פרפור פרוזדורים, נמצא יתרון מובהק לטיפול ב-Coumadin.
נוסף על כך, נמצא שיעור גבוה יותר של דימומים מינוריים בקבוצת ה-Acetylsalicylic acid + Clopidogrel, ללא הבדל בשיעור הדימומים המשמעותיים.
במחקר ה-ACTIVE A[6] שבדק את יעילות הטיפול ב-Acetylsalicylic acid + Clopidogrel בהשוואה ל-Acetylsalicylic acid בלבד בחולים שנמצאו לא מתאימים למתן Coumadin, נמצא יתרון מובהק לתוספת Clopidogrel ל-Acetylsalicylic acid במניעת אירועים תסחיפיים פקיקיים ותמותה, שנבע בעיקר מירידה בסיכון לאירוע מוחי, במחיר של עלייה בכמות הדימומים המשמעותיים.
לפיכך, על פי ההנחיות האירופאיות החדשות, מומלץ לשקול טיפול משולב של Clopidogrel ו-Acetylsalicylic acid (דרגת המלצה IIa) בקרב חולים שאינם מעוניינים ליטול Coumadin או שאינם מתאימים לטיפול נוגד קרישה ואשר נמצאים בסיכון נמוך לדימום.
טיפולים נוגדי קרישה חדישים
בהתבסס על תוצאות מחקר ה-RE-LY[7] אושר על ידי ה-FDA (Food and Drug Administration) שימוש ב-Pradaxa (Dabigatran), שהיא מעכבת ישירה של תרומבין, כטיפול נוגד קרישה תחליפי ל-Coumadin בחולים עם פרפור פרוזדורים.
בשלב זה ההתוויה המאושרת בסל הבריאות לשימוש תכלול חולים שעברו אירוע מוחי למרות טיפול ב-Coumadin או חולים עם ערכי ערך קרישה מנורמל (INR - international normalized ratio) גבוהים מ-5 בשתי מדידות בשנה האחרונה.
טיפולים לא תרופתיים למניעת תסחיפים פקיקיים
המקור העיקרי לאירועים תסחיפיים פקיקיים בחולים עם פרפור פרוזדורים הוא האוזנית של העלייה השמאלית (Left atrial appendage). סגירה של האוזנית בגישה מילעורית (Percutaneous) באמצעים ייעודיים (כגון התקן Watchman), אפשרית כיום בקרב חולים בסיכון לאירוע תסחיף פקיקי והתוויית נגד לטיפול נוגד קרישה.
טיפול בהפרעת הקצב
פרפור פרוזדורים נחלק לארבעה סוגים:
- פרפור פרוזדורים התקפי (Paroxysmal): פרפור פרוזדורים הנמשך פחות מ-48 שעות
- פרפור פרוזדורים מתמיד (Persistent): פרפור פרוזדורים הנמשך יותר משבוע, או אם נדרש היפוך קצב
- פרפור פרוזדורים מתמיד ממושך (Long persistent): פרפור פרוזדורים שנמשך יותר משנה
- פרפור פרוזדורים קבוע (Permanent)
ההחלטה לגבי נקיטת גישה טיפולית לשמירת קצב הסינוס אל מול האטה בלבד צריכה להיעשות עבור כל חולה בנפרד, והיא מבוססת בעיקר על התסמינים והערכת הסיכוי כי אכן ניתן יהיה לשמור על קצב סינוס באמצעות טיפול נגד הפרעות קצב ו/או צריבה של פרפור פרוזדורים.
קרוב לוודאי שחלון ההזדמנויות לשמירת קצב סינוס נמצא בעיקר בשלבים הראשונים לטיפול בפרפור פרוזדורים, ואילו שמירת קצב סינוס קשה יותר בקרב חולים עם פרפור מתמיד ממושך.
האטת הקצב
במחקר ה-RACE II שפורסם לאחרונה[8], נמצא כי האטת קצב מתונה (קצב במנוחה <110 לדקה) לעומת האטת קצב קפדנית יותר (קצב במנוחה <80 לדקה) בחולים עם פרפור פרוזדורים כרוני, כרוכה בשיעור דומה של תמותה ממחלות לב וכלי דם, אשפוזים בגין אי ספיקת לב, אירועים תסחיפיים פקיקיים, דימומים או הפרעות קצב מסכנות חיים.
עם זאת, יש לזכור כי כל החולים במחקר היו חולים אמבולטוריים וצעירים יחסית (גיל ממוצע 68), כך שייתכן שמדובר באוכלוסייה בריאה יותר ופחות תסמינית ממרבית החולים עם פרפור פרוזדורים שבהם נתקלים בחיי היום-יום. לפיכך, מידת האגרסיביות בטיפול צריכה להיקבע בהתאם לתסמינים ולמחלות הרקע של החולה.
שמירה על קצב סינוס
אם החלטנו על גישה טיפולית של שמירה על קצב סינוס, ניתן להשתמש בתרופות נגד הפרעות קצב, בצריבה או בשילוב של השניים.
טיפול תרופתי
מבין הטיפולים נגד הפרעות קצב נציין כי Multaq (Dronedarone) היא נוגדת הפרעות קצב חדשה המאושרת בארץ. בסל הבריאות התרופה מאושרת בחולים שפיתחו תופעת לוואי ל-Amiodarone.
תרופה זו דומה בתרכובת ל-Amiodarone, אך אינה מכילה מרכיב של יוד, ואינה מזוהה עם הפרעות בבלוטת התריס או בתפקודי הריאה. עד כה דווח בארה"ב על שני מקרים של נזק כבדי קשה עד כדי צורך בהשתלת כבד בחולים שנטלו בין היתר גם Multaq. לנוכח שני מקרים אלו ההנחיה החדשה היא לעקוב אחר אנזימי כבד מדי חודש בתחילת הטיפול ובהמשך באופן תקופתי. במחקרים נמצא כי יעילותו של Multaq פחותה משל Amiodarone בשמירת קצב סינוס[9], אך טובה מאינבו (Placebo). לתרופה השפעה מתונה על קצב הסינוס ועל ההיענות החדרית בעת פרפור פרוזדורים[10].
על פי ההנחיות האירופאיות[1], ניתן לתת Multaq כקו טיפולי ראשון לשמירת קצב סינוס לחולים עם מחלת לב אורגנית או ללא מחלת לב אורגנית, כאשר התוויית הנגד היחידה היא אי ספיקת לב מתקדמת עם דרגת חומרה 3 או 4 בסולם NYHA (New York Heart Association functional classification).
על פי ההנחיות האמריקאיות, לא מומלץ לתת תרופה זו לחולים עם הגדלת חדר שמאל (LVH - Left ventricular hypertrophy), או לחולים עם אי ספיקת לב (לא מצוינת דרגת NYHA). אין מניעה ממתן תרופה זו לחולים עם מחלת לב כלילית ללא אי ספיקת לב או לחולים עם יתר לחץ דם ללא הגדלת חדר שמאל[2].
צריבה של פרפור פרוזדורים
צריבה של פרפור פרוזדורים מבוססת בעיקר על ניתוק חשמלי של ורידי הריאה עם או ללא קווי צריבה נוספים בעלייה השמאלית. מטרתה העיקרית היא דיכוי של פרפור פרוזדורים בחולים תסמיניים למרות ניסיון טיפולי בתרופות נגד הפרעות קצב.
על פי עבודות רבות שפורסמו בעשור האחרון וכללו בעיקר חולים עם פרפור פרוזדורים התקפי ולעתים גם חולים עם פרפור מתמיד, כ-70-90% מהחולים היו חופשיים מפרפור פרוזדורים לאחר שנה מהצריבה, ורק כ-10-40% נזקקו לטיפול נגד הפרעות קצב[1].
התוצאות בחולים עם פרפור מתמיד ממושך ועלייה שמאלית מוגדלת הן פחות מובהקות. על סמך הניסיון שנצבר בשנים האחרונות, ההנחיות האמריקאיות החדשות[2] ממליצות על צריבה בדרגת המלצה Class I בחולים תסמיניים עם פרפור פרוזדורים התקפי, לאחר ניסיון של טיפול נגד הפרעות קצב, כאשר תפקוד הלב שמור יחסית והעלייה השמאלית בגודל תקין או מעט מוגדלת.
בחולים תסמיניים עם פרפור פרוזדורים מתמיד ההמלצה היא בדרגת IIa, וכאשר מדובר בחולים תסמיניים עם פרפור פרוזדורים התקפי ועלייה מוגדלת מאוד או תפקוד לב ירוד בצורה משמעותית - ההמלצה יורדת לדרגת IIb.
באופן דומה ההנחיות האירופאיות ממליצות על צריבה בדרגת המלצה IIa בחולים תסמיניים עם פרפור פרוזדורים התקפי או מתמיד לאחר כישלון של טיפול תרופתי, ובדרגת המלצה IIb בחולים תסמיניים עם פרפור פרוזדורים מתמיד ממושך לאחר כישלון של טיפול תרופתי[1].
ביבליוגרפיה
- European Heart Rhythm Association; European Association for Cardio-Thoracic Surgery. Guidelines for the management of atrial fibrillation: the Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC). Eur Heart J 2010;31:2369-2429
- 2011 ACCF/AHA/HRS focused update on the management of patients with atrial fibrillation (updating the 2006 guideline): a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation 2011;123:104-123
- Gage BF, Waterman AD, Shannon W, et al. Validation Of clinical classi?cation schemes for predicting stroke: results from the National Registry of Atrial Fibrillation. JAMA 2001;285:2864–2870
- Lip GY, Nieuwlaat R, Pisters R, et al. Re?ning clinical risk strati?cation for predicting stroke and thromboembolism in atrial ?brillation using a novel risk factor-based approach: the Euro Heart Survey on atrial ?brillation. Chest 2010;137:263–272
- Connolly S, Pogue J, Hart R, et al. Clopidogrel plus aspirin versus oral anticoagulation for atrial fibrillation in the Atrial fibrillation ClopidogrelTrial with Irbesartan for prevention of Vascular Events (ACTIVE W): arandomised controlled trial. Lancet 2006;367:1903–1912
- Connolly SJ, Pogue J, Hart RG, et al. Effect of Clopidogrel added toaspirin in patients with atrial fibrillation. NEJM 2009;360:2066–2078
- Connolly SJ, Ezekowitz MD, Yusuf S, et al. Dabigatran versus warfarin in patients with atrial fibrillation. NEJM 2009;361:1139–1151
- van Gelder IC, Groenveld HF, Crijns HJ, et al. Lenient versus strict rate control inpatients with atrial ?brillation. NEJM 2010;362:1363–1373
- Piccini JP, Hasselblad V, Peterson ED, et al. Comparative efficacy ofdronedarone and amiodarone for the maintenance of sinus rhythm in patients with atrial fibrillation. J Am CollCardiol 2009;54:1089-1095
- Touboul P, Brugada J, Capucci A, et al. Dronedarone for prevention of atrial fibrillation: a dose-ranging study. Eur Heart J 2003;24:1481–1487
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר יובל קונסטנטינו, היחידה לטיפול בהפרעות קצב הלב (אלקטרופיזיולוגיה), המערך הקרדיולוגי, המרכז הרפואי האוניברסיטאי סורוקה, באר שבע


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק