דום נשימה חסימתי בשינה - Obstructive Sleep Apnea
הופניתם מהדף תסמונת דום נשימה חסימתי בשינה לדף הנוכחי.
| דום נשימה חסימתי בשינה | ||
|---|---|---|
| Obstructive Sleep Apnea | ||
| ||
| ICD-10 | Chapter G 47.3 | |
| ICD-9 | 327.23 | |
| MeSH | D012891 | |
| יוצר הערך | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – הפרעות שינה
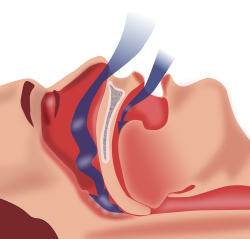
תסמונת דום נשימה בשינה (Sleep Apnea) היא הפרעת שינה המתבטאת בהפסקת נשימה בזמן השינה, וכאשר היא חוזרת על עצמה פעמים רבות במהלך השינה, היא גורמת לירידה משמעותית באיכות השינה.
אפידמיולוגיה
הפרעות שינה נמצאות בעד 35 אחוזים מהפונים לרופא הראשוני וב-17 אחוזים מהאוכלוסייה הכללית. השכיחות של דום שנימה בשינה היא כ-4 אחוזים בגברים וכ-2 אחוזים בנשים.
קיימת עלייה בסיכון למחלות קרדיו-וסקולריות (Cardiovascular).
אטיולוגיה
- דיכוי מרכזי של מערכת הנשימה [[[אי ספיקת לב]] ו-COPD (Chroonic Obstructive Pulmonary Disease), המובילים לאצירת פחמן דו-חמצני) - איבוד דחף הנשימה המרכזי
- Obstructive Sleep Apnea (OSA), חסימת דרכי אויר עליונות - חסימת דרכי אויר למרות מאמץ נשימתי- חזה ובטן. מהווה את הגורם השכיח להפסקת נשימה בשינה במסגרת המרפאה
- Upper airway resistance syndrome - קטגורית ביניים - קיימת זרימת אויר חלקית אך במאמץ נשימתי גדול
גורמי סיכון
- השמנת יתר; היקף צוואר מעל 43.5 סנטימטרים בגברים ו-41 סנטימטרים בנשים
- Deviated septum
- Nasal polyps
- Enlarged uvula and soft palate
- סנטר קטן עם מנשך עמוק
- הגדלת שקדים
- Hypertrophy of the lateral pharyngeal musculature
- באי ספיקת לב - בצקת של הפרינקס
בנוסף, לאנשים בסיכון יש יכולת פחותה לשמור על טונוס (Tonus) שרירי מספק לשמירה על נתיבי האוויר פתוחים ולמנוע תמט של ה-Pharynx.
אלכוהול וחומרי הרגעה (Sedatives) מגבירים את אפקט התמט עקב השפעתם על ה-Neuromuscular function.
תחלואה נלווית
- סיכון לבבי - עקב ה-Hypoxemia - מלווה בעלייה בתחלואה ותמותה.
- ירידה בתנגודת כלי הדם --> יתר לחץ דם ריאתי --> Cor pulmonale, בעיקר במקרה של COPD ו/או השמנת יתר חולנית
- יתר לחץ דם
- הפרעות קצב - יתר לחץ דם והפרעות קצב נגרמים עקב עלייה במאמץ הנשימתי ועלייה במתח הסימפטטי (Sympathetic)
- יתר לחץ דם - OSA מהווה גורם סיכון בלתי תלוי ליתר לחץ דם
- Obesity-Hypoventilation syndrome (The Pickwickian syndrome) - OSA חמורה יכולה לגרום אצירת CO2 ולדיכוי נשימתי מרכזי
- Dysmenorrhea ו-Amenorrhea
- פגיעה קוגניטיבית (Cognitive) ופסיכומוטורית (Psychomotor)
- סיכון לתאונות עולה ל-6.3 בבעיה חמורה
קליניקה
כאשר החסימה קלה, נחירה תיתכן כממצא המפריע היחידי עם חסימה מינימלית. כאשר החסימה מתגברת, EEG (ElectroEncephalography) יראה התעוררויות. עם המשך ההחמרה והפרעה למעגל השינה, תופיע ישנוניות במהלך היום, Daytime sleepiness.
חסימה קשה יותר, Hypopnea - גורם לירידה של 50 אחוזים בזרימת האוויר ודסטורציה (Desaturation) של 4 אחוזים או יותר.
חסימה קשה עוד יותר, Apnea - הפסקת זרימת האוויר למשך 10 שניות לפחות.
ככל שהחסימה חמורה וארוכה יותר, כך עולה הסיכוי לדסטורציה ו-Hypoxia כתוצאה מ-V/Q Mismatch (Ventilation Perfusion).
ריאות שיש בהן פרפוזיה (Perfusion) אינן מאווררות כראוי.
- בן/בת זוג המתלוננים על נחירות רמות
- שינה לא נינוחה
- נשימות לא סדירות במהלך השינה
- מחנק או התנשמויות כבדות (Gasping)
- ישנוניות במהלך היום והרדמויות
- נשים ידווחו יותר על תשישות כרונית
- התעוררות לא רעננה בבוקר (עייפות)
- כאב ראש בבוקר
- פגיעה בתפוקת העבודה
- תאונות דרכים או תאונות עבודה
- שינוים באישיות
- השמנה נפוצה אך לא מחייבת, כ-70 אחוזים מהסובלים מ-OSA שמנים
- נשים פרה-מנופאוזליות (Premenopausal) המתלוננות על אי סדירות נשימתית בלילה
- נשים רזות אך בעלות מומים אחרים, Severe overbite, High hard palat
- היסטוריה משפחתית חיובית, בדרך כלל בעיה אנטומית או השמנה
אבחנה
אנמנזה
- חשד מוגבר לבעיה - אצל שמנים או רזים
- ישנוניות במהלך היום
- עייפות
- נחירות רמות
- נשימה לא סדירה במהלך השינה - עם או ללא הפסקות נשימה
- תאונות דרכים
- תפקוד ירוד בעבודה
- שינויים באישיות ובקוגניציה (Cognition)
- השמנת יתר BMI>28 (Body Mass Index)
- גיל מבוגר
- הפרעות חסימתיות בדרכי נשימה עליונות
- שימוש קבוע בתרופות הרגעה או אלכוהול
- תת-פעילות של בלוטת התריס
בדיקה פיזיקלית
- סימנים חיוניים- יתר לחץ דם
- עור - כיחלון
- אף - פוליפים (Polyps)
- לוע - High hard palate, הגדלת השקדים, Uvula גדולה, היצרות Nasopharyngeal
- צוואר - היקף גדול
- בנוכחות יתר לחץ דם - מוסיפים 4 סנטימטרים להיקף הצוואר
- אם נוחר, סובל מהשתנקויות או חנק במהלך השינה בדרך כלל- מוסיפים 3 סנטימטרים להיקף
- סיכון נמוך - אם היקף הצוואר נמוך מ-43 סנטימטרים הסיכוי ל-OSA נמוך
- סיכון בינוני - 43–48 סנטימטרים
- סיכון גבוה - היקף של מעל 48 סנטימטרים
- לב - סימני יתר לחץ דם ריאתי; הרמות חדר ימין, קול שני-מרכיב פולמונלי (Pulmonale) מודגש, גודש ורידי צוואר, בצקות ברגליים
- גפיים - התאלות הציפרניים (Clubbing)
- סימני תת-פעילות בלוטת התריס
בדיקות מעבדה
- מבחן שינה - בדיקת האבחון- Polysomnographic study
- ניטור ביתי - עם מכשור מתאים- רגישות וסגוליות נמוכים יותר ממבחן שינה
- בדיקות אחרות -
- תפקודי תריס
- גז עורקי, סאטורציה - בחשד למחלה משמעותית
- אקו לב (Echocardiography) - במקרה של חשד ליתר לחץ דם ריאתי
אבחנה מבדלת - לפי אתיולוגיות
- פסיכולוגית - דיכאון, חרדה, הפרעת סומטיזציה (Somatization disorder)
- פרמקולוגית (Pharmacologic) - תרופות לשינה (Hypnotics), תרופות להורד לחץ הדם (Antihypertensives), נוגדי דיכאון (Antidepressnants), תרופות להרגעה (Tranquilizers), שימוש בסמים (Drug abuse) וגמילה
- אנדוקרינית,-מטאבולית (Endocrine-metabolic) - תת פעילות של בלוטת התריס, סוכרת, יתר פעילות בלוטת התריס של הקשישים, תת פעילות של בלוטת יותרת המוח, יתר פעילות של בלוטת יותרת התריס (Hyperparathyroidism) או רמת סידן גבוהה, מחלת Addison, אי ספיקת כליות כרונית, אי ספיקה כבדית-הפטוצלולרית (Hepatocellular)
- נאופלסטית-המטולוגית (Neoplastic-hematologic) - ממאירות נסתרת (Occult) (של הלבלב), אנמיה (Anemia) קשה
- זיהומים - Endocarditis, שחפת, Mononucleosis, Hepatitis, מחלה טפילית (Parasitic), HIV (Human Immunodeficiency Virus), CMV (CytoMegaloVirus)
- לבבי-ריאתי (Cardiopulmonary) - אי ספיקת לב, מחלת ריאות חסימתית כרונית
- מחלת רקמות חיבור (Connective tissue disease)-פעילות יתר חיסונית (Immune Hyperreactivity) - מחלת פרקים שגרונית (Rheumatoid arthritis), Chronic fatigue syndrome
- הפרעות שינה - דום נשימה בשינה, GERD (GastroEsophageal Reflux Disease), ריניטיס אלרגית (Allergic rhinitis), סיבות פסיכולוגיות
טיפול
טיפול יכול לשפר תפקוד והישרדות של חלק מהחולים.
ככלל חסר מידע על תזמון, אופן ותוצאות ההתערבות.
ממצאים פוליסומנוגרפים (Polysomnographic) אינדקס 20 (20 הפסקות בשעה) מלווים בקליניקה מתאימה יכולים להוות בסיס להחלטה על התערבות טיפולית.
סיכון הסיבוכים במחלה גבוה.
- פחות מ-20 הפסקות נשימה בשעה- יש לשקול את כלל התמונה טרם התערבות
- פרוגנוזה (Prognosis) גרועה יותר- חולים הסובלים ממחלת ריאה בנוסף ל OSA - נזקקים לטיפול אגרסיבי יותר
- חולים עם מחלה קלה ללא גורמי סיכון נשימתיים או אחרים- לשקול התערבות ראשונית פחות חודרנית:
- הפחתה במשקל
- שינוי תנוחת השינה
- התערבות אמפירית (Empirical) - ללא הוכחת מבחן שינה אינה ממולצת משום שלהערכה קלינית בלבד אין את הרגישות והסגוליות הנדרשים להחלטה
הפחתת משקל - מומלץ לכל אלו עם עודף משקל.
תנוחת שינה - שכיבה על הגב מגבירה את הבעיה. שכיבה על הצד מפחיתה את הסיכון. (הצמדת כדור טניס או כרית לגב).
ב-AAFP (American Academy of Family Physicians) מצוינת גם שינה עם ראש מוגבה- גורמת להבאת הלשון קדימה
מכשיר CPAP (Continuous Positive Airway Pressure) - הוא הטיפול המומלץ. ההיענות היא סביב 50 אחוזים. משפר באופן משמעותי הישרדות ותפקוד. משפר לחץ דם ו-LVEF (Left Ventricle Ejection Fraction). לחץ מומלץ - 7.5-5 סנטימטרים מים.
ניתוח - רק במקרים קשים, לאחר כישלון האמצעים האחרים ובנוכחות חסימה אנטומית מוכחת.
- ניתוח חיך - הוצאת השקדים, מסה חוסמת או גידול. בוצעו ניתוחים גם במטופלים ללא גורם מזוהה אחד (Uvulopalatopharyngoplasty)
נכון לשנת 2011, לא ניתן לחזות מי יהנה מתוצאות הניתוח, אין תמיד תוצאות טובות. לאור זאת ולאור שיפור בטכניקת ה-CPAP, הניתוח נמצא פחות בשימוש.
- ניתוח לסת - אם יש מנשך קדמי - נדרש המשך מעקב על יעילות הניתוח ותוצאותיו
- טרכאוטומיה (Tracheotomy)- במקרים מסכני חיים
- אמצעים דנטליים (Oral Appliances) - לא נבדקו תוצאות ארוכות טווח. הם לא אפקטיביים כמו CPAP
גישה תרופתית
- מניעת שימוש בתכשירים הגורמים לדיכוי נשימתי או נוירומוסקולרי (Neuromuscular)
- הימנעות משימוש באלכוהול
- הימנעות משימוש בתרופות הרגעה (Sedatives) - ניתן לנסות תרופות מקבוצה זו שלא משפיעים על ה-REM (Rapid Eye Movement) (הזמן בו מתרחשות רוב הפסקות הנשימה) - בוצע ניסיון שימוש בתרופות ללא השפעה הרגעתית (Sedative) שלא משפיעות על REM, כגון תרופות מקבוצת הטריציקלים (TCA, TriCyclic Antidepressant) כגון Protriptyline
- היה ניסיון במתן פרוגסטרונים (Progesterones) כגון Medroxyprogesterone, לעירור פעילות מערכת הנשימה- אף אחת מהגישות לא מוצלחת ולא מומלצת
- Sildenafil - מחמיר בעיות נשימה ודסאטורציה ב-OSA חמורה
- טיפולים יעילים-
- תת-פעילות של בלוטת התריס - טיפול יעיל משפר
- חמצן לילי - מפחית דסאטורציה - יש הממליצים שימוש. ואולם יכול להאריך את משך האפיזודה (Episode) האפנאית (Apneic). יש לבדוק השפעה ארוכת טווח
גישות טיפוליות נוספות
- שיפור ה-CPAP
- קיצוב מואץ של הלב - Atrial overdrive pacing - מקצר באופן משמעותי אפיזודות של הפסקות נשימה מרכזיות ו-OSA
התוויות להפניה לבדיקת שינה
ההפנייה בדרך כלל לפולמונולוג (Pulmonologist) בשאלה למבחן שינה.
- עייפות משמעותית במהלך היום וישנוניות יתר, בעיקר אם יש נחירות, שינה לא רגוע, השתנקויות וכדומה - למבחן שינה
- השמנה משמעותית וכקושי בשליטה על יתר לחץ דם
- אם אין שיפור לאחר ירידה במשקל ונשקלת אפשרות של CPAP או ניתוח
הסברים לחולה
- שיחה לגבי חומרת הבעיה - סכנת תאונות, תחלואה ותמותה לבבית
- הסבר על הטיפל
- ירידה במשקל - הדרכה לגבי הגישה הכללית לירידה במשקל ומשמעותה לגבי הבעיה ומחלות בכלל. Soft tissue obstruction
- הימנעות מתרופות הרגעה, אלכוהול ואולי גם Sildenafil (ובכלל תרופות מסוג זה)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק