תסמינים התנהגותיים ופסיכולוגיים של שיטיון - Behavioral and psychological symptoms of dementia
| תסמינים התנהגותיים ופסיכולוגיים של שיטיון | ||
|---|---|---|
| Behavioral and psychological symptoms of dementia | ||
| יוצר הערך | ד"ר יאן פרס ופרופ' רוני פלג
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – שיטיון
תסמינים התנהגותיים ופסיכולוגיים של שיטיון (סהפ"ש) (BPSD, Behavioral and Psychological Symptoms of Dementia) הם תסמונת הכוללת תסמינים כגון הפרעות בתפיסה, תוכן החשיבה, מצב הרוח או התנהגות. תסמינים אלה מתרחשים לעתים קרובות בחולים הסובלים משיטיון.[1]
אפידמיולוגיה
מספר הקשישים בישראל בסוף 2009 עמד על יותר מ-740 אלף (כ-10% מכלל האוכלוסייה). על פי הנתונים של מכון ברוקדייל, השכיחות המוערכת של שיטיון במדינת ישראל היא 16.7%.[2] לפיכך אפשר להעריך כי בשנת 2009 במדינת ישראל, היו יותר מ-120 אלף קשישים הסובלים משיטיון. תסמינים התנהגותיים ופסיכולוגיים של שיטיון הם אתגר מרכזי בניהול של חולים הסובלים משיטיון, כיוון שיותר מ-80% מהם, מפתחים מרכיב התנהגותי בשלב מסוים של מחלתם.[3] לפחות למחצית מהחולים בשיטיון במרפאות בקהילה, וליותר מ-75% מהחולים בבתי אבות בארצות הברית, יש מאפיין כלשהו של תסמינים התנהגותיים ופסיכולוגיים של שיטיון.[4] תסמינים התנהגותיים ופסיכולוגיים של שיטיון עלולים להופיע בכל שלב של התפתחות השיטיון. במחקר אחד של תסמינים התנהגותיים ופסיכולוגיים של שיטיון, נמצא כי ל-64% מהמטופלים הסובלים ממחלת אלצהיימר, היה אחד או יותר מהתסמינים ההתנהגותיים והפסיכולוגיים של שיטיון. רוב המטופלים האלה התגוררו בגפם.[5] בעבודה שנעשתה בקהילה, Lyketsos וחבריו מצאו כי לקשישים עם שיטיון, היו פי 40 יותר הפרעות התנהגות בהשוואה לשאר האוכלוסייה. ל-61% מהחולים עם שיטיון היה תסמין אחד לפחות של הפרעות התנהגות, וכ-31% מחולים אלה סבלו מתסמינים התנהגותיים ופסיכולוגיים של שיטיון בחומרה קשה.[6]
אטיולוגיה
הסיבה להופעת תסמינים התנהגותיים ופסיכולוגיים של שיטיון אינה ידועה. כיום רווחת הדעה כי מדובר בבעיה רב-גורמית, המשלבת היבטים נוירוביולוגיים (Neurobiological), פסיכולוגיים וחברתיים. נמצא קשר, טרם הופעת השיטיון, לקווים אישיותיים ותגובות ללחץ.[4] יש השפעה למערכת הנוירוביולוגית שקשורה להפרעות התנהגות, והמערבת חסרים כולינרגיים (Cholinergic), ולירידה בהפרשת סרוטונין (Serotonin) ונוראדרנלין (Noradrenaline), והפרעה בויסות של מערכת גאב"א (GABA, Gamma-Aminobutyric Acid).[7]
קליניקה
יש דרכים רבות לקיבוץ תסמינים התנהגותיים ופסיכולוגיים של שיטיון. על פי המלצה של קבוצת ההסכמה,[1] אפשר לקבץ תסמינים אלה לשתי קבוצות:
- בקבוצה הראשונה נמצאות הפרעות התנהגות (תסמינים שבדרך כלל אפשר לזהות על סמך תצפית ישירה על המטופל): תוקפנות גופנית, זעקות, אי שקט, חוסר מנוחה, היעדר עכבות מיניות, שוטטות (wandering), התנהגות בלתי הולמת מבחינה תרבותית, אגרנות כפייתית;
- בקבוצה השנייה נמצאים תסמינים פסיכולוגים (מתגלים לרוב במהלך ריאיון עם המטופל או קרובי משפחה/ מטפלים שלו): חרדה, מצב רוח דיכאוני, הזיות, אשליות (Delusions) ופסיכוזה.
לפי Finkel וחבריו, שכיחות של תסמינים התנהגותיים ופסיכולוגיים של שיטיון היא:[8]
- הפרעות תפיסה:
- אשליות 20-73%, זיהוי שגוי (Misidentifications) 23-50%, הזיות 15-49%; - הפרעות רגשיות:
- דיכאון עד 80%, מאניה 3-15%; - הפרעות אישיותיות:
- שינויים באישיות עד 90%, תסמינים התנהגותיים עד 50%, תוקפנות/עוינות עד 20%.
- שונות בביטוי הקליני של התסמונת לפי סוגי השיטיון השונים
שכיחות הבעיה וביטויה, לפי נתונים שונים בספרות, משתנים בהתאם לסוג השיטיון. כך למשל, Cohen וחבריו, מצאו הבדלים מעטים בין שכיחות תסמינים התנהגותיים ופסיכולוגיים של שיטיון, בקרב חולים עם מחלת אלצהיימר ושיטיון על רקע פגיעה בכלי דם (Vascular).[9] לעומתם, אחרים מצאו שכיחות גבוהה של אשליות בקרב חולים הסובלים ממחלת אלצהיימר, ושכיחות גבוהה של דיכאון בחולים עם שיטיון על רקע פגיעה בכלי דם.[6] בעבודה של Cohen וחבריו, חולים עם אלצהיימר ושיטיון על רקע פגיעה בכלי דם, סבלו מהפרעות פסיכיאטריות ברמות גבוהות ביותר, וחומרת התסמינים גדלה ככל שהחמיר השיטיון. התסמין השכיח ביותר היה אי שקט, ואחריו תסמינים של אדישות, דיכאון והתנהגות סוטה.[9] הזיות ראייה שכיחות יותר בקרב חולים עם שיטיון. בקרב חולים אלה נמצאו חלקיקי לוי (Dementia with Lewy bodies), בהשוואה לחולים במחלת אלצהיימר או במחלת פרקינסון.[10] הזיות ראייה שכיחות בכ-80% מהחולים בשיטיון עם חלקיקי לוי, וב-20% מהחולים במחלת אלצהיימר.[11] שיטיון קדמי-צדעי (Fronto-temporal dementia), מלווה בשכיחות גבוהה יותר של התנהגויות תוקפניות ואנטי-סוציאליות.[12] התנהגות בעייתית שכיחה יותר מתרחשת מוקדם מאוד במהלך מחלת קרויצפלד יעקב (Creutzfeldt-Jakob disease).[13]
- השלכות על חיי החולה וסביבתו
לתסמינים התנהגותיים ופסיכולוגיים של שיטיון יש השלכות משמעותיות על חיי החולה וחיי הסובבים אותו. התסמונת הזאת גורמת לתלות קשה בזולת ולשחיקה ניכרת של המטפל העיקרי. מצב זה מביא את הקשיש למוסד בשכיחות גבוהה יותר מאשר הירידה ההכרתית המאפיינת את השיטיון.[14][15] תסמינים התנהגותיים ופסיכולוגיים של שיטיון, בייחוד אלה שאינם זוכים לטיפול, גורמים ל:
- פרוגנוזה גרועה יותר;
- הידרדרות הכרתית מהירה יותר;
- התקדמות מהירה יותר של המחלה;[16][17]
- ירידה קשה יותר בתפקוד היומיומי של החולה;[18][19]
- ירידה באיכות החיים של המטופל ושל המטפל העיקרי;[20][21]
- שחיקה ניכרת של המטפל העיקרי;[22]
- שימוש יתר במערכת הבריאות;
- אשפוזים חוזרים ומיסוד מוקדם;[15][23][24][25][26]
- עלייה בעלות כוללת.[27][28]
אבחנה
גישה אבחנתית לתסמינים התנהגותיים ופסיכולוגיים של שיטיון, כוללת הערכה קפדנית של הקשיש, תוך שימת דגש על אטיולוגיה של שיטיון, תחלואה נלווית כגון כאב, התייבשות, זיהום, דיכאון , הפרעות שינה, חרדה והיעדר גורמים אחרים, כגון מצב בלבולי חריף (Delirium) על רקע טיפול תרופתי.
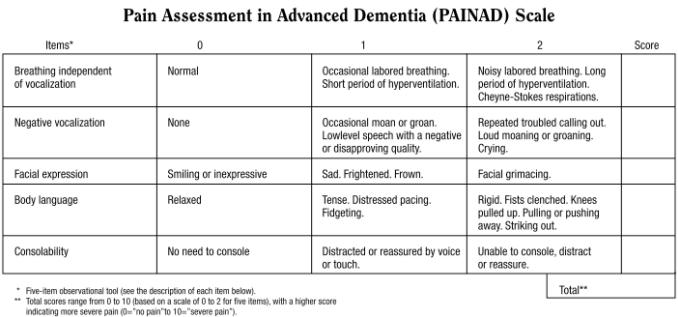
- לעתים קרובות אין מאבחנים כראוי כאב בקשישים הסובלים משיטיון, בין היתר בשל הפרעות תקשורת ושפה. כאב יכול להתבטא במקרים אלה בהפרעות התנהגות כמו תוקפנות או בלבול.[29] פותחו כמה סולמות (Scale) למדידת חומרת הכאב בחולי שיטיון. בחולים בעלי שיטיון קל, שימוש בסולם אנלוגי חזותי (VAS, Visual analogue scale) בהחלט יכול להתאים. לחולים בעלי שיטיון מתקדם יותר, פותחו סולמות המבוססים על סימנים "לא מילוליים" כמו נשימה, השמעת קולות, העוויות פנים ושפת גוף. (PAIN-AD, Pain Assessment in Advanced Dementia) (ראו איור) הוא דוגמה לסולם כזה.[30]
- הפרעות שינה יכולות לגרום להופעת תסמינים התנהגותיים ופסיכולוגיים של שיטיון ולהיות חלק מהתסמונת. מקצב יממי (Circadian rhythm) עלול להשתבש בחולים במחלת אלצהיימר. שכיחות של הפרעות בשנת חלום עמוקה (REM, Rapid Eye Movement) גבוהה בקרב חולי שיטיון מחלקיקי לוי. תרופות רבות עלולות לגרום להפרעות שינה קשות בקרב חולי שיטיון.
- סיבות נוספות הגורמות בלבול ואי שקט בקרב קשישים עם שיטיון הן זיהומים, הפרעות אנדוקריניות, הפרעות אלקטרוליטים, התייבשות ועצירות. אנמנזה מקיפה, בדיקה גופנית, בדיקות מעבדה והדמיה יכולות לסייע לרופא במציאת הסיבה להידרדרות.
- בעיות רגשיות ותגובות בין-אישיותיות (כמו חוסר שביעות רצון מהתנהגות המטפל או ממאכל מסוים) עלולות לגרום להתפרצויות בקרב חולי שיטיון. כמו כן, גורמים סביבתיים רבים כגון מקומות סגורים, בידוד, מניעת גירוי חושים (היעדר מכשיר שמיעה, משקפיים מתאימים) עלולים להחמיר את התסמונת.
- תרופות רבות, בייחוד אך לא רק תרופות בעלות השפעת נגד-כולינרגית, עלולות לגרום להופעת מצב בלבולי חריף.
- סולמות לאבחון תסמינים התנהגותיים ופסיכולוגיים של שיטיון
קיימים יותר מ-30 סולמות שונים להערכת ביטויים של תסמינים התנהגותיים ופסיכולוגיים של שיטיון. בין המוכרים ביותר והשימושיים ביותר אפשר למנות את:
- CMAI (Cohen-Mansfield Agitation Inventory);[31]
- NPI-Q (Neuropsychiatric Inventory Questionnaire);[32]
- BEHAVE-AD (Behavioral pathology in Alzheimer's Disease).[33]
בקישור http://www.neurotransmitter.net/alzheimerscales.html אפשר למצוא סולמות אלה כמו גם סולמות אחרים רבים להערכה.
טיפול
פרוגנוזה
דגלים אדומים
ביבליוגרפיה
- ↑ 1.0 1.1 Finkel SI, Costa e Silva J, et al. Behavioural and psychological signs and symptoms of dementia: A consensus statement on current knowledge and implications for research and treatment. Int Psychogeriatr. 1996;8:497–500.
- ↑ Wertman E, Brodsky J, et al. An estimate of the prevalence of dementia among community-dwelling elderly in Israel. Dement Geriatr Cogn Disord. 2007;24:294-299
- ↑ Overshott R, Burns A. Treatment of dementia. J Neurol Neurosurg Psychiatry. 2005; 76: 53-59.
- ↑ 4.0 4.1 Zaudig M. A risk-bene?t assessment of risperidone for the treatment of behavioral and psychological symptoms in dementia. Drug Safety.2000;23:183-95.
- ↑ Devanand DP, Jacobs DM, et al. The course of psychopathologic features in mild to moderate Alzheimer disease. Arch Gen Psychiatr. 1997;54:257-63.
- ↑ 6.0 6.1 Lyketsos CG, Steinberg M, et al. Mental and behavioral disturbances in dementia: Findings from the Cache County Study on Memory in Aging. Am J Psychiatr. 2000;157:708-14.
- ↑ Eichelman B. Neurochemical basis of aggressive behavior. Psychiatric Ann.1987;17:371-4.
- ↑ Finkel S. The signs of the behavioral and psychological symptoms of dementia. Clinician 1998; 16(1): 33-42.
- ↑ 9.0 9.1 Cohen D, Eisdorfer C, et al. Psychopathology associated with Alzheimer’s disease and related disorders. J Gerontol. 1993;48:M255-60
- ↑ Ala TA, Yang KH, Sung JH, Frey WH., 2nd Hallucinations and signs of Parkinsonism help distinguish patients with dementia and cortical Lewy bodies from patients with Alzheimer’s disease at presentation: A clinicopathological study. J Neurol Neurosurg Psychiatry. 1997;62:16-21.
- ↑ McKeith I, Fairbairn A, et al. Neuroleptic sensitivity in patients with senile dementia of theLewy body type. Br Med J 1992; 305:673-678.
- ↑ Miller BL, Darby A, Benson DF, et al. Aggressive, socially disruptive and antisocial behaviour associated with fronto-temporal dementia. Br J Psychiatry. 1997;170:150-4.
- ↑ Cummings J, Duchen L. Kluver-Bucy syndrome in Pick disease: clinical and pathological correlations. Neurol 1981; 31:1415-1422.
- ↑ Spruytte N, Van A, Lammertyn F. Predictors of institutionalization of cognitively-impaired elderly cared for by their relatives. Int J Geriatr Psychiatry 2001;16: 1119-1128
- ↑ 15.0 15.1 Steele C, Rovner B, Chase GA, Folstein M. Psychiatric symptoms and nursing home placement of patients with Alzheimer’s Disease. Amer Jnl Psych. 1990; 147:1049-51
- ↑ Stern Y, Mayeux R, Sano M, Hauser WA, Bush T. Predictors of disease course in patients with probable Alzheimer’s Disease. Neurology 1987;37:1649p53;
- ↑ Paulsen JS, Salmon DP, et al. Incidence of and risk factors for hallucinations and delusions in patients with probable AD. Neurology 2000;54:1965–71.)
- ↑ Brody JA. An epidemiologist views senile dementia – facts and figures. Am J Epidemiol 1982; 113:155-162.
- ↑ Lyketsos CG, Steele C, Baker L, et al. Major and minor depression in Alzheimer’s Disease: Prevalence and impact. J Neuropsychiatry Clin Neurosci 1997;9:556-61.
- ↑ Deimling GT, Bass DM. Symptoms of mental impairment among elderly adults and their effects on family caregivers. J Gerontol 1986; 41: 778-78.
- ↑ González-Salvador T, Lyketsos CG, et al. Quality of life in dementia patients in long-term care. Int J Geriatr Psych.2000;15:181-9.
- ↑ Rabins PV, Mace NL, Lucas MJ. The impact of dementia on the family. JAMA 1982; 248: 333-335.
- ↑ Colerick EJ, George LK. Predictors of institutionalization among caregivers of patients with Alzheimer’s disease. J Am Geriatr Soc 1986; 34: 492-498.
- ↑ Morriss RK, Rovner BW, Folstein MF, German PS. Delusions in newly admitted residents of nursing homes. Am J Psychiatry 1990; 147: 299-302
- ↑ O’Donnell BF, Drachman DA, Barnes HJ, et al. Incontinence and troublesome behaviors predict institutionalization in dementia. J Geriatr Psychiatry Neurol 1992; 5: 45-52.
- ↑ Ballard C, Waite J, Birks J. 2006. Atypical antipsychotics for aggression and psychosis in Alzheimer’s Disease. Cochrane Database of Systematic Reviews, (1):CD003476.
- ↑ Cohen-Mansfield J. Assessment of disruptive behavior/agitation in the elderly: Function, methods and difficulties. J Geriatr Psychiatry Neurol 1995; 8 (Suppl 1): 52-60
- ↑ O’Brien J, Caro J. Alzheimer’s Disease and other dementia in nursing homes: levels of management and cost. Int Psychogeriatr.2001;13:347-58.
- ↑ Pautex S, Michon A, Guedira M, et al. Pain in severe dementia: self-assessment of observational scales? JAGS. 2006;54:1040-5
- ↑ Lane P. A pain assessment tool for people with advanced Alzheimer’s and other progressive dementias. Home Healthcare Nurse.2003;21:32-7.
- ↑ Cohen-Mansfield J, Marx MS, Rosenthal AS. A description of agitation in a nursing home. Journal of Gerontology: Medical Sciences. 1989;44(3):M77-M84
- ↑ Kaufer DI, Cummings JL, et al. Validation of the NPI-Q, a brief clinical form of the Neuropsychiatric Inventory.J Neuropsychiatry Clin Neurosci. 2000 Spring;12(2):233-9
- ↑ Reisberg B, Auer SR, Monteiro IM. Behavioral pathology in Alzheimer's disease (BEHAVE-AD) rating scale.Int Psychogeriatr. 1996;8 Suppl 3:301-8
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר יאן פרס ופרופ' רוני פלג, המחלקה לרפואת המשפחה, אוניברסיטת בן-גוריון בנגב ושירותי בריאות כללית, מחוז דרום


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק