הידרוצפלוס נורמוטנסיבי - Normal pressure hydrocephalus
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| הידרוצפלוס תקין-לחץ | ||
|---|---|---|
| Normal pressure hydrocephalus | ||
| שמות נוספים | NPH | |
| ICD-10 | Chapter G 91.2 | |
| ICD-9 | 331.9
, 331.5 |
|
| MeSH | D006850 | |
| יוצר הערך | ד"ר אחינועם סוחר, ד"ר גליה צרפתי, ד"ר זאב פלדמן, ד"ר שרון חסין (בר) | |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – הידרוצפלוס, שיטיון
הידרוצפלוס תקין-לחץ (Normal Pressure Hydrocephalus, NPH) הוא מצב רפואי המאופיין בטריאדה של הפרעת הליכה, ירידה קוגניטיבית והפרעה בשליטה על סוגר השתן, המלווה בלחץ תוך-גולגולתי תקין או נמוך. מאז שהוגדרה תסמונת NPH בשמה על ידי חאכים ואדאמס בשנת 1965, הועלו ספקות וחילוקי דעות באשר לפתוגנזה, הגדרת התמונה הקלינית ודרכי האבחון שלה. ספקות אלה טרם יושבו עד עצם היום הזה ואנו נותרים עם תמונה קלינית לא מאד מוגדרת, אך כזו שטומנת בחובה אפשרות טיפולית ממשית לחולה המבוגר שסובל מהתסמינים האופייניים.
הידרוצפלוס כרוני במבוגר, המוגדר לפי קריטריונים הדמייתיים שונים, כולל את המצבים הבאים: הידרוצפלוס מולד שנעצר (Compensated/arrested congenital hydrocephalus), היצרות תעלה של הגיל המבוגר (Adult-onset aqueductal stenosis) וכן שני סוגים של NPH:
- NPH ראשוני (אידיופתי): כאשר לא ניתן לזהות גורם מקדים ידוע.
- NPH שניוני: מקרים בהם יש סיבה ידועה שגרמה להתפתחותו (כגון סיפור קודם של דלקת קרומי המוח, דמם תוך מוחי, טראומה מוחית ועוד) .
אפידמיולוגיה
נכון לפברואר 2015, אין מספיק מידע מהימן על שכיחות NPH. נתונים משבדיה מצביעים על היארעות הידרוצפלוס כרוני במבוגרים של 2.6 ל-100,000 לשנה ונתונים מנורבגיה מצביעים על שכיחות של 0.1% באנשים מגיל 60 ומעלה, שמכפילה את עצמה בכל עשור. מקובל לצטט את המספר "5% מכלל המקרים של דמנציה" אך נראה שמדובר בתת-הערכה של התופעה שכן רבים מחולי NPH אינם לוקים בדמנציה ומתייצגים כהפרעת הליכה בלבד.
אטיולוגיה
קיימות מספר תיאוריות בנוגע לפתוגנזה של NPH אך אף אחת לא מסבירה באופן מלא את התסמונת. הגדלת חדרי המוח אינה מספיקה, כשלעצמה, לגרום לתסמינים של NPH; דוגמא לכך היא אותם חולים עם הגדלת חדרים משנית למומים מולדים כמו היצרות התעלה ע"ש סילביוס, אשר אינם סובלים מכל ליקוי נוירולוגי.
הסבר להתפתחות של הידרוצפלוס כרוני תסמיני דורש להכיר את השינויים ברקמת המח ואת ההידרודינמיקה של נוזל המוח והשדרה המתרחשים בהקשר של תהליכי הזדקנות רגילה ובמחלות כלי-הדם של המוח. קיימות עדויות לירידה בביטויו של אקוופורין 1 (תעלת מים שמבוטאת על הקוטב האפיקלי של תאי האפיתל במקלעת הדמית ומווסתת את מעבר המים לחדרים) במצבים פתולוגיים בהם יש הפרעה בפרפוזיה המוחית. ירידה זו יכולה להוות מנגנון בקרה על ייצור נוזל המוח והשדרה. קצב ייצור נוזל המוח והשדרה על ידי המקלעת הדמית יורד עם הגיל, ירידה הבולטת במיוחד במצבים כמו הידרוצפלוס כרוני ומחלת אלצהיימר. ידוע שבאופן תקין נוזל המוח והשדרה מופרש בכמות כמעט כפולה בלילה לעומת הייצור ביום; בקשישים, שינויים במחזור ערנות-שינה וכן הקטנת הפרפוזיה למקלעת הדמית יכולים לסביר באופן חלקי את הירידה בייצור נוזל המוח והשדרה. הסבר אפשרי נוסף לירידה זו הוא העלייה ברמות ואזופרסין (חלבון שמעורב בבקרה על ייצור נוזל המוח והשדרה) שמתרחשת עם הגיל.
בנוסף להפחתת הייצור ישנן עדויות להפרעה בספיגת נוזל המוח והשדרה הקשורה גם היא לשינויים של הגיל המבוגר: עיבוי (פיברוזיס) של הקרום העכבישי, שקיעה של עמילואיד מסוג בטא בקרומי המוח ועלייה בלחץ הוורידים הקורטיקליים.
קיימת סברה שירידה במחזור (Turnover) של נוזל המוח והשדרה מפריעה לפינוי חומרים שהצטברותם עלולה לגרום לנזק מוחי, כגון עמילואיד מסוג בטא. גם ריכוזים של חומרים בעלי תכונות נוגדות חמצון וחומרים נוירופרוטקטיביים אחרים שבקרתם ושינועם תלוי במקלעת הדמית נפגעים במוח המזדקן. בהידרוצפלוס כרוני קיים, ככל הנראה, תהליך מוקדם ומוגבר של הצטברות חומרים פתולוגיים במוח מחד גיסא, וירידה בחומרים המגנים מאידך גיסא, שתורמים במשותף לנזק המוחי שמביא לביטויים קליניים בכלל ולירידה הקוגניטיבית בפרט[1].
גם בהזדקנות וגם במצבי הידרוצפלוס יש ירידה בקצב ספיגת נוזל השדרה דרך הסיסים העכבישיים ויש יתר חשיבות למסלולים עקיפים כדוגמת ספיגה טראנס-אפנדימלית מחדרי המוח. הדבר קשור, כנראה, לשינויים ניווניים בכלי הדם במוח שקורים עם הגיל. ישנן עדויות מוצקות לקשר שבין הידרוצפלוס כרוני תסמיני ומחלות כלי הדם של המוח, ובפרט על זיקה חזקה ליתר לחץ דם. סתימה של עורקיקים מוחיים מביאה לסגירת הוורידים המנקזים, דבר התורם להפרעה בספיגת נוזל השדרה. בנוסף יש לציין כי חומרת השינויים האיסכמיים בחומר הלבן העמוק על-פי הדמיה, נמצאת ביחס הפוך לשיפור המתרחש לאחר הכנסת דלף חדרי-צפקי (דח"צ, Ventriculoperitoneal shunt).
קליניקה
קיום בו-זמני של ירידה קוגניטיבית, הפרעת הליכה וקושי בשליטה בסוגר השתן הוא שילוב קליני לא נדיר במחלות מוח של הגיל המבוגר, כמו למשל מחלת פרקינסון מתקדמת או מחלת כלי דם קטנים של המוח, אך חשוב להכיר את המאפיינים הספציפיים של התסמונת ולזהותם. יחד עם זאת, ראוי לציין ש-NPH יכול ללוות מחלות נוירולוגיות אחרות, כדוגמת מחלת אלצהיימר, שבץ מוח בעבר ועוד, וקיומן אינו שולל מראש את קיומו של מרכיב של NPH[2] [3].
הפרעת הליכה
הפרעת הליכה היא לרוב התסמין המוקדם ביותר אצל חולים עם NPH ותסמין זה יכול להופיע באופן מבודד. הפרעת ההליכה היא התסמין בעל הסיכוי הרב ביותר להשתפר לאחר טיפול בדח"צ[3]. ככל הנראה הבסיס להפרעה הוא פגיעה במסלולים קדם-תנועתיים (Premotor) ולא מעורבות של מסילות פירמידליות במוח, שעשויה לקרות בשלבים מאוחרים. הפרעת ההליכה עשויה להיות קשורה גם לפגיעות בגרעיני הבסיס, כולל החומר השחור (Substantia nigra).
סטולצה ועמיתיו אפיינו את הפרעת ההליכה ב-NPH בעזרת מדדים שנאספו מבדיקות במעבדת הליכה: בהשוואה להליכה של אנשים תואמי גיל בריאים, מהירות ההליכה בחולים עם NPH הייתה נמוכה יותר, אורך הצעדים היה קצר יותר, אורך שלב הדריכה בהליכה (Stance) ושלב התמיכה ע"י שתי רגליים היה ארוך יותר, ואצל מספר נבדקים נצפתה "קפיאה" תוך כדי ההליכה (Freezing). רוחב הצעד היה גדול יותר בקבוצת ה-NPH (הרחבת בסיס ההליכה) עם שינויים במנח וזוויות המפרקים של הרגליים, המתבטאים ברוטציה חיצונית של כף הרגל בזמן ההליכה. המחקר גם אפיין את דפוס השיפור במדדי ההליכה לאחר ניקור מותני והוצאה של 30 מ"ל נוזל המוח והשדרה וציין שיפור ניכר במדדים הבאים בלבד: מהירות ההליכה (עליה ב-23.9 אחוז), אורך הצעדים (עלייה ב-20.9 אחוז), שלב התמיכה ע"י שתי רגליים בהליכה (ירד ב-16.4 אחוז), שלב הדריכה (ירד ב-8.9 אחוז) ועלייה בשלב ההנפה (Swing). לא נמצאו הבדלים משמעותיים במדדי הליכה תלויי שיווי משקל (רוחב בסיס וזוויות כפות הרגליים) אחרי ניקוז הנוזל[4].
במחקר אחר שהתמקד בהפרעות שווי משקל ב-NPH, השוו החוקרים קבוצה של חולי NPH לעומת חולים עם פגיעה מוחית על רקע מחלת כלי דם קטנים של המוח (אנצפלופתיה תת-קליפתית טרשתית) ונבדקים בריאים. מדדי יציבה נבדקו ליד מיטת החולה וכן ע"י בדיקת FP (Force platform). החוקרים מצאו דמיון רב בדפוס ההפרעה בתפקוד המוטורי ובשיווי המשקל בין שתי קבוצות החולים, בשונה מהבריאים.
בבדיקת FP שיווי המשקל הלקוי אופיין בקבוצת ה-NPH ע"י הסטה גדולה יותר של מרכז הכובד במישור הפרונטלי, יחס סגיטלי/פרונטלי נמוך, שטח טלטול הגוף (Sway area - SA) גדול יותר, מהירות גבוהה לאחור והטיה קדמית של הגוף יחסית לנבדקים בריאים. לאחר ניקור מותני נראה שיפור בהטיית הגוף, ב-SA ובהסטה הסגיטלית[5]. במקרים מסוימים חורגת הפרעת התנועה המלווה NPH מהפרעת הליכה וכוללת אף סימנים פרקינסוניים, בין היתר ברדיקינזיה, רעד, נוקשות (עם או ללא מרכיב דמוי "גלגל שיניים" - Cogwheel), ירידה בטלטול ידיים, הליכה מכופפת, פסטינציה, הטיה אחורנית (Retropulsion) ועוד. לעתים תסמינים אלה עשויים להגיב לטיפול דופמינרגי ולעתים לטיפול בדח"צ.
סימנים פירמידליים לעומת זאת אינם נפוצים בחולי NPH, ולרוב אין חולשת רגליים בבדיקה נוירולוגית[2].
הפרעה בשליטה על סוגר השתן
הפרעה בשליטה על מתן שתן אינה נדירה בגיל המבוגר וקשורה לגורמים רבים; בגברים היא קשורה, בין היתר, להגדלה שפירה של הערמונית וחסימת מוצא השלפוחית, הפרעות קרדיו-וסקולריות ותרופות המשפיעות על מערכת השתן ובנשים - לצניחה של הרחם והשלפוחית.
ב-NPH אי ספיקת שלפוחית השתן היא תסמין מאוחר יחסית המתבטא בדחיפות במתן שתן, תכיפות יתר בהטלת השתן ולעיתים גם באי-נקיטה. על סמך בדיקות אורודינמיות נמצא שהדבר נובע מפעילות יתר של שריר הדטרוסור, ככל הנראה עקב פגיעה במסלולים סביב החדרים למקלעת הסקרלית המעצבב את השלפוחית[3].
כאשר חולה עם NPH מוגבל בהליכתו, הקשיים התנועתיים תורמים אף הם לבריחת השתן כי החולה אינו מצליח להגיע לשירותים בזמן ולהתרוקן. בחולה מתקדם עם דמנציה משמעותית, קיימת תרומה של המצב הקוגניטיבי מכיוון שהחולה אינו מוטרד או שאינו מודע לבריחת השתן. פוג׳רי וחבריו בדקו תוצאות קליניות ארוכות טווח של הכנסת דח"צ בחולי NPH ומצאו שיפור של 84 אחוז בתסמינים האורינריים לאחר כ-3 שנים מהטיפול, וכ-80 אחוז שיפור לאחר 7 שנים. השיפור הוגדר כירידה בתדירות, בדחיפות ובבריחות שתן שדווחו על ידי החולה ומשפחתו[6].
ירידה קוגניטיבית
ב-NPH ניתן למצוא טווח רחב של הפרעות קוגניטיביות, החל בפגיעה תת קלינית וכלה בדמנציה גלובלית קשה. ככל שהירידה הקוגניטיבית מתקדמת היא הופכת להיות פחות ממוקדת ויותר עמידה לטיפול הכירורגי. נראה שהירידה הקוגניטיבית קשורה לשינויים וסקולריים או ניווניים, בנוסף לשינויים המטבוליים ההפיכים משנית להידרוצפלוס, שתוארו לעיל.
התחומים הקוגניטיביים הפגועים בחולים עם NPH אידיופתי שתוארו עד כה כוללים תפקודי קשב וריכוז, מהירות פסיכומוטורית, יכולות ראייתיות-תפיסתיות, יכולות קונסטרוקציה, יכולות למידה וזכירה, הבנה מרחבית, חישובים, קריאה, כתיבה, פתרון בעיות, קונספטואליזציה, חשיבה מופשטת ותפקודים ניהוליים. בחולים עם MMSE בגבולות התקין ניתן עדיין להתרשם מקיומה של פגיעה קוגניטיבית עם תבנית של פגיעה תת-קליפתית עם מרכיב פרונטלי בולט: ירידה בקשב, הפרעה בביצוע מטלות עיבוד מידע מורכבות, תכנון, יוזמה, קבלת החלטות וכיוצא בזה. בשונה ממחלת אלצהיימר הפגיעה בזיכרון בולטת יותר בשליפה מאשר בקידוד ובזיהוי[2][3][7].
בחולים עם NPH שטופלו ע"י דח"צ נמצא שיפור נוירופסיכולוגי בולט (80.8 אחוז) ברוב המבחנים בהם היו לקויים, אך השיפור לא הביאם לרמה של אוכלוסיה בריאה[8]. במחקרו של Pujari מ-2008, נבדקה יעילות הטיפול בדח"צ לגבי התסמינים הקוגניטיביים של NPH ע"י שימוש במבחן MMSE (שיפור הוגדר כעלייה ב-3 נקודות ומעלה ב-MMSE), וכן ע"י שאלונים בנוגע לשינויים הקוגניטיביים שמולאו ע"י המטופלים ובני משפחותיהם. נמצא כי היה שיפור מתמשך במדדים הקוגניטיביים אצל כ-84 אחוז מהמטופלים לאחר 3 שנים וב-86 אחוז מהמטופלים שהמשיכו מעקב גם לאחר 7 שנים[6]. מתוך התרשמות כללית ניתן לסכם שלפחות 50 אחוז מהחולים עם NPH אידיופתי משתפרים בתפקודים הקוגניטיביים כתוצאה מטיפול בדח"צ.
לאחרונה נחקר הפרופיל של הפרעות ההתנהגות בחולי NPH (64=n) ובין היתר הושווה לזה שבמחלת אלצהיימר (126=n) בעזרת ה-Neuropsychiatry Inventory. החוקרים מצאו שב-NPH ההפרעה השכיחה ביותר הייתה אפאתיה (70.3 אחוז) ולאחריה חרדה (25 אחוז). בסך הכל, הפרעות ההתנהגות היו שכיחות יותר בחולים עם מחלת אלצהיימר (91.3 אחוז לעומת 73.4 אחוז). לאחר טיפול כירורגי נצפה אמנם שיפור במדדי ההתנהגות אך הוא לא היה מובהק סטטיסטית[9].
בשני מחקרים שפורסמו בשנת 2010 ב-Annals of Neurology, בדקו חוקרים מפינלנד ומפנסילבניה חולים החשודים ל-NPH שעברו במסגרת הבירור ביופסית מוח, ובחנו את הקשר בין שינויים נוירופתולוגיים האופייניים למחלת אלצהיימר לבין הסיכוי להשתפר עם דח"צ. נמצא, שנוכחות שינויים אלה מורידה את הסיכוי לשיפור מתמשך בעקבות הטיפול בדלף[10].
אבחנה
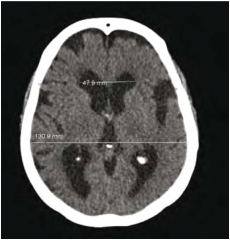
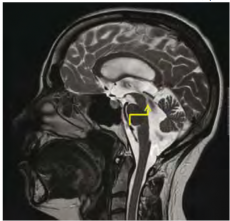
למבוגרים אשר מפתחים הידרוצפלוס בשנות חייהם המתקדמות יש כנראה יותר מנגנוני פיצוי אשר מונעים עלייה מסוכנת בלחץ התוך-גולגולתי מאשר לילדים וההידרוצפלוס מתפתח אצלם יותר באיטיות. הידרוצפלוס כרוני הוא מצב המוגדר הדמייתית בבדיקות טומוגרפיה ממוחשבת (CT) ו/או תהודה מגנטית (MRI) על ידי אומדן הגדלת החדרים באמצעות Evans Index, שהוא היחס בין רוחב הקרניים הפרונטאליות לרוחבו המירבי של המח >0.3 (תמונה מספר 1), הרחבת קרניים טמפורליות, שינויי אות או בצקת סביב חדרי המוח ושינויי אות זרימה באקוודוקט (aqueductal/fourth ventricular flow void) (תמונה מספר 2) בנוכחות לחץ נוזל שדרה (CSF) תקין או מעט גבוה. התמונה ההדמייתית מלווה בהתפתחות של תסמינים קליניים דומים, ללא קשר לגורם הראשוני.
בשנת 2004, ביפן, נקבעו הנחיות לאבחנה וטיפול בחולי NPH[11]. ההמלצות כללו:
- MRI מוח: התייחסות למדדים הדמייתיים שניתן לראות בחתכים קורונליים הכוללים: קמירות גבוהה והרחבה של האקוודוקט ע"ש סילוויוס בנוסף להרחבה קלה - בינונית של מערכת החדרים.
- בדיקת דיקור מותני: פרוצדורה אבחנתית פשוטה יחסית שבה מעריכים את החולה מבחינה קלינית (מהירות ואיכות הליכה והתפקוד הקוגניטיבי) לפני ואחרי דיקור מותני עם ניקוז חיצוני של נוזל שדרה בכמות של בין 50-30 מ"ל; בדיקה זו היא בעלת ערך ניבוי גבוה ליעילות של מערכת דלף בעתיד.
בשנת 2005 התפרסם מחקר שכלל סקירת 653 מאמרים קליניים על NPH שהיוו בסיס להנחיות לאבחנה של NPH אידיופתי. במחקר זה נקבעו שלוש דרגות אבחנה: סבירה, אפשרית או בלתי סבירה (unlikely) על פי אנמנזה, הדמיה מוחית, והסתמנות קלינית הכוללת בדיקה נוירולוגית וקוגניטיבית[2]. סיכום של בדיקות העזר לאבחון NPH מובא בטבלה מספר 1.
| עקרון | פעולה | פרטי השיטה | מדדים | אמינות בניבוי שיפור עם התקנת דח"צ |
| ניקוז חיצוני של נוזל שדרה | דיקור מותני | הוצאה חד-פעמית של 50-30 מ"ל. הערכה קלינית לפני ההערכה וכן 60-30 דקות אחריה ולמחרת | שינוי במהירות ההליכה ובאיכותה וכן בציונים במבחנים קוגניטיביים | כאשר יש שיפור בבדיקה, יש סיכוי טוב לשיפור עם דח"צ |
| ניקוז חיצוני מתמשך continuous drainage | ניקוז נוזל שדרה לתוך שקית בקצב של 10-5 מ"ל בשעה (עד 200 מ"ל ביממה) הערכה במשך 7-2 ימים | כנ"ל | מעט יותר אמין מהדיקור. יש יותר סכנה לסיבוכים (מנינגיטיס) | |
| ניטור לחץ תוך-גולגולתי | שימוש במתמר תוך גלגלתי | רישום של שינויי לחץ מחזוריים Lundberg B waves | תדירות גבוהה של גלים אלה היא גורם ניבוי חיובי לניתוחי דח"צ | נמצא קשר סטטיסטי חלש בין תדירות הגלים לשיפור לאחר דח"צ[12] |
| דינאמיקה של נוזל שדרה | הזלפת נוזלים לתוך השק הטקאלי | הזלפת תמיסת מלח נורמאלי, רינגר לקטאט או CSF לתוך החלל התת-עכבישי מודדים את הלחץ כאשר מגיעים לאיזון בין ספיגה והזלפה |
התנגדות גבוהה במבחני CSF resistance מנבאת שיפור לאחר התקנת דח"צ | ישנה רגישות גבוהה יותר (100-57 אחוז), בהשוואה לדיקור מותני וערך ניבוי חיובי (ppv) דומה לו[13] |
| ציסטרנוגרפיה | הזלפת חמר רדיו-איזוטופי לתוך הציסטרנה הלומבלית וצפיה אחר הפיזור שלה בציסטרנות, בחדרים ומעל הכיפה | עדות לרפלוקס חדרי מלווה ב-uptake קליפתי (קורטיקלי) נמוך | העדר צביעה לאחר 72 שעות מחשידה ל-NPH | מבחן לא אמין לניבוי הצלחה לאחר הכנסת דח"צ[3] |
| דימות מבני | CT או MRI של המח | דימות מבני |
|
המדדים הללו חשובים לאבחנת NPH אידיופאתי סביר |
| MRI | דימות מבני | Flow void של האקוודוקט או של החדר הרביעי | ||
| דימות פונקציונאלי | stroke volume - נפח פעימה מוגדר כממוצע נפח ה-CSF העובר דרך האקוודוקט בסיסטולה ובדיאסטולה. נפח פעימה מעל 42μL יכול לנבא שיפור בתר ניתוחי | יכול לשמש כמדד מנבא תומך להצלחה של הניתוח |
הקריטריונים לאבחנה סבירה (probable) של NPH אידיופתי
- אנשים בגיל >40 עם התחלה הדרגתית של התסמינים על פני תקופה של 3 חודשים לפחות.
- הסתמנות קלינית: הפרעת הליכה בתבנית המתאימה ל-NPH ובנוסף הפרעה לפחות באחד ממרכיבי הטריאדה הנוספים.
- על מנת לעמוד בקריטריונים להפרעה בשליטה בסוגר השתן מספיק דווח על דחיפות או תכיפות במתן שתן.
- הפרעה קוגניטיבית צריכה להתייצג כהפרעה ב-2 תפקודים קוגניטיביים לפחות כגון: ריכוז, האטה פסיכומוטורית, תפקוד ניהולי ושינויי התנהגות.
- היעדר מחלת מוח אחרת או ממצא מוחי אחר שיסביר את התמונה הקלינית הרלבנטית.
- לחץ פתיחה של נוזל השדרה בטווח של 245-70 מ"מ מים.
- מדדים הדמייתיים הכוללים 0.3< Evans index, שינויי אות סביב החדרים, הגדלת קרניים טמפורליות ועוד.
הקריטריונים לאבחנה אפשרית (possible) של NPH אידיופתי
אלה כוללים את הקריטריונים האבחנתיים לרמה של אבחנה סבירה, ובנוסף:
- החולים צעירים מ-40 שנים.
- הסתמנות קלינית שנמשכת פחות מ-3 חודשים.
- לחץ פתיחה של נוזל השדרה אינו תקין או שלא בוצעה בדיקה.
- קיימים תסמינים שאינם מתקדמים.
- בהדמיה יש עדות לאטרופיה מוחית החמורה מספיק על מנת לתרום לתמונה של הגדלת חדרים.
אבחנת NPH אינה סבירה כאשר יש ממצא של בצקת דיסקות, או הסתמנות קלינית שיכולה להיות מוסברת על ידי גורמים אחרים, ללא הגדלת חדרים בהדמיה או שההסתמנות הקלינית לפי הטריאדה של חאכים לוקה בחסר[14].
כהמשך להנחיות הללו, הציעו Bergsneider ועמיתיו שלא כל מטופל המאובחן עם NPH 'סביר' או 'אפשרי' צריך לעבור התקנת דלף. על אף שחולים רבים יפיקו תועלת מן הניתוח, עלולים להיות לפעולה זו גם סיבוכים לא מבוטלים. הם המליצו להתייחס לשכיחות הגבוהה של הסיבוכים ולנסות לחזות מראש אם הנזק שיצמח מהתערבות זו במקרה מסוים יהיה רב מן התועלת. מן הראוי שלמטופל תהיה נכות משמעותית (ולא זניחה) שעשויה להשתפר ושיהיה מסוגל לעמוד בניתוח בהרדמה כללית[15].
טיפול
אין טיפול תרופתי יעיל ב-NPH והטיפול הניתוחי המקובל ביותר הוא התקנת דלף חדרי-צפקי (דח"צ). למרות הטיפול המקובל מזה שנים רבות, לא הצליחו במאגר המידע של Cochrane ב-2002 לאסוף עדויות ברמה סבירה של ביסוס מדעי על יעילות מערכות לניקוז נוזל שדרה מחדרי המוח עבור חולי NPH.
הומלץ על שימוש בדח"צ מתכוונן (בעל שסתום שמונע מצבים של ניקוז יתר של נוזל השדרה או תת-ניקוז), שניתן לשנות בו את לחץ הפתיחה על ידי שימוש לא פולשני במגנט חיצוני גם לאחר הניתוח[11].
התקנת דלף חדרי צפקי
הניתוח להתקנת דח"צ (דלף חדרי צפקי; Ventriculoperitoneal shunt) הוא פשוט וקצר. נקז חדרי מוחדר דרך חור מחדר, בד"כ באזור מצחי. הנקז מחובר לשסתום מתכוונן, ולחץ הפתיחה הראשוני נקבע בזמן הניתוח. הצינורית הרחיקנית מועברת תת עורית לאזור הבטן, ושם מוחדרת לחלל הצפק. משך האישפוז הממוצע הוא 48 שעות, ובמהלך הביקורות בשבועות העוקבים, נבדק הצורך בהתאמת לחץ הפתיחה - למניעת ניקוז יתר, או תת ניקוז העלול לגרום להקטנת יעילות הטיפול.
הסיבוכים המיידיים של הניתוח להתקנת דח"צ כוללים את סיבוכי ההרדמה (כמו אוטם שריר הלב) ודימום מוחי חריף. במאמר רטרוספקטיבי על 36 חולי NPH אידיופאתי, שכיחותו של סיבוך זה הייתה כ-3 אחוזים, אך נטען כי קיימת תת הערכה.
הסיבוכים המאוחרים כוללים זיהום של מערכת הדלף (19-0 אחוז בסדרות שונות), פרכוסים (8-0 אחוזים), דמם/קולקציה תת-קשתית (53-0 אחוז) ותפקוד לא תקין של הדח"צ. האחרון שקורה ב-30-0 אחוז, מתבטא, בין היתר, בכאבי ראש מתת-לחץ תוך-גולגולתי משני ליתר ניקוז, או מצב של תת- ניקוז של המערכת או חסימה שלה[11], [16].
בשנת 2002 פורסמה עבודה על הכנסת מערכת דלף עם שסתום מתכוונן ב-218 חולים עם NPH. שיעור הסיבוכים אצלם היה 19.7 אחוז. הפרעה בתפקוד מערכת הדח"צ נמצאה ב-3 חולים (1.3 אחוז), זיהום ב-6.4 אחוזים ותפליט תת-קשתי ב-15 אחוז. התוצאות הקליניות לאחר הניתוח היו טובות או מצוינות ב-78.9 אחוז בקבוצת NPH אידיופאתי וב-69.8 אחוז בקבוצת NPH שניוני[17].
פרוגנוזה
פוג'רי ועמיתיו ערכו מחקר רטרוספקטיבי שסקר 55 מטופלים עם אבחנה של NPH אידיופאתי שעברו ניתוח להכנסת דח"צ, בתקווה למצוא מדדים לניבוי ההצלחה של הניתוח. המטופלים שנבחרו עמדו בהנחיות משנת 2005 של Relkin ועמיתיו ל-NPH 'סביר'. זמן המעקב הממוצע היה 5.9+2.5 שנים.
בעקבות הניתוח נמצא שיפור קבוע בכל התסמינים שנבדקו (הליכה, קוגניציה, שתן, כאבי ראש) ושיפור לאורך זמן ניכר בצורה הטובה ביותר בהליכה. ב-55 אחוז מהניתוחים הותקנה מערכת דלף עם שסתום מתכוונן ובשאר הניתוחים שבהם הותקנה מערכת דח"צ, השתמשו בשסתום עם לחץ קבוע. לאחר הניתוח הראשוני היה שיפור ניכר בתסמינים ב-87 אחוז מהמטופלים. 52 אחוז מהמטופלים נזקקו לניתוח חוזר ויותר ממחציתם נזקקו לו יותר מפעם אחת. מתוך 62 ניתוחי תיקון של הדלף (חלקם היו עם הטיה פלויראלית או הטיה לעלייה הלבבית) ניכר שיפור בתסמינים העיקריים ב-74 אחוז. החוקרים הסיקו כי ישנה תת קבוצה של מטופלי NPH שיכולים ליהנות משיפור ארוך טווח בתסמינים אפילו בטווח של עד 7 שנים.
לא נמצאו מדדי ניבוי משמעותיים סטטיסטית לשיפור לאחר הניתוח במחקר הנ"ל. שיעור ההצלחה הגבוה של הניתוחים יוחס לבחירה קפדנית של המטופלים וכן למעקב מסודר וקבוע המאפשר אבחון של כל תקלה במערכות הדלף[6].
עד היום לא נעשו מחקרי עוקבה המשווים את אחוז הסיבוכים בין דח"צ עם שסתום מתכוונן לאלו עם שסתום שאינו מתכוונן בחולים עם NPH. על פי תוצאות של מחקרים רטרוספקטיביים וריבוי מקרים של בעיות בהטיית נוזל השדרה בגלל ניקוז יתר וסיבוכיו או תת ניקוז ותגובה לא מספקת, קיימת עדיפות אינטואיטיבית להתקנת שסתום מתכוונן המאפשר התאמת לחץ הפתיחה לצרכי החולה. כ-50 אחוז מהחולים נזקקים להתאמת לחץ הפתיחה בשבועות שלאחר הניתוח[14] , [12].
מקרים בהם ההסתמנות מתחילה עם הפרעת הליכה, שהפרעת ההליכה היא הבולטת ושמשך ההסתמנות קצר (פחות מ-6 חודשים) מעלים את הסיכוי לשיפור עם התקנת דלף. לחולים עם NPH שניוני סיכוי טוב יותר מאשר עם NPH ראשוני להשתפר עם דלף. בחולים בהם חל שיפור עם הוצאת נוזל שדרה (בדיקור או ניקוז מתמשך) יש סיכוי טוב לשיפור עם דלף אך העדר שיפור בעקבות ניקוז חיצוני אינו שולל שיפור לאחר התקנת דלף.
לעומת זאת בחולים עם דמנציה בפרזנטציה, דמנציה כהפרעה עיקרית, דמנציה בחומרה בינונית-קשה או זו שנמשכת מעל שנתיים הסיכוי לשיפור משמעותי עם דלף יותר נמוך. גם חולים ללא הפרעת הליכה ואלה עם ממצאי MRI המעידים על שינויים בולטים בחומר הלבן ואטרופיה משמעותית הם בעלי סיכוי נמוך יותר לשיפור.
סיכום ודיון
חולים עם הסתמנות קלינית של הידרוצפלוס כרוני בגיל המבוגר עשויים להתייצג עם התסמונת המוכרת של NPH. מדובר בקבוצה של אנשים מבוגרים או קשישים אשר סובלים ממהלך מתקדם של ליקויים מוטוריים, קוגניטיביים ושל הסוגרים אשר עשויים להגיע לכדי נכות קשה ובלתי הפיכה אם לא יטופלו במועד.
אבחון נכון וזיהוי של החולים אשר עשויים להשתפר עם הטייה של נוזל שדרה ממערכת החדרים לחלל הצפק ע"י טיפול ניתוחי מוקדם עם השתלת מערכת ניקוז מתכווננת מהווה פתרון עבור חולים נבחרים.
ביבליוגרפיה
רשימת מקורות שמורה במערכת
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר אחינועם סוחר, המחלקה לנוירולוגיה; המרכז הרפואי ע"ש שיבא, תל-השומר
ד"ר גליה צרפתי, מכון הדימות, המרכז הרפואי ע"ש שיבא, תל-השומר וביה"ס לרפואה ע"ש סאקלר, אוניברסיטת תל-אביב, תל-אביב
ד"ר זאב פלדמן, המחלקה לנוירוכירורגיה, המרכז הרפואי ע"ש שיבא, תל-השומר וביה"ס לרפואה ע"ש סאקלר, אוניברסיטת תל-אביב, תל-אביב
ד"ר שרון חסין (בר), המחלקה לנוירולוגיה ומרפאת פרקינסון והפרעות תנועה, המרכז הרפואי ע"ש שיבא, תל-השומר וביה"ס לרפואה ע"ש סאקלר, אוניברסיטת תל-אביב, תל-אביב
- ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה1 - ↑ 2.0 2.1 2.2 2.3 שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה2 - ↑ 3.0 3.1 3.2 3.3 3.4 שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה3 - ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה4 - ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה5 - ↑ 6.0 6.1 6.2 שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה6 - ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה7 - ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה8 - ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה9 - ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה10 - ↑ 11.0 11.1 11.2 שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה11 - ↑ 12.0 12.1 שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה16 - ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה17 - ↑ 14.0 14.1 שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה12 - ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה13 - ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה14 - ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה15


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק