התמכרות לשתיית אלכוהול – גישה טיפולית חדשנית המאפשרת שתייה מתונה - Alcohol addiction – new methods of treatment allowing moderate drinking
| התמכרות לשתיית אלכוהול – גישה טיפולית חדשנית המאפשרת שתייה מתונה | ||
|---|---|---|
| Alcohol addiction – new methods of treatment allowing moderate drinking | ||

| ||
| יוצר הערך | ד"ר סרג'יו מרצ'בסקי 
|
|
שתיית אלכוהול מופרזת והתמכרות לאלכוהול הן בעיות משמעותיות הנוגעות לבריאות הציבור. שיטות הטיפול בהתמכרות והבנת הבעיה התפתחו מדעית וקלינית רבות לאורך השנים. הרפואה עברה ממצב של הבנת הבעיה כבעיה מוסרית וטיפול במכורים על ידי אשפוזים ארוכים לצורך גמילה מוחלטת, למצב של הבנת הבעיה כבעיה ביו-פסיכו-סוציאלית. קיים ידע רב המבליט את המרכיב הגנטי והביולוגי הגורם להתנהגויות מזיקות אלו. ההיבט הטיפולי - הרפואי והפסיכו־סוציאלי שינה את אופיו מטיפול המחייב הימנעות מוחלטת משתיית אלכוהול והגדרה עצמית של המטופל כ"אלכוהוליסט", לשימת דגש על התנהגות השתייה ושינוי דפוסיה. במהלך השנים הבינה הרפואה שמטרתה העליונה היא הפחתת נזק, והפחתה זאת תלויה בהפחתת כמויות השתייה ולא בשכנוע השותים להימנע באופן מוחלט משתיית אלכוהול. בשנים אחרונות חברו יחדיו גישות התנהגותיות קוגניטיביות הדוגלות בשליטה עצמית באמצעות שתייה מתונה יחד בשילוב טיפולים תרופתיים התומכים באפשרות זאת, כגון נלטרקסון ונלמפן. בסקירה זאת נתייחס לכל ההיבטים הללו, תוך הדגשה התקווה החדשה למיליוני בני האדם בעולם, הנובעת משילוב חדשני זה.
שתיית אלכוהול נחשבת להתנהגות חברתית. בתרבויות רבות האלכוהול נחשב לסם הרווח ביותר, והוא גורם למחלות רבות ולתמותה. כמעט ל-90 אחוזים מהאנשים יש ניסיון כלשהו עם אלכוהול בתקופות מסוימות בחייהם. אך שתיית אלכוהול מופרזת מהווה גם בעיה משמעותית לבריאות הציבור. על פי מחקרים, שלושה מכל עשרה אמריקאים שותים במידה העלולה לסכן אותם מבחינה גופנית, נפשית וחברתית. אחד מכל ארבעה "שתיינים כבדים" מציג תלות או שימוש לרעה באלכוהול. שתיית אלכוהול היא אחת מבעיות בריאות הציבור החשובות בעולם, הקשורה למוות מתאונות, לאלימות, לסיבוכים עקב השתייה עצמה כמו דלקת חריפה בלבלב או בכבד וכדומה. קיימים גם סיבוכים ארוכי טווח של שתיית אלכוהול הנובעים מתלות באלכוהול, כגון שחמת הכבד, ולמוות הקשור באלכוהול כגורם סיכון לסרטן, מחלות לב ואחרות[1]. הסטטיסטיקה מראה שהפחתת צריכת האלכוהול מפחיתה בצורה ניכרת את הסיכונים הבריאותיים הקשורים לשתיית אלכוהול, ועיקר התועלת הבריאותית מושגת בהפחתת השתייה של כמויות גדולות של כ-150 גרם (שווה ערך לצריכה של כ-9 כוסות יין) אלכוהול ליום[2].
עד לפרסום ספר האבחנות של החברה הפסיכיאטרית אמריקאית החדש, ה-5 DSM, נהגו להפריד בין שתי קטגוריות של בעיות הקשורות לשימוש בחומרים פסיכואקטיביים: התלות והשימוש לרעה. כעת הפרדה זאת בוטלה מסיבות מדעיות. עם זאת, הגדרות השימוש הבעייתי נותרו דומות למהדורות הקודמות והן כוללות בין היתר:
- אלכוהול הנצרך בכמויות גדולות מהרצוי או לתקופות זמן ארוכות מאלו לשתות שהתכוונו להן
- רצון מתמיד לשתות אלכוהול או ניסיונות כושלים להפחית את כמויות השתייה
- בילוי זמן רב בפעילויות הקשורות בהשגת המשקה האלכוהולי
- כמיהה משמעותית לאלכוהול
- המשך שתייה, למרות בעיות חוזרות הקשורות לשתייה בעבר (אי הפקת לקח)
- שתיית האלכוהול גורמת לבעיות תעסוקתיות וחברתיות חשובות
- יכולה להתקיים סבילות למשקה
- יכולה להתקיים תסמונת גמילה מאלכוהול
קיצור תולדות הזמן - הטיפול בתלות באלכוהול
תומאס קון[3], לימד ששינויים במדע אינם מתרחשים בצורה רציפה בעקבות גילויים אמפיריים, אלא מתרחשים על ידי מהפכות בין פרדיגמות, כאשר כל פרדיגמה כוללת בתוכה קבוצה של אנשי מקצוע, ניב מקצועי ומידע מדעי. בספרו "המבנה של מהפכות מדעיות" הוא מתאר מקרים רבים במדע, המראים שהידע הקשור לפרדיגמה החדשה היה קיים זמן רב לפני שהפרדיגמה ניצחה והפכה לפרדיגמה שלטת. המתרחש בעולם הטיפול בן ימינו בנושא שתיית האלכוהול המבוקרת, מזכיר בהחלט את המודל הזה.
ייתכן שתולדות הטיפול בתלות באלכוהול התחילו עם פרסום כתביו של ג'לינק[4] וקיבלו תנופה גדולה בזכות הגישה הטיפולית המכונה "מודל מינסוטה" והגישה של אלכוהוליסטים אנונימיים[5]. גישה זו קובעת כי "אלכוהוליזם" הוא מחלה כרונית ופרוגרסיבית, ולכן הדרך היחידה לטפל באנשים הייתה הימנעות מוחלטת באמצעות תוכניות דטוקסיפיקציה תוך אשפוזים וטיפולים ארוכים אחרים. הגישה הטיפולית הקשורה למודל זה פטרנליסטית ומלמדת את המטופלים שהם "חולים".
במקביל לגרסה הרשמית התקיימה אסכולה אחרת, האסכולה ההתנהגותית-קוגניטיבית. הטענה הבסיסית של אסכולה זאת היא שהתלות באלכוהול היא תוצאה של שתייה מופרזת, שהיא התנהגות נלמדת. כמו כן היא שוללת את מודל ה"מחלה הכרונית הפרוגרסיבית" ועושה המשגה פרטנית של כל מטופל, כעולם בפני עצמו, מבלי לעשות הכללות אידאולוגיות.
הגישה ההתנהגותית־קוגניטיבית על גווניה טוענת, בין היתר, שאנשים הסובלים מתלות באלכוהול מהווים קבוצה הטרוגנית ולא אחידה. לדוגמה, אנשים הסובלים משתייה בעייתית הם קבוצה אבחנתית בפני עצמה ולא "שלב" בהתפתחות "אלכוהוליזם". אחד ההישגים החשובים של גישה זאת היה בהרחבת הטיפול ושקילת השימוש באפשרות של "שתייה מבוקרת" או "שתייה מתונה"[6], דהיינו הצעה ללמד אנשים לשתות אחרת, כלומר, בדרך של שתייה לא מזיקה.
מודל הטיפול באמצעות שתייה מבוקרת היה מודל הדגל של הגישה ההתנהגותית-קוגניטיבית לדורותיה וקיבל את ביטויו החשוב בספרם של מרלאט וגורדון[7] ובספרם של סובל וסובל[8]. ביטוי עכשווי לגישה זאת אפשר למצוא באתר האינטרנט "Moderate Drinking". בבסיסה של גישה זאת עומדת ההנחה ששתיית אלכוהול היא התנהגות נלמדת ושהדרך הטובה ביותר לטפל באנשים הסובלים משתייה מופרזת היא ליצור את התנאים הטובים ביותר כדי שיצליחו "ללמוד לשתות אחרת". בבואם לקבוע כי יש ללמד את האנשים כיצד לקצר חזרות לשתייה, קבוצת חוקרים זאת חוללה מהפכה בחשיבה. חוקרים ומטפלים מהפרדיגמה הקלאסית קמו על רגליהם לטעון שאי אפשר לדבר עם אלכוהוליסטים על חזרה לשתייה כי כך ניתנת להם לגיטימציה לשתות.
תרומה מכרעת לגישה זאת התקבלה ממחקרים המוכיחים את יעילותה של הגישה להגברת מוטיבציה שנוצרה על ידי מילר ורולניק[9] ושיעילותה הוכחה במטה-אנליזות[10]. מחקר רב היקף שבוצע בארצות הברית הראה שטיפול בגישה של הגברת המוטיבציה מחד גיסא וקביעת מטרות אישיות על ידי המטופל מאידך גיסא (כולל אפשרות של קביעת מטרה של שתייה מבוקרת ולא של הינזרות מוחלטת), מביא לתוצאות יעילות ביותר תוך שלושה עד שישה מפגשים. תוצאות אלה שקולות כנגד טיפולים ארוכים בהרבה[11].
החל משנות התשעים המוקדמות של המאה ה-20 הופיעו טיפולים תרופתיים להפחתת שתיית האלכוהול. השימוש בתרופות אלו הוצע בשתי גרסאות התואמות את הפרדיגמות הנזכרות למעלה: שימוש בתרופות לאחר דטוקסיפיקציה, ולתמיכה בהימנעות מוחלטת[12]. אסכולה שנייה ראתה בתרופות דרך לתמוך בפרדיגמה של השתייה המבוקרת. הגדילה לעשות קבוצה פינית בהובלת ד"ר סינקלייר, שטענה כי מתן תרופות כמו נלטרקסון או נלמפן תוך כדי המשך שתיית אלכוהול, יביא ל"ריפוי" התלות באלכוהול. שיטה זאת מכונה שיטת סינקלייר ותוארה בהרחבה בספר "ריפוי האלכוהוליזם"[13].
במקביל להתפתחויות בטיפול הפסיכולוגי בבעיות השתייה, גברה בעולם הרפואה ההכרה שנזקי האלכוהול הקשים קשורים לא לעצם השתייה אלא לשתייה המופרזת, וזו הביאה את הקהילה הרפואית לצדד בהפחתת השתייה כיעד מרכזי[14]. לאור כל האמור לעיל אקדים ואתנבא כי לעניות דעתי, אנו בשלהי תקופת פרדיגמת ההימנעות המוחלטת ובתחילתה של תקופת השליטה של פרדיגמת השתייה המבוקרת.
קיימת ספרות ענפה המדגישה את מרכזיותו של רופא המשפחה ושל הרפואה הראשונית באיתור, טיפול ומניעה של בעיות רפואיות הקשורות לשתיית אלכוהול מופרזת, אולם במאמר זה לא אתמקד בנושא זה.
גורמים גנטיים ואפי-גנטיים
שתי דרכים מחקריות הראו את הקשר הגנטי הברור בין התמכרות לאלכוהול לבין גנטיקה:
- מידת השכיחות של אלכוהוליזם בין תאומים זהים ולא זהים
- מידת השכיחות של המחלה בדורות שונים באותה המשפחה
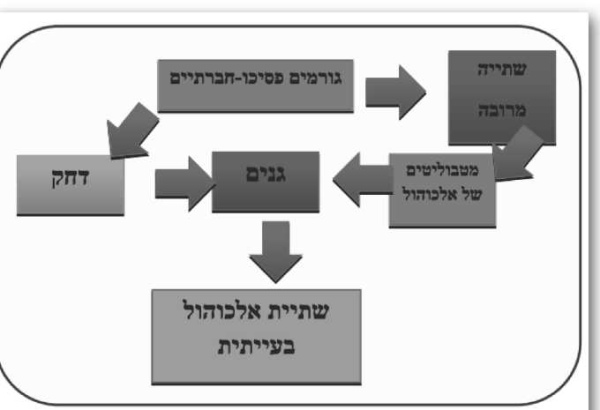
שילוב של מחקרים אלו ומחקרים אחרים הביא את החוקרים למסקנה שהגנטיקה אחראית ל-50 אחוזים עד 60 אחוזים מהבעיות בשתיית האלכוהול[15]. הביטוי המעשי של הבסיס הגנטי יכול להיות מופעל על ידי שינויים אפי-גנטיים הקשורים למטבוליטים של אלכוהול או על ידי גורמים פסיכו-סוציאליים.
המודלים שנוכל לתאר הם שקיימת נטייה גנטית לאלכוהוליזם, המופעלת ישירות על ידי שתיית אלכוהול מרובה או על ידי גורמים פסיכו-סוציאליים. לחלופין, נוכל להציע מודל שבו הגורמים הפסיכו־סוציאליים גורמים ללמידה של שתיית אלכוהול מרובה והמטבוליטים של האלכוהול הם אלו ש״פותחים את הגנים״.
קיים ידע רב על הסיכון הגנטי להתמכר לאלכוהול[16]. בשנים אחרונות נעשתה התקדמות מעמיקה יותר בהבנה כיצד הנטיות הסמויות לשתיית אלכוהול מרובה מופעלות על ידי שתיית אלכוהול, וכיצד התכונות המופעלות מועברות גנטית מדור לדור במנגנונים "אפי-גנטיים"[17].
בין הגורמים הסביבתיים שהוזכרו במחקרים השונים ומסוכמים במאמרם של דיק וקנדלר[18]: גורמים משפחתיים כגון מידת ההשגחה של הורים על מתבגרים, גורמים חברתיים כגון הנגישות לאלכוהול בשכונה והלחץ החברתי של חברים שותים, גורמים גאוגרפיים כגון קרבה או ריחוק ממרכזים עירוניים והגירה, ואחרים.
גורם נוסף שנחקר רבות כגורם שמפעיל נטייה גנטית הוא גורם הדחק. השינויים הביוכימיים הקשורים למנגנוני דחק יכולים באופן עצמאי לגרום לשינויים אפי-גנטיים ולהפעלה הגנים של האלכוהוליזם[19].
על בסיס הידע הקיים אפשר לבנות מודל האומר שללא רקע גנטי, קרוב לוודאי שלא תתפתח בעיה גלויה וחמורה הקשורה לשתיית אלכוהול, אך אותה הנטייה הגנטית לא תבוא לידי ביטוי, אלא אם תופעל על ידי גורמים סביבתיים באופן ישיר (דחק ומתבליטים של האלכוהול עצמו) או באופן עקיף (גורמים פסיכו-סוציאליים הגורמים לדחק או לשתיית אלכוהול מרובה).
התלות באלכוהול כ"מחלה מוחית"
ההשפעה הגנטית המביאה לשתייה בעייתית מתבטאת על ידי הפעלה של מנגנונים נוירו-ביולוגיים. במילים אחרות, מוח של אדם הסובל ממבנה גנטי הנוטה לצריכה מופרזת של אלכוהול, יגיב אחרת לשתיית אלכוהול מאשר מוחו של אדם שאינו בעל מטען גנטי הגורם לו להיות בסיכון גבוה לפתח הרגלי שתייה בעייתיים.
השוני בתגובה המוחית מתועד היטב במחקרים רבים וגם ניתן לשחזור מעבדתי על ידי מניפולציות גנטיות. כפי שנקבע בפרסום של ארגון הבריאות הבינלאומי (WHO, World Health Organization, 2004): "תלות בסמים היא מחלה שמעורבות בה מערכות ההנעה של המוח. בדומה לכל מחלה הקשורה לאיבר או למערכת בגוף, עלינו להבין ראשית את דרכי התפקוד התקינות של אותה מערכת. על בסיס זה נוכל להבין את הסטיות מהתפקוד התקין. כיוון שתוצרי התפקוד המוחי הם התנהגויות ומחשבות, מחלות המוח עלולות להתבטא בתסמינים התנהגותיים מורכבים ביותר.
המוח יכול לסבול מסוגים שונים של מחלות ופגיעות, החל ממצבים נוירולוגיים כמו שבץ מוחי או אפילפסיה, דרך מחלות ניווניות כמו מחלת פרקינסון ואלצהיימר, וכלה בזיהומים או פגיעות מוחיות על רקע חבלה. בכל אחד מן המקרים הללו התוצר התפקודי של המוח הפגום נחשב לחלק מהמחלה מוחית. תוצר תפקודי של המוח מושפע מגורמים חיצונים כמו שימוש בסמים ובאלכוהול. עד כדי שינוי בהתנהגויות של בני אדם שצורכים את החומרים.
גישה זו נתמכת על ידי עדויות מחקריות מרובות, שאין כאן המקום לסקור את כולן. תוכלו להעמיק את הידע בסקירות עכשוויות בספרות העולמית[20].
טיפול בתלות באלכוהול: אפשר לטפל בשתיית אלכוהול באמצעות מודלים פסיכו-סוציאליים ורפואיים. שתי האפשרויות משלימות זו את זו.
טיפול תרופתי: קיימים טיפולים תרופתיים אחדים היכולים לסייע לאנשים הסובלים מבעיות שתיית אלכוהול. בין הטיפולים האפשריים: דיסולפירם (Disulfiram), קרבמזפין (Carbamezapine), ואלפרואט (valproate), טופירמאט (Topiramate), בקלופן (Baclofen), בנזודיאזפינים וברביטורטים (בעיקר לשלב הדטוקסיפיקציה), ותרופות אנטגוניסטיות של המערכת האופיאטית. בסקירה זאת אתמקד, בשל מגבלות היקף, בקבוצה האחרונה של תרופות.
השימוש בתרופות נוגדות אנדורפינים בטיפול בבעיות שתיית אלכוהול במעבדה
חשיבות האנדורפינים בתהליכי הלמידה והחיזוק של שתיית אלכוהול
המערכות הביו-כימית הקשורות לאנדורפינים נמצאו קשורות בצורה ניכרת להתמכרויות בכלל ולהתמכרות לאלכוהול בפרט[21]. לממצאים אלו השלכות מעשיות, כפי שנפרט בהמשך, כיוון שנמצא שתרפיות מעכבות אנדורפינים יעילות בטיפול בצריכת אלכוהול בעייתית.
קיימות שלוש קבוצות של קולטנים אופיאטיים במוח, קבוצת קולטני "מו" (μ), קבוצת קולטני "דלתא" (δ) וקבוצת קולטני "קאפה" (κ).
מבחינת ההתמכרות, חשובים במיוחד קולטני "מו" הגורמים לעיכוב בפעילות של תאי ה-GABA (Gamma-Amino-Butyric Acid) ב-Nucleous Accumbens, פעולה הגורמת להפרשת יתר של דופמין. לעומתם קולטני "קאפה" הם בעלי השפעה מאזנת, ככל הנראה והפוכה לקולטני "מו"[22]. עיכוב פעילות של קולטני "קאפה" גורמת להפחתה באימפולסיביות ולהגברת הפרשת הדופמין.
קולטנים אלו מגורים על ידי פרודות תוך-מוחיות וחיצוניות כמו הסמים האופיאטים. ההירואין משפיע בצורה סלקטיבית על קולטני "מו", ואילו המורפין משפיע על כל שלושת סוגי הקולטנים. ברגע שהקולטנים מופעלים, מתעוררת תגובה של שינויים ביו-כימיים במוח, הקשורה למערכת התגמול ולהתמכרות לסמים, לאלכוהול וגם התמכרויות התנהגותיות. שימוש ממושך באופיאטים ובסמים אחרים המשפיעים על המערכת האנדורפינית, כמו אלכוהול, גורם לשורה של שינויים הסתגלותיים במוח, תהליכים הקשורים לסבילות לסמים ולאלכוהול.
קולטני "מו" משפיעים על קולטני הדופמין במוח וגורמים להתנהגות אימפולסיבית. כך נמצא מתאם בין צפיפות קולטני "מו" במוח ובין עוצמת הכמיהה לאלכוהול אצל אנשים מכורים לאלכוהול[23]}. נלטרוקסון ונלמפן הן התרופות המשפיעות בעיקר על קולטנים אלו, ומפחיתות כמיהה לאלכוהול ומורידות את הכמות השתייה[24].
מקובל היום שהשפעה קצרת טווח של אלכוהול גורמת להגברת פעילות GABA ולהפחתה בפעילות הגלוטמינרגית, בעיקר של קולטני NMDA (N-Methyl-D-Aspartateֿ), בשעה שההשפעה ארוכת הטווח של אלכוהול הפוכה: הפחתת פעילות GABA והגברת הפעילות הגלוטמינרגית[25].
במחקרים של הנדסה גנטית, נמצא כי עכברים שעברו תהליך של הנדסה גנטית שבאמצעותו נמחקו (Knocked down) להם קולטני "מו" ו"קאפה", נוטים לשתות פחות אלכוהול מאשר עכברים טבעיים[26]. לעומתם, עכברי מעבדה שנוצרו ללא קולטני "דלתא" נוטים לשתות יותר, ממצא המרמז כי הפחתה בפעילות קולטני "דלתא" קשורה לשתייה יתרה[27].
עדות חשובה נוספת למעורבות המערכת האנדורפינית בשתיית אלכוהול היא ההוכחה שאנשים הסובלים מהתמכרות לאלכוהול מראים ריבוי של קולטנים אנדורפינים במוחם, בהשוואה לאנשים שאינם סובלים מהתמכרות לאלכוהול[28]. אפשר לחקור את השפעות הקולטנים האנדורפינים והתרופות המשפיעות עליהן בעזרת פרדיגמות מחקריות כדוגמת פרדיגמת המקום המועדף[29]. השיטה מתבססת על העובדה שחיות מעבדה יבחרו לשהות בסביבה שבה קיבלו סמים מעוררים כמו קוקאין, ולא ירצו לשהות בסביבות שבה קיבלו חומרים שגרמו לתחושות לא טובות, כמו ליתיום. על בסיס מחקרים אלו, דייוויד נוט[30] מסכם את הידוע בנושא ההשפעה של אלכוהול יחד עם תרופות, וקובע שלסמים אנטגוניסטים לאופיאטים יש השפעה אוורסיבית. החיות נמנעות מלבחור את הסביבה שבה קיבלו אלכוהול יחד עם אותן תרופות. מעבר לכך, צריכת אלכוהול בזמן שהן מטופלות בתרופות אנטגוניסטיות מביאה להפחתת כמות האלכוהול הכללית שהן צורכות. השפעה זאת מושגת על ידי חסימה של קולטני "מו" ו"קאפה", ואילו חסימה של קולטני "דלתא" גורמת לאי רצון לשהות במקום שבו שתו אלכוהול, אך לא מפחיתה את שתיית האלכוהול הכללית.
סקירה חשובה נערכה על ידי גיון סינקלייר[31], שבחן נתונים על אודות השימוש בנלטרקסון ונלמפן לטיפול בהתמכרות. הוא הגיע למסקנה ברורה שתרופות אלו עובדות אך ורק כאשר חיות מעבדה וגם בני אדם שותים אלכוהול במקביל לשימוש בתרופה. חוקר חשוב זה נשאר בודד בטענותיו, למרות הוכחות מחקריות מאוד משמעותיות התומכות בדעתו. רוב העולם הטיפולי המשיך לדבוק בפרדיגמה של טיפול תוך הימנעות מוחלטת, בשעה שסינקלייר עבד שנים רבות בהלסינקי והוכיח את טענותיו אצל אלפי מטופלים. ממצאיו מוגשים בצורה בהירה ביותר בספרו של רוי אסקפה[32].
פרדיגמת הטיפול בתרופות אנטגוניסטיות תוך הימנעות מוחלטת משתיית אלכוהול
החוקר הבולט ביותר באסכולה זאת הוא וולפיצ'לי[33]. מאמר חשוב זה נטע תקוות רבות בלבם של מטופלים ושל מטפלים, והביא להקמת שורה של מרכזי טיפול, לביצוע מחקרים ולפעילות של מדריכי טיפול המלמדים שימוש בנלטרקסון לאחר גמילה מאלכוהול ושמירה על הימנעות משתייה. מחקרים ראשוניים הראו הכפלת יעילות הטיפול כאשר עושים גמילה מוחלטת וממשיכים לקבל נלטרקסון או אקומפרסאט (Acomprasate)[34].
בהמשך הדרך הופיעו מחקרים נוגדים וגם מטה-אנליזות שהראו כי התועלת של התרופות פחותה ממה שחשבו בתחילה ולמעשה נמצאה כשולית, אם בכלל[35].
וולפיצ'לי וחוקרים אחרים קיבלו למעשה את הדין המחקרי וניסו להתמקד בהתוויות המדויקות לשימוש בנלטרקסון, אך המשיכו לדבוק בשימוש בתרופה תוך הימנעות מוחלטת[36]. מסקנות המחקר היו כי התרופה יעילה יותר אצל אנשים בעלי תורשה ברורה של התמכרות, רמות כמיהה גבוהות, והמקבלים מינון גבוה של 100 מיליגרם ליום. המדריך הטיפולי המקובל של ממשלת ארצות הברית קובע שיש להתחיל טיפול בנלטרקסון אך ורק בין 3 ל-7 ימים לאחר סיום תסמיני הגמילה מאלכוהול (U. S . Department of Heaith and Human Services).
פרדיגמת הטיפול בתרופות אנטגוניסטיות תוך המשך שתיית אלכוהול
חוקרי הגישה ההתנהגותית-קוגניטיבית וגישות קרובות, כמו גישת ה"ראיון המוטיבציוני", ביססו את המחקר המוכיח שאפשר לטפל באנשים בעלי הרגלי צריכת אלכוהול בעייתיים על ידי שתייה מתונה. נוסף על כך, העולם הרפואי עבר יותר ויותר לגישה של מניעת נזקים והתרחק מהטיפול המבוסס על אידאולוגיה[37].
הפרדיגמה של טיפול באמצעות שתייה מתונה קיבלה חיזוק משמעותי ביותר מהמקצוע הרפואי, שהיה מודע לקשר בין נזקי האלכוהול לכמות השתייה וקבע באופן ברור כי הפחתת השתייה היא מטרה חשובה ביותר למניעת תחלואה גופנית ומוות[38].
התפתחויות אלו לא נתמכו בטיפול תרופתי להפחתת הכמיהה, כיוון שזה ניתן כמעט באופן בלעדי לאחר גמילה מוחלטת של אלכוהול, למרות היעילות המועטה של שיטת טיפול זאת.
לאורך כל השנים, הקבוצה של סינקלייר בהלסינקי המשיכה לטפל בנלטרקסון תוך המשך שתיית אלכוהול ואימון בשתייה מתונה. פרדיגמה זו הסתמכה על ניסיון עשיר, על מחקר בסיסי בחיות מעבדה ועל תוצאות של מחקרים קליניים. מחקרים נוספים של קבוצת סינקלייר[39] הראו שהטיפול בנלטרקסון יעיל רק בקבוצה שבה נתנו לאנשים אפשרות לשתות אלכוהול (טיפול על ידי התמודדות), בניגוד לאנשים שקיבלו טיפול תמיכתי לאחר גמילה מוחלטת.
אחד המחקרים החשובים שבדקו את דרכי השימוש בתרופות לטיפול באלכוהוליזם הוא מחקר COMBINE (Combined Pharmacotherapies and Behavioral Interventions) [40]. במחקר זה הראו שטיפול בנלטרקסון עם ייעוץ רפואי היה יעיל כמו טיפול התנהגותי-קוגניטיבי. נלטרקסון הראה יעילות יתרה גם בקבוצת אנשים שלא קיבלו טיפול התנהגותי-קוגניטיבי. למעשה, ההבדל בין שתי הקבוצות היה שבקבוצה שקיבלה טיפול רפואי מתוגבר, אנשים קיבלו המלצה להפחית את השתייה, אך לא הופעל לחץ טיפולי כמו במקרה של מקבלי הטיפול ההתנהגותי-קוגניטיבי. דהיינו, בקבוצה שבה אנשים התבקשו בצורה משמעותית לא לשתות, הנלטרקסון לא הוסיף יעילות.
הטיפול החדשני בנלמפן (Nalmefene)
בעקבות הפרדיגמה המתוארת לעיל, על אישוריה המדעיים, נערכו בשנים אחרונות מחקרים הבודקים את המודל בעזרת תרופת Nalmefene, ופורסם לפחות מאמר סקירה מקיף אחד בנושא[41]. במחקרים אלה התבקשו הנבדקים להשתמש בתרופה "לפי הצורך", דהיינו, הורו להם להמשיך לשתות, אך לפני כל אירוע שתייה מתוכנן היה עליהם ליטול נלמפן. התוצאות הראשונות של מחקרים אלו מעודדות מאוד והביאו לרישום התרופה באירופה בהתוויה של המשך שתייה ולא בפרדיגמה של דטוקסיפיקציה[42]. בשני המחקרים האמורים התקבלו תוצאות מעודדות מאוד שלפיהן השימוש בנלמפן לפני שתיית אלכוהול מביא להפחתה ניכרת של שתיית האלכוהול עד לדרגה של שתייה לא בעייתית. שני המחקרים הראו ירידה משמעותית בימים של צריכה מוגזמת, ואחד המחקרים הראה ירידה ניכרת בצריכה הכוללת של אלכוהול, כאשר במחקר השני תוצאה זאת לא הייתה מובהקת.
מחקרים אלו ושיווק התרופה בהתוויה של שימוש תוך כדי שתיית אלכוהול ולא לאחר דטוקסיפיקציה, פותחים אופקים חדשים לסייע למטופלים רבים להפחית את רמות השתייה עד לשתייה נורמטיבית או לא בעייתית. גישה זאת תאפשר להציע טיפול לאוכלוסיות רחבות שלא היו מסכימות כלל להיכנס למשטר של הימנעות מוחלטת מאלכוהול, לרבות חולים הסובלים מהתמכרות לאלכוהול שלא מוכנים להפסיק לשתות.
תרופת הנלמפן נסבלת היטב על ידי המטופלים, בייחוד כאשר משתמשים בה במודל "לפי הצורך" ולא באופן יומיומי. בין תופעות הלוואי שאנו מוצאים, אשר רובן חולפות לאחר תקופת התרגלות קצרה: בחילה (כ-20 אחוזים), הפרעות שינה (כ-14 אחוזים), סחרחורת (כ-14 אחוזים), הקאות (כ-11 אחוזים) . אפשר להשתמש בתרופה תוך כדי שתיית אלכוהול (בניגוד להתוויה של נלטרקסון).
תרופות כדוגמת נלמפן או נלטרקסון יכולות להינתן בכל רמות השירות הרפואי, מרופא המשפחה ועד למרכזים המתמחים בטיפול בהתמכרויות. הטיפול יכול להפחית את הנזקים החברתיים והבריאותיים על ידי הפחתת השתייה ללא צורך בפרוצדורות מורכבות ולרוב בלתי נחוצות של טיפולי דטוקסיפיקציה.
טיפול פסיכו-סוציאלי: הטיפול ניתן באופן פרטני, קבוצתי ומשפחתי. בין המודלים העיקריים שהוזכרו ברמת הטיפול הפרטני קיימים שלושה מודלים: טיפול תמיכתי במגמה פסיכו-דינמית, טיפול התנהגותי-קוגניטיבי והטיפול בגישת 12 צעדים.
מחקרים מצאו שכל שיטות הטיפול הפסיכו־סוציאליות יעילות לטווח קצר, כאשר טיפול התנהגותי-קוגניטיבי קשור בשתייה מרובה יותר בסמוך לסיום הטיפול בהשוואה לשיטות אחרות[43]. כמו כן התפתחה בשנים אחרונות גישה משלימה לגישות הטיפוליות, הגישה המוטיבציונית, שיעילותה הוכחה במחקרים רבים[44]. ייתכן כי לטווח ארוך יש יתרון, לפחות במקרים מסוימים, לגישה התנהגותית-קוגניטיבית, המלמדת אנשים כיצד להתמודד עם צריכת אלכוהול ולאו דווקא דוגלת בהימנעות המוחלטת בכל מקרה[45].
סיכום
שתי פרדיגמות של טיפול בבעיות שתיית אלכוהול שכיחות בקרב מטפלים. הראשונה היא הפרדיגמה המסורתית, המתבססת על אידאולוגיה, על הגישה של "אלכוהוליסטים אנונימיים" ועל מסורות טיפוליות כמו "שיטת מינסוטה" שאינן מבוססות על עדויות מדעיות. על הבסיס של שיטת טיפול זו התווסף הטיפול בתרופות אנטגוניסטיות, כתוספת לאחר ביצוע הדטוקסיפיקציה. שיטה זאת, שוב, לא הוכחה כיעילה כלל וכלל, אך המשיכה להיות מופצת ברחבי העולם על בסיס של מסורת טיפולית.
לצד פרדיגמה זו, התפתחה פרדיגמה הטוענת להפחתת השתייה ונזקי השתייה המופרזת באמצעות טיפול התנהגותי קוגניטיבי המלמד את המטופלים כיצד לשתות (שתייה מתונה). פרדיגמה זו נתמכה על ידי מחקר אמפירי וזכתה לתמיכת הקהילה הרפואית, שדאגתה נתונה להפחתת הנזקים הרפואיים הנגרמים משתיית אלכוהול מופרזת ולא מושפעים מאידאולוגיה טיפולית כלשהי. עם הזמן ובהשפעת עבודותיה של קבוצת סינקלייר בפינלנד ובתמיכת עדויות קליניות ושל מחקר מדעי בסיסי בחיות מעבדה, נעשה שילוב של טיפול ה"מאפשר" שתייה מתונה יחד עם טיפול בתרופות אנטגוניסטיות. גישה זאת זכתה להצלחה קלינית, אך נשארה גישה שולית אשר כמעט ואיננה בשימוש ברחבי העולם. מצב זה הולך ומשתנה בקצב מהיר כי נחקר שילוב של נלמפן (תרופה אנטגוניסטית של קולטנים אנדורפיניים) בפרדיגמה של "שימוש לפי צורך". דהיינו, שימוש בתרופה בסמוך לאירועי שתייה. במחקרים אלו התברר שמתן אפשרות של שתיית אלכוהול כאשר התרופה האנטגוניסטית נמצאת בדמו של השותה מביאה להפחה משמעותית של כמות האלכוהול שאותו אדם צורך. אם הזמן אנשים אשר שתו כמויות מופרזות של אלכוהול חוזרים לשתיית אלכוהול ברמות נורמטיביות ולא מסוכנות.
על סמך אותם מחקרים המשלבים שתיית אלכוהול מתונה, ללא דטוקסיפיקציה, תוך שימוש בתרופת הנלמפן והניסיון של שיטת סינקלייר (שהשתמשה בעיקר בנלטרקסון), המחבר מעז לנבא שבשנים הקרובות, זאת תהיה שיטת הטיפול המועדפת על ידי הקהילה הרפואית בעולם כולו לטיפול בנזקי שתיית האלכוהול המופרזת. מתן ייעוץ קצר מועד, תוך שילוב של נלמפן או נלטרקסון, יוכלו לטפל במיליוני אנשים, כבר ברמה של רופא המשפחה ובכך נפחית נזקים רפואיים וסבל רב לאותם האנשים.
ביבליוגרפיה
- ↑ 2010 ,Rehm
- ↑ 2013 ,Rehm
- ↑ 1996 ,Kuhn
- ↑ 1942 ,Jeliinek
- ↑ 1997 ,McEirath D
- ↑ 1993 ,Sobeii and Sobeii
- ↑ Reiapse Prevention 1985 .Mariatt, GA
- ↑ Sobeii 1993
- ↑ 1991 ,Miiier W.R. and Roinick S
- ↑ ,Burke, Arkowitz, Menchoia 2003
- ↑ Project MATCH Research 1998 ,Group
- ↑ ,Voipiceiii JR 1992
- ↑ 2008 ,Escapa
- ↑ ;2010 WHO 2006 Raistrick, Heather and Godfrey
- ↑ Heath et ai., 1997; McGue, 1999
- ↑ Foroud 2012 ,and Phiiiips
- ↑ Ponomarev, 2013
- ↑ .Dick D.M. and Kendier K. S 2012
- ↑ 2012 ,.Moonat S . and Pandey S . C
- ↑ 2013 ,Spanagei
- ↑ 2013 ,Nutt
- ↑ 2010 ,Wee and Koob
- ↑ 2005 ,.Heinz et ai
- ↑ 2010 ,.Oberiin et al)
- ↑ 1997 ,Vaienzueia CF
- ↑ ,.Kovacs et ai., 2005; Roberts et ai 2000
- ↑ 2001 ,.Roberts et ai
- ↑ 2011 ,. Weerts et ai
- ↑ 2001 ,.James ei ai
- ↑ 2013 ,Nutt
- ↑ 2001 ,Sinciair
- ↑ 2008 ,Escapa
- ↑ ,Voipiceiii 1992 ,.et ai
- ↑ Center for Substance 2009 ,Abuse Treatment
- ↑ 2001 ,.Kristai et ai
- ↑ Voipiceiii 2001 ,.JR
- ↑ Raistrick D, 2006; NIAAA, 2005
- ↑ World Health Organization, 2010
- ↑ 2001 ,Heinaia
- ↑ 2006 ,Anton
- ↑ 2013 ,Keating
- ↑ 2013 ,Mann 2013 and Guai
- ↑ 1998 ,Project MATCH Research Group
- ↑ 2003 Burke BL
- ↑ 1999 Longabaugh, R
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר סרג'יו מרצ'בסקי-בית חולים באר יעקב, מחלקת יום


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק