הבדלים בין גרסאות בדף "טיפול בהורמון גדילה בילדים עם SGA - הנחיה קלינית - Growth hormone treatment in children with SGA"
מ (ויקיזציה) |
|||
| (23 גרסאות ביניים של 2 משתמשים אינן מוצגות) | |||
| שורה 2: | שורה 2: | ||
|שם ההנחיה=טיפול בהורמון גדילה בילדים עם SGA | |שם ההנחיה=טיפול בהורמון גדילה בילדים עם SGA | ||
|הוועדה המקצועית=האיגוד הישראלי לאנדוקרינולוגיה פדיאטרית | |הוועדה המקצועית=האיגוד הישראלי לאנדוקרינולוגיה פדיאטרית | ||
| − | |עריכה=פרופ' צבי צדיק ( | + | |עריכה=פרופ' צבי צדיק (יושב ראש הועדה) |
|תחום=[[:קטגוריה:אנדוקרינולוגיה וסוכרת|אנדוקרינולוגיה וסוכרת]], [[:קטגוריה:ילדים]] | |תחום=[[:קטגוריה:אנדוקרינולוגיה וסוכרת|אנדוקרינולוגיה וסוכרת]], [[:קטגוריה:ילדים]] | ||
| + | |תמונה=[[קובץ:Weight vs gestational Age-heb.jpg|250px]] | ||
| + | |כיתוב תמונה=טבלת משקל מוערך וגיל היריון, בין שבועות 24–46. עובר מסווג על פי 2 מדדים: משקל מוערך וגיל היריון. עובר שמשקלו המוערך קטן מהאחוזון העשירי לגיל ההיריון שלו (SGA), מתאים לגיל היריון (AGA) וגדול לגיל היריון (LGA). בתמונה מופיע סיווג נוסף של עוברים המבוסס רק על מדד אחד: משקל מוערך, והעוברים מסווגים למשקל גוף נורמלי, משקל נמוך (LBW), משקל נמוך מאוד, משקל נמוך באופן קיצוני | ||
|קישור=[http://www.ima.org.il/MainSite/EditClinicalInstruction.aspx?ClinicalInstructionId=33 באתר ההסתדרות הרפואית] | |קישור=[http://www.ima.org.il/MainSite/EditClinicalInstruction.aspx?ClinicalInstructionId=33 באתר ההסתדרות הרפואית] | ||
|תאריך פרסום=2007 | |תאריך פרסום=2007 | ||
}} | }} | ||
{{הרחבה|ערכים=[[הורמון גדילה]], [[קטן לגיל היריון]]}} | {{הרחבה|ערכים=[[הורמון גדילה]], [[קטן לגיל היריון]]}} | ||
| − | + | הוכחה יעילות הטיפול ב[[הורמון גדילה - Growth hormone|הורמון גדילה]] בילדים אשר נולדו קטנים לגיל ההיריון ([[Small for Gestational Age]] - SGA), על כן מצאנו לנכון להביא בפניך את אופן הטיפול בהורמון כמפורט להלן. | |
חוברת זו מתחלקת לשני חלקים: | חוברת זו מתחלקת לשני חלקים: | ||
| − | # נוהל הטיפול בהורמון גדילה בילדים עם SGA, כפי שנקבע בסל שירותי הבריאות לשנת 2006 | + | # נוהל הטיפול בהורמון גדילה בילדים עם SGA, כפי שנקבע בסל שירותי הבריאות לשנת 2006 |
| − | # ההנחיות הקליניות לטיפול בהורמון גדילה בילדים עם SGA | + | # ההנחיות הקליניות לטיפול בהורמון גדילה בילדים עם SGA |
| − | נוהל הטיפול מתבסס על ההנחיות הקליניות. ''' | + | נוהל הטיפול מתבסס על ההנחיות הקליניות. '''לעת עתה, למרות פרסום ההנחיות, יש להיצמד אל נוהל זה.''' |
| − | מתן ההורמון כרוך באישור הניתן | + | מתן ההורמון כרוך באישור הניתן על ידי ועדת ההיגוי להורמון גדילה. את ה'''בקשה''' לטיפול בהורמון גדילה רשאי להגיש '''כל''' אנדוקרינולוג ילדים. את '''הטיפול''' בהורמון גדילה רשאי לתת '''כל''' אנדוקרינולוג ילדים ו'''כל''' מרפאה אנדוקרינית לילדים. |
כאמור, כללי הזכאות לטיפול על־פי תנאי הכללה בסל שירותי הבריאות שונים מהתוויות הרישום, ועל כן נכתבו וצורפו כללים אלה כפתיח לקובץ ההנחיות. | כאמור, כללי הזכאות לטיפול על־פי תנאי הכללה בסל שירותי הבריאות שונים מהתוויות הרישום, ועל כן נכתבו וצורפו כללים אלה כפתיח לקובץ ההנחיות. | ||
| − | טפסי הפנייה/בקשה ניתן לקבל | + | טפסי הפנייה/בקשה ניתן לקבל מיושב ראש ועדת הורמון הגדילה, פרופסור צבי צדיק, בדואר אלקטרוני: zvizadik@12.net.il |
| − | בשם | + | בשם הוועדה{{ש}}פרופסור צבי צדיק{{ש}}יושב ראש ועדת ההיגוי להורמון גדילה,{{ש}}יושב ראש האיגוד הישראלי לאנדוקרינולוגיה פדיאטרית. |
| + | |||
| + | ==חברי הוועדה== | ||
| + | *פרופ' אברהם גולדנר | ||
| + | *ד"ר דוד גיליס | ||
| + | *פרופ' יוסי ז"ק | ||
| + | *ד"ר דב טיאוסנו | ||
| + | *פרופ' אסתר ליברמן | ||
| + | *ד"ר ירדנה טננבאום (רקובר) | ||
| + | *פרופ' נפתלי שטרן | ||
| + | *פרופ' צבי צדיק (יושב ראש) | ||
== נוהל הטיפול בהורמון גדילה == | == נוהל הטיפול בהורמון גדילה == | ||
| − | |||
=== מי זכאי להורמון הגדילה === | === מי זכאי להורמון הגדילה === | ||
| + | ילדים שממדי לידתם מתחת לאחוזון 3 או מתחת ל־SD{{כ}} 2 (Standart Deviations, סטיות תקן) במשקל ו/או אורך. | ||
| − | + | מצורף בזאת: | |
| − | + | # קטע מחוזר משרד הבריאות העוסק בהורמון גדילה | |
| − | + | # טבלת גבולות SD {{כ}}2 - של אורך הלידה על־פי USHER | |
| − | # קטע מחוזר משרד הבריאות העוסק בהורמון גדילה | + | # טבלת SD {{כ}}2.6 - לחישוב זכאות על־פי הגובה הנוכחי |
| − | # טבלת גבולות 2 | + | # טבלת SD {{כ}}2 - של משקל הלידה לפי המאמר על ילדי הארץ |
| − | # טבלת 2.6 | ||
| − | # טבלת 2 | ||
| − | === הוראות למתן התרופה | + | === הוראות למתן התרופה Somatotropin === |
| + | (מתוך חוזר מנהל רפואה 15/2006 - הרחבת סל שירותי הבריאות לשנת 2006) | ||
| − | ( | + | '''א.''' התרופה [[Somatotropin]] האמורה תינתן כטיפול בכל אחד מהמצבים הבאים: |
| + | # [[קומה נמוכה]] על רקע של כשל בהפרשה או הפרשה לא מתאימה של הורמון גדילה היפופיזרי (כלול בסל) | ||
| + | # קומה נמוכה על רקע של [[תסמונת טרנר|תסמונת Turner]] (כלול בסל) | ||
| + | # קומה נמוכה עם [[אי ספיקת כליות|אי ספיקה כליתית]] (כלול בסל) | ||
| + | # [[תסמונת פרדר-וילי|תסמונת Prader Willi]] | ||
| + | # הפרעת גדילה (גובה נמוך מ־2.6- סטיות תקן) בילדים שנולדו קטנים למשך ההיריון (SGA) ולא תקנו את גדילתם עד גיל 4 (התוויה חדשה) | ||
| − | ''' | + | '''הגדרה''': ילד מוגדר כקטן למשך ההיריון כאשר בלידתו הוא מתחת לאחוזון 3 או מתחת ל־2 SD במשקל או גובה. |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | '''תנאי מקדים''': אין לאשר טיפול בהורמון גדילה לפני שנשללו סיבות אורגניות להפרעה בעליה במשקל או גובה ונשללה הפרעה הורמונלית (כולל [[תת פעילות של בלוטת התריס - Hypothyroidism|תת-פעילות של בלוטת התריס]] ו[[חוסר בהורמון גדילה]]). | |
| − | |||
| − | '''תנאי מקדים''': אין לאשר טיפול בהורמון גדילה לפני שנשללו סיבות אורגניות להפרעה בעליה במשקל או גובה ונשללה הפרעה הורמונלית (כולל תת פעילות של בלוטת התריס | ||
;תנאי ההתוויה | ;תנאי ההתוויה | ||
| − | # משקל לידה או אורך לידה מתחת ל־2SD למשך | + | # משקל לידה או אורך לידה מתחת ל־2SD למשך ההיריון |
| − | # גיל תחילת טיפול מעל 4 שנים, גבול הגיל העליון לתחילת טיפול 8 שנים בבנות ו־9 שנים בבנים.{{ש}}הועדה תשקול אישור התחלת טיפול גם בילדים מעבר לגילאים האמורים, אשר לא התחילו תהליך של | + | # גיל תחילת טיפול מעל 4 שנים, גבול הגיל העליון לתחילת טיפול 8 שנים בבנות ו־9 שנים בבנים.{{ש}}הועדה תשקול אישור התחלת טיפול גם בילדים מעבר לגילאים האמורים, אשר לא התחילו תהליך של "התבגרות" |
| − | # גובה קטן בסטיית תקן אחת מתחת לגובה המשוקלל של ההורים (ממוצע גובה ההורים ב- | + | # גובה קטן בסטיית תקן אחת מתחת לגובה המשוקלל של ההורים (ממוצע גובה ההורים ב-SDS) |
| − | # גובה מתחת ל־2.6 סטיות תקן מותאם לגיל ולמין | + | # גובה מתחת ל־2.6 סטיות תקן מותאם לגיל ולמין |
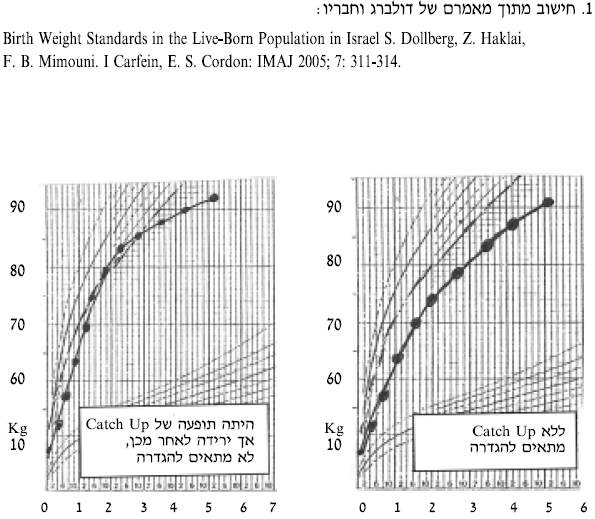
| − | # העדר האצה בקצב הגדילה בשנה האחרונה (Catch up growth), כך שהילד נשאר בגובהו מתחת ל־2.6 סטיות תקן מותאם לגיל ולמין | + | # העדר האצה בקצב הגדילה בשנה האחרונה (Catch up growth), כך שהילד נשאר בגובהו מתחת ל־2.6 סטיות תקן מותאם לגיל ולמין |
| − | ;הוראות לאי מתן טיפול | + | ;הוראות לאי מתן טיפול: |
:לא יכללו בהתוויות: | :לא יכללו בהתוויות: | ||
| − | # ילדים שיש להם מחלה כללית או תסמונת (למעט תסמונת | + | # ילדים שיש להם מחלה כללית או תסמונת (למעט [[Russell silver|תסמונת Russell Silver]]) או טיפולים הגורמים להפרעה בגדילה |
| − | # ילדים שגדילתם | + | # ילדים שגדילתם הייתה בתחילה כמצופה וירידה בקצב הגדילה התרחשה בגיל מאוחר יותר |
:תנאים להפסקת הטיפול: | :תנאים להפסקת הטיפול: | ||
| − | # חוסר תגובה לטיפול - קצב גדילה קטן מ־SD{{כ}} 1+ בשנת הטיפול הראשונה | + | # חוסר תגובה לטיפול - קצב גדילה קטן מ־SD{{כ}} 1+ בשנת הטיפול הראשונה |
| − | # בגיל ההתבגרות יש להפסיק את הטיפול בהורמון גדילה, כאשר קצב הגדילה קטן מ־2 | + | # בגיל ההתבגרות יש להפסיק את הטיפול בהורמון גדילה, כאשר קצב הגדילה קטן מ־2 סנטימטרים לשנה ו/או גיל העצמות גדול מ־14 שנים בבנות או 16 שנים בבנים |
'''ב.''' התרופה תינתן בהתאם לאישור ועדת ההיגוי לטיפול בהורמון גדילה של משרד הבריאות. | '''ב.''' התרופה תינתן בהתאם לאישור ועדת ההיגוי לטיפול בהורמון גדילה של משרד הבריאות. | ||
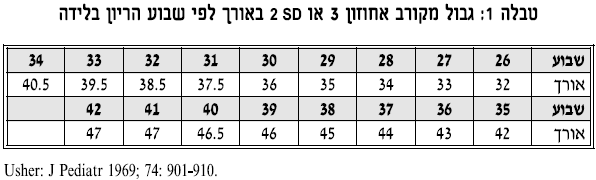
| − | טבלה אורך לידה לפי 2 SD - בלידה | + | טבלה אורך לידה לפי 2 SD - בלידה. |
| − | |||
| − | |||
| + | === טבלה 1: גבול מקורב אחוזון 3 או 2 SD באורך לפי שבוע היריון בלידה === | ||
[[קובץ:אנדוצצ.PNG|מרכז]] | [[קובץ:אנדוצצ.PNG|מרכז]] | ||
| שורה 79: | שורה 87: | ||
[[קובץ:אנדוצצ23.PNG|מרכז]] | [[קובץ:אנדוצצ23.PNG|מרכז]] | ||
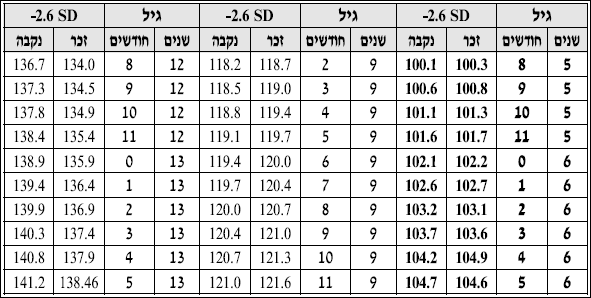
| − | === אחוזון 3 של משקל לידה למשך | + | === טבלה 3: אחוזון 3 של משקל לידה למשך ההיריון{{גודל|1|(1)}} === |
| − | |||
[[קובץ:אנדוצצ3.PNG|מרכז]] | [[קובץ:אנדוצצ3.PNG|מרכז]] | ||
| שורה 86: | שורה 93: | ||
== הנחיות קליניות לטיפול בהורמון גדילה == | == הנחיות קליניות לטיפול בהורמון גדילה == | ||
| − | |||
=== מבוא === | === מבוא === | ||
| + | הוכחה יעילות הטיפול בהורמון גדילה בטיפול בילדים אשר נולדו קטנים לגיל ההיריון (SGA - small for gestational age) ולא תיקנו את גדילתם בשנתיים הראשונות לחייהם{{הערה|שם=הערה1|Ong K, Beardsail K, de Zegher F. Growth hormone therapy in short children born small for gestational age. Early Hum Dev. 2005.}}{{הערה|שם=הערה2|Dahlgren J, Wikland KA; Swedish Study Group for Growth Hormone Treatment. Final height in short children born small for gestational age treated with growth hormone. Pediatr Res. 2005 Feb; 57 (2): 216-22.}}{{הערה|שם=הערה3|Hokken-Koelega AC, van Pareren Y, Sas T, Arends N. Final height data, body composition and glucose metabolism in growth hormone-treated short children born small for gestational age. Horn Res. 2003; 60 Suppl 3: 113-4.}}. | ||
| − | + | התוויה זו נוספה להתוויות הקיימות זה מכבר בשל שירותי הבריאות שעניינן טיפול בילדים על ידי הורמון גדילה. התוויות אלה כוללות: | |
| − | + | *חוסר בהורמון גדילה | |
| − | + | *אי ספיקת כליות | |
| + | *תסמונת Turner | ||
| + | *תסמונת Prader-Willi | ||
להלן הנחיות האיגוד לטיפול בהורמון גדילה בילדים עם SGA. | להלן הנחיות האיגוד לטיפול בהורמון גדילה בילדים עם SGA. | ||
| − | ההנחיות גובשו במפגש חברי האיגוד לאנדוקרינולוגיה פדיאטרית שנערך 18 | + | ההנחיות גובשו במפגש חברי האיגוד לאנדוקרינולוגיה פדיאטרית שנערך ב-18 בנובמבר 2004 בתל אביב. |
=== מועמדים לטיפול === | === מועמדים לטיפול === | ||
| + | # ילדים בעלי משקל לידה ו/או אורך לידה הקטנים מ-SDS{{כ}} 2- למשך ההיריון. ניתן להתחשב באורך התינוק כפי שנמדד בטיפת חלב עד גיל חודש ימים ובלבד שיהיה קטן מהאורך המצוין בטבלה מספר 1 לגבי שבוע ההיריון בלידה | ||
| + | # גיל גדול מ־4 שנים | ||
| + | # גובה קטן מ-SDS{{כ}} 1- מתחת לגובה המשוקלל של ההורים (ממוצע גובה ההורים ב-SDS) | ||
| + | # גובה נוכחי מתחת ל-SDS{{כ}} 2.5- לגיל ולמין | ||
| + | # היעדר האצה בקצב הגדילה בשנה האחרונה (Catch up growth), כך שהילד נשאר בגובהו מתחת ל-SDS{{כ}} 2.5- לגיל ולמין | ||
| + | # תסמונת Russell Silver: שהיא היחידה המוכרת לטיפול בהתוויה זו | ||
| − | + | ;לא יכללו בטיפול זה: | |
| − | + | # ילדים שיש להם מחלות כלליות או תסמונות מוגדרות (למעט תסמונת Russell Silver), או מטופלים בטיפולים הגורמים להפרעה בגדילה | |
| − | + | # ילדים שגדילתם הייתה בתחילה כמצופה וירידה בקצב הגדילה התרחשה בגיל מאוחר יותר | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | # ילדים שיש להם מחלות כלליות או תסמונות מוגדרות (למעט תסמונת | ||
| − | # ילדים שגדילתם הייתה בתחילה כמצופה וירידה בקצב הגדילה התרחשה בגיל מאוחר יותר | ||
| − | כל מועמד/ת לטיפול בהורמון גדילה | + | כל מועמד/ת לטיפול בהורמון גדילה על פי הקריטריונים הנזכרים לעיל, יעבור ברור מקדים לשלילת סיבות אורגניות להפרעה בעליה במשקל ו/או גובה (כולל תת-פעילות של בלוטת התריס וחוסר בהורמון גדילה). |
כיוון שהתועלת בטיפול רבה ככל שגיל התחלת הטיפול צעיר יותר, מומלץ להתחיל בטיפול מוקדם ככל האפשר (ובלבד שגיל הטיפול יהיה מעל 4 שנים). | כיוון שהתועלת בטיפול רבה ככל שגיל התחלת הטיפול צעיר יותר, מומלץ להתחיל בטיפול מוקדם ככל האפשר (ובלבד שגיל הטיפול יהיה מעל 4 שנים). | ||
| − | כאשר שוקלים להתחיל טיפול בהורמון הגדילה בגיל ההתבגרות יש להביא בחשבון בנוסף לתועלת המוגבלת הצפויה מהטיפול (יחסית לתחילת טיפול בגיל צעיר) גם את מעוט הניסיון הקליני בטיפול | + | כאשר שוקלים להתחיל טיפול בהורמון הגדילה בגיל ההתבגרות יש להביא בחשבון בנוסף לתועלת המוגבלת הצפויה מהטיפול (יחסית לתחילת טיפול בגיל צעיר) גם את מעוט הניסיון הקליני בטיפול על ידי הורמון גדילה בגיל זה. |
=== מעקב במשך הטיפול === | === מעקב במשך הטיפול === | ||
| + | # יש להפסיק טיפול במטופל שאינו מגיב למתן הורמון גדילה. חוסר התגובה יתבטא בקצב גדילה קטן מ־ SD{{כ}} 1+ בשנת הטיפול הראשונה (טבלה 4) | ||
| + | # בגיל ההתבגרות יש להפסיק את הטיפול בהורמון גדילה כאשר קצב הגדילה קטן מ־2 סנטימטרים לשנה ו/או גיל העצמות גדול מ־14 בבנות או 16 בבנים | ||
| + | # יש לעקוב במהלך הטיפול אחרי רמות [[גלוקוזה - Glucose|סוכר]] ו[[אינסולין - Insulin|אינסולין]] בצום ורמות IGF-1 (להימנע מרמות הגבוהות מ-SD{{כ}} 2+). בחולים עם סיכון מוגבר ל[[סוכרת]] מומלץ לבצע {{כ}}[[גלוקוזה - Glucose#רמות גלוקוזה בבדיקות למערכת סוכרת הריונית (Gestational Diabetes)|{{כ}}OGTT]] {{כ}}(Oral Glucose Tolerance Test) . ככלל, אין לטפל בהורמון גדילה בחולים עם סוכרת | ||
| + | # הטיפול והמעקב ינוהלו על ידי מומחה/ית באנדוקרינולוגית ילדים | ||
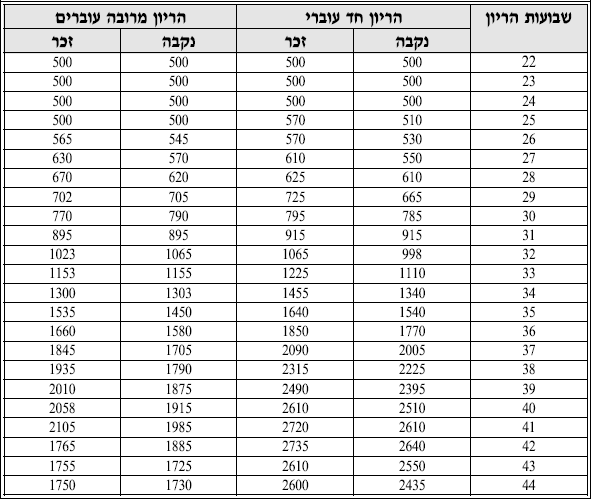
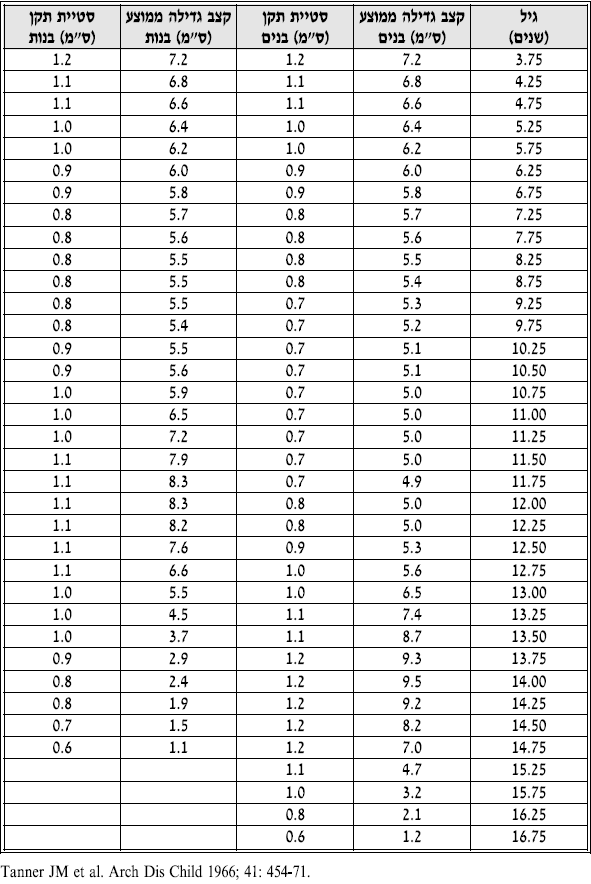
| − | + | === טבלה 4: קצב גדילה ממוצע וסטיית התקן בבנים ובבנות=== | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | === טבלה | ||
| − | |||
[[קובץ:אנדוצצ4.PNG|מרכז]] | [[קובץ:אנדוצצ4.PNG|מרכז]] | ||
| − | + | ==ביבליוגרפיה== | |
| + | {{הערות שוליים|יישור=שמאל}} | ||
[[קטגוריה:אנדוקרינולוגיה וסוכרת]] | [[קטגוריה:אנדוקרינולוגיה וסוכרת]] | ||
[[קטגוריה:הנחיות קליניות]] | [[קטגוריה:הנחיות קליניות]] | ||
[[קטגוריה:ילדים]] | [[קטגוריה:ילדים]] | ||
גרסה אחרונה מ־20:49, 30 באפריל 2022
|
| ||
|---|---|---|
| טיפול בהורמון גדילה בילדים עם SGA | ||

| ||
טבלת משקל מוערך וגיל היריון, בין שבועות 24–46. עובר מסווג על פי 2 מדדים: משקל מוערך וגיל היריון. עובר שמשקלו המוערך קטן מהאחוזון העשירי לגיל ההיריון שלו (SGA), מתאים לגיל היריון (AGA) וגדול לגיל היריון (LGA). בתמונה מופיע סיווג נוסף של עוברים המבוסס רק על מדד אחד: משקל מוערך, והעוברים מסווגים למשקל גוף נורמלי, משקל נמוך (LBW), משקל נמוך מאוד, משקל נמוך באופן קיצוני
| ||
| הוועדה המקצועית | האיגוד הישראלי לאנדוקרינולוגיה פדיאטרית | |
| עריכה | פרופ' צבי צדיק (יושב ראש הועדה) | |
| תחום | אנדוקרינולוגיה וסוכרת, קטגוריה:ילדים | |
| קישור | באתר ההסתדרות הרפואית | |
| תאריך פרסום | 2007 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – הורמון גדילה, קטן לגיל היריון
הוכחה יעילות הטיפול בהורמון גדילה בילדים אשר נולדו קטנים לגיל ההיריון (Small for Gestational Age - SGA), על כן מצאנו לנכון להביא בפניך את אופן הטיפול בהורמון כמפורט להלן.
חוברת זו מתחלקת לשני חלקים:
- נוהל הטיפול בהורמון גדילה בילדים עם SGA, כפי שנקבע בסל שירותי הבריאות לשנת 2006
- ההנחיות הקליניות לטיפול בהורמון גדילה בילדים עם SGA
נוהל הטיפול מתבסס על ההנחיות הקליניות. לעת עתה, למרות פרסום ההנחיות, יש להיצמד אל נוהל זה.
מתן ההורמון כרוך באישור הניתן על ידי ועדת ההיגוי להורמון גדילה. את הבקשה לטיפול בהורמון גדילה רשאי להגיש כל אנדוקרינולוג ילדים. את הטיפול בהורמון גדילה רשאי לתת כל אנדוקרינולוג ילדים וכל מרפאה אנדוקרינית לילדים.
כאמור, כללי הזכאות לטיפול על־פי תנאי הכללה בסל שירותי הבריאות שונים מהתוויות הרישום, ועל כן נכתבו וצורפו כללים אלה כפתיח לקובץ ההנחיות.
טפסי הפנייה/בקשה ניתן לקבל מיושב ראש ועדת הורמון הגדילה, פרופסור צבי צדיק, בדואר אלקטרוני: zvizadik@12.net.il
בשם הוועדה
פרופסור צבי צדיק
יושב ראש ועדת ההיגוי להורמון גדילה,
יושב ראש האיגוד הישראלי לאנדוקרינולוגיה פדיאטרית.
חברי הוועדה
- פרופ' אברהם גולדנר
- ד"ר דוד גיליס
- פרופ' יוסי ז"ק
- ד"ר דב טיאוסנו
- פרופ' אסתר ליברמן
- ד"ר ירדנה טננבאום (רקובר)
- פרופ' נפתלי שטרן
- פרופ' צבי צדיק (יושב ראש)
נוהל הטיפול בהורמון גדילה
מי זכאי להורמון הגדילה
ילדים שממדי לידתם מתחת לאחוזון 3 או מתחת ל־SD 2 (Standart Deviations, סטיות תקן) במשקל ו/או אורך.
מצורף בזאת:
- קטע מחוזר משרד הבריאות העוסק בהורמון גדילה
- טבלת גבולות SD 2 - של אורך הלידה על־פי USHER
- טבלת SD 2.6 - לחישוב זכאות על־פי הגובה הנוכחי
- טבלת SD 2 - של משקל הלידה לפי המאמר על ילדי הארץ
הוראות למתן התרופה Somatotropin
(מתוך חוזר מנהל רפואה 15/2006 - הרחבת סל שירותי הבריאות לשנת 2006)
א. התרופה Somatotropin האמורה תינתן כטיפול בכל אחד מהמצבים הבאים:
- קומה נמוכה על רקע של כשל בהפרשה או הפרשה לא מתאימה של הורמון גדילה היפופיזרי (כלול בסל)
- קומה נמוכה על רקע של תסמונת Turner (כלול בסל)
- קומה נמוכה עם אי ספיקה כליתית (כלול בסל)
- תסמונת Prader Willi
- הפרעת גדילה (גובה נמוך מ־2.6- סטיות תקן) בילדים שנולדו קטנים למשך ההיריון (SGA) ולא תקנו את גדילתם עד גיל 4 (התוויה חדשה)
הגדרה: ילד מוגדר כקטן למשך ההיריון כאשר בלידתו הוא מתחת לאחוזון 3 או מתחת ל־2 SD במשקל או גובה.
תנאי מקדים: אין לאשר טיפול בהורמון גדילה לפני שנשללו סיבות אורגניות להפרעה בעליה במשקל או גובה ונשללה הפרעה הורמונלית (כולל תת-פעילות של בלוטת התריס וחוסר בהורמון גדילה).
- תנאי ההתוויה
- משקל לידה או אורך לידה מתחת ל־2SD למשך ההיריון
- גיל תחילת טיפול מעל 4 שנים, גבול הגיל העליון לתחילת טיפול 8 שנים בבנות ו־9 שנים בבנים.
הועדה תשקול אישור התחלת טיפול גם בילדים מעבר לגילאים האמורים, אשר לא התחילו תהליך של "התבגרות" - גובה קטן בסטיית תקן אחת מתחת לגובה המשוקלל של ההורים (ממוצע גובה ההורים ב-SDS)
- גובה מתחת ל־2.6 סטיות תקן מותאם לגיל ולמין
- העדר האצה בקצב הגדילה בשנה האחרונה (Catch up growth), כך שהילד נשאר בגובהו מתחת ל־2.6 סטיות תקן מותאם לגיל ולמין
- הוראות לאי מתן טיפול
- לא יכללו בהתוויות:
- ילדים שיש להם מחלה כללית או תסמונת (למעט תסמונת Russell Silver) או טיפולים הגורמים להפרעה בגדילה
- ילדים שגדילתם הייתה בתחילה כמצופה וירידה בקצב הגדילה התרחשה בגיל מאוחר יותר
- תנאים להפסקת הטיפול:
- חוסר תגובה לטיפול - קצב גדילה קטן מ־SD 1+ בשנת הטיפול הראשונה
- בגיל ההתבגרות יש להפסיק את הטיפול בהורמון גדילה, כאשר קצב הגדילה קטן מ־2 סנטימטרים לשנה ו/או גיל העצמות גדול מ־14 שנים בבנות או 16 שנים בבנים
ב. התרופה תינתן בהתאם לאישור ועדת ההיגוי לטיפול בהורמון גדילה של משרד הבריאות.
טבלה אורך לידה לפי 2 SD - בלידה.
טבלה 1: גבול מקורב אחוזון 3 או 2 SD באורך לפי שבוע היריון בלידה
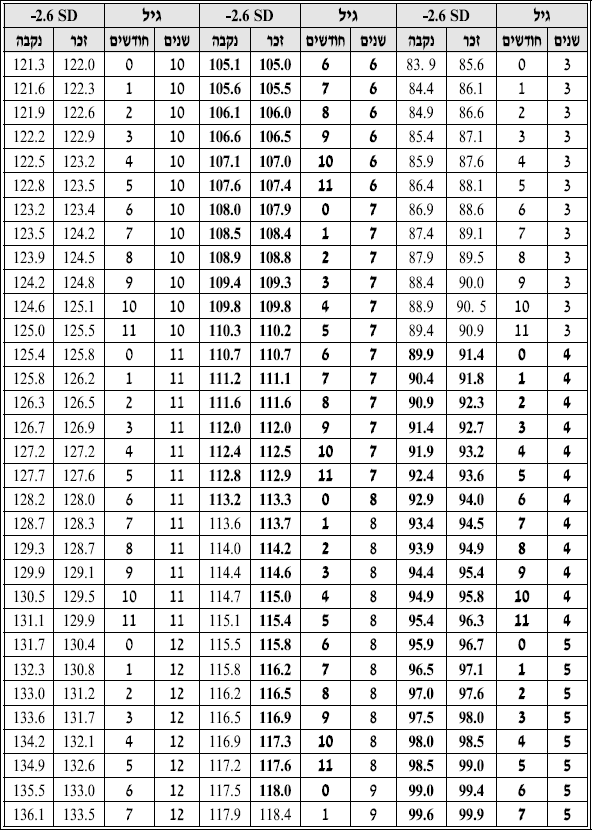
טבלה 2: גבול גובה של 2.6- סטיות תקן מתחת לממוצע לפי CDC
טבלה 3: אחוזון 3 של משקל לידה למשך ההיריון(1)
הנחיות קליניות לטיפול בהורמון גדילה
מבוא
הוכחה יעילות הטיפול בהורמון גדילה בטיפול בילדים אשר נולדו קטנים לגיל ההיריון (SGA - small for gestational age) ולא תיקנו את גדילתם בשנתיים הראשונות לחייהם[1][2][3].
התוויה זו נוספה להתוויות הקיימות זה מכבר בשל שירותי הבריאות שעניינן טיפול בילדים על ידי הורמון גדילה. התוויות אלה כוללות:
- חוסר בהורמון גדילה
- אי ספיקת כליות
- תסמונת Turner
- תסמונת Prader-Willi
להלן הנחיות האיגוד לטיפול בהורמון גדילה בילדים עם SGA.
ההנחיות גובשו במפגש חברי האיגוד לאנדוקרינולוגיה פדיאטרית שנערך ב-18 בנובמבר 2004 בתל אביב.
מועמדים לטיפול
- ילדים בעלי משקל לידה ו/או אורך לידה הקטנים מ-SDS 2- למשך ההיריון. ניתן להתחשב באורך התינוק כפי שנמדד בטיפת חלב עד גיל חודש ימים ובלבד שיהיה קטן מהאורך המצוין בטבלה מספר 1 לגבי שבוע ההיריון בלידה
- גיל גדול מ־4 שנים
- גובה קטן מ-SDS 1- מתחת לגובה המשוקלל של ההורים (ממוצע גובה ההורים ב-SDS)
- גובה נוכחי מתחת ל-SDS 2.5- לגיל ולמין
- היעדר האצה בקצב הגדילה בשנה האחרונה (Catch up growth), כך שהילד נשאר בגובהו מתחת ל-SDS 2.5- לגיל ולמין
- תסמונת Russell Silver: שהיא היחידה המוכרת לטיפול בהתוויה זו
- לא יכללו בטיפול זה
- ילדים שיש להם מחלות כלליות או תסמונות מוגדרות (למעט תסמונת Russell Silver), או מטופלים בטיפולים הגורמים להפרעה בגדילה
- ילדים שגדילתם הייתה בתחילה כמצופה וירידה בקצב הגדילה התרחשה בגיל מאוחר יותר
כל מועמד/ת לטיפול בהורמון גדילה על פי הקריטריונים הנזכרים לעיל, יעבור ברור מקדים לשלילת סיבות אורגניות להפרעה בעליה במשקל ו/או גובה (כולל תת-פעילות של בלוטת התריס וחוסר בהורמון גדילה).
כיוון שהתועלת בטיפול רבה ככל שגיל התחלת הטיפול צעיר יותר, מומלץ להתחיל בטיפול מוקדם ככל האפשר (ובלבד שגיל הטיפול יהיה מעל 4 שנים).
כאשר שוקלים להתחיל טיפול בהורמון הגדילה בגיל ההתבגרות יש להביא בחשבון בנוסף לתועלת המוגבלת הצפויה מהטיפול (יחסית לתחילת טיפול בגיל צעיר) גם את מעוט הניסיון הקליני בטיפול על ידי הורמון גדילה בגיל זה.
מעקב במשך הטיפול
- יש להפסיק טיפול במטופל שאינו מגיב למתן הורמון גדילה. חוסר התגובה יתבטא בקצב גדילה קטן מ־ SD 1+ בשנת הטיפול הראשונה (טבלה 4)
- בגיל ההתבגרות יש להפסיק את הטיפול בהורמון גדילה כאשר קצב הגדילה קטן מ־2 סנטימטרים לשנה ו/או גיל העצמות גדול מ־14 בבנות או 16 בבנים
- יש לעקוב במהלך הטיפול אחרי רמות סוכר ואינסולין בצום ורמות IGF-1 (להימנע מרמות הגבוהות מ-SD 2+). בחולים עם סיכון מוגבר לסוכרת מומלץ לבצע OGTT (Oral Glucose Tolerance Test) . ככלל, אין לטפל בהורמון גדילה בחולים עם סוכרת
- הטיפול והמעקב ינוהלו על ידי מומחה/ית באנדוקרינולוגית ילדים
טבלה 4: קצב גדילה ממוצע וסטיית התקן בבנים ובבנות
ביבליוגרפיה
- ↑ Ong K, Beardsail K, de Zegher F. Growth hormone therapy in short children born small for gestational age. Early Hum Dev. 2005.
- ↑ Dahlgren J, Wikland KA; Swedish Study Group for Growth Hormone Treatment. Final height in short children born small for gestational age treated with growth hormone. Pediatr Res. 2005 Feb; 57 (2): 216-22.
- ↑ Hokken-Koelega AC, van Pareren Y, Sas T, Arends N. Final height data, body composition and glucose metabolism in growth hormone-treated short children born small for gestational age. Horn Res. 2003; 60 Suppl 3: 113-4.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק