אבנים בדרכי השתן בילדים - טיפול - Urolithiasis in pediatric patients - treatment
| אבנים בדרכי השתן בילדים - טיפול | ||
|---|---|---|
| Urolithiasis in pediatric patients - treatment | ||
| שמות נוספים | נפרוליתיאזיס בילדים - טיפול, Nephrolithiasis in pediatrics - treatment | |
| יוצר הערך | ד"ר איגור רומנובסקי 
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – אבנים בדרכי השתן
ערך מורחב – אבנים בדרכי השתן בילדים - Urolithiasis in pediatric patients
הטיפול באבנים בדרכי השתן אצל ילדים השתנה מהקצה לקצה. מאז שנות השמונים המאוחרות טיפול הבחירה באבנים בדרכי השתן אצל ילדים היה ברוב המקרים ריסוק חוץ גופי, ותוצאותיו לא היו פחות טובות בהשוואה לטיפולים אצל מבוגרים.
התפתחות משמעותית חלה במכשירים המאפשרים פעולות חודרניות זעירות, כגון אורטרוסקופיה (Ureteroscopy) וריסוק והוצאה מילעורית של האבנים (Percutaneous nephrolithotomy - PCNL) אצל ילדים בכל הגילאים. נוסף על כך, פיתוח אנרגיה יעילה של הולמיום לייזר (Holmium yag) מעלה משמעותית את יכולת המנתחים לטפל באבנים בגדלים שונים בכל חלקי מערכת השתן אצל ילדים ומבוגרים כאחד. תוצאות הטיפולים הזעיר-פולשניים אצל ילדים, לפי דיווחים מכל המרכזים העוסקים בטיפול האנדו-אורולוגי בילדים, טובות לא פחות מהתוצאות של טיפולים במבוגרים, ללא שוני ברמת הסיבוכים.
טיפול הבחירה באבנים בקוטר של עד 2 ס"מ בכליה הוא עדיין ריסוק אבנים חוץ גופי. יחד עם זאת מצטבר ניסיון בטיפול באורטרוסקופיה ו- PCNL באבנים גדולות יותר, הכולל שיעורי הצלחה גבוהים. בדומה לגישה הטיפולית אצל מבוגרים, אבנים בשופכן התחתון ובשופכן האמצעי עוברות לרוב טיפול באורטרוסקופיה באמצעות ריסוק בעזרת הולמיום לייזר, ושיעור הצלחתו של הטיפול מתקרב ל- 100%. הגישה הטיפולית המועדפת באבנים בשופכן העליון היא ריסוק אבנים חוץ גופי, אולם בדומה לטיפול אצל מבוגרים, אורטרוסקופיה הופכת להיות טיפול לגיטימי לאבנים בגדלים שונים בשופכן העליון אצל ילדים בגילאים שונים. ניתוחים לפרוסקופיים בילדים הסובלים מאבנים בדרכי השתן נדירים, אך נראה שעם הזמן הם יוכלו לשמש כשיטה טיפולית בטוחה ויעילה לטיפול באבנים גדולות במיוחד בדרכי השתן. אחד הגורמים החשובים להצלחת טיפולים אנדו-אורולוגיים אצל ילדים הוא הניסיון של הכירורג ושל המרכז הרפואי בטיפולים מסוג זה.
אפידמיולוגיה
שכיחות אבנים בדרכי השתן אצל ילדים שונה באזורים גיאוגרפיים שונים ואין סטטיסטיקה מדויקת לגבי שכיחותן. יחד עם זאת ידוע כי השיעור של שכיחות האשפוזים כתוצאה מאבנים או מסיבוכים של אבנים בדרכי השתן אצל ילדים נע מ- 1:1000 ל- 1:7600 אשפוזים.
אטיולוגיה
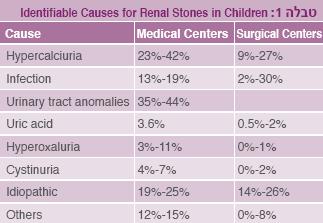
אצל ילדים בעלי מומים מולדים בדרכי השתן וילדים הסובלים ממחלות מטבוליות, השכיחות של אבנים בדרכי השתן גדולה משמעותית בהשוואה לשאר האוכלוסייה. זו הסיבה לעריכת בירור אגרסיבי ומעמיק אצל ילדים הסובלים ממחלת אבנים בדרכי השתן, והוא כולל גם בדיקת אבן בשלבים מוקדמים של האבחון (טבלה 1).
אבחנה
לרוב אבנים בדרכי השתן אצל ילדים מאובחנות באמצעות בדיקה על קולית וצילום בטן. לצורך בירור תפקוד הכליות או רמת החסימה על רקע אבנים, אפשר להשתמש במיפוי כליות כבדיקת בחירה. בניסיון להמעיט בחשיפת ילדים לקרינה, שימוש ב- CT כבדיקת בחירה לאבחון אבנים בדרכי השתן מוגבל לשימוש בילדים גדולים או באלו שהבדיקות שאינן כרוכות בשימוש בקרינה, לא מאפשרות להגיע לאבחנה מדויקת.
לאחר טיפול מוחלט אמורים ילדים לעבור בירור מטבולי, איסוף שתן 24 שעות, בדיקת אבן למרכיביה, מעקב הכולל בדיקות על קוליות חוזרות, בירור אצל נפרולוג ובמידת הצורך תיקון של מום מולד בדרכי השתן, שגורם להתפתחות מחלת האבנים.
ריסוק אבני כליה אצל ילדים באמצעות גלי הדף חוץ גופיים
ערך מורחב – אבנים בדרכי השתן - ריסוק באמצעות גלי הדף חוץ-גופיים - Urolithiasis - extracorporeal shockwave lithotripsy
הריסוק החוץ גופי אצל ילדים החל כטיפול בחירה משנות השמונים המאוחרות ותוצאותיו זהות לתוצאות אצל מבוגרים.
שיעור הצלחת הטיפול באבנים בקוטר של 10-15 מ"מ בכליה ובשופכן העליון נע בין 68-84% בסקירות שונות. סיבוכים מהטיפול אינם שכיחים ויכולים להתבטא בחום סובפברילי ובשטף דם תת עורי, ובמקרים חמורים אף בחסימה של הכליה, בדימום אחור צפקי ובספסיס. עם זאת, אצל חולים הסובלים ממומים מולדים בדרכי השתן או ממומים שנוצרו כתוצאה מתיקון בדרכי השתן, הצלחת ריסוק האבנים נמוכה משמעותית, ושיעורה הוא כ- 13% לאחר טיפול אחד. במקרים אלו, שימוש בשיטות טיפוליות אחרות, כגון אורטרוסקופיה או PCNL, מביא לתוצאות טובות יותר.
הטיפול מתבצע אצל ילדים בהרדמה כללית, המונעת תזוזות מיותרות של האבנים ושל החולה במהלך הטיפול. לרוב האנרגיה שמופעלת במהלך הטיפול נמוכה יותר בהשוואה לאנרגיה המופעלת בטיפולים אצל מבוגרים – 17-21 KV, וכמות המכות לא עוברת את ה- 3,000 ואף פחות אצל ילדים בני פחות מ- 5 שנים (עד 2,000).
גודל האבן הוא אחד הגורמים המשפיעים המשמעותיים בהצלחת הריסוק. אין ספק שהטיפול באבני כליה ובשופכן עליון, שקוטרם 20 מ"מ ופחות, יעיל ובעל אחוזי הצלחה גבוהים בריסוק החוץ גופי. יחד עם זאת יש לא מעט דיווחים על הצלחות טובות בטיפולים באבנים גדולות יותר (עד 30-35 מ"מ), בעלי שיעורי הצלחה של 50-85% אחרי שני טיפולים בניקוז בתומכן הפנימי בשופכן (Ureteral stent). הסיבות להצלחת יתר של טיפול בריסוק אצל ילדים בהשוואה למבוגרים הן: מרקם רך יותר של האבנים אצל ילדים, יעילות יתר של גלי הדף בשל כמות קטנה יותר של רקמות רכות בין הגנרטור ובין האבן ונפח נמוך של האבנים. מרקם האבנים הוא גורם נוסף המשפיע על תוצאות הטיפול בריסוק חוץ גופי של האבנים. אצל ילדים, בשל שכיחות יתר של אבני ציסטין, גורם זה מקבל משמעות נוספת: אבני ציסטין ידועות כאבנים המושפעות פחות מגלי הדף ובעלות אחוזים נמוכים של ריסוק מוצלח. יחד עם זאת, אצל ילדים, שיעור הצלחת הטיפול בריסוק של אבני ציסטין בקוטר של מ- 5-25 מ"מ אחרי טיפול אחד יכול להגיע ל- 50% ואף ליותר.
הצלחת הטיפול באבנים בדרכי השתן נמדדת לפי מידת הניקיון של המערכת מאבנים או מחלקי אבנים (Stone free rate). לחלקי אבנים הנשארים לאחר טיפולים יש משמעות קלינית בשני שליש מהמקרים במהלך מעקב של חמש שנים – כבסיס לבניית אבן חדשה, כמקור לזיהומים חוזרים וכסיבה לחסימה חלקית או מלאה של דרכי השתן. אין ספק, כי כל עוד מתבצע ריסוק חוץ גופי של אבן גדולה יותר, קיים סיכוי רב יותר לנוכחות של פירורים לאחר הטיפול. במצב זה דרושים טיפולים נוספים (גם הרדמות) או טיפולים מסוג אחר. למרות התוצאות הטובות סך הכול של טיפול בריסוק חוץ גופי אצל ילדים, יש לזכור ששיעור אחוז הפינוי המלא של האבן לאחר טיפול אחד אצל ילדים לא עובר את ה- 45%. בעקבות כך, במקרים של אבנים גדולות (יותר מ- 20 מ"מ בכליה או יותר מ- 10 מ"מ בשופכן העליון) יש לשקול לתת טיפול מסוג אחר במקום ריסוק חוץ גופי של האבנים. הרדמות חוזרות, הצורך בהכנסת תומכן שופכני, ההשפעה של אנרגיית גלי ההדף על רקמות הכליה המתפתחת – כל אלו הם הגורמים שצריכים להשפיע על ההחלטה איזה סוג טיפול לתת באבנים גדולות במקום הטיפולים האחרים.
ריסוק והוצאת אבנים מילעורית
ערך מורחב – אבנים בדרכי השתן - ריסוק והוצאה מילעורית - Urolithiasis - percutaneous nephrolithotomy
נפרוליתוטומיה מלעורית (PCNL) היא שיטת טיפול הבחירה שהייתה נהוגה באבני כליה גדולות אצל מבוגרים במשך שלושת העשורים האחרונים. מ- 1997, כתוצאה מצבירת ניסיון ומפיתוח מכשירים זעירים, החלו בטיפולים ראשונים מסוג זה אצל ילדים, תחילה תוך שימוש בנפרוסקופ המיועד למבוגרים שקוטרו כ- 1 ס"מ (30F), ובהמשך באמצעות מכשירים בעלי קוטר קטן יותר (0.4-0.6 ס"מ).
ההתוויות לשימוש בשיטה זו אצל ילדים הן לרוב אלה:
- אבנים גדולות מ- 1.5 ס"מ במערכת המאספת של הכליה
- אבן גדולה מ- 1 ס"מ בגביע התחתון
- מומים מולדים בדרכי השתן (למשל, היצרות מולדת של מעבר אגן כליה-שופכן – Ureteropelvic junction stenosis)
- אבנים מורכבות מציסטין או אבני אמוניום-מגנזיום-פוספט (Struvite stone)
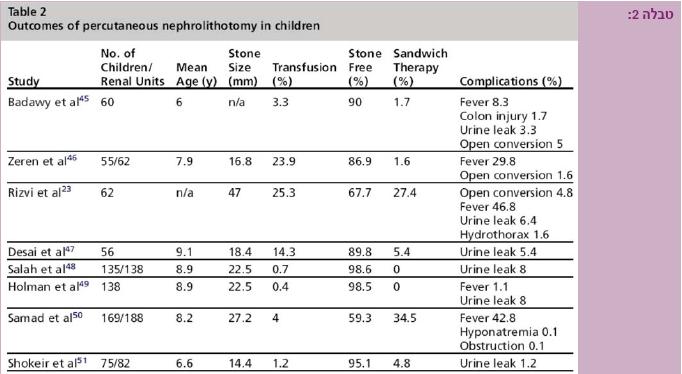
PCNL החליפה סופית ניתוחים פתוחים, ושימשה כשיטה טיפולית באבנים גדולות בדרכי השתן העליונות אצל ילדים בכל הגילאים (טבלה 2).
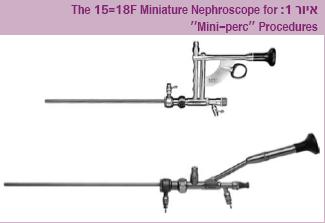
ניתוח PCNL מתבצע בהרדמה כללית וכולל מתן אנטיביוטיקה כחלק מההליך. אצל ילדים מתבצעת בשלב הראשון של הניתוח ציסטוסקופיה באמצעות הכנסת קטטר דרך פיית השופכן של הכליה המעורבת עד לאגן הכליה. בשלב השני של הניתוח, לאחר השכבת החולה על הבטן ובהדרכת שיקוף או בדיקה על קולית, מתבצע דיקור של אחד מהגביעים של הכליה תוך שימוש במחט 18 גייג'. את הגביע לפיתוח של נתיב (נתיב - Tract) הכניסה למערכת המאספת בוחרים לפי גודל האבן ומיקומה. זוהי הגישה האופטימלית באבנים גדולות או באבנים המערבות את השופכן העליון – גביע עליון של כליה. יחד עם זאת, לגישה באמצעות גביע עליון יש שיעור גבוה יחסית של סיבוכים, המערבים את החלל של בית החזה בשל קרבתו לקוטב העליון של הכליה. בעקבות כך, במקרים של אבנים באגן או בגביע התחתון של הכליה, ניתן להשתמש בגביע אמצעי או בגביע תחתון כנקודת כניסה למערכת המאספת של הכליה. לאחר דיקור של המערכת המאספת של הכליה בנקודת הכניסה מעבירים מוליך (Guide wire) דרך המחט עד למערכת המאספת של הכליה לאורך השופכן בקיפול של הקצה הפנימי של המוליך בכיס השתן. בעזרתו מתבצעת הרחבת הנתיב (נתיב - Tract) כדי להעביר את תעלת העבודה ואת הנפרוסקופ. את ההרחבה ניתן לבצע בשיטות שונות, כולל באמצעות מרחיבים בקוטר עולה בהדרגה, או באמצעות בלון שבעזרתו ניתן להרחיב את הנתיב בשלב אחד על ידי ניפוח בלון עד לקוטר הרצוי. הקוטר של הנתיב ושל תעלת העבודה אמור להיות מותאם לקוטר המכשיר (נפרוסקופ), שבעזרתו מתבצע הניתוח. אצל ילדים, שכיח יותר להשתמש במכשירים בעלי קוטר קטן – מ- F4 (12 מ"מ) עד 20F (6.5 מ"מ) – בעת ביצוע PCNL. לטכניקה זו קוראים "נפרוליתוטומיה מלעורית 'זעירה'" (Mini-perc). במקרים שבהם משתמשים במכשירים בעלי קוטר קטן אין צורך להרחיב את הנתיב יותר מ- 6-7 מ"מ, עם ירידה משמעותית בשיעור דימומים וכאבים במהלך הניתוח ואחריו (איור 1). ריסוק אבנים מתבצע בעזרת אנרגיות שונות, כגון: לייזר (Holmium laser), אולטרסוניק (Ultrasonic lithotripsy), אנרגיה פנאומטית (Lithoclast) או אנרגיה חשמלית (Electrohydraulic lithotripsy) ותוך הוצאת הפירורים בעזרת מלקחיים. ברוב המקרים, לאחר הניתוח נשאר החולה עם המנקז במערכת המאספת של הכליה (נפרוסטומיה) ל- 48 שעות. יש לא מעט דיווחים על הליכים שבסופם לא נשאר המנקז החיצוני וכתוצאה מכך אין עלייה במספר הסיבוכים (Tubeless PCNL). שיטה זו מורידה את רמת הכאבים ואת רמת אי-הנוחות אצל ילדים לאחר ניתוח.
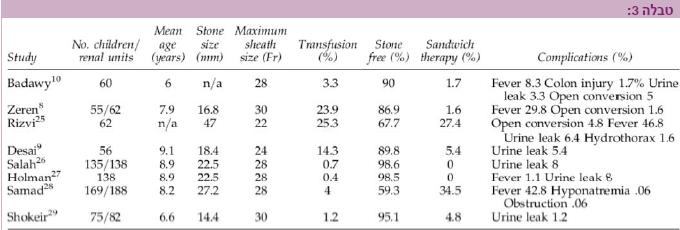
תוצאות PCNL אצל ילדים טובות ומשתפרות בד בבד עם צבירת ניסיון. לפי דיווחים שונים אחוז ההצלחה ורמת הניקיון מהאבנים (Stone free rates) מגיעה ל- 68-100%. סיבוכים כתוצאה מהניתוח הם מועטים ואינם שכיחים, ללא שינוי ברמת הסיבוכים בהשוואה למבוגרים (טבלה 3). ללא ספק PCNL הופכת אצל ילדים, עם צבירת ניסיון ופיתוח מכשור חדש, לשיטת בחירה בטיפול באבנים גדולות בדרכי השתן העליונות.
אורטרוסקופיה
עד שנות השמונים המאוחרות אורטרוסקופיה אצל ילדים לא הייתה שיטה פופולרית בשל כמה גורמים: מצד אחד, התוצאות של הטיפול באבנים בריסוק חוץ גופי היו סבירות ואפילו טובות יותר מאשר אצל המבוגרים. מצד שני, היו חסרים מכשירים בקוטר קטן ומתאים לשימוש בילדים, וכן הייתה חסרה אנרגיה יעילה שבעזרתה ניתן לרסק אבנים בזמן ביצוע אורטרוסקופיה.
עם התפתחות אורטרוסקופים גמישים וחצי קשיחים בעלי קוטר קטן, ועם הופעת הולמיום לייזר כאנרגיה יעילה הניתנת להעברה דרך אורטרוסרופ, החלו בשימוש נרחב יותר באורטרוסקופיה אצל ילדים. בסדרות הראשונות נעשה הטיפול באבנים בשופכן התחתון וזכה לשיעורי הצלחה טובים המתקרבים ל- 100% של פינוי האבנים – ללא ספק תוצאות טובות יותר בהשוואה לריסוק חוץ גופי. יחד עם זאת, רמת הסיבוכים, כולל התפתחות החזר שלפוחית-שופכן (Vesicoureteral reflux) אצל ילדים, הייתה נמוכה ולא שונה מרמת הסיבוכים אצל מבוגרים.
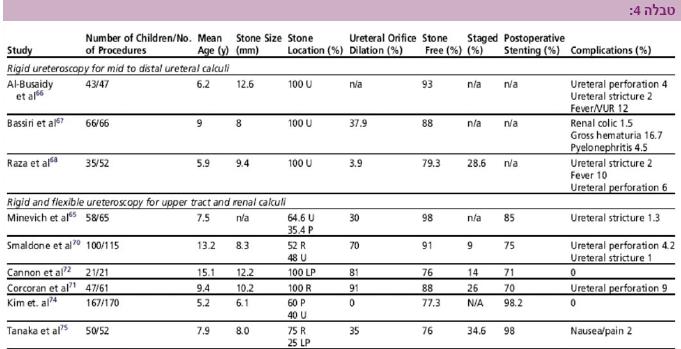
במהלך העשור האחרון, עם פיתוח אורטרוסקופים חצי קשיחים בעלי קוטר של כ- 15 מ"מ (4,5F) ואורטרוסקופים גמישים, הצטברו דיווחים על טיפולים מוצלחים באבנים בשופכן העליון ובכליה אצל ילדים. שיעור ההצלחה של הטיפולים באבנים בשופכן העליון ובכליה מתקרב ל- 90-100%, וכולל מעט סיבוכים (טבלה 4).
אורטרוסקופיה בילדים מתבצעת בהרדמה כללית וכוללת מתן אנטיביוטיקה כחלק מהפעולה. בשלב הראשון עובר הילד ציסטוסקופיה באמצעות העברת מוליך דרך פיית השופכן עד לאגן הכליה. במידת הצורך פיית השופכן עוברת הרחבה. כמו בהרחבת הנתיב של PCNL, שיטות ההרחבה כוללות מרחיבים עולים בקוטר או בלון המיועד להרחבת השופכן. אם ההליך מתבצע באמצעות מכשירים בעלי קוטר קטן במיוחד (4.5F או 6.9F), אין צורך להרחיב את פיית השופכן. האנרגיה המשמשת לריסוק האבן היא ברוב המקרים הולמיום לייזר (Holmium Laser), אך גם אנרגיה חשמלית-הידראולית (Electrohydraulic lithotripsy) או אנרגיה פנאומטית (Lithoclast) יעילות מאוד וניתן להשתמש גם בהן. ההחלטה אם להשאיר את התומכן בשופכן לאחר אורטרוסקופיה מושפעת מכמה גורמים, כגון: אורך זמן ההליך, שינויים ברקמות הדופן של השופכן כתגובה לאבן או להפעלת אנרגיה לריסוק האבן, מספר כניסות ויציאות עם אורטרוסקופ וחבלת הדופן של השופכן במהלך ההליך. התומכן נשאר לרוב לתקופה של שבוע-שבועיים. יש לזכור שאצל ילדים הוצאתו של התומכן השופכני כרוכה בהרדמה כללית נוספת.
ניתוחים לפרוסקופיים להוצאת אבנים מדרכי השתן בסיוע רובוט
טיפול אנדוסקופי באבנים גדולות בדרכי השתן אצל ילדים מלווה מדי פעם בבעיות טכניות משמעותיות גם כאשר הוא נעשה בידיים מיומנות, ולכן מצריך מדי פעם טיפולים חוזרים רבים. לאחרונה נצבר ניסיון בניתוחים לפרוסקופיים אצל מבוגרים כשיטה טיפולית יעילה באבנים גדולות בדרכי השתן, ובמיוחד במקרים שבהם מדובר על שילוב עם פתולוגיה מולדת, כגון היצרות של המעבר בין אגן הכליה והשופכן העליון (Ureteropelvic junction stenosis). סדרות קטנות שפורסמו בנושא ניתוחים לפרוסקופיים לטיפול באבנים בדרכי השתן אצל ילדים מדווחות על שיעורים גבוהים של הצלחה. ברוב העבודות מדובר בשיעורי הצלחה המתקרבים ל- 100% בפינוי אבנים גדולות מהכליות, ובחלק מהניתוחים, רוב הניתוח מבוצע בעזרת רובוט (Robotic assisted). הניסיון הראשוני מראה כי טיפולים לפרוסקופיים בילדים הם כנראה בטוחים ויעילים. עם זאת יש לציין שהטיפולים מוגבלים למקרים שבהם הטיפול האנדוסקפי לא הצליח, ויכולים להתבצע רק במרכזים המנוסים בניתוחים לפרוסקופיים בילדים.
ביבליוגרפיה
- Novak TE, Lakshmanan Y, Trock BJ, et al. Sex prevalence of pediatric kidney stone disease in the United States: an epidemiologic investigation.
- Smaldone MC, Corcoran AT, Docimo SG, et al. Endourological management of pediatric stone disease: Present status. J Urol 2009;181:17-28.rology 2009;74(1):104–7
- Spivacow FR, Negri AL, del Valle EE, et al. Metabolic risk factors in children with kidney stone disease. Pediatr Nephrol 2008;23(7):1129-1133
- Defoor W, Dharamsi N, Smith P, et al. Use of mobile extracorporeal shock wave lithotripter: experience in a pediatric institution. Urology 2005;65:778
- Sternberg K, Greenfield SP, Williot P, et al. Pediatric stone disease: an evolving experience. J Urol 2005;174(4 Pt 2):1711-1714 [discussion: 1714]
- Kalorin CM, Zabinski A, Okpareke I, et al. Pediatric urinary stone disease – does age matter? J Urol 2009;181(5):2267-2271 [discussion: 2271]
- Palmer JS, Donaher ER, O’Riordan MA, et al. Diagnosis of pediatric urolithiasis: role of ultrasound and computerized tomography. J Urol 2005;174(4 Pt 1):1413-1416
- Borawski KM, Sur RL, Miller OF, et al. Urinary reference values for stone risk factors in children. J Urol 2008;179(1):290-294 [discussion: 294]
- Van Savage JG, Palanca LG, Andersen RD, et al. Treatment of distal ureteral stones in children: similarities to the American Urological Association guidelines in adults. J Urol 2000;164(3 Pt 2):1089-1093
- Afshar K, McLorie G, Papanikolaou F, et al. Outcome of small residual stone fragments following shock wave lithotripsy in children. J Urol 2004;172(4 Pt 2):1600-1603
- Muslumanoglu AY, Tefekli A, Sarilar O, et al. Extracorporeal shock wave lithotripsy as first line treatment alternative for urinary tract stones in children: a large scale retrospective analysis. J Urol 2003;170(6 Pt 1):2405-2408
- Onal B, Demirkesen O, Tansu N, et al. The impact of caliceal pelvic anatomy on stone clearance after shock wave lithotripsy for pediatric lower pole stones. J Urol 2004;172(3):1082-1086
- Al-Busaidy SS, Prem AR, Medhat M. Pediatric staghorn calculi: the role of extracorporeal shock wave lithotripsy monotherapy with special reference to ureteral stenting. J Urol 2003;169(2):629-633
- McLorie GA, Pugach J, Pode D, et al. Safety and efficacy of extracorporeal shock wave lithotripsy in infants. Can J Urol 2003;10(6):2051-2055
- Gofrit ON, Pode D, Meretyk S, et al. Is the pediatric ureter as efficient as the adult ureter in transporting fragments following extracorporeal shock wave lithotripsy for renal calculi larger than 10 mm? J Urol 2001;166(5):1862-1864
- Khairy Salem H, Morsi HA, Omran A, et al. Tubeless percutaneous nephrolithotomy in children. J Pediatr Urol 2007;3(3):235-238
- De Dominicis M, Matarazzo E, Capozza N, et al. Retrograde ureteroscopy for distal ureteric stone removal in children. BJU Int 2005;95(7):1049-1052
- Minevich E, Defoor W, Reddy P, et al. Ureteroscopy is safe and effective in prepubertal children. J Urol 2005;174(1):276-279 [discussion: 279]
- Lee RS, Passerotti CC, Cendron M, et al. Early results of robot assisted laparoscopic lithotomy in adolescents. J Urol 2007;177(6):2306-2309 [discussion: 2309-2310]
- Tanaka ST, Makari JH, Pope JC, et al. Pediatric ureteroscopic management of intrarenal calculi. J Urol 2008;180(5):2150-2153 [discussion: 2153-2154]
- Desai MR, Kukreja RA, Patel SH, et al. Percutaneous nephrolithotomy for complex pediatric renal calculus disease. J Endourol 2004;18:23-27
- Gupta NP, Mishra S, Suryawanshi M, et al. Comparison of standard with tubeless percutaneous nephrolithotomy. J Endourol 2008;22:1441-1446
קישורים חיצוניים
- טיפול אנדו-אורולוגי באבנים בדרכי השתן אצל ילדים, מדיקל מדיה
המידע שבדף זה נכתב על ידי ד"ר איגור רומנובסקי מחלקה אורולוגית, המרכז הרפואי האוניברסיטאי סורוקה, באר שבע


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק