אימונוגלובולין - Immunoglobulin - M
| מדריך בדיקות מעבדה | |
| אימונוגלובולין M | |
|---|---|
| Immunoglobulin M | |
| שמות אחרים | IgM |
| מעבדה | כימיה בדם/אימונולוגיה בדם |
| תחום | אימונוגלובולינים, נוגדנים ותקינות התגובה החיסונית |
| יחידות מדידה | מיליגרם בדציליטר |
| טווח ערכים תקין | בדם טבורי - פחות מ-25; גיל חודש - 20-80; גיל 2-5 חודשים - 25-100; מגיל 6 עד 9 חודשים - 35-125; גיל 10-12 חודשים - 40-150; גיל שנה עד 8 שנים - 45-200; גיל 9 עד 12 שנים - 50-250; מעל גיל 12 שנים - 50-300. ערכי IgM בנוזל השדרה: ± 0.0040.018. |
| יוצר הערך | פרופ' בן-עמי סלע |
מטרת הבדיקה
אבחון הדבקה טרייה על ידי מזהם ספציפי, ובירור ראשוני של חסר מולד או נרכש במערכת החיסון, וכן הערכת אפשרות של מפגעים כגון מאקרוגלובולינמיה ע"ש וולדנסטרום, וכן מיאלומה נפוצה מסוג IgM. ערכי IgM ביילודים משמשים להערכה האם הוולד נחשף להדבקה בעודו ברחם.
בסיס פיזיולוגי
IgM הוא האימונוגלובולין הגדול ביותר בין חמשת סוגי האימונוגלובולינים בדם, והוא מיוצר בתאי B. הוא אף סוג הנוגדן הראשון המופיע בדם לאחר חשיפה ראשונית לאנטיגן זר. מעט יותר מאוחר מתפתחים נוגדנים מסוג IgG, הנשארים בגוף פרק זמן ממושך. הנוגדנים משני הסוגים הם ייחודיים למזהם המסוים. במצבים של מחסור מולד או נרכש בנוגדנים מסוג IgM תהיה רמתם הכללית בדם נמוכה. רמה גבוהה של נוגדנים מסוג IgM בדם הנבדק ללא הדבקה טרייה, יכולה להעיד על מחלות הגורמות לשיבוש בבקרת תאים מייצרי נוגדנים במוח העצם.
ל-IgM מבנה פולימרי של חמש יחידות מחוברות קו-ולנטית עם קשרים די-סולפידיים, בדרך כלל כ-pentamer, ולעתים פחות שכיחות אף כ-hexamer. בצורה הפנטמרית משקלו המולקולארי של IgM 900 אלף דלטון, וכיוון שלכל מונומר קלאסי של נוגדן יש 2 אתרי קישור לאנטיגן, הרי של-IgM הפנטמרי יש 10 אתרי קישור, אם כי אינו יכול לקשור 10 אנטיגנים בעת ובעונה אחת באופן מעשי, בגלל הפרעה סטרית המקשה על אנטיגנים להיקשר לאתרי קישור שכנים.
במבנה הפנטמרי של IgM נכלל גם הגליקופרוטאין שמשקלו המולקולארי 15,000 דלטון, הידוע כ-J chain, הקשור קו-ולנטית למונומרים 1 ו-5 ליצירת מבנה טבעתי כלוא, אך יש שמבנה טבעתי זה נוצר גם ללא J chain. כיון ש-IgM היא מולקולה גדולה במיוחד היא אינה עוברת דיפוזיה בקלות, ולכן גם קשה למצוא אותה בריכוז משמעותי בנוזל הבין-רקמתי או ברקמת החיבור (interstitium), ומוצאים אותו בעיקר בנסיוב אך בגלל נוכחות J chain נמצא IgM גם בהפרשות מאי ורקמות ריריות אחרות. למרות של-IgM יש בדרך זיקה (affinity) נמוכה יחסית לאנטיגנים, הרי שבגלל מבנהו הפולימרי ומספר אתרי הקישור הגדול יחסית יש לו כושר ספיחה (avidity) ניכר, והוא יעיל במיוחד בשפעול משלים, ולמרות שאינו נחשב ל-opsonin יעיל, הוא תורם משמעותית לאופסוניזציה על ידי שפעול המשלים וסיוע למרכיב המשלים C3b להיקשר לאנטיגן.
IgM מתבטא גם על הממברנות של תאי B בתור מונומר. השרשראות הכבדות של IgM מכילות קטע הידרופובי נוסף כדי לסייע לתאחיזתם בממברנת תאי B. שלא בדומה לשרשראות הכבדות של IgG, השרשרת הכבדה של IgM מורכבת מאזור משתנה אחד (variable region), ומ-4 אזורים קבועים (constant region), כאשר התוספת של אזורים קבועים בשרשרת הכבדה באה במקום האזור הידוע כ-hinge region. מולקולת IgM יכולה לגרום לצימות של תאי מיקרואורגניזמים על ידי הכרת אפיטופים על פני פולשים אלה. קומפלקס נוגדן-אנטיגן זו נהרס בהמשך על ידי קיבוע המשלים (complement fixation) או על ידי אנדוציטוזה של מקרופאגים.
בתאי נבט קטע הגן המקודד לאזור הקבוע μ של השרשרת הכבדה ממוקם ראשון בין חלקי הגן המקודד לשרשראות כבדות של אימונוגלובולינים שונים. זו כנראה הסיבה לכך ש-IgM הוא האימונוגלובולין הראשון שמבוטא על ידי תאי B בשלים. IgM הוא גם האימונוגלובולין הראשון שבא לביטוי בעובר (כבר בשבוע ה-20) וגם האימונוגלובולין המוקדם ביותר שהתפתח פילוגנטית.
תכונות ומשמעות קלינית של IgM
במהלך התפתחות תאי B, מתברר ש-IgM הוא האימונוגלובולין הראשון שנוצר והופך לחלק מהקולטנים על פני שטח הפנים של תאי B. רוב הנוגדנים "הטבעיים" הקושרים אנטיגנים שלא נחשפו קודם לכן לגוף הם מסוג IgM. כאשור בחשיפה אנטיגנית, התגובה הראשונה היא של IgM ספציפי לאנטיגן, ולאחריה מתחיל רצף של תהליכי isotype switching שגורמים להופעת אימונוגלובולינים מסוגים אחרים (בעיקר IgG) ספציפיים לאנטיגן. למרות דעיכה משמעותית ברמות IgM בחלוף זמן מהחשיפה לאנטיגן, רמות אלה יכולות להיות מוגברות במקרים מסוימים של אנטיגנים חלקיקיים, במקרם של נגיפים מסוימים, או בהדבקות עם חיידקים גראם-שליליים. רוב האיזו-המאגלוטינינים המופיעים באופן טבעי ומגיבים עם קבוצות דם A ו-B, הם מסוג IgM.
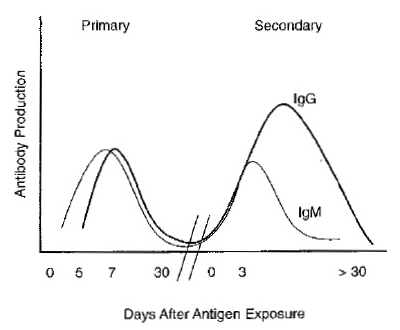
נוגדנים מסוג IgM מופיעים מוקדם (3-4 ימים)לאחר הדבקה, ולאחר השלב המוקדם, מוחלפים נוגדני IgM על ידי נוגדני IgG כנוגדנים המובילים לאחר כ-7 ימים מהחשיפה הראשונה לפתוגן. אם לאחר פרק זמן יש חשיפה נוספת לאותו אנטיגן או פתוגן, מופיעה תגובה חיסונית הידועה כ-amnestic response (תגובה המבוססת על "זיכרון" של מערכת החיסון) בה התגובה של IgM ו-IgG היא סימולטנית, וטיטר נוגדני IgG גבוה משמעותית יותר מזה של IgM (ראו תרשים).
תגובת IgM נמוכה או נמוכה מאוד כנגד פתוגן מסוים יכולה להצביע על כך שהנבדק לא נדבק כלל בגורם המזהם, או שחלף זמן רב מאז ההידבקות, באופן שרמת IgM כבר דעכה לרמה הנמוכה הנצפית. נהוג במקרים גבוליים לבצע שתי בדיקות עוקבות בהפרש של 15-20 יום, כאשר ירידה בכייל של IgM בין שתי הדגימות העוקבות, עשויה להעיד על הידבקות שהתרחשה לאחרונה. במקביל ניתן לבצע באותן דגימות מדידת רמת נוגדני IgG לאותו אנטיגן/פתוגן: רמה גבוהה באופן עקבי של IgG לצד רמה מאוד נמוכה של IgM מעידה על כי ההידבקות בפתוגן הייתה בעבר הרחוק.
נוגדני IgM יכולים להיווצר בעובר ואינם חוצים את השליה, והדגמת נוכחות של IgM בנסיוב מעידה על הדבקה טרייה. כיוון שנוגדני IgM אינם חוצים את השליה, הם אינם קשורים למחלה המוליטית של היילוד. הדגמת נוכחות של נוגדני IgM בדם של יילודים, מעידה על הדבקה תוך-רחמית (לדוגמה הדבקה מולדת בנגיף Rubella, בנגיף CMV או בטוקסופלזמה). ביילודים או בתקופת הימים הראשונים לאחר הלידה, IgM יכול להופיע בעיקר בצורתו המונומרית ולא הפנטמרית. חיונית הדגמה של נוגדנים ספציפיים של IgM כנגד אנטיגן חשוד, בהערכה האם הדבקה מסוימת בילוד היא חריפה (ואז יימצאו בדם נוגדני IgM) או שמא היא כרונית (ואז נוגדני IgG יהיו דומיננטיים).
נוגדני IgM אחראיים בעיקר לצימות (אגלוטינציה) של אריתרוציטים במקבל מנת דם שאינה תואמת את סוג הדם שלו. IgM נקשר לעתים בנסיוב נורמאלי לאנטיגנים שונים, גם אם לא הייתה חושפת לאנטיגנים אלה. זו גם הסיבה שלעתים מתייחסים ל-IgM כאל "הנוגדן הטבעי". תופעה זו נובעת כנראה ל-avidity הגדולה של IgM, המאפשרת לו להיקשר אפילו לאנטיגנים המופיעים באופן טבעי בנסיוב. לדוגמה, IgM הנקשר לאנטיגנים A ו-B על פני כדוריות דם אדומות, עושה זאת כיון שהייתה בגוף חשיפה של מערכת החיסון לאנטיגנים דמויי-A ו-B המופיעים בחיידקים או אפילו במזונות צמחיים.
מבחינת כמותו היחסית מהווה IgM כ-10% מכלל האימונוגלובולינים בנסיוב. החלק הסוכרי במולקולת IgM מהווה 12% מכלל המולקולה. השרשראות כבדות μ ב-IgM הן בעלות משקל מולקולארי של 65,000 דלטון, והשרשראות הקלות הן כמו באימונוגלובולינים אחרים מסוג λ ו-κ. תקופת מחצית החיים של IgM בדם היא 5 ימים.
בגלל משקלם המולקולארי הגבוה, נוגדני IgM בדרך כלל בריכוזים שמעל 3,000 מיליגרם לדציליטר, יכולים לגרום לתסמונת של צמיגות-יתר בדם, מה שעלול להגביר מחלות קרדיו-וסקולאריות כתוצאה מזרם מואט של הדם, סיבוכים נוירולוגיים, או דימומים. ידוע שבדרך כלל Cold agglutinins או Cold hemolysins הם מסוג IgM.
חסר בררני ב-IgM או Selective IgM deficiency
צורה נדירה של Dysgammaglobulinemia, המתאפיינת על ידי רמה נמוכה של IgM בנסיוב, בתחום של 20 עד 120 מיליגרם לדציליטר, אם כי נתונים עדכניים יותר מעריכים רמת IgM ממוצעת של 29.7 מיליגרם לדציליטר במבוגרים, ורמה ממוצעת של 16.5 מיליגרם לדציליטר בילדים. רמות של אימונוגלובולינים אחרים תקינות לחלוטין במפגע זה. הנתונים האפידמיולוגיים של חסר בררני של IgM בארה"ב מראים על שכיחות של 0.26% במבוגרים ו-0.03% בילדים. הנתונים הבינלאומיים מעט שונים: התסמונת מופיעה בשכיחות של 0.03% באוכלוסייה הכללית, וב-1% בקרב מאושפזים. אין העדפה אתנית או מגדרית לתסמונת זו.
חסר בררני של IgM עלול לנבוע מסיבה ראשונית או משנית, כאשר הסיבות חמשניות הכרוכות בממאירויות, מחלות אוטואימוניות, מחלות אוטואימוניות או כתוצאה מטיפולים לדיכוי מערכת החיסון, שכיחות בהרבה לעומת המפגע הנגרם מסיבות ראשוניות.
חלק מהלוקים במפגע זה אתסמיניים, בעוד שאחרים (בעיקר תינוקות וילדים בגיל הרך) עלולים לפתח הדבקות בקטריאליות או נגיפיות מסכנות חיים. מעט ידוע על המאפיינים הפתולוגיים של חסר בררני של IgM ברמה התאית, כמו גם על התהליכים המפקחים על רמת IgM בפלזמה, או על מנגנון הפינוי של אימונוגלובולין זה מן הפלזמה. מה שבולט במיוחד במפגע זה היא העובדה שרמתם של איזוטיפים של אימונוגלובולינים אחרים כמו IgG ו-IgM היא תקינה: תאי B בשלים אמורים להכיל על פני השטח שלהם IgM ו-IgD, ובתגובה לעירור מתאים אמורים תאים אלה ל"ערוך מחדש" את הגנים של האימונוגלובולינים באופן שאלה יתחילו לבטא IgG, כמו גם IgA או IgE במקום IgM (מה שידוע כ-Immunoglobulin class switch).
המידע העכשווי מצביע על כל שהאוכלוסייה של אלה עם חסר בררני של IgM היא בהחלט הטרוגנית, וללא מאפיינים אתניים או אחרים מובהקים. חלק מהלוקים בתסמונת זו מגיבים נורמאלית ביצירה של אימונוגלובולינים אחרים לאחר חיסון ספציפי, אך חלק מהם מגיבים באופן ירוד. תוארו מספר לוקים בחסר בררני של IgM בהם אופיינה פעילות נמוכה של helper T cells. כללית, ההשערה הרווחת היא שבתסמונת זו שמעבר ל-switch של ייצור אימונוגלובולינים אחרים בתאי B, ייתכן שיש בתסמונת זו תהליך קטבולי מוגזם דווקא של IgM.
בגלל מגבלות הגודל של IgM והעובדה שמולקולה זו אינה עוברת את השליה בדומה ל-IgG, תינוקות מייד לאחר הלידה עם תסמונת זו, עלולים ביתר שאת להיות פגיעים להדבקות מסיביות של מנינגיטיס ופנאומוניה, ועלולים להיות מוכרעים על ידי אלח-דם עם חיידקים גראם-שליליים.
מבוגרים עם חסר בררני של IgM, רגישים באופן כללי למצבי ספסיס חוזרים, בעיקר עם חיידקים כגון Strep. Pneumonia, וכן Neisseria meningitis או Haemophilus influenza. הדבקות עם חיידקים גראם-שליליים במבוגרים עם חסר בררני של IgM, שכיחים יותר מאשר באנשים בריאים בעיקר עם Pseud. aeruginosa. יש לחולים אלה נטייה למחלות אוטואימוניות כגון גלומרולונפריטיס ואוסטיאומיאליטיס, כמו גם לממאירויות, דרמטיטיס כרונית או אטופית, אימפטיגו, נשימה שורקנית, תרחישי שלשולים והדבקות של דרכי הנשימה העליונים.
כאמור, הסיבות לחסר בררני ראשוני של IgM אינן ברורות עדיין, ולא הוצע בתסמונת זו דפוס של מפגע תורשתי. חסר שניוני של IgM דווח לעתים במטופלים עם clear cell sarcoma, עם תסמונת Bloom או עם לויקמיה פרומיאלוציטית. כן עלול חסר שניוני כזה הלהתפתח בתרחישים של מחלות אוטואימוניות כדלקת מפרקים שיגרונתית, השימוטו תירואידיטיס או לופוס, בהדבקות מסוג ברוצלוזיס, מלריה, טוקסופלסמוזיס, Trypanosomiasis, או אף בטיפולים מדכאי מערכת החיסון.
תסמונת Hyper IgM
משפחה של מפגעים גנטיים בהם רמת הנוגדנים מסוג IgM בפלזמה גבוהה יחסית. הסוג השכיח ביותר נובע מפגם בחלבון CD154 בתאי Th2 הידוע גם כ-CD40L או CD40 ligand. חלבון זה מתבטא בעיקר על תאי T משופעלים והוא חבר במשפחת העל של TNF. החלבון נקשר ל-CD40 על תאים מציגי אנטיגן, בהקשר לעירור של קולטני תאי T: החלבון CD154 מווסת את תפקודם של תאי B בהיקשרו ל-CD40 על שטח פני תאים אלה. פגם בחלבון זה גורם לאי-יכולת בתאים לעבור switch בין האיזוטיפים של אימונוגלובולינים, וכן הוא גורם לחסר חיסוני בתגובה הגדולה מהתגובה התקינה לסוגי הדבקות מסוימים. פגם ב-CD154 כרול בתסמונת היפר-IgM. באלה עם תסמונת זו נמצא בדרך כלל מספר נמוך של נויטרופילים ושל טסיות דם.
IgM הוא האימונוגלובולין שכל תאי B מייצרים כתגובה ראשונית, לפני שהם עוברים class switching כתוצאה מחשיפתם לאנטיגן מוכר. תאי B תקינים עושים switch לסוגי אימונוגלובולינים אחרים כנדרש כדי להתגונן מפני חדירת חיידקים, נגיפים או פתוגנים אחרים. בדרך כלל באנשים עם תסמונת היפר IgM, תאי B ממשיכים לייצר נוגדני IgM בגלל חסם במנגנון ה-class switch, המביא לירידה בייצורם של איזוטיפים אחרים כמו IgG, IgA וכן IgE.
בתסמונת היפר-IgM אופיינו חמישה סוגים:
- Type 1 - מתאפיין במוטציות בגן CD40LG, ותאי T אינם יכולים להורות לתאי B לבצע class switch.
- Type 2 - מתאפיין במוטציות בגן AICDA. גן זה מקודד לאנזים RNA-editing deaminase, שהוא אנזים ממשפחת ה-cytidine deaminase, והוא כרוך ב-class switching של הגנים לאימונוגלובולינים. פגמים בגן זה גורמים ל-HIGM2 או ל-hyper-IgM immunodeficiency syndrome type 2. באופן מעשי בתאי B לא ניתן לבצע שינויים ביצירת שרשראות כבדות, שהוא שלב נחוץ במעבר מסוג אחד של אימונוגלובולינים לסוג אחר.
- Type 3 - מתאפיין במוטציה בגן CD40. תאי B אינם מסוגלים לקבל איתות מתאי T לבצע class switching.
- Type 4 - מתאפיין בפגם בשלב ה-class switching משלב התבטאות הגן AICDA.
- Type 5 - מתאפיין על ידי מוטציות בגן UNG. גן זה מקודד לאנזים uracil-DNA glycosylase.
תינוקות עם תסמונת Hyper-IgM סובלים באופן שכיח מהדבקות עם Pneumocystis pneumonia.
תרחישים קליניים עם עליה רב-שבטית (polyclonal) ברמת IgM
עלייה בררנית בריכוזי IgM בפלזמה, משקפת תגובה חיסונית להדבקה נגיפית (כולל HAV, HBV, CMV, EBV ואחרים), או תגובה מוקדמת להדבקה עם חיידקים או טפילים. מצבי דלקת כרוניים כגון דלקת מפרקים שגרונית (RA) או שחמת מרתית ראשונית (PBC), כרוכים גם הם בערכים מוגברים של IgM. גורמים ראומטואידים (RF) "קלאסיים" הם בדרך כלל נוגדני IgM אוטואימוניים חד-שבטיים המגיבים כנגד IgG רב שבטי (RF type 2) או נוגדני IgM רב-שבטיים שהם למעשה קריוגלובולינים המכוונים כנגד IgG רב שבטי (RF type 3). יחד עם זאת, RF יכול לייצג אימונוגלובולינים אחרים כגון IgA.
רמות IgM בנסיוב יכולות להיות מוגברות באופן שניוני במצבי תסמונת נפרוטית, או בתסמונת מולדת של Hyper-IgM. כן נמצא רמת IgM מוגברת ב-Sarcoidosis פעילה ובמחלת קולגן וסקולארית.
תרחישים קליניים עם עלייה חד-שבטית (monoclonal) ברמת IgM
ב-Waldenström's macroglobulinmia, לימפומה, Reticulosis ,CLL, ב-Cold IgM agglutinin hemolytic disease, בתסמונת Schnitzler, ובגאמופתיה חד-שבטית מסיבה לא ברורה (MGUS). לעתים יותר נדירות ניתן למצוא ערכי IgM מוגברים במחלת μ-heavy chain, ב-Multiple myeloma, וכן ניתן למצוא פסים חד-שבטיים של IgM במספר ממאירויות בעיקר של מערכת העיכול.
תרחישים קליניים הכרוכים ברמה מופחתת של IgM בנסיוב
במצב הלא שכיח של חסר בררני של IgM שיכול להיות כרוך במחלות אוטואימוניות, כאשר הדבקות מוגלתיות חוזרות יכולות להיות קשורות לרמת חסר של IgM. חסר שניוני של IgM נמצא לעתים במיאלומה נפוצה מסוג IgG או IgA, ב-Protein losing enteropathy, במצבי כוויות, במצבים של הרחקת הטחול, וכן בהקשר למצבים של חסך חיסוני כללי (General immunodeficiency) כמו אלה המופיעים בגאמופתיות חד שבטיות. גם בטיפולים לדיכוי התגובה החיסונית כגון עם ציקלוספורין, נצפתה ירידה ברמת IgM בנסיוב.
עלייה ברמת IgM מעל 3.0 מיליגרם לדציליטר בנוזל השדרה (CSF), מרמזת שמדובר במנינגיטיס בקטריאלי ולא נגיפי.
השפעת תרופות על רמת IgM בנסיוב
שימוש כרוני בכלורפרומאזין מעלה רמת IgM, ואילו Dextran , Phenytoin, Carbamazepine או L-asparginase מביאים לרמת IgM מופחתת.
הוראות לביצוע הבדיקה
לצורך הבדיקה אין צורך בצום, או בתנאים מיוחדים. הדם נלקח במבחנה כימית (פקק אדום או צהוב), והנסיוב יציב עד 72 שעות בקירור. הקפאה במינוס 20 מעלות טובה ל-6 חודשים, ואילו הקפאה למינוס 70 מעלות, טובה ללא הגבלת זמן. עדיף להשתמש בדגימות ללא ליפמיה, וכן דגימות לא המוליטיות. לצורך קביעת IgM בדם טבורי, יש צורך למדוד במקביל רמת IgA: אם רמתIgA בדם הטבורי עולה על 5 מיליגרם לדציליטר, הדבר מעיד על זיהום של נסיוב היילוד עם דמה של האם, מה שעלול לתת תשובות IgM חיוביות כזובות וחסרות משמעות.
ראו גם
המידע שבדף זה נכתב על ידי פרופ' בן-עמי סלע, המכון לכימיה פתולוגית, מרכז רפואי שיבא, תל-שומר;
החוג לגנטיקה מולקולארית וביוכימיה, פקולטה לרפואה, אוניברסיטת תל-אביב (יוצר הערך)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק