אי ספיקת לב כרונית - טיפול ב- ARNIs וב - ferric carboxymaltose לשיפור תחלואה ותמותה - Chronic congestive heart failure - freatment with ANRIs and ferric carboxymaltose improves morbidity and mortality
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| אי ספיקת לב כרונית –טיפול ב- ARNIs וב- Ferric carboxymaltose לשיפור תחלואה ותמותה | ||
|---|---|---|
| Chronic congestive heart failure – Treatment with ANRIs and Ferric carboxymaltose improves morbidity and mortality | ||
| יוצר הערך | ד"ר ז'אן מרק וויינשטיין | |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – אי ספיקת לב, סל תרופות 2016
אי ספיקת לב (אס"ל) היא מחלה שכיחה מאוד, ממנה סובלים כ־1.5% מהאוכלוסיה הכללית. שכיחות המחלה עולה במקביל לעלייה בגיל המטופל, כך שכ־10% מהאנשים מעל גיל 80 שנה סובלים מאס"ל.
השיפור בתוחלת החיים של האוכלוסיה הכללית והירידה בתמותה ובתחלואה מאירועים לבביים חריפים בעשרות השנים האחרונות הם מהגורמים העיקריים לעלייה במספר החולים הסובלים מאס"ל. על פי הערכות, צפוי מספר חולי אס"ל בארצות הברית לעלות מחמישה מיליון ב־2012 לכשמונה מיליון ב־2030 (עלייה של 46%)[1].
אס"ל מהווה נטל כלכלי כבד על כלל מערכת הבריאות בעולם המערבי. בארצות הברית, עלות הטיפול באס"ל צפויה לעלות מ־31 מיליארד דולר ב־2012 ל־70 מיליארד דולר ב־2030. ההערכה המקובלת בארצות הברית היתה שבין 1% ל־2% מכלל תקציב הבריאות מכוון לטיפול באס"ל. לאחרונה פורסם כי העלות האמיתית בארצות הברית (ישירה ובלתי ישירה) היא למעשה בין 3.2% ל־5.8% מתקציב הבריאות. עלות האשפוזים של חולי אס"ל מהווה את החלק המשמעותי ביותר מכלל עלות הטיפול בהם. לכן, מושקעים מאמצים ניכרים לצמצם אשפוזים אלה באמצעות פיתוח דרכים לאיזון אופטימלי של המחלה ולמניעת התלקחויות.
במהלך 2014 פורסמו שני מחקרים אשר יכולים להוביל לשינוי מהותי בתוצאים בקרב חולי אס"ל. המחקר הראשון בדק תרופה חדשה - (LCZ696 (Entresto והשני תרופה לא חדשה: ferric carboxymaltose תוך ורידי.
(LCZ696 (Entresto
במהלך שנות ה־90 של המאה הקודמת הופיעו מספר פריצות דרך בטיפול בחולי אס"ל סיסטולית, כולל ACEI (angiotensin converting enzyme inhibitors), חוסמי בטא (BB), השתלת מכשירים, כולל דפיברילטורים (ICD) ו-CRT (cardiac resynchronization therapy). טיפולים אלה הורידו תמותה ותחלואה באופן משמעותי. מאז, לא הופיעו טיפולים חדשים עם הישגים באותה קנה מידה בטיפול במחלה כמו בטיפולים אלה, עד שבשנת 2014 פורסם מחקר של PARADIGM-HF [2].
ה-NPs (natriuretic peptides) נתגלו כגורם פיזיולוגי מרכזי בחולים עם אס"ל. מדובר בקבוצה של פפטידים הכוללת ANP (atrial natriuretic peptide) אשר מופרש מעליות הלב, BNP (B-type natriuretic peptide) אשר מופרש מעליות וחדרי הלב, ו-CNP (c-type natriuretic peptide), אשר מופרש מתאי אנדותל בכלי הדם וממערכת העצבים המרכזית. ה-NPs גורמים להרחבה של כלי דם, וברמות שונות, דיורזה, מגבירים הפרשת נתרן בשתן, מפחיתים את הפעלת מערכת ה-RAAS (renin-angiotensin-aldosterone system), מפחיתים את הטונוס של מערכת העצבוב הסימפתטית, מגבירים את זרימת הדם לכליות ומשפרים את קצב הפילטרציה של תאי הגלמרולוס בכליות (GFR), מפחיתים פרוליפרצית תאים, היפרטרופיה והיווצרות רקמת חיבור, ומורידים את ה-preload ללב. המשמעות היא כי ה-NPs מובילים לשיפור במצבם הפיזיולוגי של חולי אס"ל באמצעות השפעה על מנגנונים רבים בגוף.
ה-NPs מפורקים על ידי אנזים נפריליסין (neprilysin). בלימת האנזים מונעת כמובן פירוק NPs ומעלה את רמתם בדם ואת השפעתם החשובה. נפריליסין מפרק גם אנגיוטנסין I ו־II ולכן חסימת הפעילות של נפריליסין בלבד תעלה גם את רמת האנגיוטנסין II, אשר מנוגדת להשפעה הטובה של ה-NPs. לאור זאת, בלימת נפריליסין מחייבת בלימה בו זמנית של ה-RAAS, למשל על ידי ARB (angiotensin receptor blocker).
לייעוד זה נולדה התרופה Entresto) LCZ696), אשר כוללת שני מרכיבים: sacubitril, מולקולה שהיא pro-drug שעוברת מטבוליזם לתרופה פעילה שבולמת את פעילות הנפריליסין, ומרכיב נוסף - ולסרטן (valsartan), אחת מקבוצת ה-ARBS. השילוב של שני המרכיבים נקרא ARNI (angiotensin receptor neprilysin inhibitor).
מחקר PARADIGM-HF בדק את יעילות LCZ696 לעומת אלנפריל, תרופה אשר נחשבת ^gold standard בטיפול לאס"ל סיסטולית שנקרא גם HFrEF (heart failure with reduced ejection fraction). במחקר נכללו חולים בדרגה תפקודית II-IV לפי NYHA (New York Heart Association), עם מקטע פליטה של חדר שמאל LVEF 40%, (בהמשך הורד ל־35%), רמה גבוהה בדם של BNP או NT-pro BNP (מרקרים של פעילות אס"ל) ועם לפחות 4 שבועות על טיפול יציב ב-ACEI או BB ,ARB וכל הטיפול הסטנדרטי המקובל לחולי HFrEF. בשלב הראשון של המחקר (run-in period), החולים קיבלו קודם אנלפריל במינון גבוה (10 מ"ג פעמיים ביום), שהוחלף כעבור שבועיים ל-LCZ696 במינון התחלתי. מינון זה הועלה כעבור 2-1 שבועות למינון מלא. תהליך זה בוצע על מנת לבחון האם החולים סובלים את המינונים הגבוהים של שתי התרופות. לאחר תקופה זו, החולים חולקו באופן אקראי לקבל אחת מהתרופות במינון מלא, יחד עם טיפול סטנדרטי ל-HFrEF (כמובן למעט ACEI או ARB). 8,442 חולים נכנסו למחקר, מספר שמגדיר אותו כמחקר הגדול שבוצע מעולם על תמותה ותחלואה בחולי HFrEF.
primary endpoinffl היה שילוב של תמותה קרדיווסקולרית ואשפוז בשל אס"ל. נקבעו גם secondary endpoints של מוות מכל סיבה, שינוי בשאלון KCCQ (Kansas City Cardiomyopathy Questionnaire) כעבור 8 חודשים, הופעה חדשה של פרפור פרוזדורים (AF) והחמרה בתפקוד הכלייתי.
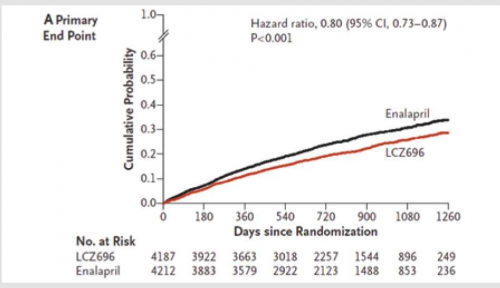
התוצאות הדגימו ירידה ב-primary outcome combined של 20% (:hazard ratio 0.8, 95% CI 0.001>0.73-0.87, p) (תמונה מסי 1). הודגמה ירידה גם בכל אחד משני ה-endpoints primary בנפרד:
תמותה מסיבה קרדיו-וסקולרית ירדה ב־20% (hazard ratio 0.8, 95% CI: 0.71-0.89,p<0.001) ואשפוז ראשון בשל אס"ל ירד ב־21% (hazard 0.001>ratio = 0.79 , 95% CI: 0.71-0.89 ,p).
מתוך ה-secondary outcomes, מוות מכל סיבה ירד ב־16% (0.001>p) וה- KCCQ גם השתפר (0.001>p). לא הודגם הבדל בין שתי התרופות בהקשר להופעת AF או החמרה בתפקוד הכלייתי.
נקודה חשובה נוספת היא בטיחות התרופה החדשה. בקבוצת LCZ696S, יותר אנשים סבלו מירידה בערכי לחץ דם (ל"ד) לעומת אלה שקיבלו אנלפריל, אך פחות אנשים בקבוצת LCZ696S העלו את רמת הקריאטינין בדם לרמה גבוהה מ־2.5 מ"ג לד"ל, פחות העלו את רמת האשלגן למעל 6 מילימול לליטר ופחות פיתחו שיעול (כל התוצאות האלו היו בעלות מובהקות סטטיסטית). לא הודגם הבדל סטטיסטי בין הקבוצות בהתפתחות אנגיו־אדמה משמעותית (angioedema). בסך הכל, פחות חולים בקבוצת LCZ696S הפסיקו את התרופה עקב תופעות לוואי (10.7% כנגד
p=0.03 ,12.3%).
לאור התוצאות הנ"ל, מדובר ככל הנראה במהפכה לטיפול בחולי HFrEF. התוצאות היו כה מרשימות, שרשויות התרופות האמריקאית והאירופאית (S FDAS־EMA) החלו בתהליך מזורז של הערכה ולפני זמן מה התרופה אושרה על ידי FDAS.
Ferric carboxymaltose
פורסמו מחקרים אשר הדגימו את השכיחות הגבוהה של אנמיה וחוסר ברזל (עם או בלי אנמיה) בקרב חולי אס"ל. יחד עם זאת, אנמיה מורידה את הרמה התפקודית של החולים, את איכות חייהם ומהווה גורם בלתי תלוי לאשפוזים ותמותה[3], [4], [5], [6]. ב־2008 קבוצה קטנה של חולי אס"ל עם רמת ברזל נמוכה הדגימה שיפור ביכולת התפקודית וסימפטומים לאחר טיפול עם iron sucrose תוך ורידי. השיפור היה בולט יותר בחולים האנמיים [7]. ב־2009 הדגים מחקר FAIR-HF[8] ממצאים דומים בקרב חולי אס"ל עם חוסר ברזל (עם או בלי אנמיה), לאחר טיפול ב-FCM (ferric carboxymaltoseS) תוך ורידי במהלך 6 חודשי מעקב.
ב־2014 פורסם מחקר CONFIRM-HF[9], שכלל חולי אס"ל סימפטומטיים עם 45% LVEF, רמה גבוהה של NPs וחוסר ברזל. החולים חולקו בצורה אקראית לטיפול עם FCM תוך ורידי או פלצבו, במשך שנה. primary end-points הוגדר כשינוי במרחק ההליכה במשך שש דקות (6 minute walk test, 6MWT) מתחילת המחקר ועד 24 שבועות. secondary end-points כללו שינוי ברמת NYHAS, מרחק PGA) ,6MWTS) Assessment Global Patient, איכות החיים בהקשר לבריאות, והערכת עייפות כעבור 6, 12, 24, 36 ו־52 שבועות והשפעת FCM על אשפוזים בשל החמרה באס"ל.
primary end-point הדגים הארכה משמעותית 6MWTS במדידה שהתבצעה כעבור 24 שבועות, בקרב החולים שקיבלו FCM (הבדל בין FCM לפלצבו 33 ± 11 מ', 0.002=p). השפעה זו נמשכה עד שבוע 52 (הבדל בין FCM לפלצבו 36 ± 11 מ', 0.001>p). בנוסף, במהלך כל המחקר, חל שיפור ברמת NYHA, PGA, איכות החיים, והערכת עייפות בקרב חולים שטופלו ע"י FCM משבוע 24 ואילך. כמו כן, FCM גם הוריד באופן משמעותי את הסיכוי לאשפוזים בשל החמרה באס"ל (,0.19-0.82 :hazard ratio 0.39, 95%CI 0.009=p). השיפור בתוצאות הודגם כמעט בכל תת הקבוצות, כולל בחולים עם ובלי אנמיה. לא היה הבדל בין הקבוצות מבחינת תמותה ושיאור אירועים חריגים.
לסיכום, לשני טיפולים אלה קיים פוטנציאל משמעותי לשיפור במצבם של החולים, שיפור משמעותי בתחלואה, בדרגה תפקודית ובסימפטומים, במקביל לירידה באשפוזים בשל החמרה באס"ל ובמקרה של LCZ696, גם ירידה משמעותית בתמותה.
ביבליוגרפיה
- ↑ Heidenreich PA, et al, on behalf of the American Heart Association Advocacy Coordinating Committee, Council on Arteriosclerosis, Thrombosis and Vascular Biology, Council on Cardiovascular Radiology and Intervention, Council on Clinical Cardiology, Council on Epidemiology and Prevention, and Stroke Council. Forecasting the impact of heart failure in the United States: a policy statement from the American Heart Association. Circ Heart Fail. 2013;6:606-619.
- ↑ McMurray J.J.V., et al for the PARADIGM-HF Investigators and Committees. Angiotensin-Neprilysin Inhibition versus Enalapril in Heart Failure. N Engl J Med 2014; 371:993¬1004
- ↑ Klip IT, et al. Iron deficiency in chronic heart failure: an international pooled analysis. Am Heart J 2013;165:575-582.
- ↑ Okonko DO, et al. Disordered iron homeostasis in chronic heart failure: prevalence, predictors, and relations to anemia, exercise capacity, and survival. J Am Coll Cardiol f 2011;58:1241-1251.
- ↑ Jankowska EA, et al. Iron deficiency defined as depleted iron stores accompanied by unmet cellular iron requirements identifies patients at the highest risk of death after an episode of acute heart failure. Eur Heart J 2014 (Epub ahead of print) (13 Jun).
- ↑ Jankowska EA, et al. Iron deficiency predicts impaired exercise capacity in patients with systolic chronic heart failure. J Card Fail 2011;17:899-906.
- ↑ konko DO et al. Effect of intravenous iron sucrose on exercise tolerance in anemic and nonanemic patients with symptomatic chronic heart failure and iron deficiency FERRIC-HF: a randomized, controlled, observer-blinded trial. J Am Coll Cardiol. 2008 Jan 15;51(2):103-12.
- ↑ Anker SD et al for the FAIR-HF Trial Investigators. Ferric carboxymaltose in patients with heart failure and iron deficiency. N Engl J Med 2009;361:2436-2434.
- ↑ Ponikowski P, et al for the CONFIRM-HF Investigators. Beneficial effects of long-term intravenous iron therapy with ferric carboxymaltose in patients with symptomatic heart failure and iron deficiency. Eur Heart J. Advance Access published August 31, 2014. doi:10.1093/eurheartj/ehu385
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר ז'אן מרק וויינשטיין מרפאת אי ספיקת לב, מרכז רפואי אוניברסיטאי סורוקה, באר שבע; היחידה לאי ספיקת לב, שירותי בריאות כללית, מחוז הדרום


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק