אנטומיה של השד - Breast anatomy
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של השד | |
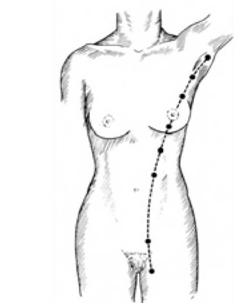
השד (Breast) הוא בלוטת הפרשה שמקורה באקטודרם והמכילה את צינורות החלב (Ducts) ובועיות החלב (Lobules) המוקפים ברקמת חיבור ושומן ורשת מסועפת של כלי דם ולימפה. בלוטה זו מקורה באקטודרם שממנה מתפתחים צינורות החלב והבועות. במהלך השבוע השישי להתפתחות העובר מתפתחים צינוריות החלב מהאקטודרם בקו החלב (Mammary ridge) הפולש לאפידרמיס בשבוע השביעי ויוצר את הרכס הממרי של השד (Mammary bud). קו החלב עובר מקו בית השחי ועד המפשעה (איור 1.12).
עד השבוע העשירי החלקים העליונים והתחתונים של רכס זה עוברים תהליך ניווני ורק הקטע שמעל שריר החזה (הפקטורלי) נשאר. בשבוע ה-20-13, בתוך הרכס הנשאר מתחילים להתפתח פתחים ושקעים היוצרים כ-20-15 צינורות המהווים את צינורות החלב הפטמתיים במבוגר. סביב אותם צינורות מתפתחת רשת של כלי דם ולימפה, שסביבם מתרבה רקמת החיבור. בתחילה יש רק פטמה זעירה ממנה יוצאים צינורות החלב אולם אין עטרה. סביב לפטמה מופיעים סיבי שריר המאפשרים לפטמה להתכווץ. ההורמונים הנשיים מהאם והפרשת פרולקטין מוגברת מבלוטת יותרת המוח (היפופיזה) של הילוד, גורמים לתפיחות איזור השד ולהפרשת חלב ראשית (קולוסטרום - Colostrum) מהפטמה. במשך מספר שבועות לאחר הלידה הורמונים אלה נעלמים, והתפיחות וההפרשה פוסקים עד גיל ההתבגרות. השד מתחיל לעבור שינוי משמעותי בתקופת ההתבגרות בהשפעתם של הורמוני השחלות. שילוב פעילות האסטרוגן והפרוגסטרון גורמים לשינויים המופיעים בתהליך ההתבגרות:
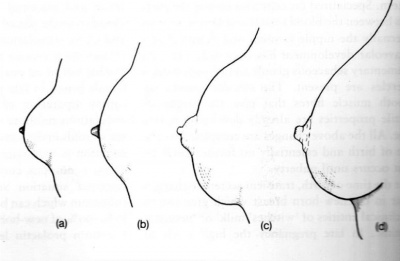
- בשלב ראשון של התפתחות השד, רואים הגבהה של כל השד יחד עם הפפילה כהתבלטות קטנה עם הגדלה בקוטר העטרה (איור 2.12 - a+b)
- במשך התהליך, גדילת השד והעטרה נמשכים ובנוסף מופיעה התבלטות של העטרה והפטמה תוך יצירת איזור מוגבה מעל גובה השד עצמו. (איור2.12-c ).
- התבלטות של הפטמה תוך נסיגה של העטרה לתוך מרקם עור השד וקבלת המראה הטיפתי של השד במבוגר. צבע העטרה בשלב זה הוא ורדרד בנערות בהירות כאשר בתחומו נמצא בלוטות בולטות ע"ש מונטגומורי. הגיל הממוצע בעולם המערבי להתפתחות השד הוא 11 שנים לעומת 9 שנים בנערות אפריקאיות.
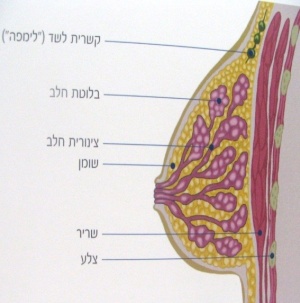
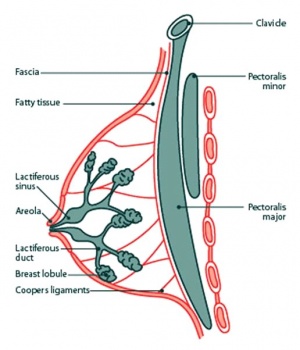
השד מונח על שרירי בית החזה וחיתולית החזה (Fascia pectoralis). צורתו צורת טיפה, כאשר זנב השד מתארך אנטרולטרלית לתוך בית השחי (איור 3.12). גבולות השד מבחינה כירורגית הם: עצם החזה (סטרנום) מדיאלית, קו בית השחי הקדמי (Anterior axillary line) או האמצעי לטרלית, צלעות 7-6 למטה והצלע ה-2 מעל. השד מחולק ל-20-12 אונות. האונות מתחילות בפטמה שם נמצאים 20-12 פתחים המובילים אל צינורות החלב. מתחת לפטמה צינוריות החלב מתרחבות ויוצרות את האמפולה של צינורות החלב. בהמשך, הצינורות מתפצלים ברקמת השומן של השד, תוך יצירת האוניות (Acini).
|
|
בפריפריית השד נמצאים בועיות החלב וצינוריות החלב הסמוכים המהווים יחידה הנקראת ה- TDLU (Terminal duct lobular unit). הצינוריות והבועיות מצופים ברקמת אפיתל חד שכבתי שבבסיסם נמצאים תאים מיואפיתליאלים היושבים יחד על קרום הבסיס (Basement membrane). מתחת לאפיתל זה קיימת שכבת תאים שטוחים, המהווים את תאי הרזרבה, שהם המקור לתאי בועיות וצינורית החלב המתחלפים, והם גם המקור להיפרפלזיה של התאים בשינויים פיברוציסטיים. האציני מוקפים ברקמת חיבור, המגיבה לשינויים הורמונליים, בניגוד לשאר רקמות החיבור של השד.
השד עטוף בחיתוליות (פסציות - Fasciae). הוא מופרד מהעור על־ידי החיתולית השטחית (Superficial fascia) של דופן החזה הקדמי ועל־ידי החיתולית העמוקה (Deep fascia) מהשריר הפקטורלי (איור 3.12). בחלק האחורי של השד נמצאת אמתחת אחורי השד (Retromammary bursa) המורכבת מהפסציה העמוקה של השד מלפנים ומהפסציה של הפקטורליס מאחור. היא מהווה את אזור ההפרדה של השד בזמן כריתת השד.
סביב לאונה קיימת רקמת חיבור נוקשה יותר, היוצרת מבנים של "רצועות" (Ligaments), הנקראים הליגמנטים על־שם קופר (Cooper's ligaments) (איור 3.12), היוצאים מהפסציה הפקטורלית (העמוקה) ומתחברים לעור השד. ליגמנטים אלה מקנים לשד תמיכה, יציבות וצורה. כאשר ליגמנטים אלה נרפים, בגיל מבוגר או לאחר לידות, השד מאבד את צורתו והופך לשד צנוח. הפסציה החיצונית של השד היא המשכית לפסציה של הבטן (קמפר) ולזו של הצוואר.
הפטמה והעטרה מורכבים מאפיתל בעל פיגמנטים. הפיגמנטציה גוברת בזמן ההריון. רקמת סיבי השריר בפטמה ובעטרה מאפשרת להם להתכווץ. עור העטרה ובלוטות ע"ש מונטגומרי הבולטות על פני העור, מכיל בלוטות שומן, בלוטות זיעה ושורשי שער בפריפריה.
אספקת הדם
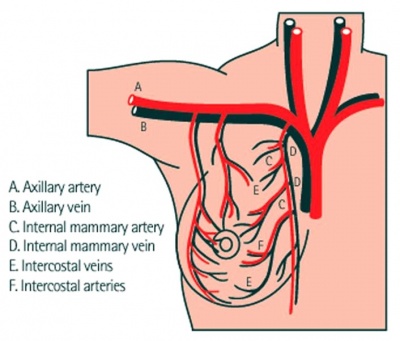
אספקת הדם לשד עשירה. מספר כלי דם מספקים דם לשד:
- כלי הדם הבין צלעיים (Intercostal) - Lateral branches of Posterior intercostal artery.
- Internal mammary artery דרך ה-perforating branches, שהם המקור ל-medial mammary branches.
- ענפים מעורק בית השחי (Axillary artery).
- Lateral thoracic artery שהוא המקור ל-Lateral mammary branches.
הניקוז הוורידי הוא מקביל. הוורידים מתנקזים למערכת הסיסטמית (איור 4.12).
ניקוז לימפתי
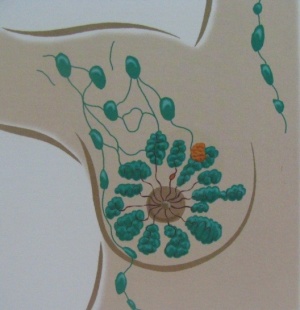
הניקוז הלימפתי מתחיל בצינוריות חלב שראשיתם באיזור הפטמה והם מתפזרים כרשת ענפה בכל רקמת השד (איור 5.12). פה ושם ניתן למצוא בלוטות לימפה בתוך השד ומהם הניקוז הלימפתי זורם לשלוש קבוצות הקבוצה האקסילרית, הקבוצה הפקטורלית וה-Internal mammary.
|
|
צינוריות הלימפה בעור הן חסרות מסתמים ומתנקזות לבלוטות מתחת לעטרה (סוב אראולריות). הנוזל הלימפתי מתנקז משם דרך כלי לימפה בעלי מסתמים, לבלוטות שסביב הצינורות (פרידוקטליות), ומשם דרך כלי הלימפה שסביב האוניות (פרילובולרים) ובין האוניות (אינטראלובולרים) אל בלוטות מחוץ לשד.
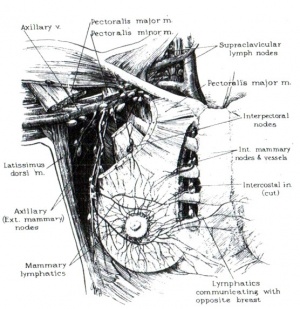
קיימות מספר קבוצות של בלוטות לימפה שאליהן מתנקז הנוזל הלימפתי מהשד (איור 6.12):
- שרשרת בלוטות ה-External mammary המצויות לטרלית לשריר החזה הקטן (Pectoralis minor).
- ה-Main axillary lymph nodes המצויות לטרלית לשריר הפקטורליס הקטן ומתחת לווריד האקסילרי.
- הבלוטות התת-פקטורליות (Sub pectoral or central group of lymph nodes) המצויות מתחת לשרירי הפקטורליס ומתחת לווריד האקסילרי.
- ה-Intrapectoral lymph nodes המצויות בין שני שרירי הפקטורליס (Roter nodes).
- בלוטות ה- Internal mammary.
- בלוטות הלימפה התת-בריחיות (Subclavicular) או ה-Apical nodes המצויות מעבר לשריר הפקטורליס הקטן מתחת לווריד האקסילרי.
- בלוטות הלימפה שמעל עצם הבריח (Supraclavicular) ומעל לווריד התת-בריחי (Subclvian Vein).
|
|
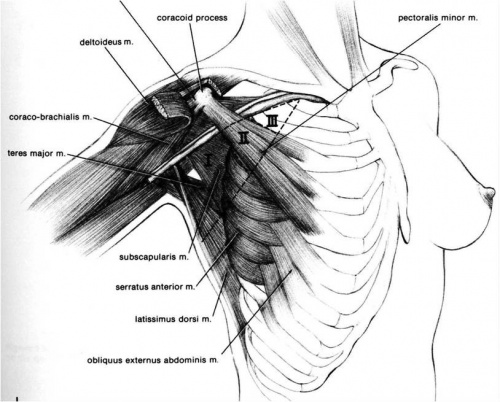
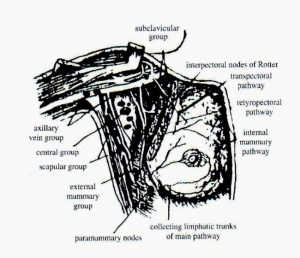
את מיקום הבלוטות ניתן לחלק ל-3 אזורים (Levels) (איור 7.12):
| אזור I (Level I) | בלוטות המצויות לטרלית ומתחת לגבול הלטרלי של שריר הפקטורליס הקטן (Pectorlis minor). באזור זה נכללות בלוטות של ה-External mammary, הבלוטות של עצם השכם (Scapular) והבלוטות האקסילריות הלטרליות. |
| אזור II (Level II) | בלוטות Central groups המצויות מאחורי שריר הפקטורליס הקטן ובין שרירי הפקטורליס. |
| אזור III (Level III) | הבלוטות הסובקלוקולריות המצויות מדיאלית לפקטורליס הקטן (איור 7.12). |
הניקוז הלימפתי העיקרי הוא אל השרשרת של בלוטות ה-External mammary שבבית השחי, החודרות אל הפסציה האקסילרית, ומלוות את ה-Lateral thoracic vessels. משם הניקוז ממשיך אל הבלוטות הצנטרו־אקסילריות ולבלוטות הסקפולריות, ומשם ההתפשטות היא לבלוטות הסובקלויקולריות והסופראקלויקולריות.
צינורות הלימפה, המנקזים את הלימפה מהחלק האחורי של השד, הולכים לאורך ה-Acromiothoracic vessels ומתנקזים אל הבלוטות האינטרה פקטורליות, המתנקזות אל הבלוטות האקסילריות הגבוהות. יש שבלוטות אלה מתנקזות גם אל המערכת של Internal mammary, או ישירות לבלוטות הסובקלויקולריות.
הנוזל הלימפתי מהאזור המדיאלי של השד מתנקז אל שרשרת ה-Internal Mammary, המונחת בחלק האחורי של הצלעות, בעיקר 5-2, לאורך הסטרנום מאחורי סחוס הצלעות. בלוטות אלה מתנקזות אל הבלוטות האקסילריות הגבוהות - הסובקלויקולרית, הסופראקלויקולרית ואל הבלוטות המדיאסטינאליות הקדמיות.
דרך המקלעת (Plexus) השטחי של הרקטוס יכולים תאים לעבור מאקסילה אחת לשנייה; זרימת לימפה הפוכה אפשרית רק במקרים שבהם קיים תהליך חוסם בכלים העמוקים.
בית השחי
לבית השחי חשיבות רבה בכירורגיה של השד עקב התפשטות התהליכים מהשד לבית השחי. בית השחי בנוי בצורת פירמידה שקודקודה הוא באזור המעבר של הווריד האקסילרי מתחת לעצם הבריח ומעל לצלע הראשונה. דפנות הפירמידה הזו הן (איור 7.12):
- דופן קדמית - שריר הפקטורליס.
- דופן אחורית - שריר הגב הרחיב (Latissimus dorsi).
- דופן פנימית - שריר המשור הקדמי (Serratus anterior) וצלעות בית החזה.
- דופן לטרלית - הווריד האקסילרי.
- בסיס הפירמידה הוא עור בית השחי.
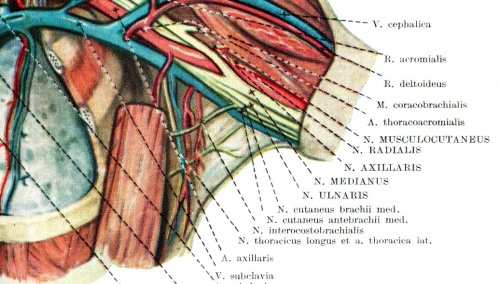
קיימים ארבע עצבים המצויים בבית השחי שלהם חשיבות בכירורגיה של השד (איור 8.12):
- ה- Long thoracic nerve, שפגיעה בו גורמת ל-Winging scapula. סיבוך זה נובע מכך שזוית הסקפולה מוצמדת לצלעות על־יד הסרטוס. כאשר העצבוב שלו ניזוק, נפגע כושרו זה, וזוית הסקפולה מתרוממת מצלעות בית החזה.
- Thoracodorsal nerve, המעצבב את הלטיסימוס דורזי.
- Intercostobrachial nerve, המעצבב את החלק הפנימי של הזרוע.
- Pectoral nerve - המעצבב את הפקטורליס הגדול וכאשר הוא נפגע השריר עובר אטרופיה ונוצר עיוות של החזה.
ראו גם
- לנושא הבא: פיזיולוגיה של השד - Breast physiology
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של הטחול
- לפרק הבא: בקעים
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק