בדיקה לצפיפות העצם - Bone mineral density test
| הבדיקה לצפיפות העצם | ||
|---|---|---|
| Bone mineral density test | ||
| 250px | ||
A scanner used to measure bone density with dual-energy X-ray absorptiometry.
| ||
| יוצר הערך | פרופ' יוסף פולדש
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – אוסטאופורוזיס
בדיקת צפיפות העצם (DEXA או Dual-energy X-ray absorptiometry - DXA) נכנסה לשימוש לפני כ-25 שנים והיוותה פריצת דרך באבחון ובניטור אוסטאופורוזיס (Osteoporosis). בשנת 1994 הגדירה ועדה של ארגון הבריאות העולמי (WHO) את הקריטריונים המוכרים עד היום לסיווג צפיפות העצם לקטגוריות של אוסטאופורוזיס, אוסטאופניה וצפיפות עצם תקינה, תוך שימוש ביחידות של מדד T (T score). עם זאת, חלק ניכר מהשברים המאפיינים אוסטאופורוזיס מתרחש בקרב חולים עם אוסטאופניה בלבד, עובדה זו מצביעה על קיומם של גורמים נוספים המשפיעים על הסיכון לשברים. חלקם קשורים למרכיבים נוספים של רקמת העצם הקובעים את חוזקה, שלא ניתן להעריכם במדידות קליניות רגילות. לצדם קיימים גורמים קליניים, בלתי תלויים בצפיפות העצם (BMD - Bone mineral density), המשפיעים על הסיכון לשברים, כגון: גיל, שברים אוסטאופורוטיים קודמים, חשיפה לגלוקוקורטיקואידים ונפילות. פותחו נוסחאות לניבוי שברים המשקללות את המשתנים הקליניים הללו, יחד עם BMD, שהידוע ביניהם הוא ה-FRAX שפותח ע"י ה-WHO, אולם אין עדיין הסכמה גורפת לגבי השימוש בנוסחאות אלו.
שימוש נוסף של ה-DXA הוא לצורך ניטור שינויי BMD במסגרת מהלך טבעי, או כתגובה לטיפול. אף שבדיקת ה-DXA מציגה הדירות (Reproducibility) גבוהה בהשוואה לבדיקות קליניות ומעבדתיות אחרות, הרי לנוכח המהלך האיטי של שינויים בצפיפות העצם, נדרש פרק זמן ארוך יחסית לצורך זיהוי שינויי BMD. הבעיה אף מוחרפת בנוכחות שינויים ניווניים בשלד או ארטפקטים (Artifacts) הנובעים מטכניקת מדידה לקויה. נוסף על כך, אצל חולי אוסטאופורוזיס המטופלים תרופתית, קיים רק מתאם חלקי בין שינויי BMD בעקבות הטיפול לבין הירידה בסיכון לשברים. לפיכך, המטרה בניטור BMD בחולים מטופלים היא, מצד אחד, לאתר חוסר תגובה לטיפול (Non-respondesrs), שאצלם BMD ממשיך להידרדר, ומנגד, לתת היזון חוזר (Feedback) חיובי לכל השאר.
בסיס פיזיולוגי
ההגדרה הקלאסית של אוסטאופורוזיס, כפי שמשתקפת גם בתרגום המילולי של המונח היווני (עצם מחוררת), מתייחסת למצב של דלדול עצמות המוביל לשבירותן המוגברת. אין זה מפתיע, על כן, שהכלי המרכזי לאבחון ולניטור אוסטאופורוזיס הוא בדיקת צפיפות העצם. הטכנולוגיה המקובלת לבדיקת צפיפות העצם מתבססת על מדידה של בליעת קרינת רנטגן ע"י מינרל העצם. המדד הפיזיקלי המתקבל בבדיקה זו הוא (Bone Mineral Density (g/cm2, ובקיצור BMD. שיטה זו מאפשרת מדידת צפיפות העצם בשלד המרכזי (עמוד שדרה ואגן) וההיקפי (אמה) ברמת דיוק גבוהה יחסית, תוך חשיפה לקרינה מייננת בכמות קטנה (אחוזים בודדים מהקרינה שאליה נחשפים במהלך צילומי רנטגן רגילים). לפיכך, ניתן לבצע בדיקות עוקבות ללא חשש לחשיפה לקרינה בכמות משמעותית.
אין ספק שצפיפות העצם היא גורם מפתח בקביעת חוזקה של העצם וסיכוייה להישבר, ולכן צפיפות עצם ירודה היא סימן ההיכר של אוסטאופורוזיס. עם זאת, קיימת מידה רבה של חפיפה בצפיפות העצם של פרטים עם או בלי שברים אוסטאופורוטיים, גם לאחר התאמה לגיל, למגדר ולגורמי סיכון אחרים. למעשה, מחקרים הראו שיותר שברים, במספרים מוחלטים, מתרחשים בפרטים עם אוסטאופניה מאשר באלה עם אוסטאופורוזיס (2). ממצאים אלה נעוצים בקיומם של גורמי סיכון נוספים לשברים אוסטאופורוזיס שאינם תלויי BMD, אותם ניתן לחלק לשניים:
1. שינויים אחרים ברקמת העצם. ראשית, ייתכנו שינויים אחרים ברקמת העצם הפוגעים באיכותה ומחלישים אותה, ושאינם ניתנים למדידה בכלים קליניים זמינים. ניתן לחלקם לשתי קבוצות:
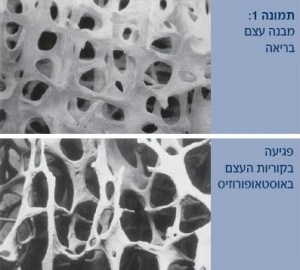
- הפרעות מבניות: למשל, פגיעה במבנה הארכיטקטוני הפנימי של מארג העצם הספוגית. בתהליך הידלדלות העצם קוריות העצם מידקקות, וחלקן יכול להיעלם תוך יצירת ניתוקים בין קוריות העצם (תמונה 1).
במצב זה נפגם חוזק העצם מעל ומעבר למה שניתן לייחס להרעה בצפיפות העצם.
- פגיעה באיכות רקמת העצם, בעיקר עקב הפרעה בתהליך ההתחדשות של רקמת העצם (Bone Turnover) העלולה לגרום להתקשחותה ולהצטברות סדקים מיקרוסקופיים, בתהליך המדמה "עייפות החומר". לפיכך, ההגדרה העדכנית של אוסטאופורוזיס מדברת על מצב של שבירות מוגברת של העצמות עקב ירידה כמותית המשולבת בפגיעה מבנית ואיכותית של רקמת העצם.
2. חלק מגורמי הסיכון לשברי אוסטאופורוזיס משפיעים על הסיכון לשברים באופן בלתי תלוי ב-BMD. לדוגמה, עבור ערך נתון של BMD (או מדד T), הסיכון להיארעות שברים גובר עם העלייה בגיל (תמונה 1) (3) או בנוכחות שברים אוסטאופורוזיס קיימים (4). ריבוי שברים אוסטאופורוזיס מעלה אף יותר את הסיכון לשברים נוספים. גם חשיפה לגלוקוקורטיקואידים מגדילה את הסיכון לשברים עבור ערך נתון של BMD ביחס למי שלא נחשף לטיפול זה (5). גם תדירות הנפילות ואופיין עשויים להיות גורם סיכון עצמאי לשברים, אם כי קיים קושי בכימותם.
מטרת הבדיקה
ניתן להבדיל בין אוסטאופורוזיס קלינית המתבטאת בשברים אופייניים ו/או באיבוד גובה לבין אוסטאופורוזיס "מעבדתית" המאובחנת על בסיס בדיקת DXA ושניתן להתייחס אליה כגורם סיכון חשוב, אך לא בלעדי, להתפתחות אוסטאופורוזיס קלינית.
המטרה העיקרית בבדיקת ה-DXA היא זיהוי, מוקדם ככל האפשר, של תהליכי הידלדלות עצם, עוד לפני קרות השבר האוסטאופורוטי הראשון. עם זאת, גם במקרים של שבר אופייני לאוסטאופורוזיס , דהיינו שלא נגרם מחבלה רצינית (Low-trauma fracture), יש מקום לבצע בדיקת DXA כדי לאמת שסיבת השבר היא אוסטאופורוזיס ולא תהליך מקומי בעצם שנשברה (כגון גידול), וכן במטרה לשמש כנקודת מוצא לצורך ניטור בהמשך.
שימוש נוסף של ה-DXA הוא לניטור שינויי BMD במסגרת מהלך טבעי או מעקב אחרי טיפול. ניתן לחלק את היעדים לניטור לשניים(6):
- בקרב חולים לא מטופלים - המטרה היא לזהות הידרדרות (משמעותית) בצפיפות העצם העשויה לשמש התוויה לטיפול תרופתי.
- בקרב חולים מטופלים - בדיקת המעקב יכולה לשמש משוב חיובי אם הצפיפות משתפרת או לפחות נשמרת. לחילופין, לזהות התדרדרות (משמעותית) בצפיפות העצם (Non-responders) המצריכה הערכה מחדש של הטיפול וחיפוש אחר גורמים לאוסטאופורוזיס משנית. נקודה חשובה היא שאצל חולי אוסטאופורוזיס המטופלים תרופתית, קיים רק מתאם מוגבל בין השיפור המוגבל בצפיפות העצם (המתרחש בעיקר בשנה-שנתיים הראשונות לטיפול) לבין הירידה בסיכון לשברים. מה שכנראה תורם לא פחות להשפעה התרופתית על הפחתת שברים חדשים הוא יכולתן למנוע פרפורציות במארג העצם הספוגית, אפקט שאינו מלווה בשינויי BMD. לפיכך, המטרה העיקרית בניטור BMD בחולים המקבלים טיפול בתרופות מעכבות ספיגה היא לזהות את ה-Non-respondesrs.
לצורכי אבחון ראשוני חשוב הדיוק, המבטא את יכולת המדידה לשקף את הערך האמיתי של הפרמטר הנבדק. למטרות ניטור חשובה ההדירות, המבטאת את רגישות המדידה לזהות שינויים אמיתיים של הפרמטר הנבדק. המדד הנגזר מההדירות הוא השינוי המזערי של הפרמטר הנבדק שניתן להתייחס אליו כמובהק ולא כנובע מסטיית התקן של מכשיר המדידה, LSC (Least significant change).
בדיקת ה-DXA מציגה הדירות גבוהה ביחס לבדיקות קליניות ומעבדתיות אחרות, בתנאי שהיא מתקיימת במכון המקפיד על בקרת איכות, מבוצעת ע"י טכנאי ומפוענחת ע"י רופא שעברו הכשרה לכך. בתנאים אופטימליים אלה, ה-LSC בנבדקים בריאים הוא 5%-3%, תלוי באזור השלד שנבדק. הבדלים קטנים יותר אינם משמעותיים. חשוב לדעת שערכי LSC גדלים ככל שה-BMD ירוד יותר, ואף מכפילים את עצמם בנוכחות מדד T של 4-. ככל שהאזור שנסרק גדול יותר, ההדירות משתפרת, ואילו ה-LSC פוחת, ולכן לצורכי ניטור עדיף להשתמש ב-Total hip BMD ו-Total forearm BMD. כמו כן, רצוי שבדיקת עמוד שדרה תכלול לפחות 3 חוליות תקניות. תדירות בדיקות עוקבות של DXA נגזרת מהיחס בין LSC לבין השינוי החזוי בצפיפות העצם, שהינו בסדרי גודל של אחוזים בודדים בשנה. גם בנושא זה אין גישה אוניוורסלית. מרווח הזמן הממוצע המומלץ בין בדיקות הוא שנתיים. במצבים שבהם צפויים שינויים מהירים בצפיפות (הרעה לאחר כריתת שחלות או טיפול בגלוקוקורטיקואידים, אימוביליזציה, שיפור לאחר טיפול תרופתי, כריתת בלוטת יתרת התריס (Parathyroidectomy), רה-מוביליזציה) ניתן לחזור על הבדיקה כעבור שנה אחת. במקרים שבהם צפיפות העצם שמורה, או שבדיקות עוקבות הדגימו יציבות בהיעדר טיפול תרופתי, ניתן להגדיל את המרווח בין בדיקות DXA ל-3 עד 5 שנים.
התוויות לביצוע הבדיקה
סל הבריאות בישראל משלם על בדיקה ראשונה של צפיפות העצם ע"פ קריטריונים מוגדרים:
- נשים וגברים מעל גיל 60.
- נשים לאחר הפסקת המחזור (שגילן מעל 50), בהתקיים אחד מהתנאים הבאים:
- שבר אוסטאופורוטי קיים.
- שבר אוסטאופורוטי מוכח בקרוב משפחה מדרגה ראשונה.
- מבנה גוף רזה - BMI הנמוך מ-19.
- נשים או גברים הלוקים באחת המחלות הכרוכות בסיכון יתר לאוסטאופורוזיס או המטופלים בתכשיר גלוקוקורטיקואידי (סטרואידים) במשך שלושה חודשים ומעלה – תבוצע הבדיקה ללא מגבלות גיל.
הכללה בסל, אין משמעותה המלצה אקטיבית לביצוע הבדיקה. בעולם קיימות גישות שונות בנושא (7,6).
בדיקה חוזרת
סל הבריאות משלם עבור בדיקה חוזרת בהתוויות הבאות:
- ללא טיפול - אחת לחמש שנים.
- חולה מטופל - אחת לשנתיים.
- חולה הסובל מאוסטאופורוזיס משנית (כולל מ-GCS (Glucocorticoid-induced osteoporosis)) - התדירות תיקבע ע"י הרופא בהתאם לצורך.
בדיקת צפיפות עצם באמה (Forearm)
בדיקת צפיפות העצם באמה (Forearm) אינה מתבצעת באופן שגרתי, ומותווית במצבים הבאים:
- עודף PTH (הורמון יותרת בלוטת התריס) או T4, מצבים המתאפיינים באיבוד בולט של מסת עצם קורטיקלית.
- אם לא ניתן לבצע כראוי את הבדיקה בעמוד שדרה או בירך.
- כאשר נמצא הבדל גדול במדד T בין הירך לעמוד שדרה.
תאור הבדיקה
בדיקת DXA שגרתית כוללת את צפיפות העצם בעמוד השדרה (חוליות L1-L4) ובחלק הפרוקסימלי של הירך, המורכב משלושה אזורי משנה: צוואר הירך, הטרוכנטר הגדול והאזור הבין-טרוכנטרי. נוסף על כך, מחושבת הצפיפות הכוללת של כל שלושת אזורי המשנה (Total hip). ככל שהאזור הנמדד גדול יותר, כך גדל דיוק המדידה, ומבחינה זו יש יתרון לבדיקת Total hip BMD, בעיקר למטרות ניטור הצפיפות. מאותה סיבה השאיפה היא שבדיקת עמוד שדרה תכלול מספר מרבי של חוליות (אם אין ארטפקטים), ובשום מקרה אין להסתמך על נתוני BMD של חוליה בודדת.
למספר מצומצם של מכשירים היכולת לבצע יישומים נוספים: בדיקת צפיפות העצם בילדים, בדיקת צפיפות העצם והרכב הרקמות (כולל אחוז שומן) בכלל השלד (בשימוש אצל ילדים, ספורטאים וכאלה הסובלים מהפרעות אכילה) ובדיקת צפיפות העצם באזורים לא שגרתיים (למצבים המתאפיינים באוסטאופורוזיס אזורית). יישום חשוב נוסף שצפוי להתרחב בעתיד, הוא מדידה מורפומטרית של חוליות עמוד שדרה גבי ומותני. בבדיקה זו מכונת ה-DXA סורקת את חוליות הגב והמותן במבט צדדי, תוך חשיפה לכמות מזערית של קרינה, ומאפשרת אבחון מדויק של שברים בחוליות. חשיבות מידע זה נעוצה בעובדה שרוב השברים בחוליות אינם מאובחנים קלינית, אך קיומם מעלה את הסיכון לשברים חדשים באופן בלתי תלוי ב-BMD.
הוראות לביצוע הבדיקה
פיענוח תוצאות הבדיקה
תוצאת ה-BMD המתקבלת מבדיקת ה-DXA מושווית לערך הממוצע באוכלוסייה של שיא צפיפות העצם בעשור השלישי של החיים (Peak BMD), וההפרש מבוטא ביחידות של סטיית התקן של ערך השיא – מדד T (T score) (יחידה אחת של סטיית התקן מבטאת הבדל של 15-10% בצפיפות העצם בקירוב, תלוי באזור שנבדק.) מדד T מתאר את המידה האבסולוטית של דלדול העצם ביחס למצב האופטימלי. מחקרים רבים הראו שכל ירידה של מדד T ביחידה אחת מכפילה (ולעתים אף משלשת) את הסיכון לשברים. לכן, לפרט שנמדד אצלו מדד T של 4- קיים סיכון של פי 23=8 לחוות שבר ביחס למישהו עם מדד T של 1-. לנוכח זאת, קבעה קבוצת עבודה של WHO קריטריונים לסיווג צפיפות העצם על פי 3 קטגוריות, כדלקמן (1):
- T ≥ -1.0 משקף מצב של צפיפות עצם תקינה.
- -2.5 < T < -1.0 משקף מצב של אוסטאופניה (מיעוט עצם).
- T ≤ -2.5 משקף מצב של אוסטאופורוזיס.
מדד נוסף המתקבל מבדיקת ה-DXA הוא מדד Z (Z score) המשווה את הערך הנמדד של BMD ביחס לערך הממוצע באוכלוסייה בגיל הנבדק/ת, גם כאן ביחידות של סטיית התקן. הקריטריונים לסיווג מדד T אינם חלים על מדד Z. מדד Z הנמוך מ-2 - משקף ערך נמוך גם לאחר תיקון לגיל, ומצדיק בירור לאפשרות של אוסטאופורוזיס משנית.
השימוש בקריטריונים על פי מדד T נקבע במקור עבור נשים לאחר גיל המעבר, אך הורחב בהמשך גם לגברים מבוגרים מגיל 50. בילדים ובמתבגרים עד גיל 20, שטרם הגיעו לשלב של שיא צפיפות העצם, ולכן מדד T אינו רלוונטי לגביהם, יש להשתמש במדד Z. באשר למבוגרים צעירים בגילים 50-20, קיימת מחלוקת אם יש להשתמש במדד T או במדד Z.
מקום הבדיקה בהחלטה הטיפולית
גם בנושא זה אין הסכמה אוניברסלית. הגישה הנפוצה ביותר גורסת שיש מקום לטיפול תרופתי בחולים עם אבחנת אוסטאופורוזיס קלינית (שברים אופייניים) או דנסיטומטרית ע"ס T≤-2.5. עם זאת, חלק מהתרופות המאושרות לאוסטאופורוזיס רשומות גם להתוויה של מניעה אצל נשים אוסטאופניות, וכפי שצוין קודם, שברים רבים קורים בנוכחות אוסטאופניה בלבד.
לפיכך, מספר חוקרים וגופים מקצועיים המליצו להבדיל בין הסף האבחנתי של אוסטאופורוזיס, דהיינו מדד T השווה או נמוך מ-2.5- לבין, הסף להתערבות טיפולית שייקח בחשבון גם חלק מהמשתנים הקליניים הנ"ל. למטרה זו פותחו נוסחאות לניבוי הסיכון לשברים לטווח הבינוני (5 עד 10 שנים), שמשקללות גם משתנים קליניים לצד BMD.
הנוסחה הידועה ביותר היא ה-FRAX שפותחה ע"י ועדה של ארגון הבריאות העולמי (8). לנוסחה זאת מזינים את ה-BMD בצוואר הירך בצירוף נתונים המתייחסים לעשרה משתנים קליניים: גיל, מגדר, BMI, שברים קודמים, שברי ירך אצל ההורים, עישון בהווה, צריכת אלכוהול מופרזת ואנמנזה של טיפול בגלוקוקורטיקואידים או מחלות העלולות לגרום לאוסטאופורוזיס משנית. הנוסחה מפיקה תחזית לגבי שיעור שברי האוסטאופורוזיס בכלל, ושברי הירך בפרט, הצפויים במהלך 10 השנים הבאות. הנוסחה צריכה להיות מותאמת לכל מדינה, ולקחת בחשבון נתונים ספציפיים של תוחלת החיים ושיעור השברים באוכלוסייה. נכון להיום, לא קיימת נוסחה מותאמת לישראל. מובן שמתעורר הצורך לקבוע מהו שיעור השברים החזוי "הנסבל", שאינו מצדיק טיפול תרופתי (ולשכנע את הנבדקים שהטיפול אינו נחוץ). חלק מהחוקרים מסתייג מהשימוש ב-FRAX ואינו מוצא בה יתרון לעומת נוסחאות פשוטות יותר לניבוי שברים או ביחס לפרקטיקה המקובלת כיום. כמו כן, מדגישים את העובדה שיעילות התרופות לאוסטאופורוזיס הודגמה במחקרים שבהם החולים נבחרו על בסיס BMD והיסטוריה של שברי אוסטאופורוזיס ולא על בסיס האלגוריתם של ה-FRAX.
נראה שהחשיבה של קובעי המדיניות בישראל הקדימה בהרבה את הנטייה הנוכחית בקרב הקהילייה הבין-לאומית של המומחים לאוסטאופורוזיס. הקריטריונים שנקבעו בסל הבריאות הישראלי לזכאות לטיפול באוסטאופורוזיס לוקחים בחשבון, בצד מדד T של BMD, גם משתנים קליניים נוספים, כולל מגדר, גיל, שבר אוסטאופורוזיס קודם וחשיפה לגלוקוקורטיקואידים.
זכאות לקבלת התרופות נקבעת על פי תוצאות בדיקת ה-DXA
- נשים וגברים מבוגרים מגיל 60; או שמטופלים בתרופות ממשפחת הקורטיקוסטרואידים; או שסובלים ממחלה הידועה כמעודדת דלדול עצם - זכאים לטיפול אם בדיקת הצפיפות מראה על אוסטאופורוזיס, דהיינו T≤-2.5.
- נשים וגברים שגילם פחות מ-60 (ושאינם מטופלים עם תרופות ממשפחת הקורטיקוסטרואידים ואינם סובלים ממחלה הידועה כמעודדת דלדול עצם) – זכאים לטיפול רק אם נתגלתה אוסטאופורוזיס מתקדמת יותר, דהיינו T≤-3.5.
אבל, נשים וגברים שחוו שבר אוסטאופורוטי אופייני, זכאים לטיפול תרופתי בלי קשר לתוצאת בדיקת ה-DXA.
מגבלות הבדיקה
אף שאין לצפות מהרופא המטפל שיכיר את רזי טכנולוגית ה-DXA, רצוי שיהיו לו כלים להעריך את משמעות התוצאות ואת תקפותן.
מגבלות הכרוכות בעקרונות הפיזיקליים שבבסיס השיטה
- השיטה לא יכולה למדוד את הממד השלישי (עומק) של העצם, ולכן הנתון המוגדר כ"צפיפות" המינרלים בעצם (BMD מתקבל ע"י חלוקת תכולת המינרלים של העצם (גר') בשטח הנסרק (סמ"ר) ולא בנפח. בשל כך בפרטים עם עצמות קטנות יותר, תוצאת ה-BMD נמוכה יותר באופן מלאכותי).
- השיטה מודדת את תכולת המינרלים בעצם ולא את המסה שלה, ולכן אינה יכולה להבדיל בין מצב של מיעוט ברקמת העצם למצב של הפרעה בהסתיידות רקמת העצם. BMD נמוך יכול, אפוא, לשקף גם מרכיב של אוסטאומלציה (Osteomalacia), למשל כביטוי לחסר ויטמין D קשה.
- השיטה מודדת אינטגרל של העצם ואינה מאפשרת מדידה מכוונת לרקמת העצם הספוגית, שעל פי רוב מושפעת יותר מתהליכי דלדול עצם.
ארטפקטים
ארטפקטים עלולים להטות את תוצאות המדידה, וניתן לסווגם לשניים:
- ארטפקטים ביולוגיים, כגון: שינויים ניווניים בעמוד שדרה ובמפרק הירך, עקמת, שברים באזור המדידה, דפורמציות (עיוותים) של העצמות או משתלים מתכתיים. כל אלו מטים את תוצאות המדידה כלפי מעלה.
- ארטפקטים טכניים, שמקורם במיקום שגוי של אזור המדידה או חוסר אחידות באופן ההפעלה של מכשיר ה-DXA (Scan mode), ושיטת עיבוד הנתונים (Analysis mode).
- תוצאת ה-BMD מושפעת גם ממודל מכשיר ה-DXA.
מכל האמור לעיל, יש חשיבות רבה לביצוע נכון של הבדיקה על ידי הטכנאי ולפענוח מדויק ע"י רופא המתמצא בתחום. במידת האפשר, רצוי לחזור על הבדיקה באותו מודל של מכשיר DXA ובאותו מכון.
תוצאות "בעייתיות" שאיתן עלול להתמודד הרופא המטפל
- אי התאמה של ערכי T באזורים השונים: אחת הבעיות שנתקלים בעת קבלת תוצאות ה-DXA היא אי התאמה בין ערכי מדד T (או מדד Z) בין הירך לבין עמוד השדרה. הכוונה להבדלים של יותר מיחידת T אחת. בהנחה שההבדל אינו מבטא ארטפקט, כמתואר לעיל, ניתן להרחיב את הבדיקה גם לאמה, כדי לקבל מידע נוסף. ייתכנו גם הבדלים בערכי T בין האזורים השונים בירך. ההמלצות של החברה הבין-לאומית לדנסיטומטריה קלינית (ISCD) הן להתייחס לערך הנמוך ביותר בין אזורי השלד שנמדדו, כמשקף את דרגת דלדול העצם לצורך החלטה טיפולית(6).
- מגמות לא אחידות של שינויי BMD בין אזורי השלד השונים או "קפיצות" לא הגיוניות של BMD בבדיקות עוקבות: מגמות כאלה מחייבות שלילת ארטפקטים כמצוין לעיל, ולעתים מצדיקות חזרה על הבדיקה.
כל עוד לא פותחו טכנולוגיות בלתי פולשניות זמינות וזולות המספקות מידע משופר על מידת השבירות של השלד, יישאר תפקיד מרכזי לבדיקת ה-DXA בהערכת הסיכון לשברים אוסטאופורוזיס, אך חשוב שהקלינאים יהיו מודעים למגבלות ה-DXA הן באבחון והן בניטור אוסטאופורוזיס.
ביבליוגרפיה
- The WHO Study Group. Assessment of fracture risk and its application to screening for postmenopausal osteoporosis. Technical report series 843. Geneva: WHO 1994
- Siris ES, Chen YT, Abbott TA, et al. Bone mineral density thresholds for pharmacological intervention to prevent fractures. Arch Intern Med 2004;164(10):1108-1112
- Lindsay R, Silverman SL, Cooper C, et al. Risk of new vertebral fracture in the year following a fracture. JAMA 2001;285(3):320-323
- Kanis JA, Johnell O, Oden A, et al. Ten year probabilities of osteoporotic fractures according to BMD and diagnostic thresholds. Osteoporos Int 2001;12(12):989-995
- Hayashi K, Yamamoto M, Murakawa Y, et al. Bone fragility in male glucocorticoid-induced osteoporosis is not defined by bone mineral density. Osteoporos Int 2009;20(11):1889-1894
- http://www.iscd.org/Visitors/pdfs/ISCD2007OfficialPositions-Combined-AdultandPediatric.pdf
- US Preventive Services Task Force. Screening for osteoporosis: U.S. preventive services task force recommendation statement. Ann Intern Med 2011;154(5):356-364
- http://www.iofbonehealth.org/health-professionals/frax.html
קישורים חיצוניים
המידע שבדף זה נכתב על ידי פרופ' יוסף פולדש, מנהל המרכז לאוסטאופורוזיס, המרכז הרפואי האונברסיטאי הדסה, ירושלים


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק