בחילות והקאות - Nausea and vomiting
| בחילות והקאות | ||
|---|---|---|
| Nausea and vomiting | ||
| 250px | ||
| יוצר הערך | ד"ר ברק גורדון | |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – אשלגן , בחילות והקאות
בחילה היא תחושה של צורך להקיא, והקאה היא פליטה מהפה של תוכן מערכת העיכול העליונה הנוצרת כתוצאה מהתכווצות צינור העיכול ושרירים בקיר הבטן והחזה. זאת בשונה מפליטת מזון (Regurgitation) הכרוכה במעבר של תוכן קיבה לפה ללא מאמץ.
בחילות והקאות עשויות להיות קשורות למחלות, פרוצדורות וטיפולים רבים. הן משפיעות על איכות החיים של מיליוני אנשי בעולם.
בחילות והקאות הן תסמינים שכיחים ביותר, ובעלי השפעה ניכרת על איכות החיים. יש חשיבות רבה לזיהוי של מצבי חירום מסכני חיים כגון חסימת מעיים, עליית לחץ תוך גולגולתי, דלקת לבלב חדה וכדומה, וכן לזיהוי היריון אשר עשוי לשנות את התנהלות המקרה.
הטיפול בבחילות והקאות רצוי שיהיה בסיבה הבסיסית לתסמין, אולם טיפול תסמיני (סימפטומטי) עשוי להקל על המטופל במקרים החולפים מעצמם או במהלך בירור להפרעות ממושכות יותר.
אפידמיולוגיה
בחילות והקאות הן תלונות שכיחות מאוד ברפואה הראשונית, ובחלק מהמחקרים שניות רק לתלונות של זיהום בדרכי הנשימה העליונות. בחילות והקאות הקשורות להיריון גורמות לאובדן של 8.5 מיליון ימי עבודה בשנה בבריטניה בלבד, ובחילות לאחר ניתוח מגבירות את עלות האשפוז בכ-415 דולר לכל מטופל בארצות הברית.
אטיולוגיה
על פי מחקרים בבעלי חיים הועלתה השערה שהקאה מקורה באתר ספציפי במערכת ההפעלה הרשתית (Reticular activating system) במוח המוארך (Medulla oblongata).
עם זאת, עבודות נוספות הראו כי אין אתר יחיד של הקאה אלא מעורבות של מספר גרעינים במוח, כגון:
- הגרעין הבודד המוארך (Nucleus tractus solitarius)
- גרעיני העצב התועה (Vagus nerve)
- גרעיני עצב הסרעפת (Phrenic nerve)
- גרעינים של המוח המוארך המווסתים את הנשימה
- גרעינים המתאמים את פעולת הלוע, הפנים והלשון
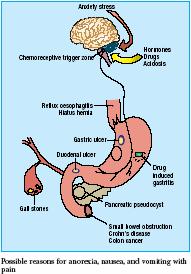
אזור הפוסטרמה (Area postrema) במוח המוארך, המכונה גם אזור דחף הקולטנים הכימיים (CTZ - Chemoreceptor trigger zone) קשור בהפעלת הקאה על ידי חומרים המובלים בזרם הדם בהפרעות שונות, כגון:
- רעלני חיידקים
- תרופות הפועלות באופן מרכזי
- הפרעות מטבוליות
- הפרעות וסטיבולריות
כל אלה מגרים את אזור דחף הקולטנים הכימיים, הנמצא ברצפת החדר הרביעי במוח, והוא בתורו מפעיל את מרכז ההקאה.
גירוי של העצב התועה ועצבים סימפטטיים בלוע, בלב, בקרום הצפק (פריטוניאום), במעי, בדרכי המרה, בקיבה ובקיר הבטן והחזה גורם לשליחת שדרים לאתרי ההקאה במוח. מרכיבים חשובים להפעלת מסלול זה הם:
- גירוי של הקיבה
- הרחבה של איבר חלול
- איסכמיה של שריר הלב
- לחץ תוך גולגולתי מוגבר
- הפרעות מטבוליות
- תרופות
- סמים
- גירוי של הלוע
- דחק רגשי
ישנם גם ככל הנראה מסלולים בקליפת המוח (מסלולים קורטיקליים) הקשורים בהקאה. לנוירוטרנסמיטרים סרוטונין, היסטמין ונוירוקינין-1 (Neurokinin 1 - substance P) יש תפקיד חשוב בתיווך הקאה.
היות שבחילה היא תחושה מודעת, היא קשורה במסלולים בקליפת המוח - ככל הנראה באזור מצחי-רקתי (פרונטו-טמפורלי).
קליניקה
ההתמקדות צריכה להיות בתזמון ההקאה והקשר בין הבחילות וההקאות ואכילה, מאפייני הקיא ותלונות נלוות.
תסמינים נלווים
יש לברר נוכחות התסמינים הבאים:
- כאב בטן
- חום גבוה
- צהבת
- ירידה במשקל
- היסטוריה של ניתוח בבטן
- בקעים
- היסטוריה משפחתית של הקאה
- תסמיני סוכרת
- מחלת כליה קודמת
- מחלת לב איסכמית
- שימוש בתרופות או בסמים
- הפרעות ראייה
- כאבי ראש
- הפרעה בהליכה או בשיווי המשקל
- סחרחורת סיבובית (ורטיגו)
- ווסת אחרונה
- דחק נפשי או רגשי
- הפרעות אכילה: כאשר עולה חשד לבולימיה (בעיקר בנשים צעירות) ניתן לברר ברגישות בנוגע לתדמית הגוף, אכילה התקפית והקאות מכוונות.
הקלה בכאב הבטן לאחר הקאה קשורה בדרך כלל בחסימת מעי. הקאה הנגרמת כתוצאה מדלקת חדה בלבלב או בכיס המרה אינה מקלה על כאב הבטן בדרך כלל.
ירידה במשקל עשויה לרמז על ממאירות, בעוד חום מצביע בדרך כלל על תהליך דלקתי.
כאבי ראש והפרעות ראייה מרמזים על תהליך תוך גולגולתי, וטנטון (טיניטוס) וסחרחורת סיבובית קשורים בהפרעה באוזן הפנימית.
אבחנה
פרטים אפידמיולוגיים
יש לברר חשיפה לאוכל מזוהם, לדלקת כבד נגיפית, טיול לאזור עם היגיינה או תברואה ירודה.
תזמון וקשר לאכילה
הופעה בבוקר המוקדם עשויה להצביע על היריון מוקדם, הפרעות מטבוליות ושתייה התקפית (Binge drinking).
הקאות לאחר האוכל יכולות לרמז על הקאה פסיכוגנית, כיב בתעלת הפילורוס, ודלקת קיבה (גסטריטיס).
הקאה עד שעה לאחר האכילה מרמזת על חסימת מוצא הקיבה.
בחילות בדקות הראשונות לאחר האכילה יכולות להצביע על שיתוק הקיבה (Gatroparesis), בעוד הקאה מספר שעות לאחר האוכל עשויה לבטא גם היא שיתוק של הקיבה או חסימת מעי. הקאות של תוכן שנבלע 12 לפני כן מצביע על עימדון (סטזיס) של הקיבה וסיבה אורגנית להקאה.
מאפייני הקיא
הקאת דם או חומר קפה טחון מרמזת על דלקת ברירית הקיבה או כיב, ויכול להצביע גם על ממאירות, בעוד הקאה מרתית שוללת למעשה חסימה של מוצא הקיבה. הקאה של חומר לא מעוכל מרמזת על הפרעה בלוע או בוושט כגון סעיף על שם צנקר (Zenker's diverticulum) או אכלזיה (Achalasia).
כאשר קיימת הקאה שהיא מיץ קיבה בלבד יש חשד למחלת כיב או תסמונת זולינגר-אליסון, בעוד הקאה ללא חומצה מרמזת על סרטן הקיבה. הקאה חומר צואתי מצביע על חסימת מעי רחיקנית (דיסטלית).
בדיקה גופנית
יש לבדוק תת לחץ דם בעמידה (תת לחץ דם אורתוסטטי) כסימן להתייבשות או להפרעה אוטונומית.
ממצאים נוספים אותם יש לחפש:
- לחץ דם מוגבר
- הפרעה בקצב הלב
- נשימות קוסמאול
- חיוורון
- צהבת
- הפרעה ברשתית ובצקת של הדיסקה (Papilledema)
- ניד (ניסטגמוס)
- קשיון עורף
- בטן תפוחה
- ניע (פריסטלטיקה) נצפה
- קולות ניע פתולוגיים
- סימני גירוי צפקי
- רגישות ממוקדת
- הגדלת כבד וטחול
- גושים בבטן
- רגישות במותן
- חולשת שרירים
- הרחבה ביציבה והפרעות הליכה.
האזנה לבטן עשויה לגלות היעדר של קולות מעי במקרה של שיתוק מעי (אילאוס), קולות רוגשים בתדירות גבוהה במקרה של חסימת מעי או תנודת נוזל (Succession splash) במקרה של שיתוק הקיבה או חסימת מוצא הקיבה.
רגישות בבטן או הגנה של שרירי הבטן (Guarding) מרמזים על דלקת, בעוד דם בצואה מצביע על גירוי של רירית מערכת העיכול במקרים כגון כיב פפטי, גידול או איסכמיה.
סיבות נירולוגיות עשויות להציג בצקת של הדיסקה, הפרעה בשדות ראייה או חסר נירולוגי ממוקד.
כאשר נימוש גוש או קשריות לימפה מוגדלות יש להעלות חשד לגידול.
האנמנזה וההיסטוריה יכולות גם לרמז על סיבוכים של הקאות. סחרחורות עם תת לחץ דם בעמידה וירידה בגמישות העור (turgor) מרמזים על התייבשות.
הקאה דמית, בייחוד לאחר הקאות חוזרות, מרמזות על קרע מסוג מלורי-וייס (Mallory-Weiss tears) של מעבר ושט-קיבה.
הפרעות בריאות עשויות לרמז על שאיפה (אספירציה) של קיא.
בדיקות מעבדה
יש לבצע בדיקות מעבדה מכוונות לאבחנות הסבירות, לשם שלילת אבחנות ספציפיות או לחיפוש סיבוכים (כגון הפרעות אלקטרוליטריות) ולא כשגרה.
אירוע חד של הקאות מלווה בכאבי בטן
יש לשלול ראשית הפרעה כירורגית בבטן. במידה ויש חשד לחסימת איבר חלול או התנקבות של המעי יש לבצע צילום בטן סקירה וצילום בטן בעמידה.
במידה וישנו חשד לדלקת הלבלב יש לבדוק רמת עמילאז, ובמקרה של חשד לדלקת בכיס המרה או בדרכי המרה יש לבדוק רמת אנזימי הכבד ולשקול ביצוע בדיקת על-שמע (אולטרסאונד) של הבטן.
אירוע חד של הקאות ללא כאבי בטן
היעדר כאבי בטן לא שולל מחלה משמעותית. אירוע חד של בחילות והקאות מלווה בשיגשון (אטקסיה) וקשיון עורף מרמז על דימום מרכזי במוחון (צרבלום), ובמקרה כזה יש לבצע בדיקת טומוגרפיה ממוחשבת (CT - Computed tomography) של המוח.
במקרה של חולה סוכרת יש לשלול חמצת קטוטית (קטואצידוזיס) ולבדוק קטונים בשתן ובדם, ולבדוק רמת גלוקוז.
בחולה עם גורמי סיכון למחלת לב יש לבצע רשמת לב חשמלית (Electrocardiogram - ECG) לחיפוש אוטם לב תחתון.
דלקת כבד נגיפית עשויה להידמות לדלקת קיבה ומעי (גסטרואנטריטיס) חדה ורמות אנזימי כבד עשויות להצביע על האבחנה.
בחולה נוטל תרופות העשויות לגרום לבחילות יש לבדוק את רמת התרופה בדם.
הקאות חוזרות
מרמזות על סיבה פסיכוגנית, אולם לפני כן יש לשלול אבחנות אחרות כמו היריון, הפרעות מטבוליות ומחלת של הקיבה והוושט. יש לבצע:
- בדיקת שתן כללית
- רמות שיינן (Urea)
- רמות קראטינין (Creatinine)
- אלקטרוליטים
- גלוקוז
- בנשים בגיל הפריון - בטא-HCG
סיבות קיבתיות-וושטיות לבחילות והקאות, המרומזות מתסמינים לאחר האוכל, ניתן לברר על ידי בליעת בריום וצילומי ושט-קיבה-תריסריון במקרה של חשד לחסימה במוצא הקיבה, או באנדוסקופיה במקרה של חשד להפרעה ברירית.
במקרים החשודים להקאה פסיכוגנית על פי האנמנזה (הקאות כרוניות, סביב הארוחה, ומצב חברתי-פסיכולוגי בעייתי) יש לשקול ביצוע בירור באופן פרטני. חלק מהחולים יסתפקו באישור שאין צורך בבדיקות נוספות, אולם חלקם עשויים להתעקש על בירור מעמיק.
במקרים של הקאות עקשניות או של אבחנה לא ברורה ניתן להמשיך בירור על ידי בדיקות נוספות:
- צילום בריום של המעי הדק יכול להדגים חסימה חלקית של המעי הדק
- קולונוסקופיה או חוקן בריום עשויים להדגים חסימה של המעי הגס
- על שמע או טומוגרפיה ממוחשבת יכולים להדגים תהליכים דלקתיים תוך בטניים
בדיקות מורכבות יותר כוללות בירור להפרעות תנועתיות של צינור העיכול:
- לבירור שיתוק הקיבה ניתן לבצע מיפוי קיבה בו נעשה מעקב אחר ריקון מהקיבה של ארוחה מסומנת על ידי איזוטופ רדיואקטיבי.
- לבירור הפרעות בתנועתיות המעי הדק ניתן לבצע מנומטריה של המעי.
אבחנה מבדלת
גורמים רבים עשויים לגרום לבחילות והקאות, במנגנונים שפורטו לעיל. טבלה 1 מפרטת את האבחנות העיקריות העשויות להתבטא בבחילות והקאות במרפאה ראשונית. יש לזכור שאף על פי שהטבלה מוצגת על פי תסמונות קליניות, תיתכן חפיפה משמעותית ביניהן, וגם פתולוגיות אשר מוצגות כקשורות בכאב בטן, למשל, עשויות להתבטא בהקאות בלבד.
טבלה 1 - סיבות חשובות לבחילות והקאות
|
|
|
טיפול
יעד הטיפול הוא פתרון הבעיה הראשונית שגרמה להקאות אם בצורה תרופתית או בניתוח.
טיפול תומך
יש להימנע מהאכלה או שתייה למעט נוזלים צלולים. במקרים רבים של מחלה חולפת די בכך כטיפול בבעיה.
לאחר חזרת היכולת לאכול ולשתות ניתן להחזיר נוזלים בשתייה ולהתחיל אכילה. עם זאת, יש להימנע ממזון עתיר שומן או חומרים בלתי מתעכלים היות והם מאטים את ריקון הקיבה.
במקרים של חסימת מעיים או במקרים של בחילות והקאות ממושכות ניתן לטפל בצינור אפי-קיבתי (זונדה) לשם הורדת לחץ מהמעי.
איזון נוזלים ומלחים
איזון נוזלים ומלחים הוא מרכיב חיוני בטיפול התומך.
בלוטות הרוק והקיבה מפרישות כ-1-2 ליטרים של נוזל ביממה. נוזל זה מכיל נתרן, חומצת מימן-כלורי ואשלגן. במקרים של הקאות ממושכות ניתן לצפות להתייבשות, רמה נמוכה של אשלגן בדם (היפוקלמיה) ובססת מטבולית. לפיכך, יש להעריך את מצב החולה מבחינת נוזלים ואלקטרוליטים ולטפל בהתאם לחוסרים.
טיפול בנוזלים נעשה על בסיס סליין עם תוספות האשלגן הנחוצות. במקרים שבהם מוכנס צינור אפי-קיבתי יש לבצע הערכה מדויקת של כמות הנוזלים המנוקזים ולהשלים את החסר.
חסרים תזונתיים
במקרים של הקאות ממושכות, עשויה להיווצר בעיה של חסר במרכיבי תזונה שונים, כגון: חסר קלורי, ויטמינים וכיוצא בזה. חוסר זה יכול להיגרם הן עקב הקאות ממושכות והן בגלל רתיעה ממזון בגלל בחילה, כמו במקרים של שיתוק הקיבה או הפרעות בתנועתיות המעי.
במקרים אלה יש חשיבות רבה להתאמת הדיאטה – ארוחות קטנות, ירידה בכמות השומן, הימנעות ממשקאות מוגזים. אם יש צורך ניתן אף לרסק את המזון, ובמקרים קיצוניים ניתן להשתמש בתמיסות האכלה נוזליות לשם השלמת התצרוכת הקלורית.
טיפול תסמיני
טיפול תסמיני לרוב ניתן במהלך הבירור לסיבה להקאות ובחילות, או כאשר ההשערה המובילה היא כי מדובר במחלה חולפת. כמו כן, ניתן לנסות טיפול תסמיני כאשר ידועה הסיבה לבחילות או הקאות וכאשר הטיפול הספציפי אינו שולט בצורה טובה על התסמינים. אין להשתמש בטיפול תסמיני במקום בירור.
ישנן שתי קבוצות עיקריות של תרופות לטיפול תסמיני במקרים של בחילות והקאות: נוגדי הקאה וחומרים משנעים (פרוקינטיים).
נוגדי הקאה
טבלה 2 מפרטת את התרופות השכיחות בכל קטגוריה של תרופות נוגדות הקאה, ואת תופעות הלוואי העיקריות של כל קטגוריה.
אנטיהיסטמינים ואנטיכולינרגיים
תרופות אנטיהיסטמיניות מעכבות את פעולת היסטמין על הקולטן מסוג H1, והתרופות האנטיכולינרגיות מעכבות את פעולת אצטילכולין על הקולטן המוסקריני. שתי הקבוצות מקטינות את הפעלת אזורי ההקאה על ידי המערכת הוסטיבולרית העשירה בנירוטרנסמיטורים אלו. לקבוצות הללו ישנה השפעה מועטה יחסית במקרים של הקאות או בחילות על רקע גירוי ויסצרלי.
לאנטיהיסטמינים ישנן תופעות לוואי מועטות, בעיקר הקשורות למערכת העצבים המרכזית וכוללות:
הן לאנטיהיסטמינים והן לאנטיכולינרגיים ישנן תופעות לוואי אנטיכולינרגיות, כגון:
בסך הכול לתרופות אלו מעט תופעות לוואי משמעותיות.
נוגדי דופאמין
נוגדי דופאמין מצמצמים את ההשפעה של דופאמין על הקולטן D2 באזור דחף הקולטנים הכימיים, ובכך מקטינים את השדרים אל אזורי ההקאה במוח המוארך.
לחומרים אלו תופעות לוואי רבות, הכוללות:
- ישנוניות
- תת לחץ דם בעמידה
- תופעות חוץ-פירמידליות כמו הפרעת תנועה מאוחרת (Tardive dyskinesia).
- תגובות נדירות לנוגדי דופאמין כוללות תסמונת נוירולפטית ממארת (Neuroleptic malignant syndrome) והפרעות בתאי הדם.
לפיכך, תרופות חדשות ממשפחת נוגדי הסרוטונין החליפו לרוב תרופות אלו.
נוגדי סרוטונין
נוגדי סרוטונין מעכבים את פעילות הסרוטונין על קולטן 5-HT3 במעי הדק, העצב התועה ואזור דחף הקולטנים הכימיים, ומורידים את השפעת השדרים הויסצרלים והשדרים מאזור דחף הקולטנים הכימיים על אזורי ההקאה במוח. לאור השפעתם רחבת הטווח תרופות אלו הפכו לטיפול עיקרי במגוון סיבות לבחילות והקאות.
נוגדי הסרוטונין נמצאו בסך הכל בטוחים לשימוש, עם מיעוט תופעות לוואי משמעותיות. תופעות לוואי עשויות לכלול כאב ראש, שלשול ותשישות והן קורות ללא קשר למינון או לצורת המתן.
תופעות רגישות נדירות, אולם דיווחים קיימים על מקרים הנעים מחרלת (אורטיקריה) ועד עווית דרכי הנשימה (ברונכוספזם) והלם אלרגי (אנפילקסיס).
עלייה באנזימי כבד נצפתה במיעוט האנשים המטופלים בתרופות אלו. כמו כן, נצפתה הארכת QT אי-תסמינית והרחבת QRS במספר מחקרים, ולאור זאת יש להיזהר בשימוש בחולים עם הארכת QT.
חומרים משנעים
חומרים משנעים משמשים בעיקר במקרים של החזר קיבה-ושט (Gastroesophageal reflux), שיתוק הקיבה והפרעות אחרות בתנועתיות המעי.
בגלל השכיחות הגבוהה של קולטנים רבים מסוג זה במערכות נירולוגיות רבות, ישנן תופעות לוואי רבות לתרופות כאלו הן במערכת העצבים המרכזית והן במערכת הלב וכלי הדם. במקרים רבים ישנה התפתחות של עמידות לטיפול ויעילות לאורך זמן ממושך עשויה להיות בעייתית.
לנוגדי דופאמין ישנה גם השפעה משנעת; השפעה חיובית של Pramin (Metoclopramide){כ}} נמצאה במקרים של החזר קיבה-ושט או במקרים של שיתוק קיבה. יעילות של Motilium (Domperidone) נמצאה במקרים של שיתוק הקיבה ודיספפסיה פונקציונלית.
השפעת Cisapride נעשית על ידי זירוז השחרור של אצטילכולין מתאי עצב במעי, ונעשית דרך פעילות קולטן 5-HT4. ל-Cisapride, מתוך התרופות הפרוקינטיות הניתנות דרך הפה, ישנה ההשפעה הנרחבת ביותר במעי. תופעות הלוואי מועטות ביותר, וכוללות בעיקר שלשול קל וכאבי בטן, ולעתים נדירות הפרעות הורמונליות או נירולוגיות.
עם זאת, הועלה חשד של השפעה מעודדת הפרעות קצב של ה-Cisapride, בעיקר בשימוש עם תרופות המשפיעות על המטבוליזם שלו או מאריכות מרווח QT. לאור זאת, התרופה הוצאה משימוש בארצות הברית ובמדינות נוספות.
ל-Erythromycin, אנטיביוטיקה ממשפחת המקרולידים, נמצאה השפעה ניכרת על תנועתיות המעי, התלויה במינון. היא מגבירה את תנועתיות מערכת העיכול העליונה, ומקטינה את הלחץ בשוער הקיבה (Pylorus) ובכך מגבירה את קצב ריקון הקיבה.
השפעת Erythromycin הוכחה במתן דרך הוריד, אולם השפעתה במתן דרך הפה שנויה במחלוקת. ההמלצות כיום קובעות כי במקרים חדים ניתן לטפל ב-Erythromycin דרך הוריד במינון של 3 מ"ג/ק"ג בכל שמונה שעות, ולאחר מכן להמשיך במתן דרך הפה של 250 מ"ג שלוש פעמים ביום למשך 5-7 ימים.
| קבוצה | תרופה | מינון | תופעות לוואי |
|---|---|---|---|
| אנטיהיסטמינים | שם גנרי: Dimenhydrinate
שם מסחרי: Travamin |
50-100 מ"ג כל 4 שעות על פי הצורך | ישנוניות, אצירת שתן,
הפרעת ראייה, החרפת ברקית (גלאוקומה) צרת זווית |
| נוגדי דופאמין | שם גנרי: Metoclopramide
שם מסחרי: Pramin |
PO – 10 מ"ג עד 3 פעמים ביום
IV – 10 מ"ג עד 4 פעמים ביום IM – 10 מ"ג עד פעמיים ביום |
ישנוניות, תופעות חוץ-פירמידליות, הארכת QT, תת לחץ דם קשה.
נדיר – פרכוסים, חוסר תאים גרעיניים בדם (אגרנולוציטוזיס), תסמונת נוירולפטית ממארת, הפרעות בתאי הדם |
| נוגדי סרוטונין | שם גנרי: Granisetron | PO – 1 מ"ג פעמיים ביום
IV – 40 מק"ג/ק"ג במשך 5 דקות |
הארכת QT, הרחבת QRS.
נדיר – תופעות רגישות יתר |
בחילות הנגרמות מסיבות הקשורות במערכת הוסטיבולרית או מערכת העצבים המרכזית
היות שבחילות הקשורות למערכת הוסטיבולרית או מערכת העצבים המרכזית בדרך כלל מתווכות על ידי היסטמין ואצטילכולין, ההמלצה כיום במקרים אלה היא לשימוש באנטיהיסטמינים או באנטיכולינרגים, כמו במקרים של סחרחורת סיבובית או מחלת נסיעה (Motion sickness).
כאבי ראש מיגרנוטיים
כאבי ראש מיגרנוטיים לעתים קרובות מלווים בבחילות. אמנם המנגנון אינו ברור, אולם נמצא שלתרופות נוגדות הקאה ישנה השפעה לא רק על הבחילות אלא גם על כאבי הראש במקרים אלה.
ההמלצות קובעות שימוש ב-Pramin במתן דרך הפה, בזריקה לשריר או דרך הוריד כתרופה יחידה במקרים של מיגרנה עם בחילה. תרופות אפשריות נוספות הן תרופות נוגדות הקאה דרך הפה או נוגדי סרוטונין.
בחילות הקשורות בהיריון
כ-70-80% מהנשים לוקות בבחילות בזמן היריון, וכחצי אחוז מפתחות הקאות-יתר בהיריון (Hyperemesis gravidarum). המנגנון אינו ברור, אולם הוא ככל הנראה בעל מספר מרכיבים.
תרופות נוגדות הקאה לרוב יעילות בטיפול בבחילה בהיריון, אולם ישנו מידע מועט בנוגע להשפעות התרופות על העובר. לפיכך, ישנה נטייה להימנע מטיפול בבחילות ובהקאות אלא אם מדובר במקרי התייבשות, ירידה במשקל או הפרעות אלקטרוליטריות. במקרים אלה לרוב ניתן להתחיל בטיפול ב-Promethazine. נמצאה גם יעילות של שימוש ב-Methylprednisolone בטיפול בהקאות הקשורות בהיריון.
ישנן גם שיטות טיפול אלטרנטיביות שנמצאו יעילות במקרים כאלו: ויטמין B6 (פירידוקסין) נמצא יעיל ובטוח במינונים של 50-200 מ"ג ביום. זנגביל במתן דרך הפה במינון של 1 גרם ליום נמצא יעיל בשלבים מוקדמים של היריון, ונחשב בדרך כלל בטוח לשימוש.
השימוש בנקודות לחץ או אקופונקטורה נמצא במחלוקת, אולם ישנם רמזים ליעילות, בעיקר לנקודה P6 בשורש כף היד.
גירוי המעי
גירוי המעי הוא גורם שכיח לבחילות והקאות. הסיבות השכיחות הן מזהמים נגיפיים או חיידקיים, ותרופות, כגון Acetylsalicylic acid (אספירין) או ברזל.
היות שהגירוי העיקרי להקאה מתווך על ידי סרוטונין, נוגדי סרוטונין יעילים בטיפול בבעיות אלו. גם נוגדי דופאמין עשויים להיות יעילים, ובעלי עלות נמוכה יותר ונגישות גבוהה יותר.
במקרים של ילדים הלוקים בהקאות על רקע דלקת הקיבה והמעי, ההמלצות קובעות כי יש להימנע משימוש בנוגדי הקאה בגלל יעילות מונחת בספק אל מול תופעות הלוואי. עם זאת, נעשה שימוש בנוגדי סרוטונין במקרים של התייבשות, והוא נמצא בטוח.
בחילות והקאות בתר ניתוחיות
כ-30% מהאנשים סובלים מבחילות בעשרים וארבע השעות לאחר ניתוח. הסיבות הן ככל הנראה משולבות הן בגלל חומרי ההרדמה המשפיעים על אזור דחף הקולטנים הכימיים, ובאמצעות דופאמין וסרוטונין על אזורי הקאה, והן עקב גירוי של המעי עקב עימדון המתווך על ידי סרוטונין.
גורמי סיכון לבחילות והקאות בתר ניתוחיות הם:
- מין נשי
- היסטוריה של בחילות או הקאות בתר ניתוחיות
- מצב של הפסקת עישון
- שימוש באופייטים סביב הניתוח
- הרדמה מלאה
- ניתוחים בבטן, במערכת הגניקולוגית, באוזן, באף ובלוע.
באופן מסורתי נעשה שימוש בנוגדי דופאמין כגון Pramin לטיפול ומניעה של בחילות לאחר ניתוחים. גם נוגדי סרוטונין מצמצמים את היארעות הבחילות הבתר ניתוחיות ואת עוצמתן, וההמלצות קובעות כי יש להשתמש בהם כקו ראשון למניעה ולטיפול בהקאות בתר ניתוחיות. ל-Dexamethasone יעילות כטיפול נוסף לטיפול בנוגדי סרוטונין במניעה וטיפול בבחילות והקאות בתר ניתוחיות.
דגלים אדומים
הפניה לאשפוז לצורך טיפול בנוזלים ואלקטרוליטים ובירור נוסף נדרשת כאשר קיים תת לחץ דם בעמידה כביטוי להתייבשות, בייחוד בחולים מבוגרים.
הפניה דחופה לאשפוז נדרשת כאשר ישנה עדות לחסימת מעיים, ללחץ תוך גולגולתי מוגבר או בכל מקרה חירום אחר של מערכת העיכול, מערכת העצבים או הפרעה מטבולית.
ביבליוגרפיה
- Goroll AH, Evaluation of nausea and vomiting. In: Primary Care Medicine, 5th ed. Philadelphia, USA, LWW, 2006, pp 444-449
- Hasler WL, Nausea, Vomiting and indigestion. In: Harrison's Principles of Internal Medicine, 15th ed. USA, McGroaw-Hill, 2001, pp 236-241.
- Quigley EMM, et al, AGA technical review on nausea and vomiting. Gastroenterology, 2001;120:263-286 .Flake ZA, et al, Practical selection of antiemetics. Am Fam Physician, 2004;691169-1174
- Spiller RC, ABC of the upper gastrointestinal tract: anorexia, nausea, vomiting, and pain. BMJ 2001;323:1354-1357
המידע שבדף זה נכתב על ידי ד"ר ברק גורדון, המחלקה לרפואת המשפחה, חיל הרפואה


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק