המלצות למעקב וטיפול בצהבת הילוד - הנחיה קלינית - Follow up and treatment of neonatal jaundice
|
| ||
|---|---|---|
| המלצות למעקב וטיפול בצהבת הילוד (Term & Late Preterm) | ||
| 250px | ||
| הוועדה המקצועית | הוועדה לקביעת המלצות למעקב וטיפול בצהבת הילוד | |
| עריכה | פרופ' מיכאל קפלן (יו"ר הוועדה), פרופ' פאול מרלוב, ד"ר רבקה רגב | |
| תחום | נאונטולוגיה | |
| קישור | באתר ההסתדרות הרפואית בישראל | |
| תאריך פרסום | 2008 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – צהבת הילוד
ערך מורחב – מעקב אמבולטורי אחר תינוקות עם צהבת ילודים לאחר שחרורם מבית החולים - הנחיה קלינית
צהבת הילוד היא תופעה שכיחה ותופיע בכ-60 אחוזים מהתינוקות היונקים[1]. לרוב רמת הבילירובין (Bilirubin) תישאר בטווח הפיזיולוגי (Physiologic) ולא תגרום כל נזק או סכנה לתינוק. לעיתים רחוקות, קצב יצירת הבילירובין עלול לעלות על יכולתו של הגוף לבצע קוניוגציה (Conjugation) כדי להפריש את הבילירובין, ועלולה להופיע היפרבילירובינמיה (Hyperbilirubinemia). במקרים קיצוניים, ההיפרבילירובינמיה עלולה להגיע לרמות בילירובין גבוהות מאוד ולגרום לנזק מוחי בלתי הפיך (Bilirubin encephalopathy, Kernicterus)[2][3].
בשני העשורים שקדמו לשנות התשעים, היו דיווחים מועטים על מקרי קרניקטרוס (Kernicterus) בארצות המפותחות. הסיבה לתופעה זו הייתה התפתחות בטיפול ומניעה של בעיית -Rh (Rhesus) וכן ההקפדה למנוע את עליית הבילירובין מעל 20mg/dL (Milligram to deciliter) בכל תינוק. מאז שנות התשעים ישנם יותר ויותר דיווחים בכתבי עת רפואיים על מקרים של קרניקטרוס מארצות מפותחות. בין היתר ישנם דיווחים ממקרים בארצות הברית, קנדה (Canada), הולנד (Holland), דנמרק (Denmark), איטליה (Italy), אנגליה (England), ניו זילנד (New Zealand) ודרום אפריקה [4][5][6].
סיבות להמשך התופעה כוללות: גישה חופשית יותר לצהבת, שחרור מוקדם יותר של תינוקות בטרם הגיעה רמת הבילירובין לשיאה, עליה באחוז התינוקות הניזונים מהנקה, המחשבה [הלא נכונה [7]] שבהיעדר המוליזה (Hemolysis) מוגברת לא יופיע קרניקטרוס, וההתייחסות לפגים בשבוע 34 עד 37 להריון בדומה לתינוקות בשלים יותר[8].
לדעת ה-AAP) American Academy of Pediatrics) רוב מקרי הקרניקטרוס ניתנים למניעה. הנחיות לטיפול בהיפרבילירובינמיה ומניעת קרניקטרוס פורסמו על ידי האקדמיה בשנת 1994 ומהדורה מחודשת בשנת 2004 [9][10]. האקדמיה סבורה שעל ידי הקפדה על הנחיותיהם ניתן למנוע מקרים רבים של קרניקטרוס. יש מיעוט חומר המדעי לביסוס ההמלצות ורובן מבוססות על ניסיון קליני והבנה. למרות הנחיות אלו, מקרים של קרניקטרוס ממשיכים להופיע. מקרים רבים מופיעים בחדרי מיון מספר ימים לאחר השחרור מבית החולים.
התבקשנו על ידי הוועד המרכזי של האיגוד הישראלי לניאונטולוגיה (Neonatology) להכין הנחיות לניטור וטיפול בצהבת הילוד בארץ. קיימים הבדלים בין המציאות בארצות הברית והמציאות כאן בארץ. הנחיות ה-AAP מכוונות לרופאי הילדים והניאונטולוגים בארצות הברית ולא בהכרח בארצנו. לכן, הכנו את ההנחיות כדי שיותאמו למציאות השוררת בארץ. למרות זאת אין בכוונתנו לכפות הנחיות או הוראות נוקשות על עמיתינו. המטרות הן לספק כיוון ו/או קו מנחה, כאשר תמיד קיימת האפשרות לשלב ניסיון קליני עם התכונות המיוחדות שמאפיינות כל תינוק ותינוק.
ההנחיות הישראליות המוצעות כאן מבוססות על הנחיות של ה-AAP. מומלץ להשתמש בהם בשילוב עם ההמלצות של AAP משנת 2004. מטרתנו להגיש הנחיות אשר, לדעתנו, אם עמיתינו הניאונטולוגים, רופאי ילדים/משפחה בקהילה יקפידו על עקרונותיהם, יימנעו מקרים רבים של היפרבילירובינמיה קיצונית ומסוכנת (רמת בילירובין מעל 25mg/dL) ומקרים של קרניקטרוס.
בעבר, איתור וטיפול של צהבת הילוד היה בתחום של הניאונטולוג. בתקופתנו, כאשר רוב התינוקות משתחררים כעבור כ-48 שעות ולעיתים אף פחות, הופך ניטור ההיפרבילירובינמיה למבצע משולב: הניאונטולוג בבית החולים מחד ורופא ילדים/משפחה בקהילה מאידך. לכן, לדעתנו, הנחיות אלו ישמשו את מחלקות הילודים בבתי החולים, את תחנות טיפות חלב ואף את מרפאות קופות החולים והרופאים העצמאיים.
מטרה
מטרת המעקב וטיפול בצהבת בילודים היא מניעת היפרבילירובינמיה קיצונית ועל ידי כך מניעת נזק מוחי בלתי הפיך.
המטרה תושג על ידי:
- מעקב אחר התפתחות צהבת קלינית במשך האשפוז לאחר הלידה
- ביצוע בדיקות דם לבילירובין
- קביעת גורמי סיכון להתפתחות צהבת
- הנחיות לטיפול בצהבת
- חיזוי התפתחות צהבת לאחר השחרור
- מעקב לאחר השחרור מבית החולים
מעקב על התפתחות צהבת קלינית
- טיפול ומעקב שוטף
יש צורך במעקב שוטף אחרי התפתחות צהבת במשך כל תקופת האשפוז של התינוקות.
- עם קבלת תינוק לתינוקיה יש לוודא שגוון עורו אינו צהבהב. אם אכן הוא כזה יש צורך מיידי בבדיקת בילירובין
- יש צורך בהערכה סיעודית לצבעו של התינוק לפחות פעם במשמרת. אם מופיעה צהבת הנראית לעין ב-24 השעות הראשונות לחיים, יש צורך בבדיקת בילירובין באופן מיידי
- אם מופיעה צהבת לאחר 24 שעות אפשר לבצע בדיקת בילירובין לפי הערכה קלינית
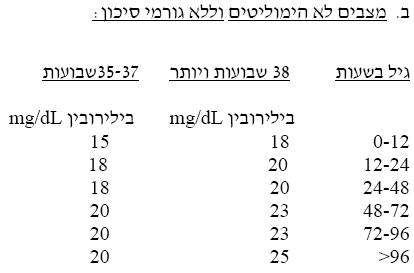
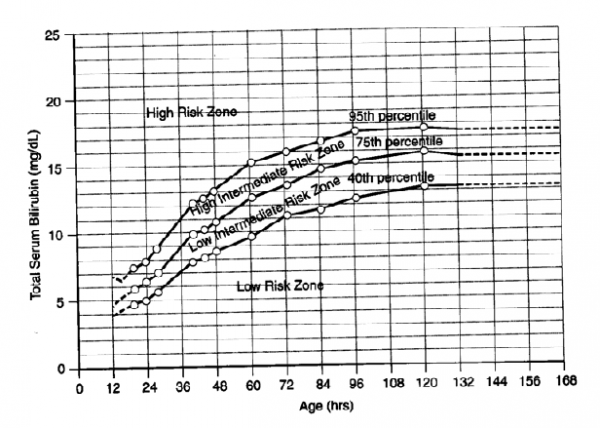
- מומלץ לפרש כל תשובת בילירובין ולהעריך את הסיכוי להיפרבילירובינמיה בהמשך, לפי מיקומה בעקומת האחוזונים לבילירובין לפי גיל התינוק בשעות (1 Figure)[11]. אם רמת הבילירובין תהיה מעל האחוזון ה-75 ובוודאי מעל האחוזון ה-95 (היפרבילירובינמיה), מומלץ להעריך תינוק זה באשר לנוכחות גורמי סיכון ולבדוק אם הוא מתאים לקריטריונים (Criteria) לטיפול באור (Phototherapy)
- מומלץ לאפשר לצוות הסיעודי להזמין/לבצע בדיקות בילירובין ללא צורך בהמתנה להוראות רופא
הערכת גורמי סיכון
לכל תינוק יש צורך לזהות גורמי סיכון להופעת צהבת.
גורמי סיכון עיקריים מופיעים בטבלה מספר 1, וסימנים המחשידים על המוליזה בטבלה מספר 2.
טבלה מספר 1: גורמי סיכון עיקריים להיפרבילירובינמיה (מבוסס על 2004 AAP)[10]
- רמת בילירובין - מעל אחוזון 95 (High risk zone) - אחוזון 75–95 (Intermediate high risk zone)
- עדות להמוליזה (ראה טבלה מספר 2)
- צהבת המופיעה ב-24 השעות הראשונות
- המוליזה על רקע אימוני [(Direct Antiglobulin Titer (DAT חיובי]
- חוסר באנזים G-6-PD
- תשניק פרינטלי (Perinatal asphyxia)
- גיל הריון 37 שבועות או פחות
- היפואלבומינמיה (Hypoalbuminemia)
- תינוק במשפחה שטופל באור בעבר
- דימומים תת-עוריים נרחבים
- הנקה
- ירידה ניכרת במשקל
- תינוק לאם סוכרתית (מקרוזומי, Macrosomal)
- מין זכר
טבלה מספר 2: סימנים קליניים ומעבדתיים המאותתים על נוכחות המוליזה
- צהבת המופיעה תוך 24 השעות הראשונות
- בדיקת DAT ישיר חיובי. ירידה בהמוגלבין (Hemoglobin) או המטוקריט (Hematocrit), בשילוב עם עליה בספירת הרטיקולוציטים (Reticulocytes), משטח דם טיפוסי להמוליזה. הנזכר למעלה בשילוב עם עליה מהירה ברמת הבילירובין בדם
- חוסר באנזים G-6-PD בשילוב עם עליה מהירה של בילירובין בדם
- קצב עלית הבילירובין מהר יותר מקצב העלייה המצופה בעקומה Figure 1 (חוצה עקומות)
בדיקות מעבדה שגרתיות
- כדי לאתר חלק מגורמי הסיכון, בטרם הופיעה היפרבילירובינמיה מומלץ לבצע את הבדיקות הבאות באופן שגרתי:
- סוג ו-DAT - הכרחי לבצע בדיקת סוג דם ובדיקת - (DAT) Direct Antiglobulin Titer (Coombs) לכל תינוק שלאמו סוג דם -Rh.
מומלץ כבחירה (Option) לבדוק סוג דם ו-DAT לכל התינוקות שלאמותיהם סוג דם O. אם תופיע צהבת לתינוק שלאמו סוג דם O - הכרחי לבצע בדיקת סוג דם ו-DAT - G-6-PD - חוסר באנזים G-6-PD מגבירה את שכיחות ההיפרבילירובינמיה ועלולה לגרום לעליות פתאומיות של רמות הבילירובין לרמות מסוכנות[12][13]. לכן הוועדה ממליצה על התייחסות לבעיה באחת משתי דרכים:
- אפשרות 1: בדיקת סקר לכל תינוק
- אפשרות 2: בדיקה רק לתינוקות שנולדו לאמהות יהודיות השייכות לקבוצת סיכון גבוה כגון: כורדיסטן (Kurdistan), עיראק, אירן, סוריה, לבנון וטורקיה.
יש לשאוף לקבל תוצאות הבדיקה לפני שחרור מבית החולים כדי להסביר להורים את הסכנה האפשרית ודרכי מניעה של עליה פתאומית ברמת הבילירובין. על ידי הזהרת ההורים אנו מקווים להגביר את המודעות לסכנת הצהבת ולזרז את הפניה לבית החולים במקרים בהם מופיעה צהבת חמורה
- בדיקות מעבדה נוספות לתינוק אשר קיימת אצלו צהבת הדורשת טיפול או רמת בילירובין מעל האחוזון ה-95
- ספירת דם עם רטיקולוציטים
- סוג דם אם/תינוק ו-DAT
- G-6-PD אם לא בוצע עד כה
- מדידת בילירובין דרך העור - (TcB) TransCutaneous Bilirubinometry
פותחו מכשירים המסוגלים לבצע הערכת בילירובין בצורה בלתי חודרנית, על ידי מדידת הצבע הצהוב בעור התינוק. בדיקות אלו משקפות בצורה אמינה את רמת הבילירובין בסרום (Serum) או פלזמה (Plasma)[14][15],[16]. יש להתייחס ל- TcB לבדיקת סינון. TcB אינו תחליף לבדיקת דם אך יכול לספק הערכה כללית לגבי רמת הבילירובין. מכיוון שיש מידע מועט על הקורלציה (Correlation) בין TcB ובדיקות בילירובין גבוהות בסרום, ממליצה ה-AAP לבצע בדיקת מעבדה (סרום ו/או פלזמה), במקרים של קריאה מעל 15mg/dL[10].
תכנון שחרור והערכת הסיכון לפיתוח צהבת ביילוד
רוב התינוקות בארץ משתחררים מבית החולים סביב גיל 48 שעות. ישנם בתי חולים בארץ שמשחררים אף מוקדם יותר. מכיוון שבגילאים אלה רמת הבילירובין בדם טרם הגיעה לשיאה[11], ישנה חשיבות רבה בהערכת הסיכון של התינוק לפתח צהבת לאחר השחרור.
בהתאם להצעת ה-AAP[10], הוועדה ממליצה על אחת משתי גישות:
- הערכת גורמי סיכון בשילוב בדיקת בילירובין כאשר מופיעה צהבת הנראית לעין
- הערכת גורמי סיכון בשילוב עם בדיקת בילירובין לכל תינוק לקראת שחרור
אפשר להיעזר במדידת בילירובין TcB. יש לקחת בחשבון שהרמה הנמדדת ב-TcB נמוכה מעט מהרמה הנמדדת בדם.
- בדיקת בילירובין לפני שחרור
- במקרים של ביצוע בדיקת בילירובין, מומלץ לסמן כל בדיקה על עקומת הבילירובין לפי גיל התינוק בשעות (1 Figure)[11]
- ההנחיות בטבלה מספר 3 מתייחסות לבדיקת בילירובין בודדת
- כאשר בוצעו יותר מבדיקת בילירובין אחת - ניתן להתייחס למגמת העקומה בעת ההחלטה
- בכל מקרה מומלץ להעריך כל תינוק לפי גורמי סיכון (ראה טבלה), בשילוב עם בדיקת בילירובין (אם נלקחה) לפי אחוזון
- מומלץ לשקול ביצוע בדיקת בילירובין לפני השחרור לכל תינוק מקבוצות הסיכון הגבוה:
- חוסר באנזים G-6-PD ידוע
- בדיקת DAT חיובי
- שחרור מוקדם לפני גיל 48 שעות
| אחוזון | מעקב |
|---|---|
| פחות מאחוזון 40 | שחרור ממעקב מבית החולים. מומלצת ביקורת קלינית בטיפת חלב או רופא ילדים תוך 3-2 ימים |
| אחוזון 40–75 תינוק בשל ללא גורמי סיכון פגים או גורמי סיכון אחרים |
בדיקה קלינית בטיפת חלב תוך 48 שעות בדיקת בילירובין לפי שיקול קליני בדיקת בילירובין תוך 48 שעות |
| אחוזון 75–95 | בדיקת בילירובין תוך 24 שעות |
| מעל אחוזון 95 | טיפול באור אם מתאים לקריטריונים (ראו המשך). אם לא מתאים לטיפול - לשקול עיכוב שחרור. בדיקת בילירובין חוזרת תוך 6–12 שעות |
אם ישנם גורמי סיכון נוספים, יש לערוך את הבדיקה במועד מוקדם יותר לפי שיקול קליני.
מעקב לאחר השחרור
צהבת עלולה להופיע גם בהיעדר גורמי סיכון, בהיעדר צהבת נראית לעין וכאשר רמת הבילירובין בעת השחרור פחות מאחוזון 75[17]. לכן מומלץ להעריך כל תינוק ותינוק ובוודאי אלו שיונקים, להופעת צהבת 2–3 ימים לאחר השחרור, אצל גורם רפואי כגון: טיפת חלב, רופא משפחה או רופא ילדים.
הנחיות לטיפול באור
- כאשר תינוק נמצא בטיפול באור מומלץ לבצע בדיקות בילירובין לפחות פעמיים ביום או לעיתים קרובות יותר על פי שיקול רפואי
- העקומות המצורפות המראות את רמות הבילירובין בהן מומלץ להתחיל טיפול באור מבוססות על שתי קבוצות תינוקות:
- תינוקות Term או Late preterm
- תינוקת עם גורמי סיכון או העדר גורמי סיכון
- מומלץ לעקוב אחרי רמת הבילירובין לפי עקומת הבילירובין (Figure 1) ולהפסיק הטיפול באור כשהרמה יורדת לאחוזונים 40–75
- בדרך כלל אין צורך בהפסקת ההנקה לתינוק המטופל באור. אם אין תגובה לטיפול באור ניתן להגביר את עוצמת האור על ידי תוספת יחידות אור. השכבת התינוק על מזרן אור או קירוב יחידות האור לתינוק (בתנאי ולא מדובר על יחידת הלוגן שעלולות לגרום לכוויה - ראה הוראות יצרן)
פורסמה עבודה שהעידה על Rebound לרמת בילירובין 15mg/dL או יותר ב-13 אחוזים מתינוקות שטופלו באור[18].
קבוצות בסיכון גבוה ל-Rebound כוללים תינוקות עם בדיקת DAT חיובי, שבוע הריון פחות מ-37 ותחילת טיפול באור בשלושת הימים הראשונים. לכן מומלץ לעקוב אחרי רמות הבילירובין לאחר הפסקת הטיפול באור.
כדי לאפשר מספיק זמן לעליית הבילירובין לאחר הפסקת הטיפול, מומלץ להמתין 12–24 שעות לפני לקיחת הבדיקה. לרוב אין צורך לעכב את התינוק בבית חולים לשם מעקב. אם תחול ירידה ברמת הבילירובין - ניתן לשחרר את התינוק ממעקב. אם רמת הבילירובין עולה במקביל לעקומה - מעקב לפי טבלה מספר 3.
אם העלייה מהירה יותר מהעקומות - מעקב ב-12–24 שעות לפי שיקול קליני.
חידוש טיפול באור: לפי הנחיות בעקומות המצורפות (2 Figure) לפי הגיל החדש של התינוק בזמן ההערכה המחודשת.
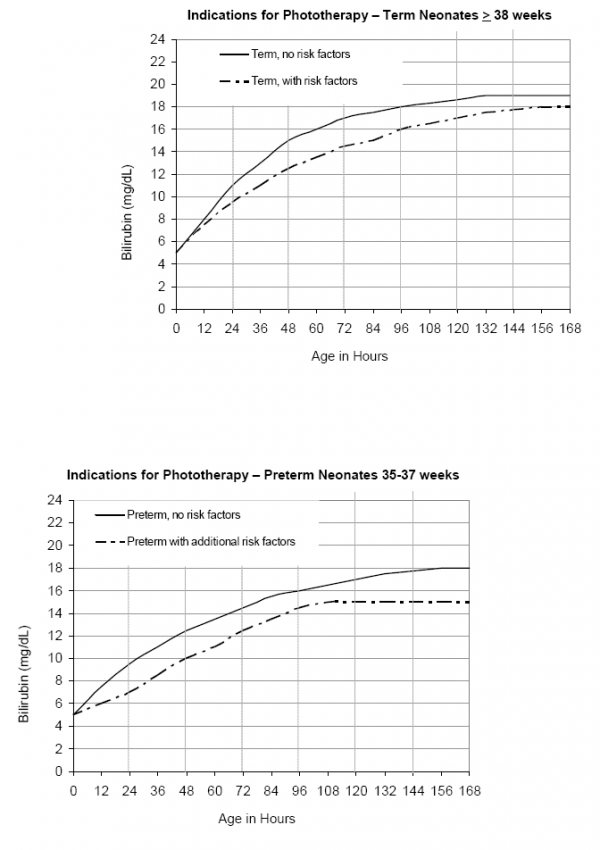
למטרת ההחלטה האם להתחיל טיפול באור, גורמי הסיכון כוללים:
- אי התאמה של סוגי דם עם בדיקת Coombs ישיר חיובי
- חוסר באנזים G-6-PD
- צהבת מוקדמת המופיעה ב-24 השעות הראשונות אחרי הלידה
- עליה מהירה ברמת הבילירובין מעל המצופה מעקומת הבילירובין
- ירידה מהירה בהמוגלובין, המטוכריט ועליה בספירת הרטיקולוציטים
טיפול ב-Intravenous Immune Globulin (IVIG)[10][21]
ניתן לשקול את השימוש ב-IVIG בתינוק עם היפרבילירובינמיה על רקע אימוני (Immune) (בדיקת DAT חיובית ועדות להמוליזה). במקרים של עליה מאוד מהירה ברמת הבילירובין, במיוחד בנוכחות נוגדנים כגון: -Anti C, Anti-D ו-Anti-E ניתן להקדים את מתן IVIG לפי שיקול רפואי (אפשר לשקול שימוש ב-IVIG במצבים של אי התאמת סוגי דם וקומבס שלילי, כאשר קיימת עליה מהירה ברמת הבילירובין או אם אין תגובה לטיפול באור) .
- המלצות לשימוש (מתייחס ל-ABO Incompatibility)
במקרים רבים, במיוחד לתינוקות עם ABO Incompatibility, עליית הבילירובין תיעצר על ידי שימוש בטיפול באור אינטנסיבי. לכן הוועדה ממליצה ניסיון טיפולי של כ-4 שעות טרם מתן ה-IVIG. יש לטפל ב-IVIG אם לאחר הניסיון הטיפולי באור -
- בילוד עד גיל 24 שעות - רמת בילירובין מעל 16mg/dL, או 2–3 מגי פחות מהרמה להחלפת דם
- בילוד מעל 24 שעות - רמת בילירובין מעל 18mg/dl, או 2–3 מגי פחות מהרמה להחלפת דם
מינון: 1.0-0.5gm /Kg/IVIG (Gram/Kilogram) בהזלפה תוך ורידית במשך 3–4 שעות.
החלפת דם
פרט למקרים קיצוניים (לדוגמה רמת בילירובין מעל 25mg/dL) החלפת דם תתבצע לרוב לאחר ניסיון של 3–4 שעות טיפול אור אינטנסיבי. אם לתינוק סימנים לנזק נוירולוגי כתוצאה מהיפרבילירובינמיה יש לבצע החלפת דם ללא דיחוי. מומלץ לבצע את החלפת הדם ביחידה לטיפול נמרץ על ידי רופא בעל ניסיון בפעולה זו. ההמלצות בטבלה מספר 4 מבוססת על המלצות ה-AAP משנת 2004[10].
עקרונות המעקב במרפאה הקהילתית (טיפת חלב או מרפאת קופת חולים)
במרפאות הקהילה מומלץ לבדוק כל תינוק תוך יומיים-ארבעה ימים מיום השחרור מבית החולים. אם ישנם גורמי סיכון אפשר לשקול הקדמת הבדיקה על פי שיקול קליני.
בבדיקה זו יעריך הרופא או אחות:
- אם התפתחה צהבת משמעותית.
לפי הערכה זו קיימות 3 אפשרויות:- תינוקות צהובים במיוחד ישלחו לבדיקת בילירובין
- תינוקות עם צהבת בינונית יוזמנו לביקורת בעוד יום-יומיים
- תינוקות ללא צהבת או עם צהבת מינימלית ישוחררו ויוזמנו למעקב
- הערכת הצלחת ההנקה תבדק על ידי עליה במשקל, מספר חיתולים רטובים ביממה ומספר יציאות רטובות ביממה. תנתן הדרכה לפי הצורך לאם לבי ההנקה. לפי הנחיות ה-AAP לתינוק שמקבל כמות מספקת של חלב אם, ירידה במשקל בימיו הראשונים לא יעלה על 10 אחוזים, יהיו 4–6 חיתולים רטובים ביממה ו-3 יציאות ביממה החל מהיום הרביעי לחיים.
אם אין צהבת משמעותית, קיימת עליה במשקל ומצבו הכללי של התינוק טוב, אפשר לשחררו ולהזמינו לבדיקה שגרתית
בירור ראשוני לתינוק עם צהבת ממושכת (מעל 10–14 יום)
לנוחיות הקוראים, אנו מגישים גישה זו לבירור ראשוני לתינוק עם צהבת ממושכת.
- הערכת אנמנזה (Anamnesis, History) כולל גיל הריון, סוג המזון (הנקה או תחליף חלב) הצלחת יניקה לעליה במשקל, בדיקה פיזיקלית
- סוגי דם, Coombs
- בילירובין ישיר ובלתי ישיר
- תפקודי בלוטת התריס
- בדיקות שתן לכללית ותרבית, וחומרים מחזרים
- לרוב אין צורך בתפקודי כבד, פרט למקרים בהם רמת בילירובין הישיר גבוהה (מעל 20 אחוזים מסך הבילירובין או מעל 2.0 mg/dL)
- אם רמת הבילירובין הישיר גבוהה יש לבצע US (UltraSound) בטן ולבצע בירור לצהבת כולסטתית (Cholestatic)
ביבליוגרפיה
- ↑ Maisels MJ. Epidemiology of neonatal jaundice, in Maisels MJ, Watchko JF, eds. Neonatal jaundice, Harwood Academic Publishers, Amsterdam, 2000: 37-49
- ↑ Wennberg RP, Ahlfors CE, Bhutani VK, Johnson LH, Shapiro SM. Toward understanding kernicterus: a challenge to improve the management of jaundiced newborns. Pediatrics. 2006; 117: 474-485
- ↑ Shapiro SM, Bhutani VK, Johnson L. Hyperbilirubinemia and kernicterus. Clin Perinatal. 2006;33: 387-410
- ↑ Bhutani VK, Johnson LH, Jeffrey Maisels M, Newman TB, Phibbs C, Stark AR, Yeargin-Allsopp M. Kernicterus: epidemiological strategies for its prevention through systems-based approaches. J Perinatol 2004; 24: 650-62
- ↑ Johnson LH, Bhutani VK, Brown AK. System-based approach to management of neonatal jaundice and prevention of kernicterus. J Pediatr. 2002; 140: 396-403
- ↑ Kaplan M, Hammerman C. Understanding and preventing severe neonatal hyperbilirubinemia: is bilirubin neurotoxity really a concern in the developed world? Clin Perinatol. 2004;3: 555-575
- ↑ Maisels MJ, Newman TB. Kernicterus in otherwise healthy, breast-fed term newborns. Pediatrics. 1995; 96: 730-733
- ↑ Bhutani VK, Johnson L. Kernicterus in late preterm infants cared for as term healthy infants. Semin Perinatol. 2006; 30: 89-97
- ↑ American Academy of Pediatrics Practice Parameter. Management of hyperbilirubinemia in the healthy term newborn. Pediatrics. 1994; 94: 558-565
- ↑ 10.0 10.1 10.2 10.3 10.4 10.5 10.6 American Academy of Pediatrics Subcommittee on Hyperbilirubinemia. Clinical Practice Guideline: Management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation. Pediatrics 2004; 114: 297-316
- ↑ 11.0 11.1 11.2 11.3 Bhutani VK, Johnson L, Sivieri EM. Predictive ability of a predischarge hour-specific serum bilirubin for subsequent significant hyperbilirubinemia in healthy term and near-term newborns. Pediatrics. 1999; 103: 6-14
- ↑ Kaplan M, Hammerman C. Glucose-6-phosphate dehydrogenase deficiency: a hidden risk for kernicterus. Semin Perinatal. 2004; 28: 356-364
- ↑ Beutler E. G6PD deficiency. Blood. 1994; 84:3613-3636
- ↑ Maisels MJ. Transcutaneous bilirubinometery. NeoReviews 2006;7: e217-e225
- ↑ Maisels MJ, Ostrea EM Jr, Touch S, Clune SE, Cepeda E, Kring E, Gracey K, Jackson C, Talbot D, Huang R. Evaluation of a new transcutaneous bilirubinometer. Pediatrics. 2004; 113:1628-1635
- ↑ Bertini G, Rubaltelli FF. Non-invasive bilirubinometry in neonatal jaundice. Semin Neonatol. 2002; 7: 129-133
- ↑ Kaplan M, Bromiker R, Schimmel MS, Algur N, Hammerman C. Evaluation of discharge management in the prediction of hyperbilirubinemia: The Jerusalem experience. J Pediatr 2007; 150: 412-417
- ↑ 18.0 18.1 Kaplan M, Kaplan E, Hammerman C, Algur N, Bromiker R, Schimmel MS, Eidelman AI. Post-phototherapy neonatal bilirubin rebound: a potential cause of significant hyperbilirubinaemia.Arch Dis Child. 2006; 91: 31-34
- ↑ Maisels MJ, Kring E. Rebound in serum bilirubin level following intensive phototherapy. Arch Pediatr Adolesc Med. 2002; 156: 669-672
- ↑ Lazar L, Litwin A, Merlob P. Phototherapy for neonatal nonhemolytic hyperbilirubinemia. Analysis of rebound and indications for discontinuing therapy. Clin Pediatr (Phila). 1993; 32: 264-267
- ↑ Hammerman C, Vreman HJ, Kaplan M, Stevenson DK. Intravenous immune globulin in neonatal immune hemolytic disease: does it reduce hemolysis? Acta Paediatr. 1996; 85: 1351-1353
המלצות לקריאה נוספת
- Dennery PA, Seidman DS, Stevenson DK. Neonatal hyperbilirubinemia. N Engl J Med. 2001; 344: 581-590.
- Maisels MJ. Jaundice, in MacDonald MG, Mullett MD, Seshia MMK, eds. Avery's Neonatology: Pathophysiology and management of the newborn. Lippincott Williams and Wilkins, Philadelphia, 2005: 768-846.
- Stevenson DK, Wong RJ, DeSandre GH, Vreman HJ. A primer on neonatal jaundice. Adv Pediatr. 2004; 51: 263-88.
- Vreman HJ, Wong RJ, Stevenson DK. Phototherapy: current methods and future directions. Semin Perinatol. 2004; 28: 326-333.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק