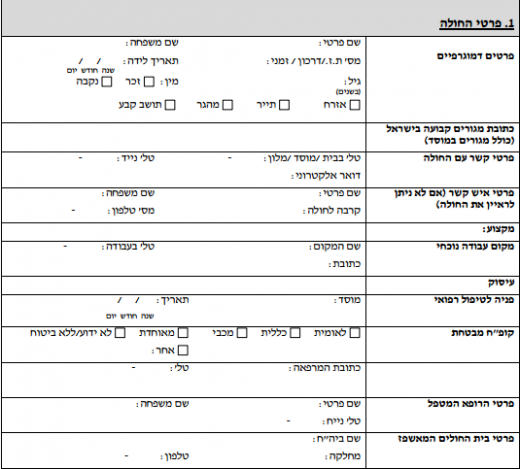
התפרצות מחלת נגיף האבולה במערב אפריקה - אוגוסט 2014 - חוזר משרד הבריאות
הופניתם מהדף התפרצות מחלת נגיף האבולה במערב אפריקה - אוגוסט 2014 לדף הנוכחי.
|
| ||
|---|---|---|
| התפרצות מחלת נגיף האבולה במערב אפריקה - אוגוסט 2014 - עדכון ליום 12 באוגוסט 2014 | ||
| 250px | ||
אחיות עומדות ליד מיטתה של חולת אבולה (זאיר, 1976)
| ||
| תחום | בריאות הציבור | |
| מספר החוזר | 14/2014 | |
| סימוכין | 58002514, 59641814 | |
| תאריך פרסום | 12 באוגוסט 2014 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – אבולה
בהמשך לחוזר ראש שרותי בריאות הציבור מספר 13/14 מיום 7 באוגוסט 2014 בנושא שבנדון (מצורף בהמשך):
- התווספה לאגוס, ניגריה כמי שנוסע אליה מומלץ להימנע, ככל שניתן, מהגעה לטיפול בבית חולים וממגע עם חולים, דמם והפרשותיהם. כמו כן מומלץ להקפיד על היגיינה אישית, ולהימנע ממגע עם בעלי חיים והפרשותיהם, פגרים ואכילת בשר נא.
- לפיכך ההמלצות המעודכנות ליוצאים לחוץ לארץ הן כדלקמן:
- לאור העלייה החדה בתחלואה שדווחה לאחרונה להלן מספר המלצות מעשיות ליוצאים לחוץ לארץ:
- מומלץ להימנע ככל האפשר מנסיעה למדינות בהן המחלה מתפשטת - גיניאה, ליבריה וסיירה לאונה.
- אם בכל זאת נוסעים למדינות בהן המחלה מתפשטת:
- יש להימנע ממגע עם חולים, הפרשותיהם וחפציהם
- יש להקפיד על הגיינה אישית
- יש להימנע ממגע עם בעלי חיים והפרשותיהם, פגרים ואכילת בשר נא
- במידת האפשר רצוי להימנע מביקור במוסדות בריאות. מומלץ להימנע מקבלת שירות בבתי חולים מקומיים במדינות אלו, אלא אם מדובר בבעיה רפואית דחופה
- לנוסעים ללאגוס, ניגריה: מומלץ להימנע ככל שניתן, מהגעה לטיפול בבית חולים וממגע עם חולים, דמם והפרשותיהם. כמו כן מומלץ להקפיד על היגיינה אישית, ולהימנע ממגע עם בעלי חיים והפרשותיהם, פגרים ואכילת בשר נא
- עודכנה ההגדרה למקרה חשוד לאבולה ולרשימת האזורים האנדמיים התווספה לאגוס, ניגריה.
- ההגדרה המעודכנת הינה כדלקמן:
- חום מעל 38.0 מעלות
- וגם:
- שהות במדינה אנדמית או אזור אנדמי (גינאה, סיירה לאונה, ליבריה, לאגוס בניגריה), ב-21 הימים האחרונים לפני תחילת תסמיני המחלה (לגבי לאגוס, ניגריה רק למי שהיה במגע עם חולה חשוד או מאובחן והפרשותיו או למי ששהה בבית חולים)
- נתונים מחשידים במיוחד כוללים היסטוריה של מגע עם חולה ידוע עם אבולה אשפוז או עבודה במתקן רפואי המשמש לטיפול בחולי אבולה, מגע עם גופה של חולה אבולה, מגע עם פגרי בעלי חיים ומגע עם עטלפים. ממצא מחשיד במיוחד הוא סימני דמם (תת לחמיתי, עורי, ממערכת העיכול ועוד אך לרוב החולים אין סימני דמם.
הואילו להעביר עדכון זה לכל הנוגעים בדבר במוסדכם.
בכבוד רב,
פרופ' איתמר גרוטו
ראש שרותי בריאות הציבור
חוזר 13/14
לאור הדיווחים האחרונים של ארגון הבריאות העולמי על התפרצות המחלה הנגרמת על ידי נגיף האבולה במערב אפריקה, מובא להלן עדכון הכולל היקפי התחלואה ומאפייניה, הגדרת המקרה וההנחיות לאבחון וניהול של מקרי תחלואה אפשריים בישראל.
מומלץ להגביר ערנות לתחלואה אפשרית ולהביא בחשבון באבחנה המבדלת מקרים העונים להגדרת המקרה.
רקע אפידמיולוגי ומיקרוביולוגי
המחלה נגרמת על-ידי נגיף השייך למשפחת Filoviridae ואובחנה לראשונה באפריקה בשנת 1976.
סימנים קליניים
מחלת חום עם חולשה קשה, כאבי שרירים, כאבי ראש, כאב גרון, כאב בטן, שלשול והקאה. בחלק מהחולים מתפתחים דימומים פנימיים וחיצוניים, פגיעה כלייתית, כבדית, נוירולוגית וכשל רב-מערכתי. שיעור הקטלניות: 90-40 אחוזים מהמקרים.
תקופת הדגירה
21-2 יום, בדרך כלל 10-8 ימים.
דרכי העברה
המחלה מועברת לאחר מגע ישיר עם חולים (או מתים) לרבות הפרשות ונוזלי גוף (במיוחד בבתי חולים כגון לאחר שימוש במחטים מזוהמים) או לאחר מגע עם הפרשות של בעלי חיים מתים או חיים.
טיפול
טיפול תומך בלבד. בשלב זה אין טיפול או חיסון ספציפי.
המצב הנוכחי
ההתפרצות הנוכחית של מחלת נגיף האבולה החלה בחודש דצמבר 2013 בגיניאה שבמערב אפריקה ולאחר מכן התפשטה במהירות גבוהה יחסית לליבריה ולסיירה-לאונה השכנות. לאחרונה אובחנו מקרים בודדים גם בניגריה. בשבועות האחרונים תוארו מספר מקרים חשודים מיובאים בארצות הברית וערב הסעודית (שם החולה נפטר). המקרה בניגריה גרם גם להדבקה של אנשי צוות רפואי מקומיים.
ההתפרצות היא הקשה ביותר שידועה אי פעם, מבחינת היקף ומשך.
- נכון למועד הפצת עדכון זה דווח על כ-1,000 חולים מאומתים ב-3 מדינות
- גיניאה, ליבריה וסיירה-לאונה; מתוכם למעלה מ-600 חולים נפטרו עד כה (שיעור קטלניות של כ-60 אחוזים).
דווח על אשכולות (Clusters) של חולים:
- במוסדות רפואיים - המיוחסים לפגמים וחוסר הקפדה על אמצעי מניעת זיהומים ובידוד מתאימים
- בקהילה - בשל מנהגים דתיים במהלך לוויות הכרוכים במגע אינטנסיבי עם גופות הנפטרים, הפרשותיהם וחפציהם
מדובר בתרחיש אפידמיולוגי דינמי ועל כן משרד הבריאות עוקב אחר הנתונים המתפרסמים בעולם ונמצא בקשר עם כלל הגורמים הרלוונטיים, לרבות ארגון הבריאות העולמי, המרכזים לבקרת מחלות בארצות הברית ובאירופה.
היסטוריה
המחלה התגלתה לראשונה ב-1976 בהתפרצות שארעה בקונגו, ליד נהר האבולה. לאחר מכן היו התפרצויות נוספות באופן ספוראדי באפריקה (כגון בזאיר וגבון).
בניתוח גנטי של הנגיף יש התאמה של 97 אחוזים לנגיף האבולה (Species Zaire ebolavirus) אשר דווח בפעם האחרונה בגבון וברפובליקה הדמוקרטית של קונגו.
לאור העלייה החדה בתחלואה שדווחה לאחרונה להלן מספר המלצות מעשיות ליוצאים לחוץ לארץ
מומלץ להימנע ככל האפשר מנסיעה למדינות בהן המחלה מתפשטת: גיניאה, ליבריה וסיירה לאונה.
אם בכל זאת נוסעים למדינות בהן המחלה מתפשטת
- יש להימנע ממגע עם חולים, הפרשותיהם וחפציהם
- יש להקפיד על הגיינה אישית
- יש להימנע ממגע עם בעלי חיים והפרשותיהם, פגרים, ואפילו אכילת בשר
- במידת האפשר רצוי להימנע מביקור במוסדות בריאות. מומלץ להימנע מקבלת שירות בבתי חולים מקומיים במדינות אלו, אלא אם מדובר בבעיה רפואית דחופה
לאחר החזרה לישראל
אם מופיעה מחלת חום מעל 38 מעלות תוך 21 ימים לאחר החזרה לישראל ממדינות אנדמיות (גיניאה, ליבריה וסיירה לאונה), יש לפנות באופן מיידי לחדר מיון בבית חולים ולהודיע כי הופיע חום לאחר שהות במדינה נגועה באבולה. יש לפנות בתקופה זו בשל מחלת חום לטיפול רפואי רק למיון. יש להודיע מיד בכניסה לבית החולים על נסיבות המקרה כדי לקבל הנחיות מיגון מתאימות.
הנחיות למוסדות רפואיים
כללי
- יש להגביר מודעות למניעה ובקרת זיהומים כדי לזהות מוקדם מקרים חשודים, ולמנוע התפשטות אפשרית של הנגיף. יש לשים לב שלא תמיד ניתן לזהות חולים מוקדם כי התסמינים יכולים להיות קלים ולא ספציפיים. מסיבה זו, חשוב להקפיד על אמצעי זהירות שגרתיים (כמפורט בחוזר מנהל רפואה 10/2010) בכלל החולים ובכל עת ללא תלות באבחנה. אמצעים אלו יעילים מאד בהגנה על הצוות המטפל גם מפני אבולה
- זיהוי מקרה חשוד: התראה למיונים ולכלל הצוות לגבי אפשרות של אבולה והגדרת המקרה כמפורט מטה
- כאשר עולה חשד לאבולה יש לנקוט באמצעי זהירות מוגברים על מנת למנוע העברת הנגיף לצוות המטפל ולאחרים. אמצעי הזהירות מינימליים כוללים בידוד טיפתי ומגע ובידוד אוויר בפעילויות יוצרות תרסיס (אירוסול). בשל הסיכון הגבוה הקשור במחלה זו, בחרנו להחמיר ולהורות על בידוד אויר ומגע בכלל המקרים החשודים על מנת למנוע טעות
- כל מוסד יפרסם עדכון התראות לחדרי המיון השונים, ולכלל הצוות הרפואי על פי עדכוני משרד הבריאות בנושא
איתור מטופל העונה להגדרת מקרה
- פניה טלפונית למיון:
- בכל משמרת ימונה רופא שיענה לפניות בנושא חשד לאבולה. כל חולה המטלפן ומודיע על מחלת חום ואשר ביקר ב-21 הימים האחרונים במדינה נגועה יונחה להגיע לבדיקה במיון
- ההנחיה תכלול כיצד להגיע למיון תוך מזעור הסכנה לסובבים (כולל כיסוי פנים, המנעות משימוש בתחבורה ציבורית), פגישת איש צוות ממוגן קודם לכניסה למיון, והגעה ישירות לאזור מבודד במיון שיוגדר מראש
- הגעת חולה ללא הודעה מראש:
- איתור ראשוני בדלפק הקבלה למיון: יוצבו שלטים המנחים את המטופלים ששהו במדינה נגועה ב-21 הימים האחרונים ועם מחלת חום לדווח מיידית לפקידת הקבלה על הגעתם מאזור נגוע באבולה
- פקידת הקבלה: תנחה מיידית את הפונה לחבוש מסיכה כירורגית ולהמתין באזור מרוחק מאחרים. במידה ולמטופל יש מלווים יתמגנו במסיכת 95-N. יש להחזיק מספר מסיכות בעמדת הקבלה לצורך זה
- משרד הקבלה ידווח מיידית על האירוע לצוות הרפואי במיון שיצא ממוגן במסכה 95-N, מגן פנים/עיניים, חלוק וכפפות אל המטופל בכדי לבצע תשאול קצר, ולהחליט האם נדרש בידוד
- איתור של חולה המטופל כבר במיון או בבית החולים: החולה יחבוש מיידית מסיכה כירורגית (אם מצבו הרפואי מאפשר), הצוות יתמגן כנדרש, ויעבירו מידית לחדר בידוד מתאים
- איתור ראשוני בדלפק הקבלה למיון: יוצבו שלטים המנחים את המטופלים ששהו במדינה נגועה ב-21 הימים האחרונים ועם מחלת חום לדווח מיידית לפקידת הקבלה על הגעתם מאזור נגוע באבולה
ניהול מקרה חשוד
יש להגביל למינימום הנדרש את מספר אנשי הצוות המטפלים בחולה. על הרופא המטפל להחליט במהירות אם המטופל עונה להגדרת המקרה "חשוד לאבולה". במידה וחשוד ינקטו הפעולות הבאות:
- רופא והאחות האחראיים ימנו צוות מטפל ורק הוא ייטפל במטופל. הצוות יתמגן באופן מלא (מסיכה 95-N, סרבל חד פעמי, כובע, כפפות, ערדליים ומגן פנים או משקפי מגן). אין להשתמש בביגוד חדיר לנוזלים. בעת ביצוע פעולות עם סיכון מוגבר לחשיפה להפרשות ודם, כולל שימוש במחטים, טיפול בדימום, בהקאה, בהחלפת מצעים שזוהמו וכיוצא בזה - יש להשתמש בשתי זוגות כפפות
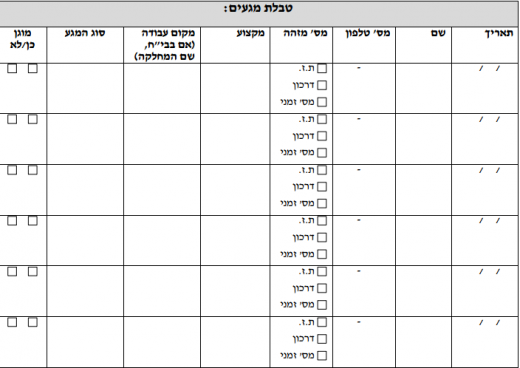
- המטופל יועבר לחדר בודד עם לחץ שלילי בתנאי בידוד מגע + אוויר. רצוי להשתמש בחדר עם מבואה, ובמקרה שאין חדר כזה יש ליצור מבואה פונקציונלית להסרת הלבוש. על חדר הבידוד להימצא בהשגחה מלאה על מנת לפקח על כניסה ויציאה מהחדר, רק בהתאם להנחיות. יפתח טופס מגעים וכל אדם הבא במגע ישיר או לא ישיר עם המטופל יירשם בסמוך לכניסה לחדר (ראו נספח מספר 3)
- יש להגביל את מספר המבקרים שיהיו במגע עם החולה, ולהתיר ביקורים רק בתנאים בטוחים. מבקרים יתמגנו כמו אנשי הצוות. היחידה למניעת זיהומים תבצע רישום ומעקב אחר כל איש צוות ומבקר שבא במגע עם החולה. יש להנחות את כלל העובדים והמבקרים הבאים במגע עם החולה לדווח מידית על כל סימן מחלה
- החולה יטופל עד כמה שניתן רק בחדר הבידוד
- לאחר השלמת צעדים אלו, בכל מקרה חשוד יש להתייעץ עם מומחה למחלות זיהומיות במטרה לקבוע אם המטופל עומד בהגדרת המקרה העדכנית. במקרה של ספק, יש להתייעץ מיידית לגבי הקביעה עם רופא מחוז
- לאחר שמוצו כל אמצעי מניעת הזיהומים הנדרשים, יש לחתור לאבחנה וטיפול במחלות נוספות באבחנה המבדלת של החולה. יש להתייחס במיוחד למחלות מסוכנות או שכיחות במטיילים חוזרים מאפריקה שהתבטאותן יכולה להיות דומה, כולל: מלריה, זיהום מנינגוקוקלי, טיפואיד, זיהום ריקציאלי, הפטיטיס A, דיזנטריה, לפטוספירוזיס ועוד. את הבירור המעבדתי יש לבצע בזהירות תוך יידוע המעבדה על החשד לאבולה (ראו הנחייה בהמשך המסמך)
- באם לדעת כונן מחלות זיהומיות המטופל עומד בהגדרות המקרה תועבר הודעה מיידית לרופא/ה המחוז/ית של משרד הבריאות, הנהלת בית החולים, והמערך למניעת זיהומים במוסד
- נטילת דגימות קליניות לאבחנה של זיהום באבולה (ראה הנחייה בהמשך המסמך). יש למזער משלוח בדיקות מחשוד, ולטפל בבדיקות על פי נהלי SARS (Severe Acute Respiratory Syndrome) משנת 2003 (מצורף בזאת קישור). בתי חולים ומוסדות רפואיים מתבקשים לרענן את נוהל ה-SARS המוסדי. אסור לשלוח בדיקות מחשוד במערכת פניאומטית, אלא רק בהעברה ידנית על ידי איש צוות ממוגן
- הטיפול בחולה עם זיהום באבולה הינו תומך בלבד בהעדר טיפול תרופתי או חיסון מוכחים בשלב זה
- ניקיון חדר בו שהה חשוד, או ציוד שהיה במגע עם החשוד או הפרשותיו יתבצע על פי "נוהל מחלה מדבקת נשימתית חריגה"
- לאחר סיום הטיפול בחולה כל ציוד המיגון יוסר באופן בטיחותי (כפפות בשלב ראשון, הסרה ללא מגע ישיר עם הפנים) ולאחר מכן, יחטא העובד את ידיו
- פינוי הפסולת מזוהמת והכביסה - כפסולת ביולוגית מזוהמת. המערך למניעת זיהומים יוודא כי מתבצע באופן בטיחותי
- ניקיון סביבתי חשוב למניעת העברת המחלה. צוות ניקוי, ממוגן בהתאם להנחיות מעלה, ובדגש על עמידות בגדי המיגון בפני חדירת נוזלים, יבצע ניקוי וחיטוי סביבתי
הנחיות לצוות המטפל בחשוד
- יש למזער את מספר אנשי הצוות המטפלים בחולה - החולה יטופל על ידי אחות ורופא קבועים ככל שניתן
- הצוות ממוגן בסרבל (לא חדיר לנוזלים), ערדליים מסכת N95 ומגן פנים (או משקפי מגן), כפפות
- יש לעטות כפפות כפולות לפני מגע עם דם, הפרשות או חפצים חדים
- לא יעשה שימוש בציוד "אישי" של הצוות המטפל כולל סטטוסקופ, עט, או טלפון סלולרי. חדר הבידוד יצויד במד לחץ דם אישי, מד חום, סטטוסקופ לכל חולה
- בתוך חדר הבידוד יוצב ציוד לטיפול בסביבה הכולל:
- פח לפסולת חדה
- פח לפסולת זיהומית
- שקיות Biohazard גדולות וקטנות
- אוגר כביסה סגור
- אלכוהול
- כפפות
- תמיסת NaDCC בריכוז 1000 PPM (Parts Per Million)
- בגרגרי NaDCC לטיפול בשפך
- ציוד לניקוי כולל מטליות חד פעמיות, דליים ומגב
- ציוד לשימוש הצוות הכולל לפחות:
- סטטוסקופ
- מד לחץ דם
- מד חום
- מבחנות וציוד ללקיחת בדיקות דם כולל אלכוהול לחיטוי וספוגיות
- טפסים להזמנת בדיקות שונות
- כלי כתיבה
- בכניסה לכל חדר בידוד, יוצב ציוד למניעת זיהומים צולבים הכולל:
- סרבל חד פעמי
- ערדליים, כובע, מגן פנים
- מסכות 95N
- אלכוהול
- כפפות
- שקיות Biohazard גדולות וקטנות
- פח לפסולת זיהומית
- הפסולת והכביסה, יארזו בשקיות ניילון, תסומן בבירור ותפונה מהמחלקה בצורה ממוגנת.
- כביסה או פסולת תיאסף אך ורק בשקיות ופחי מחטים סגורים ומסומנים היטב
- כביסה תרוכז בחדר נפרד באזור המכבסות. החדר ישולט ויינעל
- פסולת מזוהמת תרוכז במכולה נפרדת
חיטוי במעבדה
יש להקפיד על רחיצת ידיים לאחר כל מגע במשטח, חפץ או דגימה ביולוגית. את הידיים יש לרחוץ היטב בספטל סקראב. משטחי עבודה (כולל מנדף ביולוגי) וחפצים שלא ניזוקים מאקונומיקה יש לחטא בתמיסת אקונומיקה של 1 אחוז. חפצים אחרים יש להשרות או לנקות בתמיסת אלכוהול 70 אחוזים (למשל אלכוהול/כלורוהקסידין). משקפי מגן יש להשרות באלכוהול 70 אחוזים למשך 10 דקות.
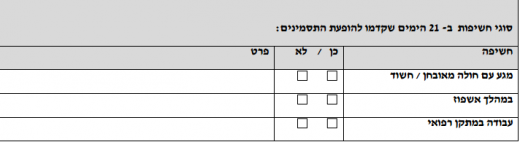
הגדרת מקרה
מקרה חשוד לזיהום באבולה
- חום מעל 38.0 מעלות
- וגם:
- שהות במדינה אנדמית (גינאה, סיירה לאונה, ליבריה) ב-21 הימים האחרונים לפני תחילת תסמיני המחלה
נתונים מחשידים במיוחד כוללים היסטוריה של מגע עם חולה ידוע עם אבולה, אשפוז או עבודה במתקן רפואי המשמש לטיפול בחולי אבולה, מגע עם גופה של חולה אבולה, מגע עם פגרי בעלי חיים ומגע עם עטלפים. ממצא מחשיד במיוחד הוא סימני דמם (תת לחמיתי, עורי, ממערכת העיכול ועוד), אך לרוב החולים אין סימני דמם.
מקרה מאומת
ממצא מעבדתי חיובי לזיהום באבולה.
טיפול בדגימות דם ואחרות בחולה חשוד לזיהום באבולה
- דגימות דם או נוזלי גוף אחרים מהוות סיכון פוטנציאלי לעובדי המעבדה, בעיקר במגע ישיר, בדקירה ובחשיפה לאירוסולים
- דגימות מחולה חשוד יסומנו במדבקות Biohazard ויועברו באריזה כפולה (מיכל עם מכסה מתברג ושקית אטומה). אין להשתמש במערכת הפנאומטית
- עובדי מעבדה ינקטו בזהירות יתרה בטיפול בדגימות אלו. העבודה תהיה עם כפפות בכל זמן
- פעולות עם פוטנציאל ליצירת ארוסולים יבוצעו בתוך מנדף ביולוגי (הוצאת טיפת דם ממזרק סודיום הפרין - "דם לגזים", פתיחה ידנית של מבחנות, ערבוב, פיפטציה, שאיבה או כל מניפולציה משמעותית אחרת של נוזלי גוף). יש להמתין 5 דקות לאחר פעולה כזו לפני הוצאת הדגימה מהמנדף בתוך מנשא יציב)
- צנטריפוגציה של מבחנות דם או שתן תתבצע עם מבחנות פקוקות ובתוך מנשא עם פקק אוטם (Contained centrifuge). לאחר סיום הצנטריפוגציה יש להמתין 5 דקות עד לפתיחתה (על מנת לאפשר לאוירוסולים שנוצרו לשקוע). במידה שמכשיר הצנטריפוגה כולל רוטורים פקוקים, הניתנים לפירוק ונשיאה בקלות - יש להעבירם כמו שהם לתוך מנדף ביולוגי ולפתוח אותם בתוכו. במידה שלא - יש לפתוח את המכשיר ולהעביר את המבחנות בזהירות לתוך מנשא יציב
העברת דגימות לאבחנת זיהום באבולה מחולה חשוד
- יש לקחת את הדגימות הבאות: 2 מבחנות דם מלא עם ציטראט (מבחנת קרישת דם, פקק כחול), 2 מבחנות סרום (פקק צהוב)
- הדגימות יועברו למעבדה המיקרוביולוגית בבית החולים וייארזו באריזה משולשת בטיחותית. את הדגימות יש לשמור בקירור (אין להקפיא). העברת הדגימות תהיה בקירור (צידנית עם קרח)
- העברת הדגימות תתבצע בתיאום עם מנהל היחידה למחלות זיהומיות, מנהל בית החולים ולשכת הבריאות המחוזית ולאחר אישור משרד הבריאות
- היעד להעברת הדגימות יהיה על פי החלטת משרד הבריאות
דיווח למשרד הבריאות
- יש לדווח מידית באמצעות טלפון על כל מקרה חשוד לרופא המחוזי של משרד הבריאות
- רופא המחוז ידווח טלפונית באופן מידי למנהלת האגף לאפידמיולוגיה ולראש שירותי בריאות הציבור
- ניהול מקרה חשוד ינוהל באופן מרכזי על ידי מטה שירותי בריאות הציבור
- הודעות לתקשורת תופצנה אך ורק באמצעות דוברות משרד הבריאות
קביעת מקום הטיפול בחולים
- חולים יטופלו בבית חולים שיכול לספק תנאי בידוד מתאימים ולצוות יש הכשרה ומיומנות מתאימים
- החלטה על העברה של חולה לבית חולים אחר תתקבל במידת הצורך במסגרת ניהול המקרה על ידי הנהלת משרד הבריאות
- העברת החולה לבית חולים ובין בתי חולים תתבצע באמצעות אלונקה להובלת נפגעים מזוהמים בהתאם לנוהל "התמודדות עם אירוע ביולוגי חריג - השעות הראשונות, משרד הבריאות, האגף לשעת חירום, אוגוסט 2008"
חקירה אפידמיולוגית ומעקב אחר החולה ומגעיו
חקירה אפידמיולוגית של מקרים העונים להגדרת מקרה זמנית תתבצע על פי הנחיות שיפיץ האגף לאפידמיולוגיה במשרד הבריאות (טופס חקירה מצורף כנספח מספר 2 לחוזר)
- יבוצע מעקב קליני הדוק למשך 21 ימים אחר מגעים קרובים של חולים (בני משפחה, צוות רפואי מטפל או כל גורם אחר העונה להגדרת ארגון הבריאות העולמי) - באחריות לשכות הבריאות
- ניתן לפנות בשאלות פרטניות לגבי בידוד חולים ומניעת זיהומים ללשכת הבריאות המחוזית
הנחיות נוספות תועברנה בהתאם לצורך כתלות בהתפתחות האירוע בזירה הבין-לאומית ו/או הופעת מקרים בישראל.
בכבוד רב,
פרופ׳ איתמר גרוטו,
ראש שרותי בריאות הציבור.
נספחים
נספח 1 - הוראות לבישת והסרת אמצעי מיגון
לבישת אמצעי מיגון
הכניסה לחדר תהיה רק לאחר:
- קבלת אישור מאחות אחראית המחלקה
- רישום פרטים בטופס המיועד לכך (תלוי על דלת החדר)
- הסרת תכשיטים וחיטוי ידיים בתמיסת אלכוהול (ספטול)
- לבישת פריטים לפי הסדר הבא:
- סרבל חד פעמי, לחלופין חלוק, מכנסיים וכובע ח. פעמיים - לא חדירים לנוזלים
- מסיכה בסטנדרט 95-N אטומה היטב
- מגן פנים או משקף מגן
- כיסוי נעליים
- חיטוי ידיים
- זוג כפפות
הסרת אמצעי מיגון
- השלכת אמצעי מיגון לפח ייעודי הנמצא בחדר בסדר הבא:
- סרבל/חלוק + מכנסיים חד פעמי
- כיסויי נעליים
- כפפות
- רחצת הידיים בספטלסקרב
- השלכת מגן הפנים לפח
- יציאה מהחדר
- הסרת המסכה והשלכתה לפח אשפה ייעודי הנמצא מחוץ לחדר
- חיטוי ידיים באלכוהול 70 אחוזים + כלורהקסדין 0.5 אחוז
נספח מספר 2 - שאלון חקירה אפידמיולוגית - אבולה
תודה על מילוי השאלון.
יש לשלוח את השאלון המלא והמסמכים הנלווים אל האגף לאפידמיולוגיה, שירותי בריאות הציבור, רחוב ירמיהו 39, משרד הבריאות ירושלים באמצעות הדואר האלקטרוני כמסמך סרוק לכתובת: epidemdiv@moh.health.gov.il או לפקס: 02-5655950
נספח מספר 3 ־ טופס מגעים
ביבליוגרפיה
- WHO. Interim infection control recommendations for care of patients with suspected or confirmed filovirus (Ebola, Marburg) haemorrhagic fever. March 2008. Available online at: http://www.who.int/csr/bioriskreduction/interim_recommendations_filovirus.pdf?ua=1
- Raabe VN, et al. Infection control during filoviral hemorrhagic fever outbreaks. J Glob Infect Dis 2012;4(1):69-74
- Bausch DG, et al. Assessment of the risk of Ebola virus transmission from bodily fluids and fomites. J Infect Dis 2007;196(supp 2):s142-7
- CDC. Outbreak of Ebola in Guinea, Liberia, and Sierra Leone.Update Aug 4, 2014. Available online at http://www.cdc.gov/vhf/ebola/outbreaks/guinea/index.html
- Health Alert Network (HAN), CDC. Guidelines for evaluation of US patients
suspected of having Ebola virus disease. Aug 1, 2014. Available online at: http://emergency.cdc.gov/han/han00364.asp
- CDC. Infection prevention and control recommendations for hospitalized patients with known or suspected Ebola hemorrhagic fever in US hospitals. Aug 1, 2014. Avaiable online at: http://www.cdc.gov/vhf/ebola/hcp/infection-prevention-and-control-recommendations.html
- Baize S, et al. Emergence of Zaire Ebola virus disease in Guinea - preliminary report. NEJM 2014;Apr 16 [Epub ahead of print]


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק