טיפול באבנים שנותרו בדרכי המרה - Management of retained stones in the biliary tract
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של כיס המרה ודרכי המרה | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – אבני מרה
ב-10% מהחולים שבוצעו בהם אקספלורציות של דרכי המרה יימצאו אבנים שנותרו. אפשר לסווגן לשתי קבוצות:
- אבנים שנשכחו או אבנים מושהות (Retain stones). אלה נחלקות לשני סוגים:
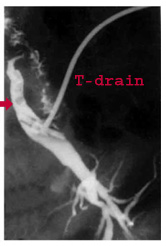
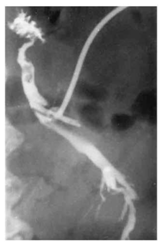
- אבנים שלא זוהו באקספלורציה של הכולדוכוס ולכן לא הוצאו. אבנים אלה ניתן לראות בכולאנגיוגרפיה דרך נקז-ד המתבצעת ביום השמיני-העשירי שלאחר הניתוח, גם אם לא תיראה תמונה קלינית חסימתית (תצלום 38.8)
- אבנים שזוהו בניתוח הראשון, כגון Impacted stones, בפפילה, שהוצאתן כרוכה בפעולות טכניות מסובכות, ולכן לא הוצאו
- אבנים חוזרות, או אלה שנוצרו מחדש חודשים או שנים לאחר הניתוח הראשון, ואשר לא היו לפני כן. בחולים אלה תימצא מרה ליטוגנית מאוד בעלת רמות כולסטרול גבוהות. אבנים ראשוניות הן לרוב אובליות, רכות, שבירות ויוצרות חול או בוץ ביליארי. אבנים חדשות בחולים אלה נוטות להתפתח שוב לאחר הסרת אבנים כירורגית
| תצלום 38.8: אבנים שנשכחו בצינור המרה המשותף. הליקויים הנראים בצינור המרה המרוחק הם אבנים שנשכחו (חץ). | |
טיפול לא-ניתוחי באבנים בדרכי המרה
בעיית האבנים המושהות (Retained stones) בדרכי המרה לאחר סיקור של צינור המרה המשותף עדיין שכיחה למדי למרות השיפור בשיטות השונות בעת הניתוח, כגון הכולאנגיוגרפיה והכולדוכוסקופיה.
שכיחות האבנים בדרכי מרה בחולים שבוצעה בהם כריתת המרירה נעה בין 7% ל- 15%, ושכיחות האבנים המושהות בצינור המרה המשותף לאחר סיקור דרכי מרה בתקופה המוקדמת שלאחר הניתוח נעה בין 2% ל- 5%.
אבנים מושהות והיווצרות מחודשת של אבנים בדרכי המרה נצפות ב- 2.9-6% מהחולים שבוצע בהם ניתוח חוזר בדרכי מרה. זאת ועוד, ניתוח חוזר בדרכי המרה כרוך בשיעור תמותה של 1.8-5% ובתחלואה של עד 16%. נתונים אלה והקושי שבניתוח חוזר הביאו לפיתוח שיטות לא-ניתוחיות מקבילות לטיפול באבני מרה מושהות הכוללות המסה כימית, שליפת אבנים באמצעות מכשירים מיוחדים דרך הנהור של T-tube, ספינקטרוטומיה אנדוסקופית וליתוטריפסיה (ריסוק אבנים) על סוגיה השונים.
- הזלפת ממיסים דרך ה- T-tube
- הזלפת תמיסת מלח פיזיולוגית וHeparin יעילה רק ב- 20%-50% מהמקרים. הHeparin, בעל המטען השלילי, נספח למיצלות במרה, המכילות מלחי מרה, לציטין וכולסטרול ומעלה את מטענן השלילי. כאשר פוטנציאל שטח החלקיקים בנוזל המרה שלילי (יותר מ- 15 מיליוולט), הם אינם מתגבשים בגלל הדחייה החשמלית ביניהם. כך, על-ידי מניעת התגבשות המיצלות, מסייע הHeparin בהמסת הקולואיד. בנוסף, מגביר הHeparin את קליטת הכולסטרול במיצלות. Heparin מוזלף בקצב של 25,000 יחידות/250 מ"ל/8 שעות. כיום הHeparin אינו מקובל כממיס אבני מרה לנוכח סקרים אחרונים, המצביעים על חוסר יעילות בהמסת אבני כולסטרול.
- הזלפת מלח מרה, כגון סודיום כולאט, דרך T-tube עשויה להיות יעילה בהמסת אבני כולסטרול ב- 68-80% מהחולים. עלייה בריכוזי האנזימים בכבד נצפית ב- 7% מהמקרים; חום ב- 5%, כולאנגיטיס ב- 2% ודלקת הלבלב ב- 2%. יתר על כן, הזלפת חומר זה דרך נקזים מלעוריים תוך-כבדיים עלולה לפגוע באפיתל של צינוריות המרה ולגרום לחדירת חיידקים למחזור הדם ולאלח-דם. התמיסה מוזלפת בקצב של 30 מ"ל בשעה, במינון של 15-20 גרם סודיום כולאט בתוך 1,000 מ"ל תמיסת מלח פיזיולוגית, בהקפדה שהלחץ בדרכי המרה לא יהיה גבוה מ- 20 ס"מ מים. משך הטיפול הממוצע כ- 10 ימים.
- מונואוקטנואין (glyceryl 1 monoctanoate) (אסטר של חומצה קפרילית וגליצרול) הוא ממיס אבני כולסטרול, שבתנאי מבחנה נחשב ממיס מהיר פי 2.5 מאשר הסודיום כולאט. הוא מופק משמן תמרים והכנתו זולה. החומר קשה-תחלוב (אמולסיפיקציה) במים או בנוזל מרתי. דיווחים ראשונים על יעילותו הגדולה (70-80%) בהמסת אבני מרה מושהות על-ידי הזלפתו דרך T-tube (באמצעות משאבה ומזרק בקצב של 2-4 מ"ל/שעה, במשך 10-13 יום) ועל מיעוט תופעות הלוואי הובילו לסקר מבוקר יותר על השימוש בו ב- 340 חולים בשיעור יעילות של 26% בהמסה מלאה של אבנים ובשיעור יעילות כוללני (כולל הקטנת ממדי האבנים) של 54%. שיעור תופעות הלוואי בסקר זה הגיע ל- 67%. תופעת הלוואי השכיחה ביותר היתה כאבי בטן ובמידת שכיחות נמוכה יותר בחילות, הקאות ושלשולים. תופעות לוואי חמורות אירעו ב- 5% מהמקרים וכללו דמם מכיב התריסריון, דלקת לבלב חדה, צהבת חסימתית עקב לכידת אבן בפפילה, חמצת מטבולית בחולים בצמקת הכבד, תגובה אנאפילקטואידית, אלח-דם וליקופניה.
- מתיל-טרט-בוטיל-אתר (MTBE) — בניגוד לאתר הדיאתילי, המשמש לאלחוש, אתר זה נותר נוזלי בטמפרטורת הגוף. בתכונותיו האחרות (דליקות ונרקוטיות) הוא דומה לאתר הדיאתילי. חומר זה הוא ממיס יעיל של אבני כולסטרול במרירה, כשהוא מוזלף למרירה דרך צנתר מלעורי, וגם תואר כממיס יעיל של אבני כולסטרול בדרכי המרה במתן דרך צנתר נאזו-ביליארי (בכמות כוללת של 8-20 מ"ל, במשך 4 שעות, כשבכל 30 דקות נשאבת מרה וניתנים 2-5 מ"ל MTBE). 90% מהחומר המוזלף מופרש בנשימה ורק כמות קטנה ממנו הופכת בתהליך חילוף החומרים למתאנול ולפורמאט. החומר אינו ממיס אבני סידן בילירובינאט, ועקב תכונותיו המרדימות והבחילות שהוא גורם, אין לתתו במינונים גבוהים ולזמן ממושך. חסרונו של חומר זה בהיותו ממיס אורגני חזק, הממיס T-tube, ולכן אין לתתו דרך T-tube (אפשר לתת אותו דרך צנתרים העשויים פוליאתילן העמיד להמסה ב- MTBE.
- Edetic acid (EDTA) - 40-60% מהאבנים החוזרות בדרכי המרה לאחר כריתת המרירה הן אבני סידן בילירובינאט, העמידות להמסה בתמיסות מלחי מרה, מונואוקטנואין ו- MTBE. אבנים אלו מכילות גם 10-20% כולסטרול (באבני כולסטרול יותר מ- 70% מהאבן מכילה כולסטרול), ברזל, אבץ, ומוקופוליסאכארידים. תמיסת EDTA1% הופכת את הסידן בילירובינאט הבלתי מסיס לנתרן-בילירובינאט מסיס במים, וכך מתמוססת האבן. תהליך זה מואץ בסביבה בסיסית. בתנאי מבחנה, אבנים אלו מומסות על-ידי EDTA בתוך 30-60 שעות. התמיסה מוזלפת בקצב של 10-20 מ"ל בשעה, ופחות מ- 5% מהכמות המוזלפת לדרכי המרה נספגת במערכת העיכול. הזלפת תמיסה זו בשילוב תמיסת מונואוקטנואין (GMOC) או תמיסת מלחי מרה דרך נקזים נאזו-ביליאריים מביאה להמסה מלאה של האבנים ב- 30% מהחולים, ולהמסה חלקית ב- 40% נוספים ב- 12 ימי טיפול.
- שליפה מכשירנית של אבנים מדרכי מרה בדרך מלעורית (דרך ה- T-tube). שליפה זו מבוצעת לאחר הבשלת מסלול ה- T-tube (כ- 6 שבועות לאחר הניתוח) ומופעלת באמצעות צנתר הניתן לניווט וסל לשליפת האבן המונחים לכיוון האבן בתוך דרכי המרה בעזרת שיקוף. שליפה זו נקראת כיום שיטת Burhenne. להפעלתה ביעילות, ה- T-tube צריך להיות בקוטר של יותר מ- 14F והמסלול לא מפותל או קדמי. שיטה זו תוארה עד כה בכ- 2,000 חולים, בשיעור הצלחה של 78%-96%, וסיבוכים חמורים (כולאנגיטיס, דלקת הלבלב והתנקבות המסלול) בכ- 3.5% מהחולים. שיעור התמותה - 0.1%.
- כולדוכוסקופיה דרך נתיב ה-T-tube - שיטה זו תוארה בעיקר בדיווחים ממזרח אסיה בשיעורי הצלחה של 96%, כולל כמה ניסיונות חוזרים. הניסיון המערבי ביישום שיטה זו מוגבל יותר, ושיעור הסיבוכים החמורים הוא כ- 4% (כולל דימום והתנקבות דרכי מרה תוך-וחוץ-כבדיות). שיטת השליפה דרך T-tube מחייבת אלחוש כללי ב- 5.4% מהמקרים (בגלל הצורך בהרחבת הנתיב). תסמינים ביליאריים קליניים נצפו ב- 18% מהחולים עם T-tube בעת תקופת ההמתנה להבשלת הנתיב. כמו כן, בתקופת מעקב ממוצעת של 3 שנים לאחר הפעולות, דווח על מקרי מוות כתוצאה ממחלת דרכי המרה והפרעה בדרכי מרה, בקבוצה שבה בוצעה שליפה מלעורית "מוצלחת" דרך ה-T-tube.
- ספינקטרוטומיה אנדוסקופית ושליפת האבנים מדרכי המרה: בשיטה זו נשלפות האבנים באמצעות צנתר בלון או סל המוחדרים לדרכי המרה באמצעות הדואודנוסקופ. שיטה זו מקובלת כיעילה ובטוחה בטיפול באבנים בדרכי המרה ומאופיינת בהצלחת פינוי דרכי מרה מאבנים כדי 85-94%.
- שיטות ריסוק האבנים (ליתוטריפסיה): ייתכן קושי בשליפתן של אבנים המושהות בדרכי מרה, שגודלן מעל 1.5 ס"מ. לפיכך, יש כמה אפשרויות לריסוקן וסילוקן. שיטות אלו ניתנות להפעלה באמצעות הדואודנוסקופ או באמצעות כולדוכוסקופ דרך T-tube :
- הליתוטריפסיה המכנית - רוב האבנים בצינור המרה המשותף ניתנות לשליפה לאחר הפפילוטומיה באמצעות סל מקובל או שהן עוברות מעצמן לתריסריון. כ- 10% מהאבנים קוטרן גדול מאוד, או שאין התאמה בין רוחב הקטע הרחיקני של צינור המרה המשותף לבין קוטר האבן. מרסק האבנים המכני הומצא ב-1982. מכשיר זה מורכב מסל בעל כבלים חזקים הנמתחים על גבי אום מסתובב ומרסקים את האבן. שיעור הצלחת הריסוק המכני הוא 82%, נתון שיש בו כדי להעלות את שיעור ההצלחה הכולל לשליפת אבנים לאחר פפילוטומיה ל- 97%.
- ליתוטריפסיה אלקטרו-הידראולית (electrohydraulic lithotripsy) - שיטה זו לריסוק אבנים פותחה בראשונה בברית המועצות בשנות ה- 60. מרסק האבנים האלקטרו- הידראולי מכיל שני מרכיבים: האחד הוא גנרטור היוצר סידרת דחפים חשמליים במתח גבוה, בתדירות של 50-100 בשניה עם אנרגיה ממרבית של 1 גיאול. המרכיב האחר הוא גלאי (Probe) בקוטר 5F או 9F, בתוכו נמצאות 2 אלקטרודות מבודדות, והוא מסתיים בקצה פתוח, הפועל כתא ניצוצות. כל ניצוץ נמשך 1 מיקרושניה, וכאשר הוא מתפרק בתוך תמיסת מלח פיזיולוגית, הנוזל מתאדה במהירות כך שנוצרים גלי לחץ הידראוליים בעלי משרעת גבוהה ואורכי גל שונים השוברים בדרכם מוצקים. השיטה משמשת גם לריסוק אבנים בשלפוחית השתן ובשופכנים. היא נוסתה בראשונה בדרכי המרה על-ידי Burhenne לשם ריסוק אבן גדולה דרך נתיב T-tube. השיטה הופעלה גם דרך דואודנוסקופ. מגבלתה היא הנזק העלול להיגרם לדופן צינורות המרה (התנקבות) או דימום, ולכן מן הראוי להפעיל שיטה זו בבקרת ציוד רנטגני (שיקוף), כשהאבן נלכדת תחילה על-ידי סל דורמיה (Dormia basket).
- ריסוק האבנים באמצעות קרני לייזר - קרני הלייזר שבהן משתמשים לריסוק אבני מרה הן ה- Neodymium yag באורך גל של 1064mn. אלה קרני לייזר פועמות שבהן הסיכון לפגיעה ברקמה קטן מאשר בקרני לייזר רגילות. כאן תהליך הריסוק הוא בעל אופן תרמי ומתבסס על לחץ התאדות מקומי גבוה במרכז האבן. מכל מקום, גם בשיטה זו עלול להיגרם נזק לדופן צינור המרה המשותף. כדי למנוע פגיעה בדופן דרכי המרה, משתמשים במרסק לייזר מיוחד, הכולל סל ללכידת האבן או צנתר בלון ומסתייעים בשיקוף כדי לוודא מגע בין הליתוטריפטור לבין האבן. מגבלת השיטה היא ריסוק האבנים לחלקיקים גדולים. שיטה אחרת של ריסוק אבנים באמצעות קרני לייזר נקראת Q-switched nd yag. בשיטה זו אפשר לרסק את האבנים לחלקיקים בגודל של מילימטרים אחדים וגם הנזק לרקמה קטן יותר. האבן מרוסקת בשיטה מכנית, על-ידי התמרת אנרגיית האור לגל הדף מקומי (שבירה אופטית). בשלב זה לא ניתן להעביר אנרגיה זו דרך סיב קוורץ צר, כך ששימוש רטרוגרדי (ERCP) במערכת זו אינו אפשרי, הואיל והסיב נוקשה מדי ועלול להישבר בפיתולים קטנים. פתרון הקשיים הטכניים הקיימים בשיטה זו יביא בעתיד לשימוש נרחב בה.
- השתלה אנדוסקופית של נקזים ביליו-דואודנליים — דרך חלופית לשיטות ריסוק האבן, במקרים של אבנים גדולות בדרכי המרה בחולים שבהם הסיכון הניתוחי גבוה, היא השתלה אנדוסקופית של נקזים פנימיים בדרכי המרה, לזמן ממושך. הכנסת נקז מונעת כניסת האבן לפפילה וכך נמנעת התפתחות צהבת חסימתית וכולאנגיטיס. במקרים מסוימים נצפתה אף הקטנת ממדי האבנים כמה שבועות לאחר הכנסת נקזים אלה.
- Extracorporeal shock wave lithotripsy (ESWL) - בשיטה זו יוצרים גלי הדף הנוצרים על-ידי ניצוץ במתח גבוה, המשתחרר מאלקטרודה הנמצאת מתחת לאמבט מים. ההתפרקות במתח גבוה של הקבל מביאה להתפשטות מקומית של מים, וכך נוצרים גלי הדף הממוקדים באמצעות מחזיר אליפסואידי לשטח כדורי של 2 ס"מ בתוך האמבט. האבנים מכוונות למוקד זה באמצעות מכשור אולטרה-סונוגרפי. בעבר חייבה שיטה זו אלחוש שדרתי ונתפשה כעלולה לפגוע באיברים מכילי אוויר וכך לגרום שטפי דם ריאתיים, פגיעות בתריסריון והופעת דם בשתן. השיטה יעילה בריסוק אבני כליה ואבני מרירה. כיום קיים דור שני של מכשירים יוצרי גלי הדף שאינם מכילים אמבט מים אלא רק שקיק דחיס, המכיל אלקטרודת מכנס אליפסואידי. קיימות גם מספר שיטות ליצירת גלי ההדף מלבד ההתפרקות האלקטרוסטטית ובהן אנרגיה אלקטרו-מגנטית ויצירת הדף באמצעות יסודות פיזיואלקטריים מרובים. במכשור זה הפעולה פחות מכאיבה, ולכן אינה מחייבת אלחוש כללי אלא מקומי בלבד. גם שיעור הסיבוכים במכשור חדיש זה, כגון שטפי דם בעור או עליות בריכוז אנזימי הכבד, הוא זניח. ניתן להשיג בשיטה זו פינוי אבנים מדרכי המרה ב- 91% מהמטופלים. מכל מקום, פינוי עצמוני של האבנים נצפה רק ב- 20% מהחולים, ואילו ב- 62% האחרים היה הכרח לשלוף אנדוסקופית את חלקיקי האבנים הנותרים בדרכי המרה. במספר חולים הוזלפו ממיסים לדרכי המרה לאחר ביצוע ה- ESWL. בריסוק אבנים בדרכי המרה על-ידי גל זעזוע חוץ-גופני, האבנים מאותרות באמצעות הזרקת חומר ניגוד לתוך צנתר נאזו-ביליארי ושיקוף רנטגני, כך שבכל מקרה מן הצורך לבצע קודם ספינקטרוטומיה אנדוסקופית. נראה שהצלחת ריסוק אבנים בדרכי מרה באמצעות גלי הדף חוץ-גופניים תשפר טכנית גם את המכשור. לפי שעה, שיטה זו מוגבלת ביעילותה במקרים של אבנים גדולות ומרובות בדרכי המרה.
לסיכום
הטיפול הראשוני והבסיסי באבנים מושהות בדרכי המרה הוא הספינקטרוטומיה האנדוסקופית. לאחר הפפילוטומיה, האבנים מתפנות עצמונית או נשלפות מדרכי המרה.
אם האבנים גדולות (בעלות קוטר של יותר מ-1.5 ס"מ), מן הראוי לבצע ריסוק של האבן. השיטה הפשוטה ביותר לריסוק האבן היא הריסוק המכני, אך ב- 20% מהחולים לא ניתן להפעילה אלא להשתמש בשיטות חדשניות יותר, כגון הריסוק האלקטרו-הידראולי או הריסוק המועדף באמצעות קרני לייזר. ברור שהתנאי המוקדם להפעלה מוצלחת של שיטות אלו הוא ביצוע ספינקטרוטומיה אנדוסקופית.
יעילות ריסוק אבנים בדרכי מרה באמצעות גלי הדף אינה נהירה עדיין. שיטה זו אינה חוסכת ביצוע ספינקטרוטומיה אנדוסקופית. הזלפת ממיסים דרך T-tube או שליפת האבנים דרך נתיב ה- T-tube אינן יעילות יותר או בטוחות יותר מהספינקטרוטומיה האנדוסקופית. לעומת זאת, טיפול משולב של ספינקטרוטומיה אנדוסקופית והזלפת ממיסים דרך צנתרים נאזו-ביליאריים, הוא יעיל וזול יותר משיטות אחרות. במקרים מסוימים, השתלה אנדוסקופית של נקזי דרכי מרה- תריסריון, המונעים את לכידת האבן בפפילה, היא הטיפול הבלעדי באבני דרכי מרה גדולות בחולים שבהם הסיכון הניתוחי גבוה.
טיפול כירורגי
חולים - שהשיטות השמרניות לא הועילו להם - יש לנתח. 60% מהחולים המשתחררים מבית החולים עם אבנים בדרכי המרה יפתחו תסמינים קליניים בתוך שנה מהניתוח, ואילו 96% יפתחו תסמינים בתוך 5 שנים מהניתוח. בניתוח אפשר לבצע את אחד הניתוחים שתוארו לפני כן בפרק על אבנים בדרכי המרה:
- ספינקטרופלסטיקה או כולדוכודאודנוסטומיה טרנסדואודנלית
- פתיחה של צינור המרה המשותף, שליפת האבן וסגירת צינור המרה על נקז-T
- כולדוכודאודנוסטומיה (Choledochoduodenostomy)
פרוגנוזה
25% מהחולים שנותחו עקב אבנים חוזרות, מוקדמות או מאוחרות, יופיעו שוב עם אבנים בדרכי המרה. שיעור התמותה הניתוחית לאחר ספינקטרופלסטיקה הוא 1-2%, ושכיחות החזרות היא 2%. שיעורי התמותה והחזרות לאחר כולדוכודואודנוסטומיה דומים לאלה של הספינקטרופלסטיקה, ולפי עבודות אחרונות אף נמוכים מזה.
ראו גם
- לנושא הקודם: אבנים בדרכי המרה - Choledocholithiasis
- לנושא הבא: דלקת חדה של כיס המרה - Acute cholecystitis
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של התעלה האנלית
- לפרק הבא: כירורגיה של הלבלב
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק