טיפול משולב חד טבלייתי לנגיף הכשל החיסוני - Single tablet HIV regimen
| טיפול משולב חד טבלייתי לנגיף הכשל החיסוני | ||
|---|---|---|
| Single tablet HIV regimen | ||
| יוצר הערך | ד"ר איציק לוי | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – HIV - נגיף הכשל החיסוני האנושי
הטיפול בנשאי נגיף הכשל החיסוני האנושי (HIV, Human Immunodeficiency Virus) עבר כברת דרך ארוכה בשני העשורים האחרונים. כשנכנסה גישת הטיפול המשולב (הקוקטייל) בשנת 1996, כולם שמחו מאוד על הירידה בתמותה שנצפתה כבר שנה לאחר מכן[1], אך די מהר הסתבר כי המחיר היה רב: ריבוי תופעות לוואי, מספר כדורים גדול ונטילה מורכבת הביאה לכך ששיעור ההיצמדות לטיפול התרופתי היה נמוך מאוד ולא עלה על 70-80%[2]. הירידה בהיצמדות הביאה כמובן לבעיות בריאותיות בפרט ולהתפשטות נגיפים עמידים בקהילת הנשאים[3].
תרופות עם זמינות ביולוגית גבוהה יותר, מחסום גנטי גבוה יותר ושיעור תופעות לוואי נמוך יותר, הביאו לכך שכיום ניתן לראות עלייה ניכרת בהיצמדות הנשאים לטיפול התרופתי, המובילה להצלחה טיפולית במרבית הנשאים[4].
אחת מאבני הדרך בפישוט (Simplification) הטיפול התרופתי היא מתן כל השילוב התרופתי בטבליה אחת, פעם ביום. נראה שיש לכך חשיבות לא רק בהיבט של טיפול פשוט ונוח לנטילה, שהסיכוי לשכוח אותו הרבה יותר נמוך, אלא גם בהיבט הפסיכולוגי: קל יותר להתמודד עם מחלה כרונית כשנוטלים טבליה אחת – מרגישים בריאים יותר, מאשר להתמודד עם המחלה כאשר נוטלים מספר טבליות כמה פעמים ביום. טיפול כזה אכן מביא לעלייה בהיצמדות לטיפול, לירידה בשיעור האשפוזים ולתחושת בריאות גבוהה יותר.
לרוב המטופלים נשאי HIV יש לפחות טיפול חד טבלייתי אחד שעשוי להתאים. הדבר מתבטא בהנחיות החדשות לטיפול ב-HIV שפורסמו באפריל 2015 על ידי רופאי האיידס האמריקאים (טבלה מספר 1) כאשר מחצית מהתרופות המומלצות לטיפול קו ראשון הן טיפול בטבליה אחת ליום.
יחד עם זאת, בהתאמת הטיפול לחולה יש להביא בחשבון מאפיינים של המטופל, של הנגיף ושל הטיפול ורק לאחר מכן לקבוע איזה שילוב הוא המתאים ביותר למטופל הספציפי (טבלה מספר 2).
טיפול משולב חד טבלייתי
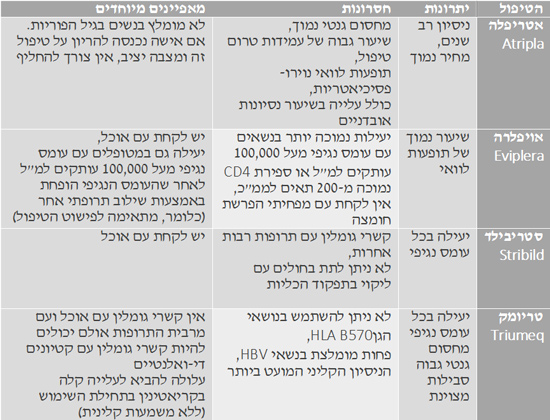
טיפול משולב חד טבלייתי (STR, Single Tablet Regimen) נכנס לשימוש לראשונה בשנת 2006. כיום יש ארבעה שילובי STR: Atripla [טיפול המבוסס על מעכבים נוקלאוזידים (NRTIs, Nucleoside analog Reverse-transcriptase Inhibitors) ולא נוקלאוזידים (NNRTIs, Non-nucleoside Reverse-transcriptase Inhibitors) של אנזים ה-RT (Reverse-transcriptase), Truvada ו-Efavirenz]; Eviplera (טיפול המבוסס על מעכבים נוקלאוזידים ולא נוקלאוזידים של אנזים ה-RT, Truvada ו-Rilpivirine); Stribild (טיפול המבוסס על מעכבים נוקלאוזידים ומעכב אינטגראז, Truvada ו-Elvitegravir וכן Cobicistat כתרופה המגבירה את הזמינות הביולוגית של מעכב האינטגראז); ו-Triumeq (טיפול המבוסס על מעכבים נוקלאוזידים ומעכב אינטגראז, Kivexa ו-Dolutegravir).
טיפול משולב חד טבלייתי הוא פשוט יותר עבור המטופל, ובמחקר שפורסם ב-2012 נמצא כי נטילת טיפול בטבליה אחת פעם ביום מביאה לירידה בשיעור הטעויות שעושים המטופלים בלקיחת הטיפול, לירידה בשיעור הנגיפים העמידים ואפילו לירידה בשיעור אשפוזי המטופלים[5].
יחד עם זאת יש גם חסרונות לטיפול משולב חד טבלייתי. במידה שמתפתחת תופעת לוואי, קשה לעתים לדעת לאילו מהמרכיבים רגיש המטופל. בנוסף, כיוון שלכל אחד ממרכיבי הטבליה זמן מחצית חיים שונה, יש סכנה שאם המטופל יפסיק לקחת את הטיפול, תישאר בדמו תרופה אחת או יותר ברמה בינונית או גבוהה בעוד הרמה של שאר המרכיבים תרד מהר יותר, ועולה הסיכון שהנגיף יפתח עמידות.
תוצאות מחקרים
נערכו מחקרים רבים שבהם נבדקו היעילות, הבטיחות והסבילות של טיפול משולב חד טבלייתי בהשוואה לטיפולים המקובלים, ובכולם נמצא כי כל השילובים הללו יעילים לפחות כמו הטיפולים הלא משולבים, למעט Eviplera במטופלים שבהם העומס הנגיפי גבוה מ-100,000 נגיפים למ"ל (מיליליטר) דם.
בשני מחקרים שתוצאותיהם פורסמו ב-2009 וב-2011 נמצא כי Atripla אינה נופלת ביעילותה מהשילוב של Truvada, Reyataz (Atazanavir) ו-Norvir (Ritonavir) (טיפול המבוסס על מעכבים נוקלאוזידים ומעכבי פרוטאז)[6],[7]. במחקר אחר שתוצאותיו פורסמו ב-2011 נמצא כי Eviplera שוות ערך ביעילותה, בחולים הנוטלים Atripla, במטופלים שבהם העומס הנגיפי מתחת ל-100,000 נגיפים, אלא שמספר המטופלים שהפסיקו טיפול עקב אי סבילות היה גבוה יותר במטופלים שקיבלו Atripla[8]. לימים פורסמו מחקרים שבהם נמצא כי מטופלים שהעומס הנגיפי שלהם היה מעל 100,000 נגיפים למ"ל דם והחלו טיפול ב-Atripla, שהוחלף ל-Eviplera לאחר שהעומס הנגיפי ירד מתחת לסף הגילוי, תופעות הלוואי הנובעות מ-Atripla חלפו ואילו יעילות הטיפול נשמרה[9],[10].
בשני מחקרים שתוצאותיהם פורסמו בשנת 2012 נמצא כי Stribild אינו נופל ביעילותו מ-Atripla (במחקר הראשון)[11], ושילוב של Truvada, Reyataz ו-Norvir (במחקר השני)[12].
בשורה של מחקרים שתוצאותיהם פורסמו בשנים 2013-2014 נבדקה יעילותה של Dolutegravir בהשוואה לטיפולים מקובלים אחרים: במחקר הראשון, ולמעשה היחיד שבו ניתן השילוב של Dolutegravir עם Kivexa (כפי שניתן בטבלית אחת), היה שילוב זה יעיל יותר מ-Atripla[13]. במחקר השני ניתן Dolutegravir יחד עם שני מעכבים נוקלאוזידים כלשהם ונמצא כי השילוב יעיל יותר ממתן של שני נוקלאוזידים עם מעכב הפרוטאז Prezista (Darunavir)[14], ואילו במחקר השלישי נמצא כי השילוב של Dolutegravir יחד עם שני מעכבים נוקלאוזידים כלשהם אינו נופל ביעילותו מזה של השילוב של שני מעכבים נוקלאוזידים כלשהם עם Isentress (Raltegravir) (מעכב אינטגראז הוותיק ביותר בשימוש)[15].
מכל המחקרים הללו (וממחקרים רבים אחרים, כמה מהם כבר נעשו ואחרים עדיין נערכים ברחבי העולם), עולה התמונה הבאה: במטופלים שלא טופלו קודם לכן בטיפול תרופתי נגד HIV ושהנגיף שלהם אינו עמיד לתרופות, ניתן לטפל בביטחון רב בכל אחד מהשילובים התרופתיים החד טבלייתיים, למעט במטופלים עם עומס נגיפי גבוה מ-100,000 נגיפים למ"ל דם, שבהם לא מומלץ לתת Eviplera.
לאחרונה פורסמו תוצאותיהם של מספר מחקרים, בהם הוּמר טיפול רב טבלייתי במטופלים שנטלו טיפול קבוע ושהעומס הנגיפי בדמם היה מתחת סף הגילוי לטיפול חד טבלייתי ונמצא כי ההחלפה לטיפול הפשוט יותר (פישוט הטיפול) היתה בטוחה ולא גרמה לעלייה בעומס הנגיפי. באחד המחקרים הומר טיפול המבוסס על שני מעכבים נוקלאוזידים עם מעכב פרוטאז ל-Eviplera[16], ובמחקר אחר הומר טיפול המבוסס על שני מעכבים נוקלאוזידים ועוד תרופה כלשהי (לא חשוב מאיזו קבוצה) ל-Triumeq[17]. בשני המחקרים הייתה ההחלפה בטוחה והעומס הנגיפי נשמר נמוך מסף הגילוי. במחקר אחר אף נמצא כי החלפה של טיפול המבוסס על שני מעכבים נוקלאוזידים עם מעכב פרוטאז ל-Stribild הביאה לתוצאות טובות יותר (מבחינת העומס הנגיפי) בהשוואה למטופלים שבהם לא בוצעה ההחלפה[18].
במחקרים אחרים נבדקה ההשפעה של טיפול משולב חד טבלייתי על היצמדות המטופל לטיפול התרופתי בהשוואה לטיפול מורכב יותר, וכצפוי נמצא כי באופן כללי, טיפול משולב חד טבלייתי הביא לעלייה בשיעור ההיצמדות לטיפול, לירידה במספר הפסקות טיפול ולירידה במספר האשפוזים[5]. יחד עם זאת, כאשר השוו את ההשפעה של טיפול חד טבלייתי אך מרובה תופעות לוואי (Atripla) לטיפול מורכב יותר (טבליה אחת בבוקר ושתיים בערב של Truvada ו-Isentress), נמצא כי אלה שטופלו ב-Atripla הפסיקו את הטיפול בשיעור גבוה יותר מאשר אלה שטופלו בטיפול היותר מורכב אך עם פחות תופעות לוואי[19]. כלומר, למטופלים חשוב לא רק שהטיפול יהיה פשוט, אלא שהוא יהיה בעיקר נסבל.
שילובים תרופתיים אחרים
ובכל זאת, כדי להחליט מתי לא מתאים לטפל בטיפול זה ויש לתת שילוב תרופתי, יש להתחשב בחסרונות הספציפיים שיש לכל אחד מהשילובים:
Atripla ו-Eviplera – לשילוב זה מחסום גנטי צר יחסית כך שמטופלים שבנגיף שלהם יש מוטציות המקנות עמידות ל-NNRTIs או מטופלים שיש סכנה שלא ייצמדו לטיפול התרופתי בצורה טובה, שילוב זה אינו מתאים.
Atripla גורמת בשכיחות גבוהה לתופעות נוירוקוגניטיביות ופסיכיאטריות כך שהתרופה אינה מתאימה למטופלים עם סיכון למחלה פסיכיאטרית, לחולים הלוקים בדיכאון או בתסמונת חרדה ולמטופלים שצריכים להיות שעות ארוכות בריכוז מלא (למשל טייסים, מנתחים). Eviplera צריכה להילקח עם האוכל ואינה יכולה להילקח עם מעכבי H2, כך שיש להביא בחשבון גם גורמים אלה כשחושבים על השילוב התרופתי המתאים.
Stribild היא תרופה יעילה ובטוחה אך מכילה בתוכה חומר המעכב בצורה משמעותית את פעילות הציטוכרום p450 בכבד, דבר שעלול לגרום לקשרי גומלין עם תרופות רבות אחרות, ויש להביא זאת בחשבון בעיקר בחולים מבוגרים הסובלים ממחלות נלוות ושעשויים לקחת טיפולים תרופתיים אחרים. מלבד זאת, התרופה אינה יכולה להינתן בחולים עם ליקוי בתפקוד הכליות [אלה עם פינוי קראטינין (Creatinine) נמוך מ-70 מיליליטר לדקה].
Triumeq מכילה Abacavir, תרופה שעלולה לגרום לתופעת רגישות יתר מסוכנת באנשים שנושאים את הגן HLA B5701, ולכן חייבים לבצע בדיקה זאת לפני התחלת טיפול. כמו כן יש לתת את התרופה בזהירות באנשים שנמצאים בסיכון מוגבר לאירוע לב.

קישורים חיצוניים
ביבליוגרפיה
- ↑ Palella FJ, et-al: NEJM 1998; 338 (13): 853-60
- ↑ Murri R, et-al: JAIDS 2000; 24: 123-128
- ↑ Wainberg MA, et-al: JAMA 1998; 279 (24): 1977-1983
- ↑ Cohen C, et al. J Int AIDS Soc. 2012; 56(suppl 4):18060. Abstract P1
- ↑ 5.0 5.1 Sax P et al. PLoS ONE 2012;7:e31591
- ↑ Sax PE, et al. N Engl J Med. 2009;361:2230-2240
- ↑ Sax PE, et al. J Infect Dis. 2011;204:1191-1201
- ↑ Molina JM, et al. Lancet. 2011;378:238-246
- ↑ Mills AM et al. BHIVA 2012. Birmingham, UK. #P186 (study 111)
- ↑ Rowlands J, et al. ICAAC 2014. Washington, DC. #H1005
- ↑ Sax P, et al. Lancet. 2012;379:2439-2448
- ↑ DeJesus E, et al. Lancet. 2012;379:2429-2438
- ↑ Pappa K, et al. ICAAC 2014. Abstract H-647a (single 1)
- ↑ Clotet B, et al. Lancet. 2014;383:2222-2231 (FLAMINGO)
- ↑ Raffi F, et al. Lancet. 2013;381:735-743 (spring 2)
- ↑ Palella FJ, et al. AIDS. 2014; 28:335-344.
- ↑ ClinicalTrials.gov. NCT02105987
- ↑ Arribas JR, et al. Lancet Infect Dis. 2014;14:581-589
- ↑ Machouf N, et al. IAC 2014. Abstract WEPDB0103
- ↑ DHHS Guidelines. Apr 2015
המידע שבדף זה נכתב על ידי ד"ר איציק לוי - מנהל יחידת האיידס ומחלות המועברות במגע מיני, המרכז הרפואי שיבא, תל השומר


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק