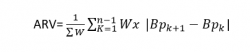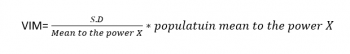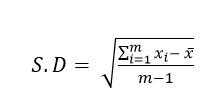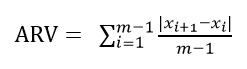יתר לחץ דם תנודתי - הערכה, משמעות קלינית ותכנית טיפול - Variable blood pressure - assessment, clinical significance and treatment plan
| יתר לחץ דם תנודתי - הערכה, משמעות קלינית ותכנית טיפול | ||
|---|---|---|
| Variable blood pressure Assessment, clinical significance and treatment plan | ||
| ICD-10 | Chapter I 10. Chapter I 11. Chapter I 12. Chapter I 13. Chapter I 15. |
|
| ICD-9 | 401 | |
| MeSH | D006973 | |
| יוצר הערך | ד"ר שוקי לשם 
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – יתר לחץ דם מערכתי
לחץ הדם מאופיין בתנודות המתפתחות באופן פיזיולוגי (Physiologically) בטווח הקצר (בין הפעימות, מדקה לדקה, משעה לשעה ולאורך שעות היממה) ובטווח הבינוני-ארוך (ימים, שבועות, חודשים, עונות השנה, מביקור לביקור ושנים).[1] תנודות אלו שבעבר התייחסו אליהן כאל "רעש רקע" או תופעה מזדמנת, נחשבות כמצב הנובע משילוב של השפעות חיצוניות (גורמים סביבתיים, דפוסי התנהגות) והשפעות פנימיות [מנגנונים לבביים, עצביים, כולל קשת הרפלקסים (Reflexes) ומערכת העצבים המרכזית, והורמונליים (Hormonal)].[1]
למרות שההשפעות הקרדיו-וסקולריות של יתר לחץ דם (יל"ד) מיוחסות ברובן לערכים הממוצעים של לחצי הדם ותלויות בהם במידה רבה, ניתוח מחקרים קליניים, בעיקר תצפיתיים או מסוג Post-Hoc, מצביע על כך שההשפעות הללו תלויות גם במידת תנודתיות לחץ הדם. במחקרים אלה נמצא שתנודתיות לחץ הדם בטווח הקצר ובטווח הבינוני-ארוך קשורות באופן ישיר להתפתחות, להתקדמות ולהחמרה של נזקים ללב, לכלי הדם ולכליות,[2] וגם להיארעות גבוהה יותר של תמותה ותחלואה קרדיו-וסקולריות (Cardiovascular), ללא תלות בערכים הממוצעים של לחץ הדם. ראוי לציין שעבודה שכללה ניתוח של 2,010 מחקרים ביל"ד, הדגימה כי תנודתיות לחץ הדם באותו מטופל בביקורים שונים אצל רופא המשפחה, מהווה מדד ניבוי משמעותי לתמותה קרדיו-וסקולרית.[2] עם זאת, קיימים חילוקי דעות וחוסר בהירות בנוגע לשאלה אם לתנודתיות לחץ הדם מעל ומעבר לרמת ממוצעי לחץ הדם במטופל נתון יש ערך מנבא ואם היא מהווה גורם סיכון לתמותה ולתחלואה קרדיו-וסקולרית. בחלק מהמחקרים לא נמצא קשר מובהק,[3], [4] ובמחקרים אחרים שבדקו השפעה משולבת של טיפול המכוון להפחתת התנודתיות בלחצים הסיסטוליים (Systolic) וטיפול המכוון להפחתת ערכי לחץ הדם הסיסטולי, נמצא כי הטיפול המשולב מקטין משמעותית את הסיכון לפתח אירוע מוחי, בעיקר בקרב חולים המצויים בסיכון קרדיו-וסקולרי גבוה (מבוגרים, פגיעה לבבית, מוחית, כלייתית וסוכרת), בהשוואה לטיפול המכוון להפחתת ערכי לחץ הדם הסיסטולי בלבד.
עקב חילוקי הדעות הללו, נותרה פתוחה השאלה באיזו מידה יש להתאים ולכוון את הטיפול בחולי יל"ד לצמצום מיטבי של תנודתיות לחץ הדם, נוסף על איזון ערכי לחץ הדם הממוצעים, כדי לספק הגנה מרבית ומיטבית לאיברי המטרה.
המנגנונים והמרכיבים של תנודתיות לחץ הדם
- תנודתיות לחץ הדם בטווח הקצר
השפעת הגורם ההומורלי (Humoral), העצבי והסביבתי על התפתחות תנודתיות לחץ הדם נבדקה בכמה מחקרים.[5], [6], [7], [8], [9] תוצאות מחקרים אלו הצביעו על כך שכל שלושת הגורמים הללו משולבים זה בזה, וכי להפרדה ביניהם יש אולי היגיון מדעי, אך הוא חסר משמעות בהיבט הקליני. תנודות לחץ הדם בטווח הקצר מאוד (בין הפעימות) ובטווח הקצר (בפרק זמן של יממה אחת) משקפות בעיקר את ההיבטים הבאים:
- השפעת מערכת העצבים המרכזית (Central Nervous System, CNS) והרפלקס האוטונומי (Autonomic) [עלייה בטונוס הסימפטטי (Sympathetic tone) המרכזי וירידה ברפלקסים העורקיים והקרדיו-פולמונריים (Cardio-pulmonary)][5],[6], [10]
- השפעה הומורלית (Angiotensin II, Bradykinin, Endothelin 1, Insulin, Nitric oxide)
- צמיגות הדם
- גורמים רגשיים ונפשיים (עקה נפשית, Emotional stress)
- השפעות התנהגותיות (פעילות גופנית, שינה, שינוי תנוחה)
- תנודות עצמוניות וקצביות בתדירות משתנה, המתפתחות בתדירויות משתנות לאורך שעות היממה, ללא תלות בדפוסי ההתנהגות של הנבדק, שמקורן במערכת העצבים המרכזית ונקראות "Mayer waves", בקצב של 10 שניות [10]
- תגובה לכוחות מכניים (Mechanical) הנוצרים בעקבות הנשימה, המווסתים בעזרת רפלקסים עורקיים וקרדיו-פולמונריים. ככל שיעילות רפלקסים אלו יורדת, תנודתיות לחץ הדם עולה
- השפעות גנטיות (Genetic) על התנודתיות בטווח הקצר
מבחינת תנודתיות לחץ הדם לאורך שעות היממה חשוב לזכור את הפערים בין ממוצעי לחץ הדם בערות ובשינה. באוכלוסייה הכללית ממוצעי לחץ הדם צונחים בממוצע של 20-10 אחוזים בשעות השינה בלילה, בהשוואה לשעות הערות ביום. תופעה פיזיולוגית זו קרויה "Dipping". בחלק מהאנשים תופעה זו נחסמת או מעוכבת (ירידה של פחות מ-10 אחוזים בלחץ הדם), והם מוגדרים כ"Non-dippers", ובחלקם נראית תבנית הפוכה, שבה ממוצעי לחץ דם בשינה גבוהים ממוצעי לחץ הדם בערות, והם מכונים "Inverted dippers". צניחת ממוצעי לחץ דם מעל 20 אחוזים קרויה "Extreme-dippers". תנודות אלו בין ממוצעי לחץ הדם בערות ובשינה מושפעות מרמת הפעילות של האדם במשך שעות הערות ביום וממעגל הערות-שינה שלו. לתופעה זו יש כמה הסברים, ובהם:
- עלייה בטונוס הסימפטטי בשעות השינה בלילה
- ירידה ביכולת הכליות להפריש נתרן (Sodium) בלילה
- רגישות גבוהה למלח
- שינוי תבנית הנשימה בשינה
- פגיעה בתפקוד האנדותל (Endothelium)
- שימוש ממושך בסטרואידים (Steroids)
- תנודתיות לחץ הדם בטווח הבינוני-ארוך
הידע שלנו על הגורמים התורמים לתנודתיות לחץ הדם בטווח הבינוני-ארוך עדיין מוגבל. ידוע כי לשינויים התנהגותיים יש השפעה משמעותית ותפקיד מרכזי בתנודתיות לחץ הדם מיום ליום, כפי שאפשר לראות תנודות בערכי לחץ הדם במהלך 24 שעות בין ימי העבודה לימי סוף השבוע.
תנודתיות לחץ הדם לטווח הארוך היא תופעה שאפשר לשחזרה (Reproducible), ואינה תופעה אקראית. עם זאת, מעט מאוד ידוע על הגורמים האחראים לתנודתיות לחץ הדם, כפי שהם נצפים במהלך חודשים או שנים במחקרים תצפיתיים וקליניים, המערבים תרופות להורדת לחץ דם. בחלק מהמחקרים שפורסמו הועלתה ההשערה שלעלייה בנוקשות העורקים עם הזמן, יש תפקיד חשוב בתנודתיות לחץ הדם לטווח הארוך. תנודתיות לחץ הדם לטווח הארוך אינה מבוססת על שינויים עצמוניים בלחץ הדם ואינה משקפת את אותם מנגנונים פיזיולוגיים קרדיו-וסקולריים, האחראים על תנודות לחץ הדם בטווח הקצר. תנודתיות לחץ הדם יכולה לבטא איזון לקוי של ערכי לחץ הדם, בעיקר במעקב ממושך בין ביקור לביקור, או חוסר עקביות במדידת לחץ הדם במרפאה.
גורמים המשפיעים על איזון לחץ הדם כמו מידת ההיענות לתכנית הטיפול, שילובי תרופות ומינונים שונים שלהם וטעויות במדידת לחץ הדם יכולים להשפיע על תנודתיות לחץ הדם לטווח הבינוני-ארוך. תנודתיות לחץ הדם לטווח הארוך יכולה לנבוע גם משינויי אקלים במהלך השנה. לחצי הדם הסיסטוליים והדיאסטוליים (Diastolic) נמוכים יותר בחודשי הקיץ החמים, וגבוהים יותר בחודשי החורף הקרים, בעיקר עקב שינויים במידת הטמפרטורה בסביבה. הורדה לא מבוקרת של מינוני התרופות, המבוססת על תנודות לחצי הדם המרפאתיים בחודשי הקיץ, יכולה לפגוע בהשפעת הטיפול התרופתי לאורך כל שעות היממה, ולגרום לעלייה פרדוקסלית (Paradoxical) בערכי לחץ הדם הליליים במזג אוויר חם.
הערכה (שיטות מדידה) של תנודתיות לחץ הדם
בתחילת שנות השבעים Clement וחבריו העריכו את מידת תנודתיות לחץ הדם מתוך חישוב סטיית התקן (Standard Deviation, S.D) של מדידות לחץ הדם, כפי שהתקבלו כל חמש דקות במשך שלוש שעות, בקרב 70 חולי יל"ד לא מטופלים. במחקר זה נמצא קשר חיובי בין מידת הפעילות הסימפטטית לבין סטיית התקן של לחצי הדם. נמצאה גם התאמה ישירה וחיובית בין ערכי לחץ הדם הממוצעים לבין סטיית התקן. בחישוב של מקדם השונות (Coefficient of Variation) לא נמצאה התאמה בינו לבין הפעילות הסימפטטית.
בשנות השמונים Mancia וחבריו ניתחו תוצאות מדידות של ערכי לחץ דם שהתקבלו מניטור תוך עורקי ישיר, במשך 24 שעות, והדגימו התאמה חיובית בין ערכי לחץ הדם לסטיית התקן, אך לא בין סטיית התקן לטיפול תרופתי להורדת לחץ הדם. מקדם השונות היה משתנה עצמאי שאינו תלוי בערכי לחץ הדם (עם או בלי התערבות טיפולית תרופתית). במחקרים אלו הם בדקו גם את הקשר בין תנודתיות לחץ הדם לבין נזק לאיברי המטרה והיארעות תמותה ותחלואה קרדיו-וסקולריות, אך לא הצליחו להוכיח קשר כזה.
מדדים לחישוב תנודתיות לחץ הדם
מדידת תנודתיות לחץ הדם יכולה להתבצע בכמה שיטות: ניטור רציף והמשכי של לחץ הדם; מדידות לחץ הדם במרפאה; מדידות לחץ הדם בבית לפרק זמן ממושך וניטור לחץ הדם למשך 24 שעות (24Hours Ambulatory Blood Pressure Monitoring, 24h-ABPM). הערכת התנודתיות יכולה להיות לפרק זמן קצר, עד 24 שעות, ולטווח בינוני-ארוך, ימים, מביקור לביקור ובין עונות השנה.
מדדים לחישוב תנודתיות בטווח הקצר
הערכה מדויקת של תנודתיות לחץ הדם לטווח הקצר של 24 שעות דורשת מדידה רציפה של לחץ הדם. הערכה כזו אפשרית בעזרת ניטור לחץ דם ל-24 שעות. מהערכים המתקבלים של לחצי הדם אפשר לחשב את סטיית התקן של לחצי הדם הסיסטוליים והדיאסטוליים הממוצעים לאורך 24 שעות.
סטיית התקן (S.D): חישוב סטיית התקן של לחצי הדם הסיסטוליים והדיאסטוליים הממוצעים לאורך כל שעות מדידת לחץ הדם במשך 24 השעות של הניטור.
סטיית תקן משוקללת (Weighted S.D): במצב זה מחשבים את סטיית התקן בנפרד לממוצעי לחץ הדם הסיסטולי ולממוצעי לחץ הדם הדיאסטולי בשעות הערות ובשעות השינה בפועל. שיטה זו עדיפה על פני הראשונה, מכיוון שהיא מנטרלת את הפערים בין שעות היום והלילה, ומאפשרת חישוב S.D נפרד לשעות הערות והשינה ומדידה כמותית של סטיית התקן למשך 24 שעות, בלי לוותר על ערכי לחץ הדם בשעות הערות והשינה.
מקדם השונות: מחלקים את סטיית התקן הממוצעת בשעות הערות ובשעות השינה בנפרד בערכי לחץ הדם הממוצע באותם שעות ומכפילים במאה.
ARV (Average Real Variability): שיטה זו שהוצעה לראשונה על ידי Mena וחבריו, נועדה לתקן את המגבלות הקיימות בחישוב התנודתיות לפי S.D, המתחשב רק בפיזור הערכים סביב הממוצע, ולא בכלל הקריאות הקיימות. הוא מבוסס על ממוצע הפערים המוחלטים בין המדידות החוזרות על עצמן של לחץ הדם. שיטה זו אינה מושפעת מתופעת צניחת לחץ הדם בשעות השינה, ומנבאת טוב יותר נזק לאיברי מטרה. היא יעילה ביותר בהערכת תנודתיות לחץ הדם לטווח הקצר.
k – הטווח מ-1 עד n-1
w – מרווח הזמן בין Bpk לבין Bpk+1
n – מספר מדידות לחץ הדם
Bp – ערך לחץ הדם
Staessen וחבריו השוו בין מדידת תנודתיות לחץ הדם בשיטת S.D לעומת ARV, מתוך ניטור לחץ דם ל-24 שעות בקרב 8,938 חולי יל"ד, בגיל ממוצע של 53 שנים. 46.8 אחוזים מהם נשים. משך המעקב היה 11.3 שנים בממוצע. הם מצאו כי תנודתיות גבוהה אפיינה יותר אנשים מבוגרים עם ערכי לחץ דם גבוהים יותר, יותר גברים ויותר חולי סוכרת סוג 2. ARV דיאסטולי ו-ARV סיסטולי גבוהים יותר היו בעל ערך ניבוי גבוה יותר לתמותה ולתחלואה קרדיו-וסקולריות, פרט לאירועים לבביים. לעומת זאת, S.D היה גורם מנבא לתמותה כללית ולתמותה קרדיו-וסקולרית בלבד.
בהשוואה לממוצעי לחץ הדם כפי שהתקבלו בניטור לחץ הדם למשך 24 שעות, שיטת ה-ARV תרמה לתוספת של אחוז אחד בלבד לערך הניבוי של מאורע קרדיו-וסקולרי. כלומר תנודתיות לחץ הדם בטווח הקצר היא אמנם גורם סיכון עצמאי לאירועים קרדיו-וסקולריים, אך זניחה ביחס לערך הניבוי שיש לממוצעי לחץ הדם לאורך היממה.
VIM (Variability Independent of the Mean): מדד זה שהוצע על ידי Rothwell וחבריו, אינו תלוי בממוצע לחץ הדם, ומנבא טוב יותר את הסיכון לפתח תמותה ותחלואה קרדיו-וסקולריות.
הנוסחה לחישוב:
The Power X – עקומה המתארת את היחס S.D=a*meanx
- Sleep Trough ו-Pre-Awaking Morning Surge
Kario וחבריו הציגו לראשונה את הגישה שלהם לשני המונחים הללו. הם השוו בין הסיכון למאורע מוחי בקרב 53 חולי יל"ד עם היחס הגבוה ביותר בין שפל לחץ הדם הסיסטולי בשינה לבין "התפרצות הבוקר", Morning surge, [5.5 מילימטר כספית (ממ"כ) ומעלה] לבין הסיכון בקרב 466 חולים אחרים. הסיכון לאוטמים מוחיים מרובים היה גבוה בערך פי שניים בקבוצה הראשונה לעומת הקבוצה השנייה. "התפרצות הבוקר" נותרה סימן פרוגנוסטי (Prognostic) למאורע מוחי, גם לאחר התאמת ערכי לחץ הדם לאורך היממה וצניחת לחץ הדם הלילי (Deeping) ולאחר הימצאות אוטמים מוחיים "שקטים" בתחילת המחקר.
ברם, תוצאות מחקר שערכו Verdecchia וחבריו לא תמכו בתוצאות מחקר זה. הם בדקו את הקשר בין מידת צניחת לחץ הדם הלילי (בהשוואה לשעות הערות) לבין "התפרצות הבוקר" בקרב 3,012 חולי יל"ד לא מטופלים. במחקר זה מידת צניחת לחץ הדם הלילי לעומת שעות הערות היה בקשר ישיר למידת "התפרצות הבוקר". מידת צניחת לחצי הדם בלילה (פער המוצע הסיסטולי בין הערות לשינה) הדגים קשר ישיר לערכי השפל הלילי ולהתפרצות לחץ הדם הסיסטולי לפני היקיצה (p<0.0001). במעקב ממוצע של 8.44 שנים ל-268 מהם היה מאורע קרדיו-וסקולרי אחד, ו-220 מהם נפטרו. חסימה של צניחת לחץ הדם הלילי (פער לחצי דם של 19.5 ממ"כ ומטה) וחסימה של "התפרצות הבוקר" (פער לחצי דם של 19.5 ממ"כ ומטה) היו קשורים בסיכון מוגבר לאירועים קרדיו-וסקולריים. עם זאת, אף חולה עם צניחה לילית משמעותית (מעל 36 ממ"כ סיסטולי) ועם התפרצות בוקר משמעותית (מעל 27.5 ממ"כ) לא היה בסיכון עצמאי לתחלואה ולתמותה קרדיו-וסקולריות.
Staessen וחבריו בדקו מדדים אלו מתוך מאגר נתונים של IDACO (The International Database of Ambulatory Blood Pressure in relation to Cardiovascular Outcome), שכלל 11 מרכזים, ומצאו בקרב 5,645 משתתפי המחקר במהלך מעקב של 11.4 שנים בממוצע 785 מקרי מוות ו-611 אירועים קרדיו-וסקולריים. הם הסיקו ש"התפרצות בוקר" מוגזמת (אחוזון 90) היא מנבא משמעותי ובלתי תלוי לאירועים קרדיו-וסקולריים. עם זאת, הם מדגישים את הקושי בהכללת "התפרצות בוקר" בעבודה היום-יומית מהסיבות הבאות:
- יש צורך במספר רב של מדידות בזמן השינה ובפרק הזמן סביב היקיצה
- שעות היקיצה של הנבדקים אינן מתועדות במדויק
- במבוגרים עם יל"ד בודד אי אפשר לשחזר מדדים אלו, כ-30 אחוזים מהם שינו את מצב התפרצות הבוקר שלהם
מדדים לחישוב תנודתיות בטווח בינוני-ארוך
- מיום ליום
מדדים של תנודתיות לחץ הדם מיום ליום יכולים להתקבל מניטור לחץ הדם למשך 48 שעות ברציפות. הבעיה בבדיקה זו היא שרוב המטופלים מתקשים לעמוד בה ולסבול אותה. אפשרות מעשית יותר היא מדידות ביתיות של לחץ הדם. למרות שמדידות אלה אינן מספקות את כל המידע המתקבל מניטור לחץ דם למשך 24 שעות, אפשר להיעזר בהן לצורך ניטור לחץ הדם למשך כמה ימים רצופים, כאשר המאפיינים הפיזיולוגיים ותכנית הטיפול של המטופל נותרים ללא שינוי.
מדידת תנודתיות לחץ הדם מיום ליום מאפשרת לרופא להתאים למטופל תכנית טיפול ביתר מהירות ודיוק, בהשוואה למדידת התנודתיות מביקור לביקור. הערכת תנודתיות לחץ הדם בעזרת מדידות ביתיות יכולה להיות בעלת עלות-תועלת גבוהה יותר ונוחה יותר להערכה חוזרת, בהשוואה למדידות מרפאתיות או לניטור לחץ הדם למשך 24 שעות. נוסף על כך, ככל שמספר המדידות הביתיות גבוה יותר, השפעת "חלוק לבן" ("White coat") נמוכה יותר, יש פחות הטיה של המודד ודיוק רב יותר במדידה. בחולי יל"ד תחת תכנית טיפול תרופתי תנודתיות לחץ הדם מיום ליום מושפעת ממידת ההיענות של המטופל לתכנית הטיפול התרופתי.
מחקר ה-Finn-Home (Prevalence and determinants of isolated clinic hypertension in the Finnish population) שבדק תנודתיות של ערכי לחץ הדם הסיסטולי מיום ליום בשעות הבוקר במשך שבוע ברציפות, מצא קשר ישיר בין מידת התנודתיות במדידות הבוקר לבין תמותה כללית ואירועים קרדיו-וסקולריים,[8] אך לא מצא קשר במדידות הערב.[8] במחקר נוסף שנמשך 12 שנים, נמצא כי מדדי תנודתיות לחץ הדם (ARV, VIM) מנבאים תמותה כללית ותמותה קרדיו-וסקולרית בכל הנבדקים. עם זאת, כל מדדי התנודתיות הנגזרים ממדידה עצמית של לחץ הדם, אינם מצליחים לנבא את הפרוגנוזה, מעבר להערכה המתקבלת מערכי לחץ הדם הסיסטוליים הממוצעים.
- מביקור לביקור
תנודות ושינויים בערכי לחץ הדם קיימים מביקור לביקור במרפאה.[2] מטה-אנליזות (Meta-Analysis) וניתוחי Post-Hoc ממחקרים קליניים על טיפול תרופתי להורדת לחץ הדם הדגימו את החשיבות הקלינית בהערכת תנודתיות לחץ הדם מביקור לביקור, כפי שנבדק במדידות מרפאתיות או בניטור לחץ הדם, בעיקר ביכולת לחזות אירועים מוחיים.[2] מעשית, ברוב המקרים קשה לקבל את ערכי לחץ הדם בכמה ביקורים עוקבים, כדי לקבל הערכה מלאה ומשמעותית של תנודתיות לחץ הדם מביקור לביקור.
המגבלה העיקרית במדידות מרפאתיות היא העובדה שמדידות אלו אינן מספקות נתונים על התנהגות לחץ הדם בזמן הפעילות השגרתית של המטופל, ולכן אינן מייצגות נאמנה את מידת איזון לחץ הדם ואינן שיטה אידיאלית להערכת תנודתיות לחץ הדם מביקור לביקור. תנודתיות לחץ הדם מביקור לביקור אצל אותו מטופל נמוכה יותר בניטור לחץ דם ל-24 שעות לעומת מדידות מרפאתיות, ובמהלך טיפול ממושך לחצי הדם יציבים יותר כאשר הם נמדדים בעזרת ניטור לחץ דם רציף במהלך הפעילות היומית הרגילה של הנבדק, לעומת מדידה מרפאתית. פער זה נובע בחלקו משינויים בערכי לחץ דם במדידות מרפאתיות, המושפעות מגירויים סביבתיים ומתגובה רגשית של המטופל לעצם מדידת לחץ הדם במרפאה (תופעת "חלוק לבן"). גורמים אלו אינם באים לידי ביטוי בניטור רציף של לחץ הדם. המגבלה העיקרית בניטור לחץ הדם הוא הקושי לחזור עליו לעתים קרובות, ובוודאי שלא מביקור לביקור.
מדידות ביתיות של לחץ הדם מאפשרות לערוך מדידות יום-יומיות של לחצי הדם בתנאים מקובלים (אותו טיפול, ללא שינויים פיזיולוגיים חריגים), ללא תופעת "חלוק לבן", אך עם פחות התאמה לדרגת הפעילות היום-יומית בהשוואה לניטור לחץ דם. על פניו נראה שמדידות ביתיות של לחץ הדם הן הבחירה המועדפת להערכת תנודתיות חוזרת של לחץ הדם. מדידות ביתיות של לחץ הדם יכולות גם לזהות יל"ד עמיד מדומה, ושימוש במכשיר עם זיכרון או עם חיבור לטלפון יכול לשפר את מהימנותן.
- נוסחה לחישוב תנודתיות מביקור לביקור
תנודתיות לחץ הדם מביקור לביקור יכולה להיות מחושבת בשתי שיטות:
שיטה ראשונה:
m – מספר הביקורים
Xi – לחץ הדם של המטופל בביקור i (מדידה אחת או ממוצע של שלוש מדידות)
– לחץ הדם הממוצע של המטופל לאורך כל הביקורים
שיטה שנייה:
המשמעות הפרוגנוסטית של תנודתיות לחץ הדם
תנודתיות בטווח הקצר
ברוב המקרים תנודתיות לחץ הדם נמצאת ביחס ישיר לערכי לחץ הדם הממוצעים. כלומר, ככל שממוצעי לחץ הדם עולים, גם מידת תנודתיות לחץ הדם עולה. במחקרים מוקדמים שהשתמשו בהם בניטור לחץ דם רציף תוך עורקי למשך 24 שעות, נמצא לראשונה שתנודתיות לחץ הדם, המבוטאת בסטיית התקן של ממוצעי לחץ הדם בערות, בשינה ולאורך שעות היממה, גבוהה יותר בחולים עם יל"ד בהשוואה לנורמוטנסיביים (Normotensive). העלייה בסטיית התקן של לחצי הדם נמצאה ביחס ישיר לעלייה בלחצי הדם הממוצעים, ללא שינוי במקדם השונות. רוב רובם של המחקרים הקיימים מאוששים את הערך הפרוגנוסטי הגבוה של ממוצעי לחץ הדם, בהשוואה לערך של תנודתיות לחץ הדם.
עם זאת, אותם מחקרים מדגישים שלתנודתיות לחץ הדם בטווח הקצר בפרק זמן של עד 24 שעות יש משמעות וחשיבות בקביעת הסיכון הקרדיו-וסקולרי. במחקרים אלו, שהשתמשו בניטור ישיר או עקיף של לחץ הדם לאורך היממה והדגימו נזק לבבי, נזק לכלי הדם ונזק לכליות, נמצא כי לכל ערך נתון של לחץ הדם, הימצאות הנזק הייתה גבוהה יותר וקשה יותר במקרים שבהם תנודתיות לחץ הדם הייתה גבוהה יותר (ראו טבלה). הוכחות מוצקות יותר לקשר זה התקבלו במחקרים פרוספקטיביים (Prospective) שנמצא בהם כי עלייה במידת תנודתיות לחץ הדם בטווח של 24 שעות היא מנבא עצמאי לנזק מתקדם תת קליני לאיברי המטרה. נמצאו שינויים מבניים בכלי הדם ובלב: עלייה במסת שריר חדר שמאל ועלייה ביחס עובי האינטימה והמדיה של עורקי התרדמה (Carotid Intima-Media Thickness, CIMT); עלייה במספר האירועים הקרדיו-וסקולריים ועלייה בתמותה הקרדיו-וסקולרית. תוצאות מחקרים אלו תומכות בגישה שלפיה גם לתנודתיות לחץ הדם, ולא רק לממוצעי לחץ הדם, יש השפעה על התפתחות נזק מתקדם לאיברי המטרה ולשיעור גבוה יותר של תמותה ותחלואה קרדיו-וסקולריות.
ניטור לחץ הדם למשך 24 שעות מספק מידע על השינויים הקצביים ועל מידת תנודתיות לחץ הדם. המשמעות הפרוגנוסטית של לחצי הדם הליליים ומידת ירידת לחצי הדם בשינה נבדקו בכמה מחקרים. מחקרים אלו, שהם בעיקר תצפיתיים ולאורך זמן, הדגימו את עליונות הערך הפרוגנוסטי של ממוצעי לחץ הדם הלילי על ממוצעי לחץ הדם בערות ולאורך 24 שעות בניבוי תמותה ותחלואה קרדיו-וסקולריות בחולי יל"ד ובנורמוטנסיביים. ממצאים אלו אינם מפתיעים, בעיקר כאשר משווים את לחצי הדם הליליים בזמן שינה ללחצי הדם בשעות הערות, שיש בהן השפעות סביבתיות כמו פעילות גופנית, מתח נפשי ותגובה לגירויים סביבתיים שונים. לכן ממוצעי לחץ הדם הליליים משקפים טוב יותר ובצורה שאפשר לשחזר את לחצי הדם "האמתיים" והתפתחות נזק לאיברי מטרה.
גם לתבנית של ירידה לא מספקת בממוצעי לחץ הדם הליליים לעומת שעות הערות (Non Dipping Pattern) יש תפקיד פרוגנוסטי. לחולים המדגימים תבנית לילית מסוג זה, יש הימצאות גבוהה יותר של נזק לאיברי מטרה וסיכון מוגבר יותר לאירועים קרדיו-וסקולריים ולתמותה, בהשוואה לאלו עם תבנית פיזיולוגית תקינה. נוסף על כך, במחקרים נמצא כי הסיכון לפתח אירועים מוחיים ולבביים גבוה יותר בשעות הבוקר המוקדמות.
בחלק מהנבדקים קיימת תופעה של "התפרצות בוקר", הקשורה להיארעות גבוהה יותר של אירועים ותמותה קרדיו-וסקולריים. אם כי הערך הפרוגנוסטי שלה נתון עדיין לחילוקי דעות. הסיבה לכך נעוצה בעובדה שקיים קושי להעריך את מידת "התפרצות הבוקר" ועליית לחצי הדם בשעות הבוקר מצד אחד, ואת מידת נפילת לחצי הדם בשעות השינה מצד שני. ומכיוון שירידת לחצי הדם בשעות השינה נחשבת כתופעה מגנה מפני אירועים קרדיו-וסקולריים, קשה להעריך באיזו מידה "התפרצות הבוקר" קשורה לעליות לחצי הדם בבוקר או לירידת לחצי הדם בשעות השינה בלילה, שהיא כשלעצמה תופעה מבורכת.
חוסר ירידה מספקת של לחצי הדם בלילה ועלייה בממוצעי לחץ הדם בשינה לעומת שעות הערות (Nocturnal Riser or Inverse Dipper) מהווים גורם מנבא פרוגנוסטי חזק יותר לאירועים קרדיו-וסקולריים בהשוואה להתפרצות הבוקר. יתרה מזאת, בקרב חולי יל"ד ש"התפרצות הבוקר" שלהם נחסמה והדגימו תבנית של Non Dipper, הסיכון לפתח אירועים קרדיו-וסקולריים עלה. דבר המדגיש את המשמעות הגבוהה יותר ושאפשר לשחזרה של התבנית הלילית בהשוואה להתפרצות הבוקר.
תנודתיות לחץ הדם בטווח בינוני-ארוך
- מיום ליום
רוב המחקרים שבדקו את המשמעות הפרוגנוסטית של תנודתיות לחץ הדם, התמקדו בשינויים בטווח הקצר, עד 24 שעות. אך קיימות הוכחות שעלייה בתנודות לחץ הדם מיום ליום לפי ניטור לחץ דם ל-24 שעות, קשורה להיארעות גבוהה יותר ולדרגת חומרה גבוהה יותר של נזק לבבי, נזק בכלי הדם ונזק בכליות ולסיכון גבוה יותר לתמותה ולתחלואה קרדיו-וסקולריות.
במחקרים מסוג "ניתוחי חתך" (Cross-Sectional) שכללו חולי יל"ד לא מטופלים, נמצא שעלייה בתנודותיות לחץ הדם מיום ליום קשורה ישירות לעלייה במסת דופן שריר חדר שמאל, לעיבוי דופן עורקי התרדמה ולעלייה במיקרואלבומינוריה (Microalbuminuria).
במחקר ה-Ohasama נמצא שעלייה בתנודות לחץ הדם הסיסטולי מיום ליום לפי מדידות לחץ דם ביתיות, קשורה לעלייה בסיכון המשולב לתמותה לבבית ומוחית, והסיכון לתמותה מוחית גבוה בצורה משמעותית. במחקר ה-Finn-Home שבוצע בקרב אוכלוסייה כללית באמצעות מדידה עצמית ביתית של לחצי הדם לאורך מעקב של 7.8 שנים בממוצע, נמצא שתנודתיות לחצי דם גבוהה במעקב יום-יומי במשך שבוע, נמצאת ביחס ישיר להתפתחות אירועים קרדיו-וסקולריים ושהיא מנבא משמעותי ובלתי תלוי לאירועים אלו, גם לאחר תיקון לגיל ולערכי לחץ דם ממוצעים.
- מביקור לביקור
גם למדידת תנודתיות לחץ הדם בין הביקורים לאורך פרק זמן ממושך של חודשים ושנים יש משמעות פרוגנוסטית. בחולי יל"ד מטופלים ניטור לחץ הדם משקף את מידת איזון לחץ הדם בטווח של 24 שעות בלבד כמדידה בודדת. לעומת זאת, תנודתיות לחץ הדם המתקבלת מביקור לביקור משקפת את מידת איזון לחץ הדם ואת מידת ההשפעה של לחץ הדם על המערכת הקרדיו-וסקולרית לאורך זמן. עלייה בתנודתיות לחץ הדם בין ביקור לביקור נמצאה קשורה לנזק לבבי (הפרעה בהרפיה החדרית), לנזק לכלי הדם (עלייה בעיבוי דופן עורקי התרדמה), לנזק לכלי דם קטנים [טרשת בכלי דם כלייתים, אלבומינוריה (Albuminuria)], לנזק למוח (אוטמים מוחיים), לסיכון גבוה יותר להתקף ראשון של פרפור פרוזדורים, לפגיעה בתפקוד האנדותל ולפגיעה קוגניטיבית (Cognitive) במבוגרים.
מחקרים ארוכים וניתוח Post-Hoc של מחקרים קליניים בקרב חולי יל"ד, הראה כי עלייה בתנודות לחץ הדם בין ביקור לביקור אצל אותו נבדק עצמו במדידות מרפאתיות או ביתיות, מנבאת אירועים מוחיים ולבביים עם או בלי תמותה ותמותה מכול סיבה, ללא תלות בערכי לחץ הדם הממוצעים כפי שנמדדו במדידות מרפאתיות או ביתיות. בכמה מחקרים נמצא שערך הניבוי של תנודתיות לחץ הדם בין ביקור לביקור אצל אותו מטופל גבוה יותר מאשר ממוצעי לחץ הדם.[2] ממצא זה מצביע על כך שההשפעה המגנה של הטיפול להורדת לחץ הדם אינה תלויה רק בערכים הממוצעים של לחץ הדם, אלא גם ביכולת לשמור על איזון לחץ הדם לאורך זמן.
במחקר ה-INVEST (The International Verapamil- Trandolapril Study) שנערך בקרב מטופלים בעלי גורמי סיכון קרדיו-וסקולריים עם וללא תמותה, בעיקר אירועים מוחיים, התנודתיות ירדה בצורה חדה ככל שתדירות הביקורים במהלך תקופת הטיפול עלתה, ושיעור גבוה יותר של חולים אוזן.
על פי מחקרים אלו המשמעות הפרוגנוסטית של תנודתיות לחץ הדם מביקור לביקור היא שיש לעשות את כל המאמצים, ובכל ביקור להתאים את מינוני התרופות להורדת לחץ דם ולשפר את היענות המטופל לתכנית הטיפול, כדי להימנע מפערים גדולים בערכי לחץ הדם בין ביקור לביקור. יש להדגיש כי מסקנה זו חלה על מטופלים עם יל"ד הנמצאים בסיכון קרדיו-וסקולרי גבוה בלבד.
בניתוחים מאוחרים של מחקר ה-ELSA (European Lacidipine Study of Atherosclerosis) שכללו חולי יל"ד בדרגה 1–2 מטופלים תרופתית עם סיכון קרדיו-וסקולרי נמוך, שיעור תנודתיות לחץ הדם מביקור לביקור לא תרם כלל או תרם מעט מאוד לניבוי הסיכון לאירוע קרדיו-וסקולרי, מעבר לממוצעי לחץ הדם. גם מחקר נוסף שבוצע בקרב אנשים בריאים במשך 12 שנים, לא מצא תרומה משמעותית מחישוב תנודתיות לחץ הדם מביקור לביקור בכל הקשור להערכת הסיכון הקרדיו-וסקולרי, מעבר לערכי לחץ הדם הסיסטולי הממוצע.
הערך הפרוגנוסטי של תנודתיות לחץ הדם מביקור לביקור תלוי ברמת הסיכון הקרדיו-וסקולרי של אותו מטופל, וערך זה עולה ככל שרמת הסיכון עולה.
התפקיד הפרוגנוסטי של תנודתיות לחץ הדם בביקור עצמו (מוגדר כסטיית התקן של שלוש מדידות לחץ הדם עוקבות במרפאה במהלך ביקור אחד), המשקף את תופעת "החלוק הלבן", נבדק על ידי Muntner וחבריו. מחקרם כלל 15,317 נבדקים בריאים, ולא הוכח בו כי לתנודתיות לחץ הדם בביקור עצמו (בניגוד לתנודתיות מביקור לביקור) יש יכולת שחזור, ולא הוכח כי מדד זה מנבא עלייה בסיכון לתמותה ולתחלואה קרדיו-וסקולריות. אולם ככל שמספר המדידות בביקור יהיה רב יותר ובפרק זמן ארוך יותר, יהיה אפשר לשחזר גם את תנודתיות לחץ הדם בביקור עצמו.
בחירת הטיפול התרופתי לצמצום מידת תנודתיות לחץ הדם
בחירת הטיפול להורדת לחץ הדם
מחקרים שבוצעו בחולדות הצביעו על השפעה מיטיבה שיש לכמה קבוצות של תרופות להורדת לחץ הדם כמו קבוצת חוסמי תעלות סידן, בהפחתת מידת תנודתיות לחץ הדם בטווח הקצר ובמניעת נזק ללב, לכליות ולמוח. המנגנון המשוער להשפעה זו הוא בעזרת שיפור ושיקום הרגישות של הברו-רצפטורים (Baroreceptors) בגופי עורקי התרדמה. רוב המחקרים בבני אדם שהשתמשו בהם בניטור ישיר (החדרת צנתר לעורק) או עקיף (ניטור לחץ דם – 24 שעות), הדגימו ירידה במידת תנודתיות לחץ הדם בעזרת תרופות מקבוצות שונות להורדת לחץ הדם, במקביל וביחס ישיר לירידה בערכי לחץ הדם הממוצעים. מכאן משתמע שהשפעת התרופות השונות להורדת לחץ הדם על מידת תנודתיות לחץ הדם בטווח הקצר היא תוצאה ישירה מעצם הורדת לחץ הדם.
יש צורך במחקרים נוספים, בעיקר פרוספקטיביים, כדי לקבוע אם לחלק מהתרופות יש השפעה רבה יותר על מידת תנודתיות לחץ הדם בפרק זמן של 24 שעות, בהשוואה לתרופות אחרות, וכדי לקבוע אם טיפול המוביל לירידה בתנודתיות לחץ הדם בטווח הקצר, ימנע גם את התפתחות הנזק לאיברי המטרה ויפחית את הסיכון לאירוע קרדיו-וסקולרי, ללא תלות בערכי לחץ הדם הממוצעים.[3]
ההוכחה היחידה שלהפחתת תנודתיות לחץ הדם בטווח הקצר בבני אדם בעזרת טיפול תרופתי להורדת לחץ הדם, יש השפעה מגנה מפני התפתחות נזק לאיברי מטרה, מתקבלת ממחקרים שבהם ה-Smoothness Index (S.I) שימש כמדד להערכת מידת תנודתיות לחץ הדם לאורך זמן עקב הטיפול התרופתי. מניתוח תרשימי ניטור לחץ דם ל-24 שעות לפני הטיפול התרופתי ובמהלכו, שנבדקו בהם השינויים הממוצעים בלחצי הדם במשך 24 שעות והשינויים בסטיית התקן שלהם, אפשר היה לחשב את ה-S.I. מדד זה מבטא את היחס בין ממוצעי השינויים בלחץ הדם לאורך היממה בעקבות הטיפול התרופתי לבין סטיית התקן שלו. למעשה מדד זה מספק הערכה של מידת ירידת לחץ הדם לאורך הזמן ושל מידת פיזור הירידה לאורך הזמן בעקבות הטיפול התרופתי. בכמה מחקרים נמצא כי בעקבות טיפול תרופתי, ה-S.I נמצא בקשר ישיר לנזק הנגרם בשריר הלב, כמו נסיגה בעיבוי דופן שריר הלב ונסיגה בעיבוי דופן עורקי התרדמה, ללא תלות בלחצי הדם הממוצעים.
מניעת תמותה ותחלואה קרדיו-וסקולריות
המטרה הראשונית של הטיפול התרופתי להורדת לחץ הדם היא להגן מפני התפתחות או החמרה של נזק תת קליני וגלוי לאיברי המטרה. אין ספק שרוב המחקרים המבוקרים שכללו קבוצות תרופות שונות להורדת לחץ הדם, הוכיחו את הערך הפרוגנוסטי המשמעותי בהורדת ערכי לחץ הדם הממוצעים להפחתת הסיכון הקרדיו-וסקולרי. אולם ניתוחי מחקרים מסוג Post-Hoc, בעיקר מחקרי ה-ASCOT (The Anglo-Scandinavian Cardiac Outcomes Trial) וה-MRC-Elderly (Medical Research Council trial of treatment of hypertension in older adults), הוכיחו שתנודתיות לחץ הדם מביקור לביקור לאורך זמן מושפעת בצורה שונה מקבוצת תרופות שונות להורדת לחץ הדם. הבדלים אלו יכולים להסביר את ההשפעות השונות של קבוצות התרופות השונות במניעת אירועים קרדיו-וסקולריים. המסקנה החשובה ביותר מניתוחי מחקרים אלו הייתה שתכנית טיפול תרופתי המבוססת על תרופת ה-Amlodipine (מקבוצת חוסמי תעלות הסידן), קשורה בהפחתה משמעותית יותר בתנודתיות לחץ הדם ובשיעור נמוך יותר של אירועים מוחיים, בהשוואה לתכנית טיפול המבוססת על Atenolol [מקבוצת חוסמי בטא אדרנרגי (Beta adrenergic blockers)], ללא תלות בערכי לחץ הדם הממוצעים.
תוצאות סותרות נצפו בניתוח Post-Hoc של מחקר ה-ELSA, שבוצע בקרב חולי יל"ד קל עד בינוני. במחקר זה לא נמצא כל הבדל בתנודתיות לחץ הדם מביקור לביקור בין אלו שטופלו בתרופות מקבוצת חוסמי בטא אדרנרגי לבין אילו שטופלו בתרופות מקבוצת חוסמי תעלות סידן. יתרה מזאת, נסיגה בעיבוי דופן עורקי התרדמה ובמספר האירועים הקרדיו-וסקולריים נמצאה קשורה לערכי לחץ הדם הממוצעים במדידות במרפאה או בניטור לחץ דם ל-24 שעות בעקבות הטיפול התרופתי, אך לא לתנודתיות לחץ הדם מביקור לביקור (ראו תרשים).
ניתוח מסוג Post-Hoc של מחקר ה-J-CORE (The Japan-Combined treatment with Olmesartan and a calcium channel blocker versus Olmesartan and Diuretics Randomized Efficacy study), הראה שטיפול משולב של חוסמי תעלות הסידן וחוסמי הקולטן לאנגיוטנסין (Angiotensin Converting Enzyme inhibitors, ACE inhibitors) מפחית את תנודתיות לחץ הדם מיום ליום במשך חמישה ימים עוקבים ואת מהירות גל הדופק באאורטה ביעילות רבה יותר, מאשר השילוב של חוסמי הקולטן לאנגיוטנסין ומשתן, למרות ירידה זהה בערכי לחץ הדם במדידות ביתיות בשתי זרועות המחקר לאחר 24 שבועות טיפול.
מטה-אנליזות של מספר רב של מחקרים, הראו שקיימים הבדלים במניעת אירועים מוחיים בין קבוצות התרופות השונות, למרות שאין כמעט הבדל בהשפעתן על מידת הורדת לחץ הדם. ייתכן שפער זה הוא תוצאת ההשפעות השונות של קבוצות תרופות שונות להורדת לחץ הדם על מידת תנודתיות לחץ הדם בקרב מטופלים שונים. הבעיה העיקרית במטה-אנליזות היא שהנתונים על תנודתיות לחץ הדם מייצגים את השפעת הטיפול על ממוצעי לחץ הדם בקרב קבוצות מטופלים ולא את תנודתיות לחץ הדם מביקור לביקור במטופל יחיד. מחקרים נוספים אף הוכיחו שתנודתיות לחץ הדם בין המטופלים יכולה להיות גדולה יותר מתנודתיות לחץ הדם במטופל הבודד.
תנודתיות לחץ הדם בין המטופלים נובעת ממאפיינים אישיים שונים בוויסות הקרדיו-וסקולרי, ולכן לא מספיק להעריך את התנודתיות מביקור לביקור.מדדים מהימנים יותר כמו ניטור לחץ דם ל-24 שעות או מדדים ביתיים חייבים להיות מוטמעים במחקרים קליניים, כדי לקבוע טוב יותר את יעילות קבוצות התרופות השונות על מידת תנודתיות לחץ הדם ועל התפתחות אירועים קרדיו-וסקולריים. בהתחשב במשמעות הפרוגנוסטית של תנודתיות לחץ הדם מביקור לביקור, אזי לאיזון עקבי של לחץ הדם, לאורך זמן יש חשיבות בשמירה על איברי המטרה. במחקר ה-INVEST נמצא שככל שמספר הביקורים היה גדול יותר ואיזון לחץ הדם נשמר לאורך זמן רב יותר, כך הסיכון למאורע קרדיו-וסקולרי היה נמוך יותר, ללא תלות בערכי לחץ הדם הממוצע לאורך הטיפול.
מסקנות
הידע שלנו על המנגנונים האחראים לתנודתיות לחץ הדם בטווח הקצר של 24 שעות ובטווח בינוני-ארוך תחת טיפול תרופתי להורדת לחץ הדם מוגבל. ההשפעות על תנודתיות לחץ הדם נובעות מסיבות רבות, החל משינויים מבניים ותפקודיים שמקורם נוירו-הורמונלי וקרדיו-וסקולרי, דרך פערי זמן בין נטילת הטיפול התרופתי ומדידת לחץ הדם וכלה במידת ההיענות של המטופל לתכנית הטיפול. עם הזמן הולכות ומצטברות הוכחות לפיהן תנודתיות לחץ הדם בטווח הקצר ובטווח הבינוני-ארוך קשורה להתפתחות נזק ללב, לכליות, למוח ולכלי הדם, עם עלייה בסיכון לתמותה ולתחלואה קרדיו-וסקולריות, ללא תלות בערכי לחץ הדם הממוצעים. במחקרים קליניים תנודתיות לחץ הדם בטווח הארוך קשורה יותר לאירועים קרדיו-וסקולריים מאשר תנודתיות לחץ הדם בטווח הקצר.
למרות ההצעה שיעדי הטיפול בקרב חולי יל"ד יכללו הפחתה של ערכי לחץ הדם הממוצעים והפחתה בתנודתיות לחץ הדם במשך 24 שעות, ההוכחות הנוגעות לערכי תנודתיות לחץ הדם שיש לשאוף אליהם אינן חד משמעיות. רוב המחקרים שההצעה מבוססת עליהם לא כללו שימוש בניטור לחץ הדם למשך 24 שעות לצורך הערכה. נוסף על כך, לא נבדקה ההשפעה המגנה של טיפול תרופתי להורדת לחץ דם המכוון להפחתת תנודתיות לחץ הדם במשך 24 שעות בהשוואה להורדת ערכי לחץ הדם הממוצעים.
מטה-אנליזות של מחקרים קליניים הראו שתנודתיות לחץ הדם מביקור לביקור (טווח בינוני-ארוך) או חוסר איזון בלחץ הדם בכל ביקור מרפאתי נתון קשורים ישירות לפרוגנוזה גרועה יותר. הערכת תנודתיות לחץ הדם בטווח הקצר מתקבלת באופן מיטבי בעזרת ניטור לחץ הדם ל-24 שעות. חישוב התנודתיות יכול להתבצע בכמה שיטות מדידה. אין די מחקרים השוואתיים כדי לקבוע בוודאות מהי שיטת החישוב המועדפת. הערכת תנודתיות לחץ הדם בטווח הבינוני-ארוך מתקבלת באופן מיטבי בעזרת מדידות ביתיות יום-יומיות של לחצי הדם. הערכה זו יכולה לסייע לרופא לשפר את תכנית הטיפול התרופתי בכל ביקור במרפאה ואת מידת איזון לחץ הדם לטווח הארוך.
אין טיפול תרופתי מועדף לתנודתיות לחץ הדם. קיימים חילוקי דעות על מידת ההשפעה של קבוצות תרופות שונות על הפחתת התנודתיות ועל יכולתן להגן על איברי המטרה ולהקטין תמותה ותחלואה קרדיו-וסקולריות.
ביבליוגרפיה
- ↑ 1.0 1.1 Mancia G. Short-and long-term blood pressure variability: present and future. Hypertension. 2012;60:512-517
- ↑ 2.0 2.1 2.2 2.3 2.4 Rothwell PM, Howard SC, Dolan E, et al. Prognostic significance of visit-to-visit variability, maximum systolic blood pressure, and episodic hypertension. Lancet. 2010;375:895-905
- ↑ 3.0 3.1 3.2 Parati G, Faini A, Valentini M. Blood pressure variability: its measurement and significance in hypertension. Curr Hypertens Rep. 2006;8:199-204
- ↑ 4.0 4.1 Kotsis V, Stabouli S, Karafillis I, et al. Arterial stiffness and 24 h ambulatory blood pressure monitoring in young healthy volunteers: the early vascular ageing Aristotle University Thessaloniki Study (EVA-ARIS Study). Atheroscslerosis. 2011;219:194-199
- ↑ 5.0 5.1 Mancia G, Parati G, Pomidossi G, et al. Arterial baroreflexes and blood pressure and heart rate variabilities in humans. Hypertension. 1986;8:147-153
- ↑ 6.0 6.1 Conway J, Boon N, Davies C, et al. Neural and humoral mechanisms involved in blood pressure variability. J Hypertens. 1984;2:203-208
- ↑ Schillaci G, Bilo G, Pucci G, et al. Relationship between short-term blood pressure variability and large-artery stiffness in human hypertension: findings from 2 large databases. Hypertension. 2012;60:369-377
- ↑ 8.0 8.1 8.2 Mancia G, et al. (1997). In Mancia G, Zanchetti A (eds), Handbook of Hypertension: Pathophysiology of Hypertension (pp. 117-169). Amsterdam: Elsevier Science
- ↑ Mancia G, Grassi G. Mechanisms and clinical implications of blood pressure variability. J Cardiovasc Pharmacol. 2000;35(7 Suppl 4):S15-9
- ↑ 10.0 10.1 Parati G, Saul JP, Di Rienzo M, Mancia G. Spectral analysis of blood pressure and heart rate variability in evaluating cardiovascular regulation. A critical appraisal. Hypertension. 1995;25(6):1276-86
קישורים חיצוניים
הערכה, משמעות קלינית ותכנית טיפול בתנודתיות לחץ הדם
המידע שבדף זה נכתב על ידי ד"ר שוקי לשם


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק