כף רגל סוכרתית - היבטים כירורגיים - Diabetic foot - surgical aspects
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של כף רגל סוכרתית | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – כף רגל סוכרתית
הסיבה השכיחה ביותר לאיבוד גף של חולי סוכרת היא נמק של כף הרגל. תופעה זו מלווה בתמותה גבוהה, בצורך שכיח בכריתת גפיים ובהמשך בפרוגנוזה גרועה לשיקום. 25% מהאשפוזים של חולי סוכרת, נובעים מסיבוכי כפות הרגליים. ב-40% מחולי הסוכרת בעלי סיבוכים בכף הרגל, דרושה כריתה גדולה ו-57% מהם ימותו למרות טיפול רפואי נאות.
הגורמים העיקריים המביאים לנמק רקמה הם: נירופתיה סוכרתית, איסכמיה וזיהום. כף רגל נירופתית היא חמה, יבשה עם נימלול, ללא כאבים ובדרך כלל הדפקים ההיקפיים ניתנים למישוש. כף רגל כזו מביאה ל-3 סיבוכים עיקריים: כיב נירופתי, מפרקים נירופתיים (Charcot) ובצקת נירופתית. הרגל האיסכמית היא קרה, ללא דפקים וסיבוכיה - כאב במנוחה, התכייבות בשל לחץ ונמק.
כף הרגל הנירופתית
בנירופתיה על רקע של סוכרת ניתן להבחין בפגיעה בעצבים העוברים ניוון וכן במוקדי דה-מיאליניזציה וניוון. קלינית ניתן לסווג את הנירופתיה בסוכרת ל-2 קבוצות: נירופתיה היקפית ונירופתיה אוטונומית. נירופתיה היקפית סימטרית היא הצורה השכיחה ביותר.
קיים איבוד סיבי עצב תחושתיים קטנים, תחושות הכאב והחום נפגעות ראשונות ורק מאוחר קטנה יורדת התחושה השטחית, תחושת הרטוט (ויברציה) ותחושת המרחב, זאת כאשר גם הסיבים התחושתיים הארוכים נפגעים. כאשר מתרחשת פגיעה בסיבים המוטוריים, קיימים ניוון שרירים קטנים בכף הרגל, Clawing של אצבעות, חלוקה בלתי תקינה של לחץ על פני הרגל והיווצרות כיבים.
נירופתיה אוטונומית: אבחנת נירופתיה אוטונומית מבוססת בעיקרה על נתונים קליניים. הפגיעה האוטונומית כוללת מערכות רבות ופותחו תבחינים קליניים רבים להערכת פגיעה זו: תבחינים קארדיו- ואסקולריים, תבחינים של מערכת העיכול ותבחינים לבדיקת פעילות כיס השתן והזיעה.
זרימת הדם ברגל הנירופתית
דנרווציה אוטונומית יכולה להיות אחראית לשינויים בזרימת הדם בכפות הרגליים. השינויים העיקריים שהובחנו הם:
- עלייה בנפח זרם הדם
- דלף עורקי-ורידי
- נוקשות דופן העורק
שינויים אלה מקורם בדנרווציה ממושכת סימפתטית. נוקשות כלי הדם מתרחשת קרוב לוודאי על רקע הסתיידות הקיר האמצעי (Medial calcification). הנוקשות הוכחה על ידי עלייה בלחץ הסיסטולי של הקרסול וזמן קצר יותר של מעבר גל הדופק. סימפתקטומיה גורמת לניוון שריר חלק עם מוקדי נמק ולשינויים מבניים אחרים. כמו כן הוכח, שסימפתקטומיה גורמת גם להסתיידות מונקברג (Monckeberg's sclerosis). הסתיידות דומה קיימת בסוכרתיים הלוקים בנירופתיה ובשכיחות גבוהה יותר בחולים בעלי מפרקי Charcot. הסתיידות זו מתרחשת בתוך תאי השריר החלק ומסביבם. תחילה שוקעים משקעי הסידן בגרגירים עדינים המתחברים בהמשך ויוצרים גוש באזופילי המשכי בצורת טבעות לא מושלמות המקנות תמונה רנטגנית של "Goose trachea". במקרים מתקדמים מתחברות טבעות אלו ויוצרות עמוד טרשתי המשכי הנראה ברנטגן כ-"Pipestem" או Trolley track. ההסתיידות כאן היא המשכית ובלתי סדירה, בניגוד לצורה נוספת של הסתיידות שהיא Diffuse intimal sclerosis, המתרחשת בעיקר באינטימה. תהליך אחרון זה מיוחד לתהליך ההזדקנות, ויכול לגרום לחסימת כלי דם ובצילום מודגמות הסתיידויות בעלות אופי בלתי סדיר וללא רצף המשכי.
סיבוכי כף הרגל הנירופתית בחולי סוכרת
שלושה סיבוכים עיקריים לכף הרגל הנירופתית בחולי סוכרת:
- כיב נירופתי
- מפרק נירופתי (מפרק Charcot)
- בצקת נירופתית
- כיב נירופתי
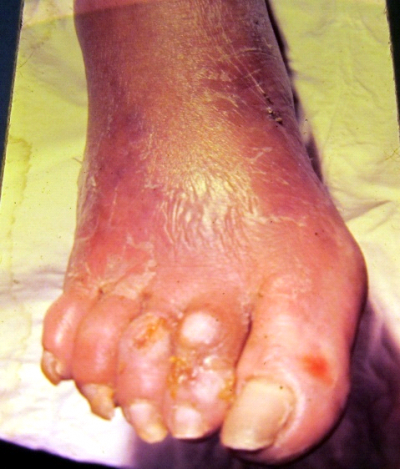
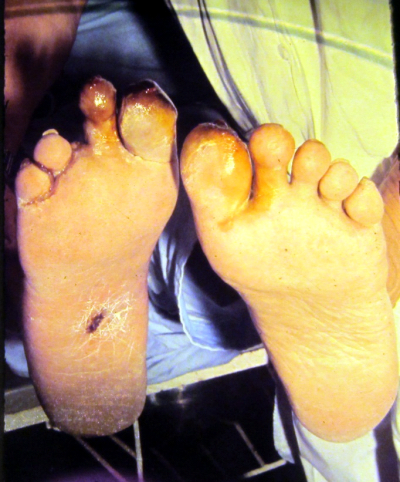
- זהו הסיבוך השכיח ביותר. הכיב הנירופתי מופיע בדרך כלל מתחת לראשי עצמות המסרק, קצות האצבעות ולעיתים בגב האצבעות, בין האצבעות או באזור העקב (תמונות). בדרך כלל הוא מוקף על ידי רקמה קאלוסית (Callous), ללא כאב וחודר עמוק מבעד לכל שכבות העור, לעיתים עד לעצם (הפגיעה ברקמות העמוקות בדרך כלל גדולה ומזכירה פירמידה הפוכה)
- שינויים פתופיזיולוגיים: השינויים הנירופתיים הגורמים להתהוות הכיב הנירופתי הם: איבוד תחושת טמפרטורה, ריטוט (ויברציה), איבוד זיעה (אוטונומי), בצקת, פגיעה בקצב חלוקת התאים וחוסר מוטורי של השרירים הקטנים של כף הרגל הגורם לעיוותים של כף הרגל הקדמית.
- פגיעות פיזיות: אלה יכולות להיות מכניות על ידי Callosity, המוזנח בדרך כלל בשל חוסר תחושת כאב. הקאלוס יוצר לחץ, הגורם לנמק הרקמה ולבסוף לכיב עמוק. לחץ מקומי נוצר בשל נעל בלתי מתאימה, בעיקר לאחר התפתחות בצקת בכף הרגל, ובשל עיוותים שונים בכף הרגל, בגלל שיתוק נירופתי של שרירים קטנים, לדוגמה האלוקס ואלגוס או בגלל התפתחות מפרקים נירופתיים עם בליטות עצם. קיים איבוד של ריפוד כרית השומן, בעיקר באזור ראשי עצמות המסרק והעקב של חולים סוכרתיים. בנוסף התברר, שחולים סוכרתיים הלוקים בנירופתיה ובכיבים סובלים מפיזור בלתי-תקין של לחצים בכף הרגל (Foot pressures) ומלחץ גבוה יותר באזורי הכיב. הפחתת נקודות לחץ בשלבים המוקדמים ניתנת להשגה על ידי ניתוחים לתיקון העיוותים בכף הרגל. פגיעות פיזיות נוספות הן פגיעות תרמיות עקב רחיצת רגליים במים רותחים או עקב חימום הרגליים בבקבוק חם או עקב הליכה ברגליים יחפות על משטח חם בחוץ.
- הטיפול בכיב נירופתי מכוון להורדת הקאלוס על ידי כירופודים מנוסים ולהורדת אזורים בעלי לחץ בכף הרגל בשיטות שונות, כמו מנוחה במיטה, מגף גבס מותאם היטב, מדרסים הבנויים לפי טביעת כף רגל ומדרסים מורכבים, הבנויים משכבת פוליאורטן רכה, הבאה במגע הדוק עם כף הרגל, או משכבת Microcell או מגומי לבלימת זעזועים.
- מפרקים נירופתיים
- שכיחות המפרק הנירופתי היא כ-1 ל-100 מפרקים והאזור השכיח ביותר הוא טרזומטהטרזי ואחר מטהטרזופלנגאי. לאחר מכן הקרסול ומפרק תת-טלי
- פתוגנזה: תחילת הופעת המפרק הנירופתי היא ולגוס מקומי, לעיתים עם כאב. לרוב הדבר קשור בחבלה חדה. התהליך הרדיולוגי הוא אוסטאוליזיס מוקדם, המוביל לשבירת העצם, לאחר מכן ליצירת עצם חדשה ולבסוף לתת-נקע של המפרק ולהפרעה בתפקודו.
- דלדול עצם ושברים בעצמות המסרק מתרחשים בשכיחות-יתר בחולים סוכרתיים הלוקים בנירופתיה קשה. אחד המרכיבים של הפתוגנזה של התפתחות המפרק הנירופתי הוא דנרווציה סימפתטית של העורקיקים. עלייה בנפח זרם הדם גורמת לספיגת העצם ואז כף הרגל מועדת לפורענות אפילו מחבלה קטנה. איבוד תחושה בשל נירופתיה היקפית מאפשר מעברי לחצים מכניים גדולים, ללא גרימת כאב, הגורמים להרס מתמשך של המפרק. טיפול: הטיפול בהתפתחות החדה של מפרק נירופתי מבוסס בעיקר על הורדת משקל מהגף, מתן תרופות נוגדות-דלקת ומדרסים המגינים בפני התהוות כיבים. בדרך כלל, תהליך הריפוי נמשך כשנתיים וזה בשל חלוקת לחץ חדשה על כף הרגל. טיפול ניתוחי אינו מומלץ בתקופה החדה וכל עוד לא קיים מצב יציב של הרגל. מומלצות נעליים מיוחדות עם בולמי זעזועים להורדת הלחצים בכפות הרגליים.
- בצקת נירופתית
- זהו הסיבוך הנדיר ביותר ברגל הנירופתית ומתייחס לבצקת גומתית של הרגל, כולל כף הרגל עם פגיעה עצבית היקפית
- פתוגנזה: נפח זרם דם גבוה על רקע דנרווציה סימפתטית מוביל להרחבת כלי הדם לדלף עורקי-ורידי, לאגירת דם ורידי המובילה לבצקת.
- טיפול: הטיפול בתופעה נדירה זו הוא בחומרים סימפתומטיים המעודדים כיווץ של כלי הדם. שיפור בצקת זו חל לאחר הורדה ניכרת במשקל וירידה בנפח זרם הדם הדיאסטולי. שיפור מהיר חל גם לאחר מתן אפדרין.
כף הרגל האיסכמית
תופעה קלינית: המאפיינים הקליניים של איסכמיה כוללים צליעה סירוגית, כאבים במנוחה, התכייבות ונמק. צליעה סירוגית מערבת בעיקר את שרירי הסובך. כאשר קיימת מעורבות של כלי דם מתחת לברך, מתעורר כאב בכף הרגל, בעיקר במאמץ, ולבסוף מתעורר גם כאב במנוחה. כאב זה מוקל על ידי הרמת מרגלות המיטה.
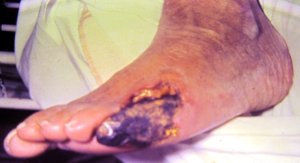
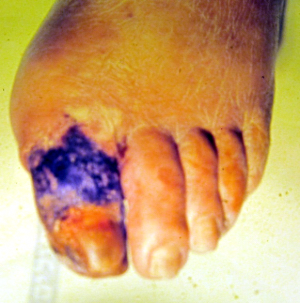
הכיב האיסכמי מופיע כאזור נמקי מוקף בדרך כלל באזור אדמדם ללא רקמת קאלוס סביבו, כמו בכיב הנירופתי. כיב זה מלווה גם בכאב. האזורים המועדים לכיב איסכמי הם בדרך כלל הבוהן, הצד פנימי של ראש עצם המסרק הראשונה, הצד החיצוני של עצם המסרק החמישית והעקב. סיבוך שכיח הוא זיהום משני. התוצאה הסופית היא נמק (תמונה 6.15).
|
|
| תמונה 6.15: אסכמיה ונמק של בוהנות בכף רגל סוכרתית | |
|---|---|
פתוגנזה: הגורם העיקרי להפחתת אספקת הדם לרגל הוא הסתיידות דו צדדית רחיקנית של כלי דם גדולים הפוגעת בדרך כלל בקטעים רבים, ותוקפת בעיקר עורק טיביאלי ופרונאי. אין הסבר מדוע הפגיעה היא רחיקנית. למעשה הפגיעות בעורקים אינן גורמות לחסימתם ותגובת כלי הדם לאפדרין היא תקינה. הפגיעה באינטימה של כלי הדם הקטנים, שבה האמינו שנים רבות, היא למעשה התעבות הממברנה הבסיסית ושגשוג האינטימה ואינה גורמת לחסימת כלי הדם. בחולים סוכרתיים ניתן למצוא מדיו-סקלרוזיס, היצרות שווה של כלי הדם, נוקשות דופן כלי הדם וחספוס (Roughness) של הנהור, ממצאים המעידים על מאקרואנגיופתיה, ללא מיקרואנגיופתיה. קיים מתאם בין הפגיעה בכלי הדם לבין משך הסוכרת.
התמונה האיסכמית יכולה להסתבך כאשר במקביל קיימת גם נירופתיה היקפית או אוטונומית או שתיהן. כמו כן הסיבוך השכיח הוא קיום זיהום משני, המביא לחסימת כלי דם על רקע זיהומי, התפשטות הנמק ובעקבותיו התפשטות הזיהום.
מהלך וטיפול באיסכמיה הנובעת מסוכרת
בדיקות
מטרת הבדיקות להעריך את מצב מחזור הדם ההיקפי. הבדיקות מסווגות לבלתי פולשניות ולפולשניות.
בדיקות בלתי פולשניות
- לחצי דם סיסטוליים נמדדים על ידי שרוול שרוחבו 12 ס"מ ודופלר על כלי הדם של כף הרגל. מחשבים את היחס בין לחץ הדם באזור הקרסול לבין לחץ הדם בזרוע. בבריאים יחס זה גדול מ-1.1. אם היחס קטן מ-0.6, יש לצפות לכישלון כריתת קדמת כף הרגל. כאשר לחץ הדם האבסולוטי בבוהן נמוך מ־30 מ"מ כספית, הריפוי בדרך כלל נכשל. בחסימה חלקית צורת גל זרם הדם בדופלר משתנה: הקטנת השלב הראשון, היעלמות השלב השני והשטחת הגל עד היעלמותו. המדדים של דופק וזמן עליית הגל נמצאו טובים להערכת נפח הזרימה בכלי הדם, תוך חיזוי יעילות הריפוי
- רישום של נפח גל - Transcutaneous oximetry
- שיטה המעידה על חיות העור באזור המנותח היא Laser Doppler flowmetry, המודדת זרימת דם באזור עד לעומק של 1 מ"מ
שתי השיטות האחרונות הן בעלות סגוליות גבוהה - 88% ו-96% בהתאמה, כאשר האוקסיומטריה דרך העור רגישה יותר. מידת הדיוק של לחצי הדם הנמדדים באזור הקרסול על ידי דופלר היא 52%.
בדיקות פולשניות
השיטה הטובה ביותר להדגמת כלי הדם היא ארטריוגרפיה. בארטריוגרפיה ניתן לראות היצרות בכלי הדם ופלקים אטרוסקלרוטיים על פני כלי הדם.
טיפול
טיפול שמרני
דומה בעקרונותיו לטיפול בכיב הנירופתי, דהיינו, מתן מדרסים ומניעת לחץ, טיפול נאות בזיהום וטיפול בכף הרגל כולה על ידי כירופוד. ברוב המקרים קיימת בצקת על רקע של אי-ספיקת לב, והטיפול משפר את המצב.
טיפול ניתוחי
שחזור עורקים: ההוריה לשחזור היא כאב עז במנוחה וכן התכייבות שאינה מגיבה לטיפול שמרני. כאשר קיימות בהונות נמקיות, הרי בנוסף לכריתתן המקומית, מושג שיפור בזרימת הדם לגף על ידי שחזור העורקים.
אנגיופלסטיקה: לשיטה זו יש תוצאות מוצלחות בהרחבת עורקי הכסל ופחות מוצלחות בהרחבת העורקים הפמורליים. שיעור הצלחה נמוך ביותר מושג בהרחבת העורקים הרחיקניים לשוק. לכן בחולים לא סוכרתיים עדיין לא מקובל ליישם שיטה זו, בשל חסימת כלי הדם בשוק.
סימפתקטומיה: ניתנת לביצוע בצורה כימית או ניתוחית, להקלת הכאב על חולים במנוחה שמצבם אמנם אינו מחמיר במהירות, אך גם אינו משתפר.
כריתה: כריתת בהונות מקובלת כטיפול בכיב נמקי מזוהם בקצה הבוהן. כריתת קשת (Ray) הכוללת גם חלק מעצם המסרק, אינה יעילה בכף רגל איסכמית, אולם יעילה בכף הרגל הנירופתית (תמונה 7.15). יש לכרות מתחת לברך בהרס נרחב של רקמה רכה, בזיהום מפושט או אף בכאב עז, לאחר כישלון של טיפול ואסקולרי. כאשר זיהום של כף הרגל בלתי ניתן לטיפול, מתקבלות תוצאות טובות יותר על ידי קטיעה בת 2 שלבים מאשר בשלב אחד.
זיהומים בכף הרגל הסוכרתית
ההופעה הקלינית של זיהומים בכף הרגל יכולה להתבטא ב-4 צורות:
- צלוליטיס: נפיחות ואודם של רקמה רכה, חום מקומי עם או ללא רגישות מקומית
- אוסטאומיאליטיס: זיהום רקמה רכה מלווה בהרס עצם או בדמינרליזציה. הרס עצם, ללא תמונה הולמת של זיהום, קיים באוסטאופתיה סוכרתית
- צלוליטיס נמקית או Fascitis: כאשר זיהום מקומי מלווה בשלפוחיות בעור, ביצירת גז תת-עורי, בדיסקולורציה שחורה או ארגמנתית של העור, או הוכחה לשריר נמקי תוך כדי ניתוח
- מורסה: קיימת פלקטואציה ברקמה רכה המוכחת על ידי שאיבה או ניתוח
כל אחת מהצורות האלה יכולה להופיע בכף הרגל האיסכמית והנירופתית. זיהומים אלה מצמיחים זני חיידקים רבים. קיים הבדל בין חיידקים הצומחים מאזור שטחי של כיב לבין חיידקים הצומחים מעומק הכיב או לאלה הצומחים מחלקי עצם. בדרך כלל החיידקים הגדלים בעומק הפצע מהווים גורם לזיהום. ב-70% מהחולים הסוכרתיים שלקו בזיהום צמחו כמה זני חיידקים. זני הסטאפילוקוק היו הפתוגנים החשובים ביותר ונמצאו ב-2/3 מהחולים. סטאפילוקוק זהוב גדל בכ-1/3 מהחולים וסטאפילוקוק אפידרמיטיס נמצא אף הוא בכ-1/3 מהחולים. בכ-40% אירע זיהום ארובי ואנארובי משולב. בכ-40% מהחולים היה זיהום של חיידקים גרם-שליליים. ממליצים על מתן קפאזולין שהיה יעיל בטיפול ב-40% מהחולים, Cefoxitin - שהיה יעיל ב-58% מהחולים, ושילוב של צפוקסיטין, אמפיצילין ואמינוגליקוזיד - השיג יעילות ב-96% מהחולים.
כאשר חולה סוכרת מגיע לבדיקה בגלל בעיית כף רגל, הוא עובר תחילה הערכה כללית של חומרת הסכרת ואיזונה, והערכת חומרת סיבוכי סוכרת אחרים. לאחר מכן עובר החולה הערכת תפקוד כלי דם, הערכת חומרת הנירופתיה ולבסוף הערכת עיוותים של כף הרגל ולחצים עליה. אם אינדקס הקרסול הוא 40% ומטה, יופנה החולה למנתח כלי דם לשחזור כלי הדם. אם האינדקס הוא 40% ומעלה, יש לקבוע את עומק הכיב וחדירתו לגידים ולעצמות. את עומק הכיב ניתן להעריך לפי דרגות חומרה:
- דרגה 0 - קיים לחץ יתר באזורים עם עיוות
- דרגה 1 - הכיב שטחי וחדר רק לעור
- דרגה 2 - הכיב חדר לגיד או לעצם
- דרגה 3 - מעורבות דלקתית של מפרקים ועצמות ויצירת מורסות
- דרגה 4 - נמק מקומי
- דרגה 5 - נמק מפושט
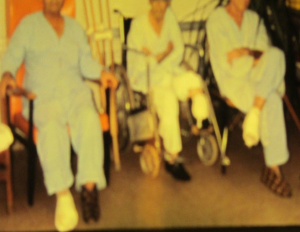
טיפול ספציפי בכל דרגה הפחית את שכיחות הקטיעות הגבוהות. בשלבים הראשונים יש להוריד את הלחץ בעזרת מדרסים, נעליים מותאמות וגבסים, תוך טיפול ניתוחי בעיוותים. בשלב מתקדם דרושה כריתה מקומית או נרחבת של הכיב והאזורים הנגועים, כמו גידים ועצם, ולאחר מכן יש לכסות את האזור בשתל עור. בדרגה 4 הטיפול הראשוני הוא כריתת חלקי כף הרגל המתאימים לגובה הפגיעה וסגירה ראשונית, משנית או כיסוי בשתל עור. בדרגה 5 יש לבצע כריתה גבוהה (תמונה 8.15).
|
|
| תמונה 8.15 :משמאל חולים שעברו קטיעות ברמות שונות עקב סוכרת: תמונה ימנית -משמאל ומימין כריתה טרנס-מטה-טרזלית באמצע כריתה מתחת לברך. תמונה מימין - כריתה מעל לברך | |
|---|---|
ראו גם
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק