מחלות שאינן כירורגיות הפוגעות בוושט - Non-surgical disorders affecting the esophagus
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הוושט | |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – מחלות מעי דלקתיות, סקלרודרמה
הפרעה בבליעה (דיספגיה) היא התסמין השכיח ביותר המעיד על פגיעה בוושט במחלות אלו. חולים שנפגעו בוושט, כגון במחלות קולגן ודרמטומיוזיטיס, יתלוננו על תסמינים של דיספגיה. בחולים אלה ניתן להשיג הטבה על-ידי מתן סטרואידים. במחלות מערכת העצבים המרכזית, (ראה טבלה), בסוכרת ובשתיינות (אלכוהוליזם), אפשר למצוא פגיעות שונות בוושט המתבטאות בדיספגיה ונובעות מהפרעות עצביות בפעילות הוושט. מחלות אחרות הפוגעות בוושט הן עגבת, פמפיגוס (בוענת) ושחפת. במחלות אלה דופן הוושט נפגע כחלק מהתפשטות המחלה.
סקלרודרמה - Scleroderma
סקלרודרמה פוגעת בעיקר ברקמת החיבור בוושט. התת-רירית נפגעת במיוחד. פגיעה זו מלווה באטרופיה של שרירי הוושט, והתוצאה היא תת-לחץ של הסוגר התחתון.
תסמינים קליניים
התסמינים האופייניים לפגיעה בוושט בסקלרודרמה הם:
- רפלוקס (מעבר תוכן קיבה לוושט, היכול לגרום לצרבת).
- רגורגיטציות (מעבר תוכן קיבה לוושט וללוע הפומי (אורופרינקס) שיכול לגרום לשיאוף (אספירציה)).
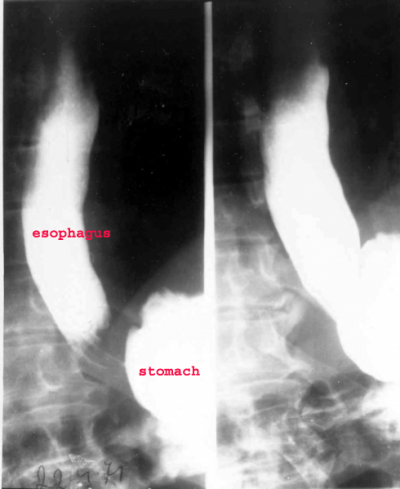
- דיספגיה. בשלבים מאוחרים יותר יווצרו היצרות של הסוגר וקיצור הוושט, בקע סרעפתי ודלקת בוושט (אזופאגיטיס). בבליעת בריום ניתן לראות הרחבה ניכרת של הוושט (תצלום 2.1).
טיפול
הטיפול כולל טיפול תרופתי באזופאגיטיס (ר' פרק על הבקע הסרעפתי) והרחבות מכניות של הוושט. רק במקרה של כישלון הטיפול הזה יהיה צורך לנתח. הניתוח הראשוני הוא כריתת שריר (מיוטומיה) לכל אורך הוושט. במקרים קיצוניים, או בחולים שבהם הטיפול הניתוחי הראשוני נכשל, מבצעים החלפה של הוושט בקטע מעי המושתל במקום הוושט הנכרת (ניתוחים אלה נדונים בהמשך).
פטרת הוושט
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – פטרת
מוניליאזיס שכיחה בחולים המטופלים בסטרואידים או בתרופות אימונוסופרסיביות ובאנטיביוטיקה. חולים אלה סובלים מדיספגיה מכאיבה.
אבחנה
האבחנה היא רנטגנית. לאחר בליעת בריום או CT ניתן לראות אי- סדירות של הרירית, שינון, התבלטויות על פני הרירית ולפעמים תבנית של אבני מרצפת. באזופאגוסקופיה (תצפית וושט) ניתן לראות רובדים (Plaques) לבנים-אפורים על הרירית (תצלום 2.1).
טיפול
הטיפול בחולים אלה הוא על-ידי Nystatin פומי (דרך הפה - Per-os), ובד ובבד הפסקת התרופה הניטלת, אם אינה חיונית ביותר.
מחלת קרוהן של הוושט
מחלה נדירה ביותר, הכוללת רק כמה עשרות מקרים שפורסמו בספרות המערבית. מעורבות הוושט במחלה היא חלק ממחלה מפושטת של מערכת העיכול. הוושט יכול להיפגע לכל אורכו, ואולם הוושט הרחיקני הוא הפגיע ביותר.
האטיולוגיה זהה לזו של מחלת קרוהן של המעי ונדונה בפירוט בפרק על המעי הדק.
תסמינים קליניים
מהלך המחלה הוא כרוני, ומאופיין בהתלקחויות ובנסיגות של התסמינים הבאים:
- דיספגיה ההולכת ומחמירה.
- שיעול כרוני ודלקות ריאה חוזרות עקב נצורים (פיסטולות) למערכת הנשימה.
- מדיאסטיניטיס יכולה להופיע עקב נצור של הוושט למיצר, ואף יכולה ליצור מורסה (אבצס) במיצר המלווה בחום גבוה, בקושי בנשימה ובכאבים בחזה.
- תסמינים המאפיינים את מחלת קרוהן של המעי.
טיפול
טיפול שמרני
הטיפול הראשוני הוא תרופתי כמקובל במחלת קרוהן של המעי. רוב החולים מגיבים לטיפול זה, אבל שיעור החזרות הוא גבוה לאחר הפסקת הטיפול.
טיפול ניתוחי
ההוריות לניתוח הן:
- חולים הסובלים סבל כרוני, שאינם מגיבים לטיפול שמרני
- חולים הזקוקים למנות גדולות של סטרואידים כמנת אחזקה
- חולים הסובלים מנצורים למיצר או לריאות
- חולים הלוקים בהיצרויות קשות, שאינם מגיבים להרחבות או פיתחו אזופאגיטיס לאחר ההרחבות
הכנת החולים לניתוח כוללת הזנת-על, לשיפור מצבם המטבולי, ואנטיביוטיקה רחבת טווח מונעת (פרופילקטית). ביום הניתוח יש לתת לחולים כ-300 מ"ג של הידרוקורטיזון.
הניתוח המומלץ בחולים אלה הוא כריתת הוושט הרחיקני, כולל הקרדיה - Proximal gastrectomy and distal esophagectomy - והשקה מחדש בין הקיבה לגדם הוושט. הגישה היא דרך תורקוטומיה שמאלית או גישה מהחזה ומהבטן (טורקואבדומינלית), בייחוד אם בחולה יש ממצאים בבטן הדורשים טיפול כירורגי.
ראו גם
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק