מחלת ריאות חסימתית כרונית - Chronic obstructive pulmonary disease
| מחלת ריאות חסימתית כרונית | ||
|---|---|---|
| Chronic Obstructive Pulmonary Disease | ||
| 250px | ||
מראה פתולוגי של ריאה עם נפחת מטיפוס מרכז-בועיתי (צנטרו-לובולרי) האפייני למעשנים. מבט מקרוב של שטח פני הריאה מראה חללים מרובים מצופים במשקעים כבדים של פחם שחור.
| ||
| שמות נוספים | COPD, Chronic Bronchitis, Emphysema, אמפיזמה, ברונכיטיס כרונית, Chronic obstructive lung disease (COLD), chronic obstructive airway disease (COAD | |
| ICD-10 | Chapter J 40., Chapter J 44., Chapter J 47. | |
| ICD-9 | 490
, 492 , 494 , 496 |
|
| MeSH | D029424 | |
| יוצר הערך | ד"ר יעל גרושקה-יגל, והנחיות ה-American Family Physician | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – מחלת ריאות חסימתית כרונית
מחלת ריאות חסימתית כרונית (COPD, Chronic Obstructive Pulmonary Disease) היא מחלה היוצרת הגבלה בזרימת אוויר שאינה הפיכה לחלוטין. המחלה מתאפיינת במהלך מתקדם (פרוגרסיבי, Progressive), ובמקביל בהחרפות. הקליניקה האפיינית כוללת קוצר נשימה במאמץ, שיעול כרוני, וכיח בכמות משתנה. עישון מהווה את גורם הסיכון המשמעותי ביותר. עיקר הטיפול בהחרפות המחלה כולל חמצן, מרחיבי סימפונות וסטרואידים (Steroids) במתן מערכתי. בחולים הסובלים מהחרפה בינונית או קשה מוסיפים טיפול באנטיביוטיקה. הפסקת עישון מפחיתה את שיעור התמותה ואת הסיכון להחמרות נוספות בצורה משמעותית.
אפידמיולוגיה
אטיולוגיה
מחלת ריאות חסימתית כרונית היא מחלה היוצרת הגבלה בזרימת אוויר שאינה הפיכה לחלוטין. המחלה בעלת מהלך מתקדם ומלווה בתגובה דלקתית של הריאה לחלקיקים או גזים. קיימים מרכיבים חוץ-ריאתיים הגורמים להחמרת המחלה והתסמינים.
גורמי סיכון
- עישון – יש לעודד הפסקת עישון בכל הזדמנות
- זיהום אוויר – בתוך הבית (שמן בישול, חימום בחדר לא מאוורר) ומחוץ לבית, זיהום אוויר תעסוקתי (אבק וכימיקלים)
- גורמים טרום-לידתיים – כל גורם המשפיע על הבשלת הריאות עד הלידה ובמהלך הילדות (משקל לידה נמוך, זיהומים ריאתיים וכדומה) מעלה את הסיכון
קליניקה
שלבי המחלה
המחלה נחלקת לשלבים על פי מדדי בדיקת תפקודי הריאות (ספירומטריה, Spirometry) והקליניקה של החולים:
- Stage 1 – הגבלה קלה בזרימת אוויר. FEV1 (Forced Expiratory Volume at 1 second) מעל ל-80 אחוזים, FEV1/FVC (Forced Vital Capacity) מתחת ל-70 אחוזים
- קליניקה של שיעול וכיח, אך לא תמיד. המטופלים אינם תמיד מודעים לקיום בעיה בתפקוד הריאתי שלהם
- הטיפול בשלב זה כולל הפחתה של גורמי סיכון וטיפול ב-Beta agonists קצרי טווח
- Stage 2 – הגבלה בינונית בזרימת אוויר. FEV1 מתחת ל-80 אחוזים, FEV1/FVC מתחת ל-70 אחוזים
- קליניקה של קוצר נשימה המופיע במאמץ בדרך כלל. בשלב זה החולה יפנה לרופא בשל התסמינים הנשימתיים או בשל התלקחות המחלה
- הטיפול בשלב זה כולל תוספת של Beta agonist ארוך-טווח (אחד או יותר), ולעיתים גם שיקום ריאתי
- Stage 3 – הגבלה חמורה בזרימת אוויר. FEV1 בין 30 ל-50 אחוזים,
- קליניקה של קוצר נשימה קשה, ירידה ביכולת התפקוד והתלקחויות חוזרות. השפעה ניכרת על איכות החיים של החולה
- הטיפול בשלב זה כולל תוספת של סטרואידים בשאיפה בחולה עם התלקחויות חוזרות
- Stage 4 – הגבלה חמורה מאוד בזרימת אוויר. FEV1 קטן מ-30 אחוזים, FEV1/FVC מתחת ל-70 אחוזים או FEV1 קטן מ-50 אחוזים בשילוב עם כשל נשימתי כרוני
- בשלב זה ישנה פגיעה קשה באיכות החיים וכל התלקחות מסכנת חיים
- הטיפול בשלב זה כולל תוספת חמצן לאורך היום. ניתן לשקול גם טיפול ניתוחי
אבחנה
על פי הקריטריונים על שם GOLD (The Global Initiative for chronic Obstructive Lung Disease), יש לשקול את האבחנה במטופלים מעל גיל 40 הסובלים מ:
- קוצר נשימה – במיוחד אם הוא מתקדם. לרוב מחמיר במאמץ, קיים כל יום, ומתואר על ידי המטופל כ"כבדות בנשימה", "רעב לאוויר", "התנשמות"
- שיעול כרוני – יכול להיות התקפי, יכול להתבטא כשיעול לח או יבש
- כיח – בכל צורה
- היסטוריה של חשיפה לגורמי סיכון למחלה
האבחנה עצמה נעשית על ידי בדיקת תפקודי ריאות, בה מודדים את ערך ה-FEV1/FVC. ברוב המקרים המטופלים מדגימים ירידה גם ב-FEV1 וגם ביחס הנמדד.
אבחנה מבדלת
| COPD | קצרת, Asthma | אי ספיקת לב | ברונכיאקטזיות, Bronchiectasis | שחפת ריאתית | ברונכיוליטיס (Bronchiolitis) חסימתית | ברונכיוליטיס כוללת מפושטת | |
|---|---|---|---|---|---|---|---|
| התחלה | אמצע החיים | גיל צעיר (ילדות) | כל הגילאים | גיל צעיר | |||
| מהלך | מתקדם | משתנה | |||||
| רקע | היסטוריה ארוכה של עישון | אלרגיה, נזלת או אקזמה (Eczema). היסטוריה משפחתית של Asthma | היארעות גבוהה של שחפת באזור | ללא היסטוריה של עישון, עשויה להיות היסטוריה של דלקת מפרקים שגרונתית או חשיפה לעשן | לרוב בגברים שאינם מעשנים | ||
| קליניקה | קוצר נשימה במאמץ | קוצר נשימה לילי | כיח מוגלתי בכמות גדולה, לרוב מלווה בזיהום חיידקי | Sinusitis כרונית כמעט בכל החולים | |||
| בדיקה | חרחורים עדינים מעל הבסיסים | חרחורים גסים, התאלות של האצבעות | אישור מיקרוביולוגי
(Microbiology) |
||||
| הדמיה | הרחבת צל הלב או בצקת ריאות בצילום | הרחבה ברונכיאלית (Bronchial) ועיבוי דפנות הברונכים בצילום | תסנינים או נגעים נודולריים (Nodular) בצילום | אזורים בעלי צפיפות נמוכה ב-CT(Computer Tomography) המבוצע בנשיפה | צילום ו-HRCT(High Resolution CT) מדגימים היפר אינפלציה (Hyperinflation) והצללות קטנות נודולריות המפושטות במרכז האונות | ||
| תפקודי ריאה | הפרעה חסימתית | הפרעה חסימתית | הפרעה רסטריקטיבית (Restrictive) | ||||
| פרוגנוזה | הגבלה בלתי הפיכה בזרימת אוויר | הגבלה הפיכה בזרימת אוויר |
התסמינים המופיעים בטבלה מאפיינים את המחלות הרלוונטיות, אולם אינם מופיעים בכל המקרים. לדוגמה, אדם לא מעשן יכול לפתח COPD, ו-Asthma יכולה להתפתח במבוגרים ואף בקשישים.
טיפול
מטרות הטיפול
- הקלה בתסמינים
- מניעת התקדמות המחלה
- שיפור יכולת הפעילות הגופנית
- שיפור המצב הבריאותי
- מניעה וטיפול בסיבוכים
- מניעה וטיפול בהתלקחויות
- הפחתת תמותה
- צמצום הטיפול הנדרש
- הפסקת עישון
טיפול תרופתי
מטרת הטיפול התרופתי לשלוט בתסמינים ולמנוע התקדמות, להפחית את חומרת ותדירות ההתלקחויות, לשפר את המצב הבריאותי ואת יכולת הפעילות הגופנית.
הטיפול התרופתי כולל:
- Beta 2 agonists: קצרי טווח (Salbutamol, Terbutaline) וארוכי טווח (Salmeterol, Formoterol)
- Anticholinergics: קצרי טווח (Ipratropium Bromide, Aerovent) וארוכי טווח (Tiotropium Bromide, Spiriva)
- טיפול משולב: כולל שילוב של Beta agonists קצרי טווח ו-Anticholinergics (Fenoterol או Salbutamol בשילוב עם Ipratropium)
- מתיל-קסנטינים (MethylXanthines): Aminophylline, Theophylline
- סטרואידים בשאיפה: Beclomethasone, Fluticasone, Budesonide
- טיפול משולב ב-Beta agonists ארוכי-טווח וסטרואידים: Salmeterol בשילוב עם Fluticasone (Seretide), Budesonide בשילוב עם Formeterol (Symbicort)
- סטרואידים במתן מערכתי: Prednisone, Methylprednisolone
"סטרואידים בשאיפה" אינם מורידים את ערך ה-FEV1 לטווח ארוך, אך הוכח כי הם מפחיתים את תדירות ההתלקחויות ומשפרים את המצב הבריאותי בחולים עם FEV1 קטן מ-50 אחוזים. המינונים המדויקים לטיפול ב-COPD אינם ידועים. הטיפול מגביר את הסיכון לדלקת ריאות ואינו מפחית את שיעורי התמותה הכללית.
"סטרואידים בשילוב עם Beta agonists" – שילוב יעיל להפחתת תדירות ההתלקחויות ושיפור התפקוד הריאתי והמצב הבריאותי. הטיפול מגביר את הסיכון לדלקת ריאות ללא השפעה על תמותה. בחולים עם FEV1 קטן מ-60 אחוזים. טיפול זה גם מעכב את הידרדרות תפקודי הריאה.
טיפול ארוך-טווח בסטרואידים אינו מומלץ.
התלקחות המחלה – קליניקה, אטיולוגיה וטיפול
החמרה בתסמינים מעבר לתנודות היומיות הרגילות. מתוארת כהחמרה חריפה באחד או יותר מהבאים:
- שיעול – הגברה בתדירות ועצמה
- כיח – הגברה בכמות או בנפח, או שינוי באופי
- קוצר נשימה
בנוסף, ייתכנו Tachypnea וירידה משתנה בתפקוד הריאתי.
אטיולוגיה
חולי COPD סובלים מ-1.3 החרפות בממוצע מדי שנה, בחומרה משתנה.
- 60-50 אחוזים מההחרפות נובעות מגורם זיהומי (חיידקי או נגיפי במרבית המקרים)
- 10 אחוזים מההחרפות נובעות מזיהום סביבתי
- 30 אחוזים מההחרפות נובעות מגורם שאינו ידוע
גורמים נגיפיים – אחראים על שליש עד שני שלישים מההתלקחויות. כוללים:
- Influenza
- Parainfluenza
- Rhinovirus
- Adenovirus
- Coronavirus
- לעיתים גם HMPV (Human MetaPneumoVirus) ו-RSV (Respiratory Syncytial Virus)
זיהוי הנגיף במשטח אינו מעיד כי אותו הנגיף הוא הגורם להתלקחות! PCR (Polymerase Chain Reaction) נגיפי חיובי גם ב-15 אחוזים מהחולים היציבים שאינם סובלים מהתלקחות.
גורמים חיידקיים – אחראים על 1/3-1/2 מההתלקחויות. כוללים:
- Nontypable Hemophilus influenzae
- Streptococcal Pneumonia
- Moraxella
- בחולים קשים ייתכנו Enterobactericeae או Pseudomonas
- זנים חדשים: Mycoplasma, Chlamydophilia pneumoniae, Legionella (נדירים יותר)
- זיהומים משולבים (Coinfection) – קיימים וגורמים להתלקחות קשה יותר
גורמי הסיכון ל-Pseudomonas:
- טיפולים אנטיביוטיים תכופים (מעל 4 סדרות טיפול בשנה האחרונה)
- אשפוז לאחרונה (למשך יומיים לפחות בשלושת החודשים האחרונים)
- זיהום ב-Pseudomonas באשפוז האחרון
- COPD קשה (FEV1 מתחת ל-50 אחוזים)
אבחנה מבדלת
- אוטם שריר הלב (Myocardial Ischemia)
- אי ספיקת לב
- תסחיף ריאתי
- שאיפה (Aspiration)
מעבדה
- בדיקת גזים עורקיים – כשל נשימתי מוגדר כ-PaO2 מתחת ל-60 מילימטר כספית ו/או סטורציה (Saturation) מתחת ל-90 אחוזים, עם או בלי PaCO2 מעל 50 מילימטר כספית באוויר חדר. ההחלטה על הנשמה היא במצב של pH מתחת ל-7.36 בשילוב עם PaCO2 של מעל 45–60 מילימטר כספית בחולה עם כשל נשימתי
- ביוכימיה – אלקטרוליטים (Electrolytes), רמות סוכר, מצב תזונתי
- ספירת דם – לזיהוי Polycythemia או דימום
- צילום חזה – לשלילת סיבה אחרת
- אקג – לאבחנה של איסכמיה (Ischemia), הפרעות קצב או הגדלה (Hyperthrophy) של חדר ימין
- תרבית וצביעת כיח – אין לבצע ברוב מקרי ההחרפה! לרוב אינה יעילה בזיהוי החיידק ואינה מאפשרת להבדיל בין פתוגנים (Pathogens) אמיתיים לפלורה (Flora) טבעית. יש לבצע רק במקרים של חשד לזיהום חיידקי שאינם מגיבים לטיפול אנטיביוטי ראשוני
קריטריונים לאשפוז
- היעדר תגובה לטיפול מחוץ לבית החולים
- החמרה בולטת בקוצר נשימה
- חוסר יכולת לאכול או לישון כתוצאה מהתסמינים
- Hypoxemia מחמירה
- Hypercapnea מחמירה
- שינויי התנהגות (Mental status)
- אבחנה לא ודאית
- מחלות נלוות היוצרות סיכון גבוה: דלקת ריאות, הפרעות קצב, אי ספיקת לב, סוכרת, אי ספיקת כליות, אי ספיקת כבד
- חמצת נשימתית חריפה
אם ההתלקחות אינה קשה ניתן לנסות טיפול בית אינטנסיבי. טיפול זה מצריך ביקור אחות, חמצן ביתי ופיזיותרפיה. הגורמים המגדירים התלקחות קשה:
- pH עורקי מתחת ל-7.35
- הפרעת אלקטרוליטים
- שינויים בצילום חזה
- בעיות רפואיות חמורות נלוות
טיפול בהתלקחות
1. חמצן
- במטרה להגיע לסטורציה בין 90–94 אחוזים ו-PaO2 (Partial Pressure of Oxygen) בין 60–70 מילימטר כספית. מתן חמצן מפחית את הסיכוי לאשפוזים ואת משך האשפוז בחולים קשים
- יש להגיע לערכי החמצון הרצויים אפילו אם המשמעות היא החמרת ה-Hypercarbia, היות ש-Hypercarbia נסבלת היטב בחולים אלו. אם קיימת Hypercarbia המלווה בירידה ברמת ההכרה, הפרעות קצב או חמצת משמעותית – יש להנשים את החולה
- אם מתן חמצן באמצעים פשוטים אינו מביא לתיקון, יש לחשוד בתסחיף ריאתי, ARDS (Acute Respiratory Distress Syndrome), בצקת ריאות או דלקת ריאות חמורה
2. מרחיבי סימפונות
- Beta agonists – משאפים קצרי-טווח מהווים את הבסיס לטיפול. הם מתחילים לפעול מהר, וניתנים בשאיפה (אינהלציה, Inhalation) או במשאף. אם החולה יציב ומסוגל להשתמש ב-Metered dose inhaler, אין תועלת לשימוש באינהלציות. אם משאפים לא עוזרים, ניתן לתת Beta agonists בהזרקה תת-עורית. יש להעלות את המינון של Beta agonists קצרי-טווח כשלב ראשון בטיפול בחולים שאינם מאושפזים. לדוגמה, ניתן להשתמש באינהלציה של Albuterol ל-2.5 מיליגרמים מדולל ב-3 מיליליטרים כל 1–4 שעות על פי הצורך. מינון גבוה יותר אינו גורם הטבה קלינית
- Anti-Cholinergic – Ipratropium Bromide בשילוב עם Beta agonists קצרי-טווח, גורמים הרחבת סימפונות משמעותית יותר לעומת כל תכשיר בנפרד
3. סטרואידים – משפרים את התפקוד הריאתי ואת הסיכויים להצלחת הטיפול, מפחיתים את תדירות ההחרפות, וכמו כן מקצרים משך אשפוז
- מתן לוריד – בהתלקחות חריפה, תגובה בלתי מספקת לטיפול פומי, חולה שמקיא, ובמקרים של ספיגה לא טובה (חולה בשוק)
- מתן פומי – ספיגה מהירה, זמינות מלאה, עלות נמוכה ויעילות זהה למתן לווריד
- שאיפה (אינהלציה, Inhalation) – היעילות טרם נבדקה במחקרים מבוקרים עם הקצאה אקראית, ולכן אין להשתמש בהם כתחליף לטיפול מערכתי
המינון המיטבי אינו ידוע. ניתן להשתמש ב-Methyilprednisolone במינון של 60–125 מיליגרמים לווריד, 4-2 פעמים ביום, או ב-Prednisone במינון של 40–60 מיליגרמים פומית פעם ביום. סטרואידים במינון נמוך אינם נופלים ביעילותם מסטרואידים במינון גבוה בהתייחס להפחתת הסיכון לכישלון הטיפול.
משך הטיפול משתנה - ברוב המקרים, ניתן טיפול במינון מלא למשך 7–10 ימים, ולאחר מכן ניסיון גמילה איטי לאורך שבוע.
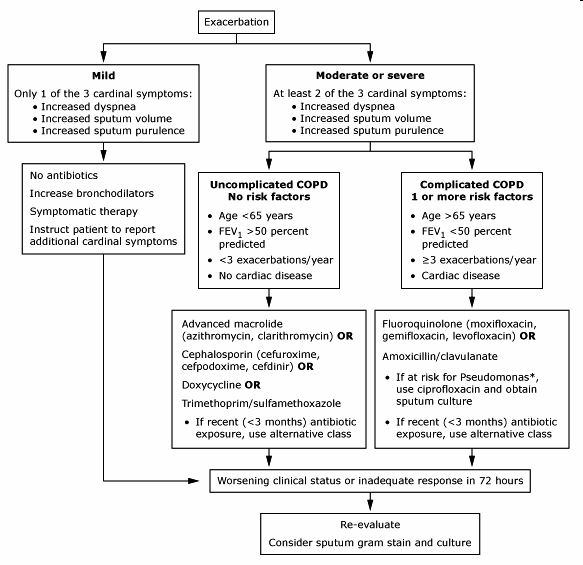
4. אנטיביוטיקה – ניתנת רק במקרים של סבירות גבוהה לזיהום חיידקי, או לחולים קשים ביותר.
על פי הקריטריונים של GOLD, יש לתת טיפול אנטיביוטי רק בחולים עם התלקחות משמעותית המצריכה הנשמה, או התלקחות בינונית-קשה, המוגדרת על ידי שניים מתוך שלושת הקריטריונים הבאים:
- החמרה בקוצר נשימה
- עלייה בנפח הכיח
- שינוי במרקם הכיח למרקם מוגלתי
"אפשרויות הטיפול" – האנטיביוטיקות המשמשות כקו-ראשון לטיפול הן Doxycycline ו-TMP-SMX (Trimethoprim/Sulfamethoxazole) (Resprim). קו-שני לטיפול כולל Amoxicillin/clavulanic acid (Augmentin), Azithromycin, Cefuroxime, Fluoroquinolones (Levofloxacin) או Ciprofloxacin ל-Pseudomonas. אין ראיות מחקריות התומכות במתן טיפול אנטיביוטי מניעתי.
5. טיפול ב-שפעת (Influenza) – אם זוהתה שפעת תוך 48 שעות מההתלקחות, יש להתחיל טיפול ב-Tamiflu במינון של 75 מיליגרמים פעמיים ביום
6. טיפול ניתוחי – כולל כריתת Bullae והשתלת ריאה. ניתן לשקול בחולים בשלב IV, אך אין כיום מספיק ראיות מחקריות התומכות בטיפול זה
7. הנשמה – אין ראיות מחקריות התומכות ביעילותה של הנשמה פולשנית כטיפול שגרתי בהחרפות. לעומת זאת, הנשמה לא פולשנית בלחץ חיובי (Bilevel Positive Airway Pressure ,BiPAP) משפרת חמצת נשימתית תוך הפחתת קצב הנשימה, משפרת קוצר נשימה, מפחיתה את הצורך באינטובציה, ומפחיתה תמותה ומשך-אשפוז
8. טיפולים נוספים:
- תכשירים מכייחים – אינם מומלצים. חלקם עלולים להחמיר Bronchospasm, ולא הוכח שיפור במדדי FEV1, FVC או בסאטורציה, או שיפור בקוצר הנשימה או במשך האשפוז תחת טיפול זה
- מתיל-קסנטינים – לא מומלצים בשלב החריף. עלולים לגרום לבחילה, הקאה, רעד, דפיקות לב והפרעות קצב
- פיזיותרפיה נשימתית – טכניקות שונות לא הוכחו כיעילות ב-COPD. אין ראיות התומכות בטיפול זה בהתלקחות חריפה. על פי הקריטריונים של GOLD, השימוש בפיזיותרפיה נשימתית נועד לשפר את איכות החיים, להפחית את תסמיני המחלה, ולהגביר את יכולת הפעילות הגופנית בחיי היום-יום
9. שיקום – צריך לכלול פעילות גופנית, ייעוץ תזונתי, וחינוך המטופלים להתמודדות עם התסמינים ולהפסקת עישון. הפסקת עישון מפחיתה את שיעור התמותה ואת הסיכון להחמרות נוספות. יש להדריך את החולים לגבי מחלתם, הטיפולים הזמינים, תזונה, הוראות מקדימות והמלצה לפנייה לעזרה רפואית
שחרור – ניתן לשקול בחולים עם תסמינים יציבים ולחץ חמצן עורקי מעל 60 מילימטר כספית, המצויים במגמת שיפור למשך 12 שעות לפחות וללא צורך ב-Salbutamol בתדירות העולה על כל ארבע שעות.
פרוגנוזה
- 14 אחוזי תמותה תוך שלושה חודשים בחולים מאושפזים עקב התלקחות COPD
- PaCO2 מעל 50 מילימטרים כספית מגביר את הסיכון לתמותה ל-33 אחוזים תוך 6 חודשים ו-43 אחוזים תוך שנה
- גם לאחר חלוף ההתלקחות, חולים רבים לא יחזרו למצבם הבסיסי טרם ההתלקחות
מניעה
שני שלישים מהחולים מזהים התחלה של התלקחות על פי ניסיון העבר. ניתן לעודד התערבות מוקדמת, הכוללת תוכנית טיפול מיידית ברגע שהחולה מזהה התחלה של התלקחות. התוכנית כוללת שינויים בטיפול התרופתי (התחלת טיפול באנטיביוטיקה וסטרואידים) והפנייה לרופא המטפל. לעומת זאת, לא הוכחה השפעה משמעותית על איכות החיים, אורך החיים, שיעור האשפוזים, התסמינים, תפקודי הריאות או תמותה.
חיסונים
- חיסון שנתי לשפעת גורם לירידה משמעותית בתדירות ההתלקחויות. מוריד תחלואה ותמותה ב-50 אחוזים. מומלץ לחסן בתרכיב מומת או חי בלתי פעיל
- חיסון חד פעמי לפנאומוקוק (Pneumococcal) – על פי הקריטריונים של GOLD, מפחיתים אירועים של דלקת ריאות הנרכשת בקהילה בחולים עם FEV מתחת ל-40 אחוזים. אם המטופל בן 65 ומעלה וקיבל את החיסון לפני גיל 65, יש לתת מנת דחף לאחר 5 שנים
המלצות
- החרפה מתאפיינת בהחמרה של התסמינים מעבר לשינויים היומיים הרגילים
- אין לבצע תרביות כיח ברוב המקרים של החרפה
- מומלץ לטפל בכל החולים בשילוב של Bera agonist קצר-טווח ותרופה Anticholinergic קצרת-טווח בשאיפה, ולא באחת מהתרופות הללו בנפרד (המלצה בדרגה 1B)
- מומלץ לטפל בסטרואידים במתן מערכתי לכל החולים בהחרפה (המלצה בדרגה 1A)
- לא מומלץ לטפל באנטיביוטיקה בחולים עם החרפה קלה (המלצה בדרגה 2B). לעומת זאת, יש לטפל באנטיביוטיקה בחולים עם החרפה בינונית-קשה (המלצה בדרגה 1B). משטר הטיפול האנטיביוטי טרם נקבע, ויש לקחת בחשבון את תבנית העמידויות המקומית וההיסטוריה האישית של החולה בעת בחירת הטיפול האנטיביוטי ההתחלתי. משך הטיפול המומלץ הוא 3–7 ימים, כתלות בתגובת החולה לטיפול. לא מומלץ לטפל באנטיביוטיקה מניעתית ברוב החולים (המלצה בדרגה 2C)
- לא הוכחה יעילותם של תרופות מכייחות, פיזיותרפיה נשימתית לפינוי כיח, ומתיל-קסנטינים
- מומלץ לטפל בחמצן בכל החולים עם Hypoxemia, במטרה להגיע לערכי PaO2 של 60–70 מילימטר כספית וסאטורציה של 90–94 אחוזים (המלצה בדרגה 2C)
- הנשמה לא פולשנית בלחץ חיובי (BiPAP) מועדפת על פני הנשמה חודרנית. היא משפרת חמצת נשימתית תוך הפחתת קצב הנשימה, משפרת קוצר נשימה, מפחיתה את הצורך בהנשמה פולשנית (Intubation), ומפחיתה תמותה ומשך-אשפוז (המלצה בדרגה A)
- הנשמה פולשנית תינתן אם הנשמה לא פולשנית לא נסבלה, לא השפיעה או שקיימות התוויות נגד לשימוש בה
פרוגנוזה
דגלים אדומים
ביבליוגרפיה
- Am Fam Physician. 2010 Mar 1;81(5):607-13
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר יעל גרושקה-יגל, והנחיות ה-American Family Physician


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק