מעקב לשם מניעת סרטן בחולים עם מחלת מעי דלקתית - נייר עמדה
|
| |
|---|---|
| מעקב לשם מניעת סרטן בחולים עם מחלת מעי דלקתית | |
| תחום | גסטרואנטרולוגיה |
| |
| האיגוד המפרסם | החוג למחלות ממאירות של דרכי העיכול, האיגוד הישראלי לגסטרואנטרולוגיה ומחלות כבד |
| קישור | באתר ההסתדרות הרפואית בישראל |
| תאריך פרסום | אפריל 2011 |
| יוצר הערך | מנחם מושקוביץ, רויטל קריב, בטסי הלף, אלכס וילקין, זהר לוי, ירון ניב, איריס דותן |
| ניירות עמדה מתפרסמים ככלי עזר לרופא/ה ואינם באים במקום שיקול דעתו/ה בכל מצב נתון. כל הכתוב בלשון זכר מתייחס לשני המגדרים. | |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – מחלות מעי דלקתיות, סרטן מעי גס וחלחולת
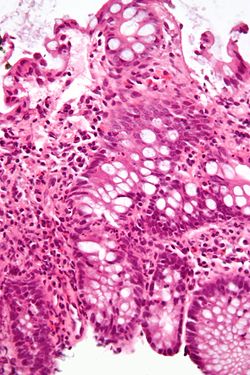
ההנחיות שלהלן נועדו להמליץ על התנהלות קלינית נכונה לשם מניעת סרטן הכרכשת ('המעי הגס') והחלחולת בחולים הלוקים במחלת מעי דלקתית. סרטן הכרכשת והחלחולת הוא סיבוך חמור של דלקת כרכשת (קוליטיס) כרונית בלוקים במחלת מעי דלקתית, וכ־15 אחוזים מחולים אלה נפטרים מסרטן הכרכשת והחלחולת. במחקרים הודגם, כי לאחר 20 שנות דלקת מפושטת של הכרכשת — פאנקוליטיס כיבית, הסיכון המצטבר להתפתחות סרטן הוא 13-5 אחוזים. מסיבה זו, מומלץ לעקוב בגישה אנדוסקופית אחר חולי מחלת מעי דלקתית. בחולים עם דלקת כרכשת מפושטת, מומלץ להתחיל במעקב 8–10 שנים מתחילת הופעת התסמינים, ובדלקת כרכשת (קוליטיס) של המעי השמאלי, מומלץ להתחיל במעקב לאחר 15 שנות מחלה. פרוקטיטיס אינה מחייבת מעקב אנדוסקופי. תדירות המעקב האנדוסקופי היא אחת לשנתיים עד 20 שנה, ואחת לשנה מעבר לכך. חולים הלוקים בכולנגיטיס טרשתית ראשונית (Primary Sclerosing Cholangitis — PSC) צריכים להיכלל בתוכנית מעקב אנדוסקופי מרגע קביעת האבחנה של PSC. במסגרת המעקב האנדוסקופי, יש ליטול דגימות רירית ברווחים סדירים בנוסף לנגעים חשודים. ממצא מוכח של דיספלזיה מדרגה גבוהה מהווה הוריה לכריתה שלימה של המעי. שיטות אנדוסקופיות חדשות, כגון כרומאנדוסקופיה ו-Confocal laser endomicroscopy, עשויות להביא לשיפור במעקב אחר חולי מחלות מעי דלקתיות.
רקע מדעי: הקשר בין מחלת מעי דלקתית לבין סרטן הכרכשת והחלחולת
סרטן הכרכשת והחלחולת (להלן סכ"ח), הוא אחד הסיבוכים החמורים של דלקת כרכשת כרונית הנובעת ממחלת מעי דלקתית (להלן ממ"ד). אומנם רק 2-1 אחוזים מכלל מקרי סכ"ח מתרחשים בחולי ממ"ד, אולם ממ"ד מהווה גורם סיכון משמעותי ביותר להתפתחות סכ"ח, וכ־15 אחוזים מחולי ממ"ד נפטרים מסכ"ח[1].
גורמי הסיכון להתפתחות סכ"ח בחולי ממ"ד מוכרים ברובם וכוללים: מחלה ארוכת שנים ומפושטות נרחבת של הדלקת במעי, גם אם הרקע לדלקת הוא מחלת קרוהן. לאחרונה התברר, שגם דרגת פעילות המחלה עשויה לתרום להעלאת הסיכון — ככל הנראה עקב מנגנון של דלקת ממושכת והשינויים הכרוכים בה[1][2]. בעבודות שונות הראו החוקרים, כי לאחר 20 שנות דלקת כרכשת כיבית מפושטת (Pancolitis), הסיכון המצטבר להתפתחות סרטן הוא 13-5 אחוזים[1]. ביחס לאוכלוסייה הכללית, סיכון זה גבוה כדי פי שלושה ויותר[3]. גורמי סיכון נוספים הם קיום כולנגיטיס מטרשת ראשונית (PSC), אנמנזה משפחתית של סכ"ח[4], גיל צעיר בעת אבחנת ממ"ד, גם ללא קשר למשך מחלה ארוך יותר[5], וכן ממצא של פסאודופוליפים, שהוכח לאחרונה כי קיומם מכפיל ויותר את הסיכון לסכ"ח[6].
באשר למנגנון התפתחות סכ"ח, נציין כי ההשערות העיקריות הן עקה חמצונית ממושכת הנובעת מן הדלקת ופגיעה במנגנוני התיקון של מוטציות מחד גיסא, וחלוקת תאים מוגברת מאידך גיסא[7].
כיצד ניתן להקטין את הסיכון לסכ"ח בממ"ד?
כפי שצוין לעיל, מסתמנת בשנים האחרונות מגמה של שכיחות נמוכה יותר (ביחס למדווח בעבר) של סכ"ח בממ"ד. קיימים מספר הסברים לתצפית זו, כאשר אחד מהם הוא שיעור כריתת מעי גבוה במקומות מסוימים בעולם, כגון סקנדינביה[8]. מדיניות זו מזכירה את הגישה בעבר, שלפיה נהגו להציע כריתת מעי מונעת לאחר כ־10 שנות מחלה לחולים הלוקים בדלקת כרכשת כיבית נרחבת[9]. גישה זו אינה מקובלת כיום, אך התוצאות מסקנדינביה שבות ומזכירות שכריתת כרכשת ('מעי גס') שלמה מהווה מדד זהב קיצוני למניעת סכ"ח. אולם לנוכח הדיווחים האחרונים מאירופה, ובכלל זה מדינות סקנדינביה, המצביעים על ירידה בשיעורי כריתת המעי, לא ניתן להסביר את הירידה בשכיחות הסרטן רק על ידי שיעורי כריתת מעי גבוהים[10].
הסברים אפשריים נוספים למגמת הירידה בהיארעות סכ"ח כוללים שיפור בשיטות האבחון של נגעים טרום סרטניים, טיפול תרופתי נוגד דלקת, וכזה המיועד למניעת הופעת סרטן.
מעקב אנדוסקופי בממ"ד
- מעקב באמצעות קולונוסקופיה צריך להתבצע כאשר המחלה נמצאת בהפוגה — דרגת המלצה: C
- בכל המטופלים יש צורך לבצע קולונוסקופיה 8–10 שנים מתחילת הופעת תסמיני המחלה, על מנת לברר את מפושטות המחלה — דרגת המלצה: B
- יש להתחיל מעקב סדיר בחולים עם מחלה מפושטת בכל הכרכשת ('המעי הגס') — פאנקוליטיס — 10-8 שנים מתחילת הופעת תסמיני המחלה. בחולים עם מחלה דלקתית של המעי השמאלי בלבד — לאחר 15 שנות מחלה — דרגת המלצה: B
- תדירות המעקב האנדוסקופי המומלצת היא אחת לשנתיים עד 20 שנות מחלה, ואחר כך אחת לשנה. דרגת המלצה: B
- בחולים הלוקים בכולנגיטיס מטרשת ראשונית (PSC) יש לבצע מעקב קולונוסקופי כל שנה מרגע שאובחנה PSC. האיגוד האירופאי לקרוהן וקוליטיס (European Crohn's and Colitis Organization, ECCO) פרסם בשנת 2008 קווים מנחים בנושא מעקב למניעת סכ"ח בחולי ממ"ד. על פי הנחיות אלו, בדלקת כרכשת מפושטת (Pancolitis), יש להמליץ על קולונוסקופיה 8–10 שנים מתחילת הופעת התסמינים ולהעריך מחדש את מפושטות המחלה. תוכנית המעקב האנדוסקופי צריכה להמשיך אחרי קולונוסקופיה זו אחת לשנתיים עד 20 שנה, ואחר כך אחת לשנה. במקרה של קוליטיס במעי הגס השמאלי, צריכה תוכנית המעקב להתחיל לאחר 15 שנות מחלה. פרוקטיטיס אינה מחייבת מעקב אנדוסקופי, ואילו חולים הלוקים בכולנגיטיס מטרשת ראשונית (PSC) צריכים להיות בתוכנית מעקב אנדוסקופי מרגע קביעת האבחנה של PSC[11]
- במסגרת המעקב האנדוסקופי תינטלנה דגימות רירית ברווחים סדירים בנוסף לנגעים חשודים. דרגת המלצה: B. באשר לדרך ביצוע הקולונוסקופיה במסגרת המעקב ומספר הדגימות הנדרש, קיים בשנים האחרונות דיון נרחב בספרות. ההמלצות המסורתיות, לנטילת דגימה אקראית מארבעה רביעים בהיקף הרירית כל 10 סנטימטרים, בתוספת לביופסיות מכוונות מאזורים חשודים, אינן מתקיימות כלשונן
- ממצא של דיספלזיה מדרגה גבוהה — HGD (High Grade Dysplasia), שאושר על ידי שני פתולוגים מומחים, מהווה הוריה לניתוח כריתת הכרכשת. ממצא של דיספלזיה מדרגה נמוכה בתוך רירית שטוחה מהווה אף הוא הוריה לניתוח כריתת מעי, על מנת למנוע התקדמות הממצא ל-HGD. דרגת המלצה: B
המטרה העיקרית בביצוע קולונוסקופיה לשם מעקב (Surveillance) היא איתור נגעים טרום סרטניים, דהיינו דיספלזיה (Dysplasia) — בין אם מדובר בדיספלזיה בדרגה גבוהה (HGD), אשר הימצאותה ואישורה על ידי שני פתולוגים מומחים מהווה הוריה לכריתת כרכשת שלמה, ובין אם מדובר בדיספלזיה בדרגה נמוכה, אשר הימצאותה ברירית שטוחה ואישור הממצא על ידי שני פתולוגים מומחים, מהווה במרבית המרכזים הוריה לכריתה שלימה של הכרכשת. על פי מחקרים, ולאחרונה גם במטה־אנליזה נרחבת של הספרות, כרוכה הימצאות דיספלזיה בסיכון מוגבר משמעותי לפתח סכ"ח[12][13].
למרות העדויות בספרות על כך שמעקב אנדוסקופי מאפשר גילוי בשלב מוקדם יותר של נגעים טרום סרטניים, עדיין חסרות עבודות איכותיות המוכיחות, כי בטווח הארוך יש למדיניות המעקב האנדוסקופי ולסוג המעקב השפעה כלשהי על תמותת החולים.
שיטות חדשות לביופסיות מכוונות (Targeted biopsies) המבליטות אזורים חשודים, הוכחו במספר מחקרים כיעילות יותר באיתור נגעים טרום סרטניים בניגוד לביופסיות אקראיות[14][15]. שיטות אלו כוללות שימוש בצבענים (Vital dyes) המבליטים רקמה דיספלזטית, בין אם בהבהרתה עם Methylene blue שאינו עובר אינטגרציה לתאים דיספלזטיים[16], ובין אם בצביעתה עם Indigo carmine והדגשתה על רקע הרירית התקינה שאינה נצבעת[14][15]. הממצאים בולטים אף יותר כאשר סוקרים את הרירית באמצעות עדשה מגדילה, המאפשרת הדגמת מבנה רירית תקין מול כזה שאינו תקין.
בנוסף לכרומואנדוסקופיה, ממלאת המיקרוסקופיה הקונפוקאלית אנדוסקופית (Confocal laser endomicroscopy) מקום חשוב בהערכת נגעים חשודים. המושג 'ביופסיות אופטיות' מתבסס בעיקר על עבודותיו של Kiesslich, אשר על פיהן נמצא כי ניתן להעריך קיום דיספלזיה באמצעות סקירת הרירית עם עדשה מיקרוסקופית[17][18]. שיטה זו מאפשרת זיהוי מדויק יותר של אזורים חשודים, ובמספר עבודות כבר נמצא מתאם גבוה של שיטה זו עם ביופסיות רקמה רגילות. יעילות שיטה זו (בעבודתו של Kiesslich הושג זיהוי גבוה יותר של אזורים דיספלזטיים ב־50 אחוז פחות ביופסיות), ואשר מאפשרת בנוסף זיהוי מדויק יותר של גבולות הדיספלזיה, נמצאת כעת בהערכה מחקרית נוספת; חשיבותה במערך הבדיקות המוצע לאיתור מוקדם של נגעים טרום סרטניים ובמניעת סרטן יובהר במהלך השנים הקרובות.
מניעת סכ"ח על ידי טיפול תרופתי (Chemoprevention)
- האם ניתן למנוע סכ"ח בחולי בממ"ד באמצעות טיפול תרופתי?
במונח 'טיפול תרופתי' הכוונה לשתי גישות טיפוליות: (1) תרופות המיועדות להפחתת הפעילות הדלקתית וניתנות כשגרה לחולים בממ"ד; (2) תרופות שאינן מהוות חלק משגרת הטיפול של החולים בממ"ד, אך תוספת שלהן עשויה להפחית הופעת סרטן בחולים אלו. בקבוצה זו ניתן לכלול גם תכשירים שהשפעתם על מניעת סכ"ח באוכלוסייה הכללית (ולאו דווקא בחולי ממ"ד) נבדקת בשנים אלו. התרופה האידיאלית הניתנת למניעה ראשונית של סכ"ח צריכה להיות בטוחה, יעילה, לא יקרה ופעילה גם כנגד המחלה הבסיסית.
תרופות ASA-5 (5-Amino-Salicyiic Acid): חשיבותן של תרופות 5-ASA בהפחתת הסיכון להתפתחות סכ"ח הודגמה במספר עבודות בעבר, הן לגבי Sulfasalazine והן לגבי תרופות המכילות Mesalamine בלבד. במטה-אנליזה שסוכמו בה עבודות אלו, נמצא כי ההשפעה המגנה עשויה להגיע לכדי 50 אחוזים ואף למעלה מכך[19][20][21][22][23][24][25], בעיקר כאשר ניתן טיפול קבוע במינונים גבוהים מעל 1.2 גרם ליום. למרות שהעלות־תועלת של גישה זו עדיין לא הובהרה כל צרכה, קיימת המלצה לטיפול בתרופות 5-ASA בחולים עם ממ"ד נרחבת בכרכשת.
UCA) Ursodeoxycholic acid): ניתנת כטיפול בחולים עם PSC. בעבודה מבוקרת אחת לפחות נמצאה כי נטילתה הביאה לירידה משמעותית בסיכון להתפתחות סכ"ח בחולים אלו, שהסיכון שלהם לחלות בסכ"ח מוגבר אף יותר מאשר זה של חולי ממ"ד ללא פגיעה בדרכי המרה[26][27]. בדומה לתרופות 5-ASA, מדובר בתרופה בעלת פרופיל בטיחותי טוב, כך שאם תוכח יעילותה בהפחתת הסיכון לסכ"ח, היא תוכל להשתלב במערך התרופות לשם מניעה כימית של סרטן בממ"ד.
לסיכום
סכ"ח הוא סיבוך קטלני אך נדיר של ממ"ד: דלקת כרכשת (קוליטיס) כיבית ומחלת קרוהן של הכרכשת. בנוסף להתקדמות הרבה שחלה בהבנת המנגנונים הגורמים להתפתחותו, והבנת ההבדלים המולקולאריים בין סכ"ח באוכלוסייה הכללית לבין זה המופיע בחולי ממ"ד, קיימים חידושים רבים בעלי משמעות רבה בטיפול ומעקב בחולי ממ"ד. חידושים אלו כוללים שיטות אנדוסקופיות חדשות המאפשרות שיפור של דרכי המעקב והגילוי, וכן תרופות המתבררות כבעלות יכולת מניעה של סכ"ח (Chemoprevention). ניתן לקוות ולשער, כי שמירה על ביצוע ההנחיות הרפואיות המוצעות לשם מעקב ומניעת סכ"ח בחולי ממ"ד, אכן תביא להפחתה משמעותית בסיבוך חמור זה.
נספח
[28] דירוג עובדה: :Evidence rating
- A - נתון המבוסס על מחקר עובדתי בחולים, מאיכות טובה עם תוצאות עקביות
- B - נתון המבוסס על מחקר עובדתי בחולים, מאיכות מוגבלת עם תוצאות לא עקביות
- C - נתון המבוסס על קונצנזוס, מבוסס על מחקר עובדתי על מחלה, עשייה קלינית, דעת מומחים או תיאורי פרשות חולים
- A - Consistent, good-quality patient-oriented evidence
- B - Inconsistent or limited-quality patient-oriented evidence
- C - Consensus, disease-oriented evidence, usual practice, expert opinion, case series
ביבליוגרפיה
- Shetty K, Rybicki L, Brzezinski A & al, The risk for cancer or dysplasia in ulcerative colitis patients with primary sclerosing cholangitis. Am J Gastroenterol, 1999; 94: 1643-9.
- ↑ 1.0 1.1 1.2 Ekbom A, Helmick C, Zack M & al, Ulcerative colitis and colorectal cancer. A population-based study. N Engl J Med, 1990; 323: 1228-33.
- ↑ Itzkowitz SH & Yio X Inflammation and cancer IV. Colorectal cancer in inflammatory bowel disease: the role of inflammation. Am J Physiol Gastrointest Liver Physiol, 2004; 287: G7-17.
- ↑ Bernstein CN, Blanchard JF, Kliewer E & Wajda A, Cancer risk in patients with inflammatory bowel disease: a population-based study. Cancer, 2001; 91: 854-862.
- ↑ Askling J, Dickman PW, Karlen P & al, Family history as a risk factor for colorectal cancer in inflammatory bowel disease. Gastroenterology, 2001; 120: 1356-62.
- ↑ Devroede GJ, Taylor WF, Sauer WG & al, Cancer risk and life expectancy of children with ulcerative colitis. N Engl J Med, 1971; 285: 17-21.
- ↑ Velayos FS, Loftus EV Jr, Jess T & al, Predictive and protective factors associated with colorectal cancer in ulcerative colitis: A case-control study. Gastroenterology, 2006; 130: 1941-1949.
- ↑ Brentnall TA, Rubin CE, Crispin DA & al, A germline substitution in the human MSH2 gene is associated with high-grade dysplasia and cancer in ulcerative colitis. Gastroenterology, 1995; 109: 151-5.
- ↑ Winther KV, Jess T, Langholz E & al, Long-term risk of cancer in ulcerative colitis: a population-based cohort study from Copenhagen County. Clin Gastroenterol Hepatol, 2004; 2: 1088-95.
- ↑ Provenzale D, Kowdley KV, Arora S & Wong JB, Prophylactic colectomy or surveillance for chronic ulcerative colitis? A decision analysis. Gastroenterology, 1995; 109: 1188-96.
- ↑ Hoie O, Wolters FL, Riis L & al, Low colectomy rates in ulcerative colitis in an unselected European cohort followed for 10 years. Gastroenterology, 2007; 132: 507-15
- ↑ Biancone L, Michetti P, Travis S & al, European evidence-based consensus on the management of ulcerative colitis-special situations. J Crohn Colitis, 2008; 2: 63-92.
- ↑ Thomas T, Abrams KA, Robinson RJ& al, Metaanalysis: cancer risk of low-grade dysplasia in chronic ulcerative colitis Aliment Pharmacol Ther, 2007; 25: 657-668.
- ↑ Bernstein CN, Weinstein WM Levine DS & al, Physicians' perceptions of dysplasia and approaches to surveillance colonoscopy in ulcerative colitis Am J Gastroenterol, 1995; 90: 2106-2114.
- ↑ 14.0 14.1 Hurlstone DP, Sanders DS, Lobo AJ & al, Indigo carmine-assisted high-magnification chromoscopic colonoscopy for the detection and characterization of intraepithelial neoplasia in ulcerative colitis: a prospective evaluation. Endoscopy, 2005; 37: 1186-1192..
- ↑ 15.0 15.1 Rutter MD, Saunders BP, Schofield G & al, Pancolonic indigo carmine dye spraying for the detection of dysplasia in ulcerative colitis. GUT, 2004; 53: 256-260.
- ↑ Kiesslich R, Fritsch J, Holtmann M & al, Methylene blue-aided chromoendoscopy for the detection of intraepithelial neoplasia and colon cancer in ulcerative colitis. Gastroenterology, 2003; 124: 880-8.
- ↑ Kiesslich R, Goetz M, Lammersdorf K & al, Chromoendoscopy-guided endomicroscopy increases the diagnostic yield of intraepithelial neoplasia in ulcerative colitis. Gastroenterology, 2007; 132: 874-882.
- ↑ Hurlstone DP, Kiesslich R, Thomson M & al, Confocal chromoscopic endomicroscopy is superior to chromoscopy alone for the detection and characterization of intraepithelial neoplasia in chronic ulcerative colitis. GUT, 2008; 57: 196-204.
- ↑ Velayos FS, Terdiman JP & Walsh JM, Effect of 5-aminosalicylate use on colorectal cancer and dysplasia risk: a systematic review and meta-analysis of observational studies. Am J Gastroenterol, 2005; 100: 1345-1353.
- ↑ Moody GA, Jayanthi V, Probert CS & al, Long-term therapy with sulphasalazine protects against colorectal cancer in ulcerative colitis: a retrospective study of colorectal cancer risk and compliance with treatment in Leicestershire. Eur J Gastroenterol Hepatol, 1996; 8: 1179-1183.
- ↑ Eaden J, Abrams K, Ekbom A & al, Colorectal cancer prevention in ulcerative colitis: a case-control study. Aliment Pharmacol Ther, 2000; 14: 145 153.
- ↑ van Staa TP, Card T, Logan RF & al, 5-Aminosalicylate use andcolorectal cancer risk in inflammatory bowel disease: a large epidemiological study. Gut, 2005; 54: 1573-1578.
- ↑ Eaden J, Review article: the data supporting a role for aminosalicylates in the chemoprevention of colorectal cancer in patients with inflammatory bowel disease. Aliment Pharmacol Ther. 2003; (18 Suppl) 2: 15-21.
- ↑ Rubin DT, Djordjevic A, Yadron N & Hanauer SB, Use of 5-ASA is associated with decreased risk of dysplasia and colon cancer (CRC) in ulcerative colitis (UC). Gastroenterology, 2003; 124 (Suppl 1) Abstract 279, A-36.
- ↑ Pinczowski D, Ekbom A, Baron J & al, Risk factors for colorectal cancer in patients with ulcerative colitis: a case-control study. Gastroenterology, 1994; 107: 117-20.
- ↑ Tung BY, Emond MJ, Haggitt RC & al, Ursodiol use is associated with lower prevalence of colonic neoplasia in patients with ulcerative colitis and primary sclerosing cholangitis. Ann Intern Med, 2001; 134: 89-95.
- ↑ Pardi DS, Loftus EVJr, Kremers WK & al, Ursodeoxycholic acid as a chemopreventive agent in patients with ulcerative colitis and primary sclerosing cholangitis. Gastroenterology, 2003; 124: 889-893.
- ↑ SORT evidence rating system


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק