נוגדנים עצמיים כנגד tyrosine phosphatase IA-2
| מדריך בדיקות מעבדה | |
| נוגדנים עצמיים כנגד IA-2 | |
|---|---|
| tyrosine phosphatase IA-2 | |
| שמות אחרים | anti-IA2 antibodies ;IA-2 ; IA-2A ;Islet Antigen 2 (IA-2) ;Islet Cell autoantibody ;Islet Cell Antigen (ICA) 512 ; Tyrosine Phosphatase-Like autoantibodies ;tyrosine phosphatase-related islet antigen 2S ;Insulinoma-Associated-2 autoantibodies |
| טווח ערכים תקין | 0.0-0.8 יחי'/מ"ל. ערך שמעל 0.8 יחי'/מ"ל נחשבים חיוביים לנוגדנים עצמיים כנגד IA-2. בערכים מולאריים תחום הנורמה שווה או קטן מ-0.02 ננומול'/ליטר. |
| יוצר הערך | פרופ' בן-עמי סלע |
מטרת הבדיקה
תגובה סרולוגית חיובית של נוכחות נוגדנים כנגד IA-2 (מעל 0.02 ננומול' לליטר), משמשת להבדלה קלינית בין שני סוגי סוכרת, type 1 ו-type 2. זיהוי נבדקים הנמצאים בסיכון לסוכרת type 1 (כולל קרובי משפחה בסיכון גבוה של חולי סוכרת). ניבוי של צורך עתידי בטיפול באינסולין במבוגרים בתחילת שלב התסמינים הקליניים של סוכרת.
הגילוי של IA-2, יעד מרכזי לנוגדנים עצמיים בסוכרת
IA-2 או islet antigen-2, בודד בעת ובעונה אחת אם כי באופן בלתי תלוי על ידי מספר קבוצות: לראשונה על ידי סריקה של ספריה של ביטוי אנטיגנים של איי הלבלב (ואז ניתן לו הכינוי ICA512) על ידי Rabin וחב' ב-J Immunol משנת 1994, ולאחר מכן על ידי שיבוט וסריקה של ספריית אנטיגנים של אינסולינומה באדם, שאז הוא הוגדר כ-Insulinoma-aasociated protein-2 או IA-2 , חלבון בעל 979 חומצות אמינו עם משקל מולקולארי של 105,847 דלטון, שעל פי Lan וחב' ב-DNA Cell Biol משנת 1994 הוא בעל דמיון רב ל-ICA 512, כאשר שני חלבונים אלה נבדלים רק בחסר של 388 חומצות אמינו בקצה ה-N טרמינאלי, ובחסר של 65 חומצות אמינו בקצה ה-N-טרמינאלי.
אנטיגן זה התברר כמולקולה הדומה לאנזים PTP או protein tyrosine phosphatase שהיה חסר פעילות אנזימטית, כתוצאה ממספר שחלופים של חומצות אמינו באתרים משומרים של החלבון, וחלבון זה מבוטא בעיקר בתאים נוירו-אנדוקריניים הן במערכת העצבים המרכזית והן באיי לנגרהנס בבלוטת הלבלב. הגן המקודד ל-IA-2 מופה לכרומוזום 2q35. זבשני סוגי התאים, אנטיגן זה מעוגן בממברנה של גרנולות מפרישות אינסולין, והנוגדנים מכוונים בעיקר כנגד המקטע התוך-תאי של IA-2, המורכב מרצף חומצות אמינו 601-979 החודר לציטופלזמת התאים, ונחשף רק התרחיש של נזק בתא הנוירו-אנדוקריני.
תפקידו של IA-2 נותר עדיין בלתי ברור, אך מחקרים in vitro במודלים של עכברים סיפקו ראיות לתפקיד אפשרי של IA-2 בהאצת הפרשת אינסולין. תאים באיי לנגרהנס מבטאים גם באופן דיפרנציאלי צורת ICA512 החסרה את המקטעים הטרנס –ממברנאלי והג'וֹקסְטָה-ממברנאלי (רצף חומצות אמינו 557-629). אנטיגן פגום זה המכונה ICA512bdc, שימש את Verge וחב' בפיתוח מבחן נוגדנים , בעזרתו ניתן היה לנבא תרחיש של סוכרת type 1 בבני משפחה מדרגה ראשונה (ב-Diabetes משנת 1996). מייד לאחר מכן, Lu וחב' פרסמו ב-Proc Natl Acad Sci USA ב-1996 על גילוי מולקולה נוספת דמוית-PTP שכונתה phogrin או IA-2β, שהייתה דומה בהיבטים רבים ל-IA-2 בעיקר במיקומה הממברנאלי ובמבנה התוך-תאי שהראה זהות של 74% עם זה של IA-2. גם IA-2β אינו פעיל אנזימטית.
נוגדנים עצמיים כנגד IA-2 נמצאים ב-80% מהילדים והנערים בשעת אבחונים כלוקים בסוכרת type 1. בלמעלה מ-90% מהילדים עם סוכרת נמצאים נוגדנים עצמיים לפחות לאחד משני האנטיגנים IA-2 או GAD בהופעת המחלה. האנטיגן IA-2A בדרך כלל מתפתח מאוחר יותר בתהליך המוביל לסוכרת type 1, ולכן שני אנטיגנים אלה (IA-2 ו-IA-2a, שכיחים פחות בנבדקים עם סיכרת type 1 מעל גיל 30 שנה, והם פחות שימושיים מאשר GAD לאפיון סוכרת בחולי סוכרת מבוגרים יותר.
פיתוח המבדק של נוגדנים כנגד IA-2
החשיבות של נוגדנים עצמיים למשפחת המולקולות מסוג IA-2 לניבוי של התפתחות סוכרת הודגמה עוד לפני שנלמדו הרצפים של IA-2 ו-IA-2β. כבר ב-1982 פרסם Baekkeskov ב-Nature שימוש בטכניקה של immuno-precipitation של תמציות איי לבלב על ידי נוגדנים עצמיים לקוחים מנסיוב של ילדים חולי סוכרת. מחקרים בראשית שנות ה-90 הראו בשיטת immuno-precipitation של lysate מתאי אינסולינומה עם דגימות נסיוב של חולי סוכרת type 1, שניתן היה להשקיע חלבון במשקל מולקולארי של 64 אלף דלטון, שלאחר טיפול בטריפסין הופיעו שני מקטעים במשקלים מולקולאריים של 37 אלף ו-40 אלף דלטון (Christie וחב' ב-Diabetes משנת 1992). למרות שהזהות של 2 מקטעים אלה הייתה מעורפלת בהתחלה, מחקרים נוספים גילו ש-IA-2 הוא קודמן (precursor) של המקטע בגודל 40 אלף דלטון, ואילו IA-2β הוא הקודמן של המקטע במשל מולקולארי של 37 אלף דלטון.
נוגדנים עצמיים ל-IA-2 ו-IA-2β נמצאו ברוב המטופלים שאובחנים זה עתה עם סוכרת type 1, בהשוואה לגילוי נוגדנים אלה בפחות מ-2% של האנשים הבריאים. המבדק הנותן את התוצאות הטובות ביותר בהיבט של ספציפיות, רגישות והדירוּת הואimmuno-precipitation תוך שימוש ב-Protein A Sepharose של IA-2ic רקומביננטי מסומן רדיואקטיבית עם 35-S, שהוכן במערכת in vitro של תרגום ושעתוק. מספר פאנלים בינלאומיים, כגון DASP או Diabetes Autoantibody Standardization Program, עסקו בהערכה וסטנדרטיזציה של שיטות מדידה שונות ברחבי העולם. בסקירה זו נמצא שמדידות IA-2A ו-IA-2β היו בעלי רגישות גבוהה (66% ו-53%) וספציפיות גבוהה, בהתאמה (Bingley ב-Diabetes משנת 2003). בין השיטות השונות דווקא שיטת ELISA פחות טובה, וההשערה היא שבמהלך ביצוע ELISA חלים שינויי מבנה שלישוני באפיטופים החיוניים לקישור הנוגדן, וזאת בשל פגיעה בקשרים הדו-סולפידיים בחלבון.
כבר בשלב מחקרים מוקדם נמצא שהנוגדנים העצמיים בנסיוב של חולי סוכרת type 1, הגיבו באופן בררני עם המקטעים התוך תאיים של IA-2 ו-IA-2β, ושלא כצפוי הגיבו עם המקטעים החוץ-תאיים של אנטיגנים אלה. בחלבונים IA-2ic ו-IA-2β1c, האפיטופים האנטיגניים ממוקמים בקצה ה-C טרמינאלי, כאשר רק 40% מהנסיוב מגיבים עם הקצה ה-N-טרמינאלי במקרה של IA-2. בשילוב עם נוגדנים עצמיים נוספים כנגד איי לנגרהנס, הגילוי של IA-2 נמצא בשימוש נרחב לסייע בקביעת סוג הסוכרת, ולזהות נבדקים ברמת סיכון לחלות בסוכרת.
תפקידו של IA-2 בפתוגנזה ובסיווג המחלה
IA-2 יכול להוות יעד ראשוני של תהליך חיסוני שעלול להרוס תאי-איים מייצרי אינסולין. לחילופין, IA-2 יכול להתפתח כפועל יוצא של הרס תאים אלה, תוך שחרור וחשיפת האנטיגן IA-2 תוך השריית תגובה חיסונית. IA-2A מופיעים תמיד במקבים לנוגדנים עצמיים אחרים בסוכרת אוטו-אימונית. השכיחות של הופעת נוגדנים עצמיים כנגד IA-2 דומה בארה" ובאירופה, והיא נעה בין 60-80% מהמקרים המאובחנים החדשים של סוכרת type 1, ובדומה לנוגדנים כנגד ICA, שכיחותם פוחתת בערך ל- 45% מאלה המאובחנים עם סוכרת זו מעל גיל 20 שנה. שכיחותם של הנוגדנים מסוג IA-2A משתנה לא רק עם הגיל, אלא גם עם ה-HLA, והיא גבוהה ביותר במטופלים הנושאים את הגנוטיפים HLA-DR4 ו- (HLA DQA10301-DQB10302 (DQ8, (על פי Hawa וחב' ב-Diabetes משנת 1997, ו-Gorus וחב' ב-Diabetologia מאותה שנה).
יש גם ראיות לכך שהופעת נוגדנים עצמיים ל-IA-2 מתרחשת עד מספר שנים לאחר אבחון סוכרת, אך רמת נוגדנים אלה דועכת במהירות לאחר מכן, שלא בדומה לנוגדנים כנגד GAD, שרמתם עולה עם הגיל. גורמים הכרוכים משמעותית עם משך תקופת הפוגה קלינית הם גיל, מגדר, חיוביות של ICA ורמה גבוהה התחלתית של HbA1C, בעוד שנוכחות של נוגדנים עצמיים ל-IA-2 היא חסרת השפעה. במקרה של IA-2β, בערך ב- 35-50% מנבדקים מאובחנים זה-עתה עם סוכרת מופיעים נוגדנים כנגד IA-2β, בהשוואה לפחות מ-1% מנבדקי ביקורת בריאים. מעל 95% של נסיובים סוכרתיים המגיבים עם IA-2β, מגיבים גם עם IA-2, אך רק 50-80% מהנסיובים המגיבים עם IA-2, מגיבים גם עם IA-2β, מה שמרמז לכך ששתי המולקולות מכילות אפיטופים ייחודיים.
IA-2 בניבוי של סוכרת type 1
המאמץ לנבא סוכרת type 1, כדי לנסות ולשנות את מהלך המחלה, התמקד בנוגדנים עצמיים, שכן למידת השינויים בתאי T קשה יותר ופחות ספציפית. מספר מחקרים הדגימו את הערך המנבא של ICA, אך זה כרוך ונטילת חומר רקמתי מבלוטת הלבלב, ויש לו מגבלות טכניות משמעעותיות. מדידת IA-2A משלימה את מדידת GADA, כאשר למעלה מ-90% מהילדים מכילים נוגדנים לפחות לאחד מחלבונים אלה בהופעת סוכרת. גילוי נוגדנים ל-IA-2 ול-GAD תורם משמעותית להופעת ICA (על פי Kulmala וחב' ב-J Clin Invest משנת 1998). כיוון ש-2 נוגדנים עצמיים כנגד IA-2 ו-GAD מאוד שכיחים באנשים טרם הופעת המחלה (pre-diabetics), וניתנים לגילוי בשיטות ריקומבינציה רגישות, הם נמצאים היום בשימוש נרחב בבדיקות סריקה של אוכלוסיות, ביחד עם IAA, IA-2βA וכן עם הנוגדן החדש יחסית כנגד ZnT8.
מספר מחקרים על פוטנציאל הניבוי של IA-2A מצאו ספציפיות ורגישות גבוהות, כמו גם ערך ניבוי חיובי (ppv), להתפתחות סוכרת בתאומים זהים (בכול אחת משלושת הקטגוריות מעל 90%), ובקרובי משפחת מדרגה ראשונה נמצא ppv של 5 שנים בתחום שבין 65-85%. למרות ש-IA-2A הוא בעל ערך ניבוי חיובי גבוה, הסכנה בהתפתחות סוכרת עולה כאשר מספר נוגדנים עצמיים כנגדי איי הבלוטה מתגלים, לכן שילוב נוכחותם של מספר נוגדנים נחשב לסמן המנבא הטוב ביותר. יחד עם זאת קיימת הסכמה שנוכחות IA-2A לבדו או בשילוב עם נוכחות נוגדנים עצמיים נוספים, מצביעה על עלייה בסיכון של התקדמות השלב הקדם-קליני לשלב הקליני (Decochez וחב' ב-Diabetologia משנת 2002). מוצע שיצירת IA-2A תואמת את השלב הקריטי בהתקדמות התהליך הפתולוגי, כאשר המקטע התוך תאי β נחשף למערכת החיסון, על פני התאים כאשר תאי β ניזוקים. זו גם הסיבה ש-IA-2A מופיעים בנסיוב יחסית מאוחר בשלב הקדם-קליני לפני הופעת סוכרת type 1, והם קשורים בהופעתם לשלב קצר ומהיר יחסית לקראת התפרצות המחלה (Achenbach וחב' ב-diabetes משנת 2004).
יתרה מכך, בשלב זה יש ל-IA-2A נטייה ליצור צבר (cluster) עם הנוגדנים IA-2βA ו- ZnT8A, ולאשר על ידי כך ביתר שאת ובגישות אבחונית גבוהה יותר את ההתפתחות המהירה לקראת סוכרת. מחקר מפורט יותר של התגובה החיסונית ההוּמוֹראלית, הראה שנוגדנים בשלב המקדים של המחלה היו מכוונים כנגד מקטע הג'וּקסטָה-ממברנאלי של IA-2ic, בעוד שבעת אבחון המחלה שולטים הנוגדנים כנגד אפיטופים רבים של אזורי ה-PTP של IA-2 ו-IA-2β, בעיקר בילדים ובנערים.
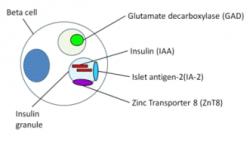
ארבעת המבדקים השכיחים ביותר המשמשים להבדיל בין סוכרת type 1, לבין סוכרת הנגרמת מסיבות שונות, מסוכמים בטבלה למטה:
| מבחן | הערות | תיאור |
|---|---|---|
| Islet Cell Cytoplasmic Autoantibodies (ICA) | אחד הנוגדנים העצמיים השכיחים ביותר המתגלים ב-70-80% של מאובחנים חדשים עם סוכרת type 1. | מודד קבוצה של נוגדנים עצמיים כנגד מגוון חלבונים של תאי איי הלבלב |
| Glutamic Acid Decarboxylase Autoantibodies (GADA) | גם כן אחד הנוגדנים העצמיים השכיחים ביותר המתגלים ב-70-80% של מאובחנים חדשים עם סוכרת type 1. | מודד נוגדנים עצמיים המכוונים כנגד חלבונים של תאי β, אך אינו ספציפי לתאי β. |
| Insulinoma-Associated-2 Autoantibodies (IA-2A) | מתגלים בערך ב-60% מבין אלה עם סוכרת type 1. | מודד נוגדנים עצמיים המכוונים כנגד תאי β, אך אינו ספציפי. |
| Insulin Autoantibodies (IAA) | מתגלים בערך ב-50% של ילדים עם סוכרת type 1, ואינם שכיחים במבוגרים עם מחלה זו. מבחן IAA אינו מבדיל בין נוגדנים עצמיים המכוונים כנגד אינסולין אנדוגני, או נוגדנים המכוונים כנגד אינסולין אקסוגני. | נוגדן עצמי המכוון כנגד אינסולין, החלבון המאוד ספציפי לתאי β. |
נוגדנים כנגד תאי בטא, כנגד אינסולין או כנגד glutamic acid decarboxylase מסייעים לזהות את אלה עם סוכרת type 1 אוטואימונית. נוגדנים כנגד GAD65 נחשבים על ידי רוב הדיאבטולוגים כסמן הספציפי ביותר, כאשר ב- 70-80% מאלה עם סוכרת type 1 מופיע סוג נוגדנים זה עוד לפני הופעת התסמינים הקליניים או ממש עם הופעתם. באנשים בריאים נוגדנים ל-GAD, מופיעים בפחות מ-3% (על פי Bonifacio וחב' ב-Acta Diabetol משנת 1997). כאשר מודדים במשולב רמת נוגדנים ל-GAD ול-ICA, ניתן לגלות למעלה מ-90% מהחולים בסוג סוכרת זה. הנוגדנים ל-IA2, הם למעשה בין האחרונים שהתגלו ברשימת נוגדנים זו, כאשר הנוגדן האחרון בסדרה הוא הנוגדן כנגד ZnT8A.
זיהוי של protein tyrosine phosphatase-like IA2 או islet cell antigen 512 כאוטו-אנטיגן התלוי באינסולין המופיע בסוכרת כ-2 מקטעים בני 37 ו-40 אלף דלטון, המשמש יעד לנוגדנים בתאי איי לנגרהנס (Bonifacio וחב' ב-J Immunol משנת 1995):
ממצא מוקדם מאוד היה שהתגובה החיסונית ביצירת נוגדנים עצמיים מתחילה זמן רב מאוד לפני התפתחות סוכרת ממש. ממצא זה מוכיח שגם בנוכחות נוגדנים עצמיים אלה, קיים "חלון הזדמנויות" גדול, בו ניתן לעכב הופעת סוכרת type 1, אם וכאשר יהיה טיפול יעיל להאט את התפתחות המחלה או את הפגיעה האפשרית של נוגדנים אלה בתאי β.
נוגדנים עצמיים שמוצאים בילדים, שונים לרוב מאלה שמוצאים במבוגרים. IAA הוא בדרך כלל הסמן המוקדם שמופיעים בילדים, ועם התפתחות המחלה סמן זה עשוי להיעלם, כאשר ICA, GADA ו-IA-2A הופכים משמעותיים יותר. IA-2A חיובי באופן פחות שכיח בהופעה של סוכרת type 1, בהשוואה ל-GADA ול-ICA. בעוד שבערך 50% מהילדים עם הופעת סוכרת type 1 חיוביים ל-IAA, במבוגרים לא שכיחה חיוביות של IAA. מבדקים של נוגדנים עצמיים אלה יכולים לסייע כאשר האבחנה אינה ברורה באלה שאובחנו עם סוכרת type 2, אך חווים קשיים בשליטה על רמות גלוקוזה בטיפולים המקובלים.
מהי משמעות תוצאת בדיקות אלה? אם ICA, GADA ו-IA-2A נמצאים בנסיוב של מבוגר עם תסמיני סוכרת, יש אישור לקיומה של סוכרת type 1. באותה מידה, אם IAA נמצא בילד עם סוכרת שאינו מטופל באינסולין, הסוכרת במקרה זה אף היא type 1. אם לא מתגלים נוגדנים עצמיים, אין כל סבירות שמדובר בסוכרת type 1. אחדים מהמאובחנים עם סוכרת type 1 אינם מפתחים נוגדנים עצמיים הניתנים לגילוי כנגד איי הלבלב, אך זהו מצב נדיר. נוגדנים עצמיים כנגד איי הבלוטה יכולים להתגלות גם באלה עם מפגעים אוטו-אימוניים אנדוקריניים נוספים, כגון Hashimoto thyroiditis או autoimmune Addison disease.
מדידת נוכחות בנסיוב של נוגדנים עצמיים בנבדקים לא-סוכרתיים מומלצת רק למטרות מחקר, או בשימוש לנסות ולנבא התפתחות סוכרת type 1 בבני משפחה של חולים ידועים במחלה. באופן ספציפי יותר, בני משפחה מדרגה ראשונה של חולים בסוכרת type 1, בהם מוצאים ICA ותגובה חלשה של הפרשת אינסולין בתגובה להזרקה תוך-ורידית של גלוקוזה, סיכוייהם לפתח, סוכרת type 1 בפרק זמן של 5 שנים מאז הבדיקה, גדול מ-50%. כיוון שנכון להיום, אין טיפולים יעילים למנוע הופעת סוכרת type 1, אין המלצה לבצע בדיקות סריקה באוכלוסייה לאתר את אלה עם נוגדנים עצמיים, ואף אין המלצה לבצע בדיקות אלה בבני משפחה של חולי סוכרת type 1, אלא אם כן מדובר במחקר קליני בלבד.
מטופלים בהזרקות אינסולין, יכולים להתחיל לפתח נוגדנים כנגד האינסולין האקסוגני. כיוון שבדיקת IAA אינה מבחינה בין סוג זה של נוגדנים לבין נוגדנים כנגד האינסולין האנדוגני, אין להשתמש בבדיקה זו במי שכבר הוזרק עם אינסולין. לדוגמה, נבדקים שהיו חשודים כסוכרתיים type 2, והיו מטופלים בהזרקות אינסולין, אינם יכולים להיעזר במדידת נוגדנים העצמיים כנגד תאי β, על מנת לקבוע אם הם סוכרתיים type 1.
הערה: תוצאות שליליות של נוגדנים כנגד IA-2 אינם שוללות אבחון עתידי של סוכרת type 1 או סיכון עתידי להתפתחות סוכרת זו. הסיכון להופעת סוכרת type 1, יכול להיות מוערך על ידי מדידת רמת נוגדנים כנגד אינסולין, כנגדGAD או כנגד zinc transporter 8 הידוע כ-ZnT8, וכן על ידי בחינת סמנים גנטיים כגון HLA. ניטור רמות היפר-גליקמיה נחשב נתון מרכזי בקביעת הצורך לטיפול באינסולין.
ממצאים שונים לגבי IA-2 ביחס לסמנים האחרים בסוכרת
בשנת 2003 פרסמו Plodkowski ו-Shane ב-Diabetes & Endocrinology את התייחסותם לאבחנה בין סוכרת type 1 ו-type 2. בעבר היה מקובל להעריך שילדים ובני נוער בהם מאובחת קטואצידוזיס סוכרתית, זו נגרמת מהרס של תאי בטא הפנקראטיים מייצרי אינסולין, וצעירים אלה הוגדרו כלוקים בסוכרת type 1. לעומת זאת, מבוגרים באמצע שנותיהם נחשבו לכאלה המפתחים עמידות לאינסולין הגורמת לאי-סבילות (intolerance) לגלוקוזה, ולכן הוגדרו כלוקים בסוכרת type 2. ברבים מהלוקים בסוכרת type 1 עלול להופיע תרחיש של ketoacidosis, אם כי גם באחוז קטן יותר של אלה עם סוכרת type 2 עלול להופיע תרחיש זה.
נוגדנים לשני הפרגמנטים (37kD ו-40kD) שהם תוצרי פירוק טריפטי של חלבון ממברנאלי בלתי מזוהה של תאים של איי הלבלב, השונה מ-GAD. לאחרונה, דווח על נוגדנים עצמיים כנגד ICA512, הזהה לחלבון tyrosine phosphatase-like protein IA-2, ומחקרם של Bonifacio וחב' נועד לבחון האם IA2/ICA512 הוא בעל הספציפיות האנטיגנית כנגדה פועלים הנוגדנים ל-2 המקטעים 37K ו-40k, כמו גם אחת הדטרמיננטות כנגדה פועלים נוגדנים כנגד תאי איי הלבלב. בניסוי זה, השתתפו 100 חולי סוכרת IDDM שאובחנו לאחרונה, והנסיובים של 51 מתוכם השקיעו ב-assay של אימונו-פרציפיטציה את הפפטידים 37K ו/או 40K, בעוד שנסיובים של 53 מתוכם השקיעו IA2 ריקומביננטי שתורגם in vitro, ונסיובים של 49 מתוכם הכילו נוגדנים הן לפפטידים 37K/40K, כמו גם ל-IA2 הריקומביננטי. נמצא מתאם חזק בין רמות הנוגדנים ל-IA2 הריקומביננטי, לבין רמות הנוגדנים כנגד הפפטיד 40 אלף דלטון (r=0.85 ו-p<0,0001), לבין רמת הנוגדנים כנגד 37 אלף דלטון (r=0.70 ו-p<0.0001).
טיפול בטריפסין של IA2 ריקומביננטי שהושקע, הביא לקבלת מקטעי 37K ו-40K,ואילו אינקובציה מוקדמת של הנסיובים עם IA2 ריקומביננטי, עיכבה לחלוטין את קישור הנוגדנים למקטעי 37K ו-40K. מסקנות מחקר זה מזהות את IA2/ICA512 כקודמנים (precursors) של האוטו-אנטיגנים 37K ו-40K של איי הלבלב. גילוי משולב של נוגדנים ל-IA2 ול-GAD65 בנסיוב זיהה 88 מתוך 100 חולי סוכרת מסוג IDDM.
נוגדנים עצמיים ומגדר
ילדות וילדים הם בעלי סיכון דומה לפתח סוכרת type 1, אך גברים נמצאים בסיכון מוגבר לפתח תרחיש זה מאשר נשים. כדי להבין מה הסיבה לשוני מגדרי זה בסיכון למחלה, נבחנו נוגדנים עצמיים על בסיס מגדר במדגם ENDIT בו נכללו קרובי משפחה של חולי סוכרת type 1. נמצא שבילדים ובנערים הסיכוי למצוא ICA גדול יותר מאשר בילדות ובנערות. עיקרון שיטת המבדק:
המבדק משתמש ביכולת של נוגדנים ל-IA-2 הפועלים באופן דו-ולנטי ויוצרים גשר בין החלבון IA-2 הספוח לבארות של microplate לבין הפאזה הנוזלית של הקומפלקסIA-2-biotin . בשלב הראשון הנוגדנים כנגד IA-2 המופיעים בנסיוב הנבדק, נקשרים לחלבון זה הספוח על הפלטה. בשלב השני, IA-2-biotin נקשר לקומפלקס זה. כמות ה-IA-2-biotin נמצאת במתאם עם כמות הנוגדנים כנגד IA-2 שנמצאים בנסיוב של הנבדק. בשטיפות של ה-microplate מורחק ה-IA-2-biotin שלא נקשר, כאשר יתרת IA-2-biotin הקשור ניתנת לכימות על ידי הוספה של Streptavidin-peroxidase וסובסטרט כרומוגני כגון TMB או trimethylbenzidine, כאשר ה-OD של הצבע הצהוב המתפתח נמדד באורך גל של 450 ננומטר.
הוראות לביצוע הבדיקה
יש ליטול דם במבחנה כימית (פקק אדום או צהוב) ולשלוח למעבדה בהקדם בקירור. אין לבצע את הבדיקה בדימות נסיוב המוליטיות או ליפמיות או איקטריות באופן בולט, אם כי ניתן לקבל דגימות בהם שלושת הפרמטרים הללו מתונים. לאחר הפרדת הנסיוב מהתאים בסרכוז, הדגימה יציבה בטמפרטורת החדר למשך 24 שעות, בקירור למשך 28 יום, ובהקפאה למשך 2 חודשים.
ראו גם
המידע שבדף זה נכתב על ידי פרופ' בן-עמי סלע, המכון לכימיה פתולוגית, מרכז רפואי שיבא, תל-שומר;
החוג לגנטיקה מולקולארית וביוכימיה, פקולטה לרפואה, אוניברסיטת תל-אביב (יוצר הערך)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק