סוכרת מסוג 1 - טיפול בדגלודק - אינסולין בזאלי מדור חדש - Type 1 diabetes - treatment with degludec - ultralong-acting basal insulin
| סוכרת מסוג 1 – טיפול בדגלודק – אינסולין בזאלי מדור חדש | ||
|---|---|---|
| Type 1 Diabetes- Treatment with degludec - Ultralong-acting basal insulin | ||
| יוצר הערך | ד"ר זהר לנדאו | |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – אינסולין, טיפול תרופתי בסוכרת
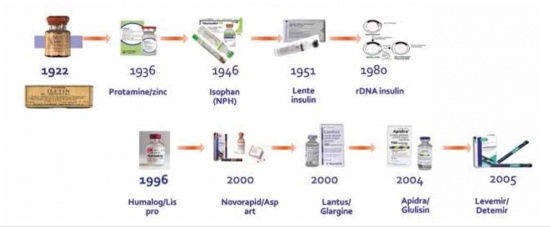
האינסולין התגלה לראשונה באוניברסיטת טורונטו ב-1920. זריקת האינסולין הראשונה ניתנה בינואר 1922 לנער בן 14 שנים עם סוכרת מסוג 1 אשר שמו היה ליאונרד תומפסון. שנה לאחר מכן, ב-1923, האינסולין החל להיות משווק מסחרית ובשנה זו ניתן פרס נובל לרפואה ופיזיולוגיה לבנטינג ומקלאוד אשר חלקו אותו עם בסט וקוליפ על גילוי האינסולין.
מאז שנות ה-60 של המאה ה-20 חלה התפתחות מואצת בתכשירי האינסולין המצויים בשימוש. בתחילה היו בשימוש תכשירי אינסולין לא נקיים שמקורם היה בחיות (פרות וחזירים), בהמשך ניתן היה לזקק את תכשירי האינסולין ממקור חיה ורק בשנות ה-70 של המאה ה-20, עם כניסת השימוש בטכנולוגיה של DNA (Deoxyribonucleic Acid) רקומביננטי ניתן היה לסנתז את תכשירי האינסולין. טכנולוגיה זו סללה את הדרך לסינתזה של תכשירי האינסולין האנלוגיים, כלומר מולקולות אינסולין מסונתזות, הדומות למולקולת האינסולין ההומאני עם שינויים במיקום חומצות האמינו שבהם, דבר הגורם למודיפיקציה של הפרופיל הפרמקוקינטי של התכשיר. כך מיוצרים תכשירי אינסולין בעלי טווח פעולה קצר, המשמשים לכיסוי ארוחות ובעלי טווח הארוך, הנקראים תכשירי האינסולין הבזאליים.
בשנות ה-50 של המאה ה-20 הוחל השימוש בתכשירי אינסולין בזאליים: האולטרלנטה וה-NPH. בשנות ה-90 של המאה הקודמת הוספו לארסנל הטיפולי תכשירי אינסולין קצר טווח, נוחים יותר מאינסולין רגולר. בהמשך, בשנות ה-2000 הוכנסו לשימוש תכשירי אינסולין ארוכי טווח: Glargine (Lantus) ב-2000 ו-Detemir (Levemir) ב-2004 (תמונה מספר 1).
ל-Glargine ו-Detemir מספר חסרונות: זמן מחצית חיים קצר יחסית שאינו נותן כיסוי טוב במקרים רבים ל-24 שעות עם מתן חד פעמי ביממה ושונות בפעילות האינסולין במרווחים בין מתן זריקה אחת לבאה אחריה. בשל כך יש תקופה ביום שבה לתכשירים הללו כבר אין פעילות מורידת גלוקוז, דבר המחייב בחלק מהמטופלים מתן אינסולין בזאלי לעיתים קרובות יותר ומתן זריקה בשעה קבועה. החסרונות הללו יכולים להוות מגבלה לקיום אורח חיים גמיש ופעיל בקרב המטופלים וליצור מחסום מפני שימוש מיטבי בתכשירים הללו[1]. בשל העדר השפעה מורידת גלוקוז שטוחה וקבועה בין מתן זריקה לזריקה יש קושי במציאת המינון האופטימלי הדרוש, דבר העלול להעלות את הסיכון לאירועי היפוגליקמיה[2]. בעיה נוספת היא השונות בפעילות האינסולין באותו המטופל מיום ליום (Within patient variability).
תכשיר אינסולין בעל משך פעילות ארוך מ-24 שעות יכול לתת מענה לבעיות הללו. מבחינה פרמקולוגית זמן מחצית חיים ארוך מעניק דרגת פעילות קבועה ומונע את העליות והירידות בריכוז ובפעילות האינסולין לאורך היממה (תמונה מספר 2)[3].
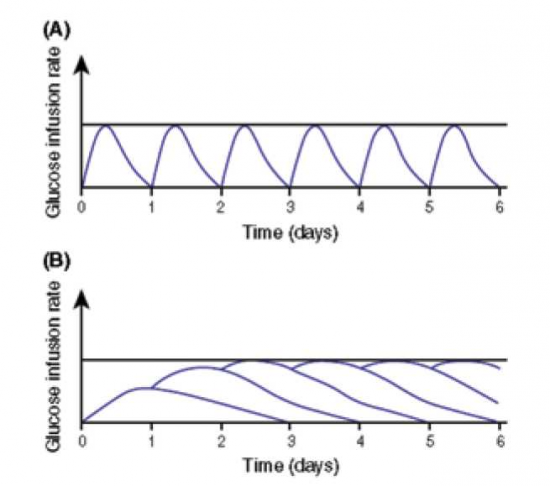
A תכשיר בעל משך פעילות קצרה מ-24 שעות. B. תכשיר בעל פעילות ארוכה מ-24 שעות[3]
Degludec - אינסולין בזאלי מדור חדש
ה-Degludec הוא אינסולין בזאלי מדור חדש בעל פעילות ארוכה מאוד, אשר פותח כדי לאפשר מתן חד יומי. לתכשיר זה תכונות פרמקולוגיות ייחודיות אשר נבדקו באופן מעמיק במחקרים, בהם מחקרים אשר כללו יותר מ-11,000 מטופלים ביותר מ-40 מדינות.
ערך זה יתמקד בטיפול ב-Degludec בקרב חולי סוכרת מסוג 1 בלבד. בוצעו מספר מחקרים אשר בדקו את יעילות הטיפול ב-Degludec בחולי סוכרת מסוג 2 ומצאו כי מדובר בטיפול יעיל ובטוח, כמו גם השפעה אחידה ובטוחה בטווח גדול של גילאים (מילדות ועד זיקנה) וכן במטופלים עם הפרעות בתפקוד כלייתי וכבדי.
המאפיינים הייחודיים של Tregludec
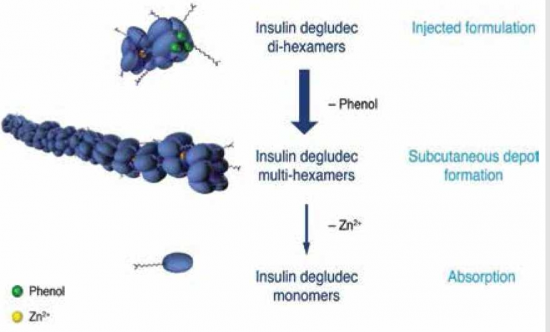
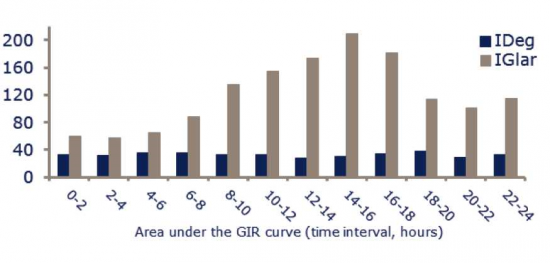
מבנה התכשיר - ל-Degludec רצף חומצות אמינו דומה מאוד לאינסולין האנושי. לקבלת התכונות הפרמקולוגיות הרצויות הוכנס שייר לאחת מחומצות האמינו שבשרשרת האינסולין, דבר המביא ליצירת הקסמרים ומולטי הקסמרים השוקעים ברקמה התת-עורית לאחר ההזרקה. לאחר מכן ההקסמרים נספגים באופן איטי וקבוע למחזור הדם[4]. מבנה מולקולת האינסולין, יצירת המולטי הקסמרים וספיגתם האיטית הם מאפיינים ייחודים לאינסולין ה-Degludec (תמונה מספר 3). שונות נמוכה בפעילות האינסולין להפחתת רמות הסוכר מיום ליום ובמהלך היום - השונות בפעילות אינסולין Tregludec לעומת Glargine נבדקה בחולי סוכרת מסוג 1 על ידי Clamp[5]. בעבודה זו נמצא כי השונות בפעילות ה-Tregludec הייתה נמוכה פי ארבעה מזו אשר נצפתה עם ה-Glargine (תמונה מספר 4).
גמישות בשעת מתן התכשיר - במחקר אשר פורסם ב-2013 השוו Mathieu ושותי את הטיפול בשלוש קבוצות מטופלים עם סוכרת מסוג 1: מתן אינסולין Glargine בשעה קבועה, מתן אינסולין Tregludec בשעה קבועה ומתן אינסולין בשעה לא קבועה בצורה יזומה. במחקר השתתפו 490 משתתפים[6]. החוקרים מצאו כי מתן חד יומי של Tregludec בשעה לא קבועה בצורה יזומה לא גרם להרעה באיזון הסוכרת בהשוואה למטופלים אשר קיבלו תכשירי אינסולין Glargine או Tregludec בשעה קבועה. נראה כי היכולת לתת את תכשיר האינסולין ארוך הטווח בשעות לא קבועות מאפשרת גמישות ומהווה מרכיב חשוב בשיפור איכות החיים של המטופל הסוכרתי.
זמן מחצית חיים ארוך - במחקר שבו נבדקה זמן מחצית חיים של תכשירי האינסולין Glargine נמצא כי רמת ה-Tregludec הייתה קבועה במשך היממה בעוד שרמת ה-Glargine הייתה גבוהה יותר ב-12 השעות הראשונות לאחר הזרקתו. נמצא כי זמן מחצית החיים של Degludec הוא של 25.4 שעות, לעומת זמן מחצית חיים של 12.5 שעות של Glargine. זמן מחצית החיים הממושך מאפשר מתן חד יומי של התכשיר[7]. דבר זה הוא בעל חשיבות רבה, במיוחד בילדים בשל הורדת המעמסה של מספר הזריקות הניתנות ביום.
אין הצטברות של אינסולין (Stacking) - אחד החששות במתן תכשיר אינסולין בעל משך פעילות ארוכה מאוד הוא הצטברות אינסולין, דבר העלול לגרום להיפוגליקמיה לאחר מספר ימי טיפול. נמצא כי בחולי סוכרת מסוג 1 רמת האינסולין עלתה באופן הדרגתי לאחר מספר ימי טיפול ואחר כך נותרה קבועה, ללא שינויים ברמה מיום ליום[8].
נדרש מינון מופחת לצורך השגת איזון - בהשוואת מינוני תכשירי אינסולין Glargine ו-Tregludec נמצא כי להשגת איזון גליקמי דומה היה צורך במינון נמוך בכ-10 אחוזים של Tregludec בהשוואה ל-Glargine[9].
שימוש ב-Degludec בחולי סוכרת מסוג 1 - מהספרות הרפואית
מתן אינסולין Degludec בילדים ומתבגרים[10]- עבודה אשר השוותה מתן אינסולין Levemir לאינסולין tregludec בילדים ומתבגרים עם סוכרת מסוג 1 כללה 280 ילדים בגיל שנה עד 17 שנים אשר טופלו באינסולין Detemir לעומת אינסולין Degludec במשך שנה. נמצא כי לא היה הבדל ברמת HbA1c בין שתי הקבוצות, רמת גלוקוז בבוקר בצום הייה נמוכה משמעותית בקרב מטופלי ה-Degludec בהשוואה למטופלי ה-Detemir וכן מינון ה-Degludec היה נמוך בכ-30 אחוזים בתום השנה יחסית למינון ה-Detemir. בנוסף, בקרב מטופלי ה-Degludec נצפו פחות אירועי חמצת שמסוכרת בהשוואה למטופלי ה-Detemir. 64 אחוזים ממטופלי ה-Detemir נזקקו למתן של שתי זריקות ביממה בעוד שכל מטופלי ה-Degludec נזקקו לזריקה אחת בלבד ביממה. האפשרות לתת זריקה אחת ביום בלבד חשובה ביותר בהורדת מעמסת מספר הזריקות, במיוחד בקרב ילדים עם סוכרת מסוג 1.
פחות היפוגליקמיות בטיפול בשיטת בזאל-בולוס עם Degludec - במחקר בקרב 119 מטופלים עם סוכרת מסוג 1 השוו מתן אינסולין קצר טווח לארוחות עם אינסולין ארוך טווח (Degludec או Glargine). נמצא כי בשתי הקבוצות היה שיפור דומה ברמת HbA1c אך עם הטיפול ב-Degludec נצפתה ירידה של 28 אחוזים באירועי ההיפוגליקמיה בכלל וירידה של 58 אחוזים באירועי ההיפוגליקמיה הלילית[11].
השימוש ב-Degludec ב"חיים האמיתיים" - פורסמו שני מחקרים אשר בחנו את הטיפול ב-Degludec בחיים האמיתיים ולא במסגרת מחקרים רגולטוריים במהלך פיתוח התכשיר. חשיבותם של המחקרים הללו היא בהכללת מטופלים אשר לא היו נכללים במחקרים הרגילים, כמו אלה אשר חוו אירועי היפוגליקמיה חוזרים, בעטיים הרופא המטפל חיפש פתרון טיפול אחר. Evans תיאר את ניסיונו בקרב 51 מטופלים סוכרתיים (35 מטופלים עם סוכרת מסוג 1) אשר עברו לטיפול ב-Degludec מתכשירים בזאליים אחרים (Glargine או Detemir), לרוב בשל אירועים חוזרים של היפוגליקמיה. נצפתה ירידה משמעותית ברמת HbA1c וכן ירידה ניכרת בשיעור אירועי ההיפוגליקמיה עם הטיפול ב-Degludec[12]. עבודה נוספת בדקה באופן פרוספקטיבי את הטיפול ב-Degludec בקרב 357 מטופלים עם סוכרת מסוג 1. נצפתה ירידה משמעותית ברמת HbA1c, למרות ירידה במינון האינסולין. במקביל המטופלים דיווחו על ירידה משמעותית בשכיחות אירועי ההיפוגליקמיה בכלל ובאירועי ההיפוגליקמיה הלילית תוך כדי טיפול ב-Degludec. החוקרים הסיקו כי הטיפול ב-Degludec היה יעיל ובטוח מבחינה קלינית וגם כלכלית[9].
לסיכום, Degludec הוא תכשיר אינסולין חדשני בעל טווח פעילות ארוך ויציב. המאפיינים הייחודים של תכשיר זה מאפשרים מתן חד יומי של זריקת אינסולין בזאלי וכן גמישות בשעת מתן האינסולין, ללא סיכון להתפתחות היפוגליקמיות או היפרגליקמיות. תכשיר זה נבדק בטווח רחב של גילאים, בסוכרת מסוג 1 ומסוג 2 ונמצא יעיל ובטוח לשימוש.
ביבליוגרפיה
- ↑ Peyrot, M., Barnett, A. H., Meneghini, L. F. & Schumm- ; Draeger, P.-M. Insulin adherence behaviours and barriers in the multinational Global Attitudes of Patients and Physicians in Insulin Therapy study. Diabet. Med. 29, 682-689 (2012).
- ↑ Heise, T. et al. Lower within-subject variability of insulin detemir in comparison to NPH insulin and insulin glargine in people with type 1 diabetes. Diabetes 53, 1614-20 (2004).
- ↑ 3.0 3.1 3.2 Haahr, H. & Heise, T. A review of the pharmacological properties of insulin degludec and their clinical relevance. Clin. Pharmacokinet. 53, 787-800 (2014).
- ↑ Jonassen, I. et al. Design of the novel protraction mechanism of insulin degludec, an ultra-long-acting basal insulin. Pharm. Res. 29, 2104-14 (2012).
- ↑ 5.0 5.1 Heise, T. et al. Insulin degludec: four times lower pharmacodynamic variability than insulin glargine under steady-state conditions in type 1 diabetes. Diabetes. Obes. Metab. 14, 859-64 (2012).
- ↑ Mathieu, C. et al. Efficacy and safety of insulin degludec in a flexible dosing regimen vs insulin glargine in patients with type 1 diabetes (BEGIN: Flex T1): a 26-week randomized, treat-to-target trial with a 26-week extension. J. Clin. Endocrinol. Metab. 98, 1154-62 (2013).
- ↑ Heise, T. et al. Comparison of the pharmacokinetic and ( pharmacodynamic profiles of insulin degludec and insulin glargine. Expert Opin. Drug Metab. Toxicol. 11, 1193-1201 (2015).
- ↑ Heise, T. et al. Steady state is reached within 2-3 days of once-daily administration of degludec, a basal insulin with an ultralong duration of action. J. Diabetes n/a-n/a (2015). doi:10.1111/1753-0407.12266
- ↑ 9.0 9.1 Landstedt-Hallin, L. Changes in HbA1c, insulin dose and incidence of hypoglycemia in patients with type 1 diabetes after switching to insulin degludec in an outpatient setting: an observational study. Curr. Med. Res. Opin. 31, 1487-93 (2015).
- ↑ Thalange, N. et al. Insulin degludec in combination with bolus insulin aspart is safe and effective in children and adolescents with type 1 diabetes. Pediatr. Diabetes 16, 164-76 (2015).
- ↑ Russell-Jones, D., Gall, M.-A., Niemeyer, M., Diamant, M & Del Prato, S. Insulin degludec results in lower rates of nocturnal hypoglycaemia and fasting plasma glucose vs. insulin glargine: A meta-analysis of seven clinical trials. Nutr. Metab. Cardiovasc. Dis. 25, 898-905 (2015)
- ↑ Evans, M., McEwan, P. & Foos, V. Insulin degludec early clinical experience: does the promise from the clinical trials translate into clinical practice-- a case-based evaluation. J. Med. Econ. 18, 96-105 (2015)
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר זהר לנדאו השירות לאנדוקרינולוגיה וסוכרת בילדים ומתבגרים, המרכז הרפואי ע"ש א. וולפסון, חולון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק