פרוגסטרון - Progesterone
- ערך זה עוסק בבדיקת מעבדה. קיים גם ערך העוסק בתרופה בשם זה, לקריאת הערך הנוסף ראו פרוגסטרון (תרופה) - Progesterone.
| מדריך בדיקות מעבדה | |
| פרוגסטרון | |
|---|---|
| Progesterone | |
| |
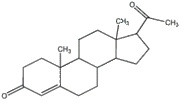
המבנה הכימי של פרוגסטרון (משקל מולקולארי 314.5)
| |
| מעבדה | אנדוקרינולוגיה בדם |
| תחום | הורמון סטרואידי מרכזי בתחום הגינקולוגי |
| יחידות מדידה | ננוגרם/מ"ל |
| טווח ערכים תקין | בדם עוברי - 80-560; בפג - 0.84-13.6; בילדים וילדות עד גיל 10 שנים - 0.07-0.52. בתקופת ההתבגרות המינית (חמשת שלבי ההבשלה המינית על פי מדרג Tanner): שלב 1: בנות ובנים - 0.10.33; שלב 2: בנים - 0.1-0.33, בנות - 0.1-0.55; שלב 3: בנים - 0.1-0.48, בנות - 0.1-4.5; שלב 4: בנים - 0.1-1.08, בנות - 0.1-13.0; שלב 5: בנים - 0.2-0.8, בנות - 0.1-9.5. במבוגרים: גברים - 0.13-0.97, נשים - בשלב יצירת והבשלת הזקיק (השלב הפוליקולארי של המחזור החודשי) - 0.15-0.7, בשלב הגופיף הצהוב (השלב הלוטאלי של המחזור החודשי) - 2.0-25.0. רמת פרוגסטרון מתחילה לעלות לאחר הביוץ באמצע תקופת המחזור ממשיכה לעלות 6-10 ימים ואז מתחילה לדעוך אם הביצית לא הופרתה. לאחר חידלון הווסת, התחום התקין של פרוגסטרון-0.1-0.7. בשליש הראשון של הריון רמת פרוגסטרון מגיעה ל-10-44 ננוגרם למ"ל, בטרימסטר השני להריון רמות פרוגסטרון מגיעות ל- 19.5-82.5 ננוגרם למ"ל ואילו בשליש ההריון השלישי הן מגיעות ל-65-230 ננוגרם למ"ל. רמות פרוגסטרון במי השפיר: בין השבוע ה-10-20 להיריון מגיעה רמת הפרוגסטרון בנוזל האמניוטי עד כדי 3,000-6,000 ננוגרם לד"ל, ולאחר מכן מתחילה דעיכה בערכים אלה. ירידה זו ערכי פרוגסטרון משלב זה של ההיריון עד ללידה, הפוכה במגמה מהעלייה המתמשכת ברמת הורמון זה בנסיוב של האם והעובר. כאשר מדידת רמות פרוגסטרון מתבצעות בשתן, נמדדת בגברים רמה ממוצעת של 0.12 מיליגרם לגר' קראטינין, ובנשים נמדדת בשתן בשלב הפוליקולארי של המחזור רמה ממוצעת של 1.4 ואילו בשלב הלוטאלי 7.7 מיליגרם לגר' קראטינין. בשלבי הריון שונים רמת פרוגסטרון בשתן עולה ב-1.5-25.7מיליגרם לגר' קראטינין מעל ערכי פרוגסטרון בשתן לא בהריון. יש יוזמה מחקרית למדוד ערכי פרוגסטרון ברוק, שרמתו מהווה כ-10% מרמתו בדם, ונכון להיום אין נטייה למדוד הורמון זה ברוק בשגרת המעבדה הקלינית. |
| יוצר הערך | פרופ' בן-עמי סלע |
מטרת הבדיקה
בירור האם האישה מבייצת או שמא יש הפרעות בביוץ הכרוכות באי-פריון; חלק מבירור הסיבה להפלות חוזרות. מדידת פרוגסטרון היא מדד לבריאות השליה והעובר במהלך הריונות בסיכון; הערכת הסיכון להיריון מחוץ לרחם או להיריון שנכשל בתחילתו; בירור סיבת דימום מהרחם באישה שאינה הרה. מדידת פרוגסטרון תידרש באישה עם בעיות של אי-סדירות במחזור החודשי.
בסיס פיזיולוגי
פרוגסטרון התגלה בשנת 1933, ובדומה לסטרואידים אחרים ממשפחת ה-C-21, הוא חומר הידרופובי המכיל 4 מבנים הידרו-פחמניים ציקליים מצומדים. מולקולת פרוגסטרון מכילה שייר קטון, ושיירים תפקודיים מחומצנים, ובנוסף שני שיירי מתיל. פרוגסטרון הוא ההורמון הראשי בין ה-progestogens בנוסף ל-pregnenolone ול-17-hydroxyprogesterone.
פרוגסטרון הוא הורמון-מין המופרש בעיקר מן הגופיף הצהוב corpus luteum)) בשחלה לאחר הביוץ. כמות קטנה יותר של פרוגסטרון מופרשת מהאדרנל, וכמות משמעותית מן השליה בעת הריון. בגברים מופרש פרוגסטרון מהאשכים בכמויות זעירות, ונראה שמטרת ייצור פרוגסטרון בגברים לא נועדה לתפקוד ישיר של ההורמון, אלא כחומר מוצא לסינתזה של סטרואידים אחרים.
פרוגסטרון התגלה לפחות בצמח אחד, Juglans regia שהוא זן של אגוזי מלך, ואילו סטרואידים דמויי-פרוגסטרון נמצאים בצמח Dioscorea mexicana, השייך למשפחת הבטטה (yam), והמכיל את הסטרואיד diosgenin המופק מהצמח ומותמר לפרוגסטרון.
ביוסינתזה של פרוגסטרון
פרוגסטרון מסונתז בעיקר בשחלה, בקורטקס של האדרנל ובשליה. ביונקים מתחיל פרוגסטרון כמו כל ההורמונים הסטרואידים את דרכו מכולסטרול. חומר אחרון זה עובר חמצון כפול ליצירת 20,22dihydroxycholesterol, העובר חמצון נוסף תוך שהוא מאבד את השרשרת הצדדית על פחמן 22 ליצירת החומר pregnenolone. ריאקציה זו מקוטלזת על ידי ציטוכרום 450scc, כאשר הפיכת pregnenolone לפרוגסטרון מתרחשת בשני שלבים: בראשונה, שייר 3-OH מחומצן לשייר קטו, ובשלב השני הקשר הכפול עובר מ-C-5 ל-C-4 בריאקצית טאוטומריזציה של קטו/אנול על ידי אנזים איזומראזה מתאים. פרוגסטרון כשלעצמו הוא הקודמן של אלדוסטרון, ולאחר הסבה ל- 17hydroxyprogesterone (שהוא פרוסטוגן טבעי נוסף) נמשכת הריאקציה להסב את האחרון ל-androstenedione הקודמן של אנדרוגנים ואסטרוגנים (טסטוסטרון, estrone ו-estradiol). המטבוליט העיקרי של פרוגסטרון המופרש בשתן הוא pregnanediol.
ביוסינתזה של ההורמונים הסטרואידים בשחלה
התאים העיקריים המייצרים סטרואידים בשחלה, דהינו תאי גרנולוזה, theca והגופיף הצהוב, מכילים את כל מגוון האנזימים הנחוצים ליצירת הורמונים אלה. יחד עם זאת כל אחד משלושת סוגי התאים שהוזכרו מייצר בעיקר הורמון אחד. וכך תאי גרנולוזה מייצרים בעיקר estradiol, ה-theca ותאי הסטרומה מייצרים בעיקר אנדרוגנים, ואילו הגופיף הצהוב משחרר בעיקר פרוגסטרון ו-17-הידרוקסי-פרוגסטרון. לצורך יצירת אסטרוגן נדרשת נוכחות LH ו-FSHוהגורם המגביל את קצב יצירת הסטרואידים בשחלה הוא שיעור ההתמרה ההתחלתי של כולסטרול ל-pregnenolone. תהליך זה מווסת על ידי LH, המעודד תאי theca לקלוט כולסטרול-LDL, ובהמשך לסנתז pregnenolone. לעומת זאת, FSH מפקח על הפיכת אנדרוגנים לאסטרוגנים. בתגובה ל-LH, תאי ה-theca מייצרים androstenedione וכמויות קטנות של טסטוסטרון. סטרואידים אלה עוברים דיפוזיה לתוך תאי גרנולוזה, בהם בתגובה ל-FSH יש תהליך ארומטיזציה ליצירת estrone ו-17beta estradiol
הפאזה הפוליקולארית
תחילת הצמיחה של הזקיק מתחילה כבר בימים האחרונים של הפאזה הלוטאלית של המחזור החודשי הקודם. בשלב אחרון זה הגופיף הצהוב מתנוון, ורמות הפרוגסטרון והאסטרדיול בפלזמה דועכות. עם הירידה של משוב שלילי, רמות FSHעולות ובכך יש עידוד לגדילה של זקיקים חדשים, והפרשת אסטרדיול. בעת הווסת רמות אסטרדיול, פרוגסטרון ו-LH יציבות ונמוכות באופן יחסי, בעוד שרמות FSH עולות, ומספר זקיקים מגויסים בימים 1 עד 4 של המחזור החדש בתגובה ל-FSH. הבחירה של הזקיק הדומיננטי מתרחשת בין הימים 5-7 של המחזור, וזקיק זה ממשיך לצמוח ולשחרר גורמים המדכאים את בשלותם של הזקיקים האחרים. בשלבים המוקדמים של הפאזה הפוליקולארית, רמות FSH ממשיכות לעלות. יחד עם זאת, רמות אסטרדיול עולות אף הן במקביל לגידול הזקיק , באופן המושפע ממשוב שלילי על הפרשת הורמונים מההיפותאלאמוס ומיותרת המוח , באופן שיש ירידה ברמות FSH באמצע הפאזה הפוליקולארית. באופן מנוגד, רמות LH הנמוכות בשלב הראשון של הפאזה הפוליקולארית, מתחילות לעלות באמצע פאזה זו כתוצאה מהשפעות משוב חיובי של העלייה ברמות אסטרדיול.
ביוץ
מיד לפני הביוץ, הפרשת אסטרדיול על ידי הזקיק גדלה באופן דרמטי, ומאתחלת את שפיעת LH, מה שמעודד את ההפרשה של FSH בנקודת האמצע של המחזור. התחלה גל LH מתרחשת 34-36 שעות לפני חריגת הביצית מהזקיק. השיא של רמות LH מתרחש בערך 10-12 שעות לפני הביוץ המתרחש בדרך כלל סביב יום 14 במחזור של 28 יום. מיד לפני השיא של LH, נופלות רמות אסטרדיול, והם מתחילות לעלות מחדש לאחר הביוץ. המנגנון המדויק של בקיעת הזקיק אינו ידוע, אך ידוע שלפני הביוץ, הזקיק הופך להיות עשיר בכלי-דם, ואנזימים פרוטאוליטיים כמו קולגנאזה ופלזמין מעכלים את הקולאגן בדופן הזקיק, באופן שהופך את הדופן לדקה והיא נוטה להתנפח. רמות פרוסטגלנדינים מגיעות לשיאן בנוזל הזקיק מייד לפני הביוץ והם כנראה מסייעים בתהליך בקיעת הזקיק.
הפאזה הלוטאלית
לאחר הביוץ, עובר הזקיק המבוקע שינויים מבניים להפוך לגופיף הצהוב. גופיף זה הוא מקור הפרשת סטרואידים (בעיקר פרוגסטרון ומעט אסטרדיול) על ידי השחלה בשלב הלוטאלי של המחזור. פרוגסטרון המיוצר על ידי הגופיף הצהוב מתחיל לעלות ברמתו 3 ימים לאחר הביוץ, ורמות עולות אלה מעכבות במהירות את הפרשת LH. רמת פרוגסטרון מגיעה לשיא 8-9 ימים לאחר השיא ברמת LH. גם רמות אסטרדיול גדלות בהלך הפאזה הלוטאלית, וביחד עם פרוגסטרון, הם גורמים לדעיכה הדרגתית ברמות LH ו-FSH. בימים האחרונים של הפאזה הלוטאלית, כאשר הגופיף הצהוב מתחיל לדעוך, רמות אסטרדיול ופרוגסטרון יורדות. אובדן של המשוב השלילי מביא לעליה חוזרת ברמת FSH, ולגיוס מחזור חדש של זקיקים למחזור הבא.
השפעת הורמוני השחלה על הרחם והאנדומטריום
תנודות ברמות אסטרדיול ופרוגסטרון במהלך המחזור החודשי, מביאות לשינויים האופייניים באנדומטריום. בשלב הראשוני, שינויים אלה מתייחסים להכנת האנדומטרים לקבלת והשרשת הביצית המופרית. במהלך הפאזה הפוליקולארית, עליה ברמת אסטרדיול מעודדת בניה מחדש של האנדומטריום, וגדילה זו של רירית הרחם ידוע כפאזה הפרוליפרטיבית, במהלכו עובי הרירית עולה מעובי של 0.5 מ"מ לעובי של 3.5-5.0 מ"מ. לאחר הביוץ, ממשיך האנדומטריום להגיב להשפעה המשולבת של פרוגסטרון ושל אסטרדיול, כאשר עובי הרירית נותר קבוע, אך מרכיבים מסוימים ברירית ממשיכים לשגשג, וכן מתגבר תהליך ההתפתלות של בלוטות וכלי-דם באנדומטריום. שלב זה התואם את השלב הלוטאלי של המחזור ידוע גם כשלב ההפרשתי, בגלל הגברה בהפרשה של בלוטות האנדומטריום, של פפטידים שהם גורמי גדילה, ציטוקינים, ופרוסטגלנדינים.
השרשת הביצית המופרית (המוגדרת מעתה בלסטוציסט) מתרחשת בערך 6 ימים לאחר הביוץ, ובשלב זה, האנדומטריום כבר בשל לתמוך בהתפתחות המוקדמת של השליה, במובן של פלישת תאים טרופובלסטיים האמורים ליצור את שכבת הביניים בין הטרופובלסט לבין מערכת הדם של האם. במקרה של השרשה מוצלחת, נוצר hCG על ידי התאים הטרופובלסטים ונשמר הגופיף הצהוב. אם השרשה אינה מתקיימת, הגופיף הצהוב מתחיל להתנוון בערך 9 ימים לאחר הביוץ, ורמות פרוגסטרון ואסטרדיול מתחילות לדעוך. הדעיכה של שני הורמונים אלה משרה מספר תהליכים בתוך האנדומטריום, כאשר שינויים ואזו-מוטוריים בעורקיקים מביאים להתכווציות והתרחבויות מחזוריות בכלי דם סלילניים ברירית, כאשר כיווצי כלי הדם הולכים ונעשים יותר רציניים באופן המוליך לנמק ולשטפי דם הנגרמים משבירת קפילרות הדם. כל אלה מובילים למצב של איסכמיה של רירית הרחם, ובהמשך לדמם לתוך החלל האנדומטריאלי, ולתחילת הווסת.
הזמינות הפרמקולוגית של פרוגסטרון
בנטילה פומית יש שוֹנוּת רבה באופן שהתכשיר נספג במטופלים שונים, ובהשפעה הפיזיולוגית שלו, בעוד שהפרוגסטינים הסינתטיים נספגים במהירות הם בעלי תקופת מחצית חיים ארוכה מזו של פרוגסטרון טבעי, ובהתאם שומרים על רמה יציבה יותר בדם. פרוגסטרון אינו מסיס במים, ולכן נטילה פומית יעילה יותר כאשר הוא עובר כתישה עד דק (מיקרוניזציה) ונארז בכמוסות עם שמן. פרוגסטרון יכול להילקח על ידי פתילות דרך פי הטבעת או הנרתיק, דרך העור על ידי קרם או משחה, וכן על ידי הזרקה יומיומית בגלל מחצית מחיים הקצרה של החומר המוזרק. אין ראיות חותכות לכך שהפרוגסטרון "הטבעי" המופק מבטטה (yam), וניתן לשימוש ללא מרשם רופא יעיל, שכן לא ברור אם גוף האדם יודע להמיר לפרוגסטרון את המרכיב הפעיל diosgenin, שהוא הסטרואיד הצמחי ההופך לפרוגסטרון בהליך התעשייתי.
פעילות פיזיולוגית של פרוגסטרון
פרוגסטרון בדומה לכל הסטרואידים היא מולקולה הידרופובית קטנה, שיכולה לעבור בקלות דיפוזיה דרך הממברנה של כל התאים. יחד עם זאת, בתאי יעד כמו באנדומטריום, נקשר פרוגסטרון בחוזקה לקולטן תוך-תאי בציטופלזמה, וצמד זה נע אל תוך גרעין התא שם הוא נקשר ל-progesterone response element. פרוגסטרון הוא גם אנטגוניסט יעיל של הקולטן המינרלו-קורטיקואידי (הקולטן של אלדוסטרון). בשל הזיקה הגבוהה שלו לקולטן האחרון, פרוגסטרון מונע את שפעולו על ידי אלדוסטרון, קורטיזול וקורטיקוסטרון. לפרוגסטרון פעילויות פיזיולוגיות אחדות המתגברות בנוכחות אסטרוגן, כאשר זה בעצם התקשרותו לקולטן לאסטרוגן משדרג את ההתבטאות של הקולטנים לפרוגסטרון. בנוסף, רמות מוגברות של פרוגסטרון מפחיתות את פעילות אצירת הנתרן של אלדוסטרון, מה שגורם ל-natriuresis, ולהפחתת נפח הנוזל החוץ תאי.
הפרוגסטרון חיוני לעיבוי רירית הרחם באופן שיאפשר קליטה והתפתחות של הריון מוקדם, ולכן הוא מופרש בשבועיים האחרונים למחזור. במהלך שלב זה עולה גם חום גופה של האישה. הביצית המופרה נעה בחצוצרה אל הרחם, שם היא תיקלט כעבור שבוע מאז הביוץ. בשלב זה העובר משגר איתותים הורמונאליים, השומרים על קיומו של הגופיף הצהוב ומאפשרים לו להוסיף ולייצר פרוגסטרון. לעומת זאת, בהיעדר הפריה והריון, גופיף זה מתפרק ורמות הפרוגסטרון צונחות. כך מתחיל מעגל מחזורי חדש: ללא פרוגסטרון, תופרש רירית הרחם דרך הנרתיק עם הווסת, רמות ה-FSH תעלינה ליצירת זקיקים חדשים בשחלה.
פרוגסטרון מסייע לווסת את המחזור החודשי, מכין את שכבת הרירית של הרחם להשרשת העובר ושומר את השכבה הזו מעובה מה שחיוני להריון תקין. פרוגסטרון יוצר סביבה עשירה בחומרים מזינים לעובר, על ידי הגברת אספקת דם עורקי וגליקוגן. פרוגסטרון אף מעבה את צוואר הרחם ויוצר מעין "פקק רירי" המונע חדירת חיידקים ופתוגנים אחרים לרחם. כאשר כמות הפרוגסטרון המיוצרת אינה מספקת, לא יתרחש תהליך עיבוי רירית הרחם החל מהשבוע ה-2 למחזור, מה שעלול לגרום להפלה זמן קצר לאחר ההפריה שכן שמשתבשת השרשת העובר ברירית הרחם. מפגע זה ניתן כיום לפיתרון על ידי החדרת פרוגסטרון בצורת ג'ל או פתילות לנרתיק.
רמות פרוגסטרון באישה נמוכות יחסית בשלב הזקיק של המחזור, מתחילות לעלות עם הביוץ וממשיכות לעלות בחלק הראשון של הפאזה הלוטאלית. אם הריון מתרחש, ההורמון hCG מופרש באופן המסייע לגופיף הצהוב (corpus luteum) להמשיך ולהפריש פרוגסטרון בתחילת ההיריון, ולקראת סוף הטרימסטר הראשון בתקופה שבין השבוע ה-10 עד השבוע ה-12 של ההיריון השליה מתחילה לייצר פרוגסטרון במקום הגופיף הצהוב. בנקודה זו רמת הפרוגסטרון ממשיכה לעלות ויכולה להגיע לערך של למעלה מ-200 ננוגרם למ"ל לקראת הלידה. לאחר הלידה ובשעת ההנקה רמות פרוגסטרון נמוכות ביותר. בחודש החמישי להיריון השליה מפרישה בעצמה די פרוגסטרון שאופן שחלקו של הגופיף הצהוב בתמיכה במהלך ההיריון אינו חיוני עוד. רמות פרוגסטרון במהלך הריון תהיינה גבוהות יותר בהריונות מרובי-עוברים מאשר בהריון עם עובר יחיד.
פעילויות נוספות של פרוגסטרון
פרוגסטרון מגביר את הטמפרטורה בחצי מעלה בעת הביוץ והטמפרטורה נותרת מוגברת עד לביוץ הבא; כנראה בעל השפעה המונעת סרטן רירית הרחם על ידי וויסות השפעת האסטרוגנים; מגביר את רמות epidermal growth factor-1, גורם המשמש לעתים קרובות לעידוד שגשוג תאים; משמש לנרמול של קרישת הדם ומשחק תפקיד בשמירה על רמות אבץ ונחושת, ואף קשור לוויסות הניצול של מאגרי שומן ליצירת אנרגיה; פועל כגורם נוגד-דלקת ותורם לוויסות מערכת החיסון; קולטנים של פרוגסטרון נפוצים ברקמות תת-ריריות באיברים שונים, ועל ידי התקשרות לקולטנים אלה פרוגסטרון מפחית כיווץ ותורם להרפיה של שריר חלק, מה שמרחיב דרכי אוויר בסמפונות הריאה. פרוגסטרון משחק תפקיד חיוני באיתות להפרשת אינסולין ולפעילות הלבלב, וייתכן שיש לפעילות זו משמעות בתרחיש של סוכרת הריון. לפרוגסטרון תפקיד בגמישות העור, בחוזק העצמות וכן ברקמה העצבית.
פרוגסטרון ומערכת העצבים: בדומה ל-pregnenolone ול-dehydroepiadrosterone, פרוגסטרון שייך לקבוצת הנוירוסטרואידים, בכך שהוא ניתן לסינתזה בתוך מערכת העצבים המרכזית. בהתאם, הוא יכול להשפיע על תפקוד הסינפסה, והוא בעל השפעה מגינה על מערכת העצבים בתמיכה במיאלינציה. ההשפעה הנוירוסטרואידית של פרוגסטרון מתבצעת דרך מסלול GSK-3β, כמעכב, בדומה למעכבים אחרים של מסלול זה כמו ליתיום וחומצה ולפרואית.
לאחר הפריה מוצלחת ותחילת התעברות משפיע פרוגסטרון על האפיתל בנרתיק ועל רירית צוואר הרחם, באופן שמעבה אותם והופך את צוואר הרחם לבלתי חדיר לתאי זרע נוספים. בעת ההשרשה וההתעברות נראה שתפקיד אחר של פרוגסטרון הוא בהפחתת התגובה החיסונית של האם, מה שמגביר את סבילותה לעובר המתהווה. בנוסף, מעכב פרוגסטרון את תהליך יצירת החלב במהלך ההיריון. הנפילה ברמות פרוגסטרון מיד לאחר הלידה מהווה כנראה אחד גירויים ליצירת חלב באם.
כאשר הפריה אינה מתרחשת פרוגסטרון מונע יצירה, הבשלה ושחרור של ביציות נוספות בשלבים המאוחרים של המחזור החודשי. פרוגסטרון מדכא הבשלה נוספת של ביציות על ידי מניעת שחרור של LH ו-FSH. על ידי הרפיה של שרירי הרחם החלקים, מונע פרוגסטרון התכווצויות מוקדמות של הרחם שעלולות לגרום להפלות או ללידות טרם-עת. יחד עם זאת פרוגסטרון תורם לעיבוי שריר הרחם כהכנה לקראת שלב הלידה. בנוסף, פרוגסטרון גם מדכא את ההורמון פרולקטין בעת ההיריון, ומונע יצירת חלב טרם הלידה.
פרוגסטרון תורם למודולציה של פעילות ה-CatSper או התעלות הקטיוניות של תאי הזרע כגון הפעילות המונחית על ידי מתח חשמלי של תעלות הסידן. כיוון שהביציות קשורות להפרשת פרוגסטרון, ייתכן שתאי הזרע משתמשים בהורמון זה כאיתות מכוון (homing signal) המסייע להם בתנועה לכיוון הביצית. לכן, חומרים המעכבים קישור פרוגסטרון לקולטניו על פני תעלות CatSper, עשויים באופן פוטנציאלי להיות מנוצלים בגישה של אמצעי מניעה לגבר.
פרוגסטרון והטיפול בנשים בגיל המעבר
הביטוי פרוגסטוגן מתייחס לכל תכשיר הורמונאלי חלופי בעל השפעות על הרחם הדומות לאלה של פרוגסטרון טבעי. פרוגסטין היא הגרסה הסינטתית של פרוגסטרון. פרוגסטוגנים נכללים במשולב עם אסטרוגנים במטרה למנוע עיבוי רירית הרחם מה שעלול להגביר את הסיכון של סרטן רירית הרחם. פרוגסטין בגרסאות שונות ויעילות נמצא בשוק התכשירים הגינקולוגיים החל משנות ה-50. צורה אחרת של פרוגסטרון שמקורה ממקורות צמחיים, הזהה כמעט לחלוטין לגרסה האנדוגנית, מכונה לעתים "פרוגסטרון טבעי".
בנוסף לטיפולים עם פרוגסטוגנים בהקשר לטיפול הורמונאלי חלופי, או כאמצעי למניעת הריון, משתמשים בפרוגסטוגנים לטיפול במגוון תרחישים, כולל אי-סדירות של המחזור, אנדומטריוזיס, סרטן השד, הכליות או סרטן הרחם. פרוגסטרון, ההורמון הטבעי, משמש גם לטיפול למניעת לידה טרם-עת, או הפלות על רקע חסר בפרוגסטרון. פרוגסטרון משמש לתמיכה בהריונות שהושגו בהפריית מבחנה (IVF), לשליטה בדימומים עיקשים מהרחם, לסיוע בשלבי התחלת הריון.
טיפול בפרוגסטרון ניתן בנשים לא הרות עם איחור במחזור של שבוע או יותר, כדי לסייע לנשל את שכבת האנדומטריום העבה. הליך זה ידוע כ-progesterone withdrawl bleed, כאשר נוטלים פרוגסטרון באופן פומי בדרך כלל למשך שבוע.
טיפול השלמה הורמונאלי בגיל חידלון הווסת, כזה המבוסס על אסטרוגנים בלבד, או הטיפול המשולב אסטרוגן-פרוגסטין, הומלץ זה מכבר כחלופה העומדת בפני נשים להקלה מפני תסמיני המנופאוזה, ואף למזער את הידלדלות העצם. הכללת פרוגסטין בטיפול זה נועדת בעיקר להגן על שכבת החיפוי הרירית של הרחם מפני עיבוי הנגרם על ידי האסטרוגן, שעלול להשרות ברחם תהליך סרטני. בנשים שהרחם שלהן הוסרה, הוספת פרוגסטין אינה חיונית.
יש תכשירי פרוגסטרון הניתנים בזריקה לשריר באמולסיה של שמן (PIO), אך אינם מאושרים על ידי ה-FDA לשימוש בהיריון. אך לאחרונה נוכחו לדעת שמתן פרוגסטרון ישירות לנרתיק, יעיל באותה מידה כמו הזרקה תוך-שרירית. טיפול וגינאלי עם פרוגסטרון בצורת ג'ל (Prochieve). נבחן בהקשר למניעת לידה טרם-עת בנשים עם סיכון מוגבר לכך. בנשים עם צוואר רחם קצר שטופלו מדי יום טיפול וגינאלי החל מהשבוע ה-20 להיריון בג'ל המכיל פרוגסטרון, פחת ב-42% הסיכון ללידה טרם-עת עד לשבוע ה-32 להיריון. תכשיר ג'ל נוסף של פרוגסטרון תחת השם Crinone אושר לטיפול של היעדר וסת או בבעיות אי-פוריות.
תופעות לוואי אופייניות של פרוגסטין כוללות דימום במהלך המחזור שאינו וסתי, התכווצויות בתקופת הווסת, נפיחנות שמקורה בעודף מים נצרכים, טשטוש, יובש בפה, בחילה, עייפות, שינויים במצב הרוח, ונטייה לרגזנות. חלק מתופעות לוואי אלה מדמות תופעות דומות בתסמונת קדם-וסתית (PMS), ואין בכך להפתיע שכן PMS מתרחשת כאשר רמות פרוגסטרון בדם מגיעות לשיאן. חלק מהנשים חווות תופעות לוואי נדירות יותר כדיכאון, נטייה לעילפון, רגישות בשדיים, נדודי שינה, כאבי ראש קשים, או בעיות ראיה. רבות מתופעות לוואי אלה מתפוגגות במהלך השימוש בפרוגסטין, או כאשר עוברים להשתמש מכשיר אחר על בסיס פרוגסטין.
במקרים של מחזור בלתי סדיר או מחזור שאינו מופיע לסירוגין כמו בתרחיש של תסמונת שחלה פוליציסטית (PCOS) או מסיבות אחרות, נטילת גלולות למניעת הריון המכילות אסטרוגן ופרוגסטין כדי לייצב את המחזור החודשי. במקרים שגלולות אלה אינן נסבלות ניתן להסתפק במתן פומי של פרוגסטין לסייע באיזון השפעת האסטרוגן האנדוגני וקילוף של שכבת רירית הרחם לדם הווסת.
ניסוי WHI ("יזמה לבריאות האישה") שהחל בשנת 1993 באופן שחלק מהמשתתפות טופלו באסטרוגנים בלבד, וחלקן בטיפול משולב של אסטרוגן ופרוגסטרון ("Prempro"), וחלק נוסף הייתה קבוצת בקורת אינבו. בשלב ראשון הופסקה זרוע הניסוי של מטופלות באסטרוגנים בלבד בגין חשיפת יתר לשבץ מוחי. בשנת 2002 הופסק הניסוי כליל שכן הסתבר שנטילת הרכב Prempro שכלל 0.625 מ"ג אסטרוגן ו-2.5 מ"ג פרוגסטרון משך 5 שנים הגדילה את הסיכון ללקות בסרטן השד. הפסקת הניסוי וזאת למרות שנמצא בבירור שאסטרוגנים מפחיתים את הסיכונים לסרטן המעי הגס ואוסטיאופורוזיס, והטיפול המשולב שיפר בהרבה את איכות החיים של האישה בגיל המעבר בהקשר של תסמיני גיל זה, עוררה ויכוח לוהט לגבי ההצדקה בביטול המשך הטיפול ההורמונאלי החלופי בנשים בגיל זה.
התוצאות המאכזבות של הטיפול ב-Prempro בהרכבו המקורי הביאה להופעת דור של גלולות טיפול משולב במינונים נמוכים יותר של 2 מרכיבי הגלולה: בתכשיר Climara Pro שהיא דסקית עורית לטיפול בנשים עם רחם למניעת גלי חום, הזעות ליליות ואוסטיאופורוזיס, המוצמדת לעור אחת ל-7 ימים והיא מכילה 4.4 מ"ג אסטרדיול ו-1.39 מ"ג levonorgestrel, מה שמספק מדי יום רמה נומינאלית של 0.045 מ"ג אסטרדיול ו-0.015 מ"ג של הפרוגסטין.
תכשיר נוסף של טיפול משולב בתסמיני גיל המעבר ידוע כ-femhrt והוא זמין בשני מינונים שונים: במינון הגבוה נכלל 1 מ"ג ethinyl estradiol ו-2.5 מיליגרם של הפרוגסטין-norethindrone acetate. תכשיר femhrt במינון הנמוך מכיל מחצית הכמויות בתכשיר הרגיל, דהינו 0.5/2.5 מ"ג של האסטרוגן-פרוגסטין, בהתאמה.
תכשיר נוסף בנטילה פומית להפחתת תסמיני גיל המעבר הוא Activella, כאשר הוא מורכב מ- 1 מ"ג אסטרדיול ו-0.5מ"ג norethindrone acetate. נשים מעל שנה בתחום גיל המעבר נוטלות לעתים תכשיר משולב אחר, Angeliq, בדגש של מניעת אוסטיאופורוזיס בנשים עם סיכון לשברי עצם. תכשיר זה מכיל 1.0 מ"ג אסטרדיול ו-0.5 מ"ג של drospirenone או 0.5 מ"ג אסטרדיול ו-0.5 מ"ג של drospirenone, בהתאם לחומרת התסמינים הוזומוטוריים.
מבחן אתגר הפרוגסטין-Progestin challenge test: הגרסה הסינטתית או "הטבעית" של פרוגסטרון יכולים לשמש כעזר לבדיקת השפעת אסטרוגנים בנשים בגיל הפוריות שהפסיקו לקבל ווסת. במבחן האמור, האישה נוטלת פרוגסטין משך 5 ימים או מעט יותר, וכאשר היא חדלה ליטול פרוגסטין, דימום אמור להתחיל אם רמת האסטרוגנים בגופה תקינה, שהרי מקור הדימום הוא משכבת האנדומטריום המעובה בהשפעת אסטרוגנים. אם דימום אינו מתרחש, נראה שקיים חסר באסטרוגנים.
מבחן אתגר הפרוגסטין יכול לשמש לזיהוי נשים בגיל המעבר המצויות בסיכון לסרטן רירית הרחם, כיוון שהן אינן מייצרות די פרוגסטרון, בעיקר במהלך טיפול הורמונאלי חלופי של גיל המעבר -HRT. אם המינון של פרוסטין הניתן נמוך מכדי שיאזן את רמת האסטרוגן הניתן ב-HRT, האנדומטריום מתעבה בהדרגה מה שעלול לחשוף את האישה לסרטן הרחם.
פרוגסטרון במערך הטיפולים למניעת היריון
הפרוגסטרון לא ניתן רק כחלק מטיפולי פוריות אלא ניתן גם לנשים שרוצות לדחות כניסה להיריון. כמויות גבוהות של פרוגסטרון מונעות ביוץ. אמצעי מניעה על בסיס פרוגסטין בלבד הם חלופה נאותה בנשים שאינן יכולות ליטול את התכשירים המשולבים עם אסטרוגן בגלל תופעות הלוואי של האחרון. פרוגסטין לבד מתאים למעשנות, וכן לנשים מייד לאחר לידה או בעת הנקה, שכן הטיפול ההורמונאלי המשולב עלול לדלדל את מקור החלב. גלולות פרוגסטין בלבד חייבות להינטל באותה שעה כל יום כדי לשמור על יעילותן.
פרוגסטרון מקטין את תופעות הלוואי השליליות של אסטרוגן, כגון הסיכון שבסרטן השד, לכן נגזרות סינתטיות של פרוגסטרון נמצאות ברוב הגלולות למניעת היריון, בכמויות של 75-250 מיקרוגרם לגלולה. נגזרות סינתטיות מסוימות של פרוגסטרון כגון levonorgestrel גורמות לתופעות לוואי כמו שעירות יתר, שיער שמן, אקנה ובעיות עור אחרות. בנגזרות פרוגסטרון חדשות כגון הגסטודן והדזוגסטרל תופעות אלו פוחתות באופן משמעותי.
גלולות משולבות קיימות בסכמות פעולה שונות. חלקן מבוססות על נוהג של 28 יום (21 ימי טיפול בטבליות פעילות בריכוזים קבועים של 2 מרכיבי הגלולה מלווים ב-7 ימים עם גלולות-דמה או ללא גלולות כלל, שזו סכמה החד-פאזית. שיטת גלולות למניעת היריון רב-פאזית, יש בה שינוי בריכוזי האסטרוגן/פרוגסטין במהלך תקופת המחזור.
במקרים מסוימים פרוגסטרון לבדו משמש כאמצעי מניעה כגון בגלולות פמולן ומיקרולוט. גלולות אלו ניתנות בעיקר לנשים מניקות, זאת כיוון שאסטרוגן הנמצא בגלולות הקלאסיות גורם לדלדול החלב. חסרונן של הגלולות המבוססות על פרוגסטרון הוא ביעילותן הנמוכה, הן אמורות לגרום להתעבות יתר של רירית הרחם ולירידה בהורמון הגונדוטרופי שמתחיל את תהליך הביוץ וכך אמורה להימנע התעברות, אך התרופה ברוב המקרים אינה מונעת ביוץ ולכן מאפשרת היריון. בשימוש בגלולות פרוגסטרון יש תופעות לוואי נוספות ההופכות אותן לאמצעי מניעה לא מקובל: התעבות רירית הרחם מגדילה את הסיכוי להיריון מחוץ לרחם או לדימום מן הרחם.
פותחו אנטגוניסטים של הקולטן לפרוגסטרון לעיכוב פעילותו, בעיקר במטרה של הפסקת היריון בשלביו המוקדמים. תכשירים אלה שנודעו כ-SPRMs או selective Progesterone receptor modulators, ואחד מהם הוא mifepristone המכונה גם RU 486 שהוא סטרואיד סינתטי שיוצר לראשונה ב-1981. מלבד יתרונותיו בהשראת הפלה, וכאמצעי למניעת היריון, mifepristone נמצא יעיל גם בדיכוי מחלת רירית הרחם, בהקטנת שרירנים ברחם, וכן בסיוע להבשלת צוואר הרחם.
אמצעי מניעה על בסיס אסטרוגן/פרוגסטין זמינים בתוצרת דסקית עורית (patch) תחת השם Ortho-Evra וכן כטבעת המוחדרת לנרתיק (Nuvaring). דיסקית Ortho-Evra שהיא על בסיס שבועי משחררת את הפרוגסטין norelgestromin וכן את התכשיר האסטרוגני ethinyl estradiol ואלה מגיעים לדם מהעור. לאחר שלושה שבועות (ושלוש דסקיות המוחלפות תמיד באותו יום בשבוע), נותר שבוע רביעי ללא טיפול, במהלכו מופיע המחזור.
תכשיר למניעת היריון Seasonale (מכיל 0.15 מ"ג ethinyl estardiol ו-0.03 מ"ג levonorgestrel) למניעת ביוץ, והוא אף גורם לשינויים ברירית צוואר הרחם והרחם עצמה באופן המקשה על תאי הזרע להגיע לרחם ומקשה על ביציות מופרות להשתרש בה. תכשיר Seasonale ניטל במתווה של 91 יום למניעת היריון וכן מפחית את מספר המחזורים בשנה לארבעה. התכשיר נלקח משך 12 שבועות (84 יום) ולאחריו 7 ימים של אינבו.
גלולה אחרת למניעת היריון שאושרה על ידי ה-FDA במאי 2007, היא הגלולה הרב-פאזית Lybrel, המגיעה באריזה של 28 יום, וניטלת 365 יום בשנה באופן רציף ללא הפוגה בין מארזי הגלולות. גלולה זו מפסיקה באופן מוחלט הופעת ווסת למשל שנה , ובכך היא יחידה מסוגה. גם זו גלולה משולבת המכילה 0.02 מ"ג ethinyl estradiol ו-0.09 מ"ג levonorgestrel.
אמצעי מניעה אחר המכיל פרוגסטרון הוא Nuvaring, המכיל שילוב של אסטרוגן (אתיניל אסטרדיול) ופרוגסטין (לבונורגסטרל). לאחר החדרת התכשיר לנרתיק, מרכיביו משתחררים באיטיות, אך ניתן להחליף את הטבעת אחת לחודש להשגת הגנה רצופה לשלושה שבועות. תופעות לוואי מזעריות, כגון הפרשה מהנרתיק, ואגיניטיס, וגירוי. בדומה לאמצעי מניעה פומיים גם Nuvaring עלול להגביר הופעת קרישי דם, התקפי לב ושבץ מוחי.
גלולות חרום ל"יום שאחרי": גלולות המכילות levonorgestrel (תחת שמות המותג Plan B One-Step ו-Next Choice) יכולות לשמש למניעת היריון במקרי חרום תוך 72 עד 120 שעות לאחר קיום יחסים לא מוגנים. עם Plan B One-Step, נוטלים גלולה אחת תוך פרק הזמן שצוין, כאשר עם הגלולה Next Choice נוטלים גלולה אחת תוך 72 שעות מקיום היחסים הבלתי-מוגנים, וגלולה נוספת 12 שעות מאוחר יותר. גלולות אלה ניתנות לרכישה ללא מרשם לנשים מעל גיל 17 שנה. טבליות אחרות ulipristal acetate (במינון 30 מ"ג) הידועות כטבליות Ella, אושרו לשימוש באוגוסט 2010, דוחות או מעכבות את הביוץ, כאשר נטילתן תוך 120 שעות לאחר יחסי מין בלתי מוגנים מפחיתה ב-70% את הסיכון להרות, ובטווח של 24 שעות רק 2% מהמשתמשות ב-Ella תהרינה.
גלולות למניעת היריון הידועות כ-mini-pills מכילות רק פרוגסטין. גלולות אלה לא תמיד מדכאות את הביוץ, אך הן מעבות את רירית צוואר הרחם באופן שאינו נגיש לתאי הזרע, ומונע חדירתם לרחם. גלולות מיני אלו גורמות להצרה של רירית הרחם, באופן שאינו זמין להשרשת הביצית המופרית. גלולות מיני נחשבות מעט פחות יעילות בהשוואה לגלולות המשולבות עם אסטרוגן, אך בשימוש מוקפד מושגת מניעת היריון ב-97% מהמקרים. במקרה של גלולות-מיני אי נטילת גלולה אחת, או נטילת הגלולות בשעות שונות במהלך היממה מסוכן יותר מבחינת היריון בלתי-רצוי מאשר אי-הקפדה דומה עם גלולות בטיפול משולב, זאת כיון שהשפעת המיני-גלולה מתפוגגת לאחר יממה.
תכשירים של פרוגסטין ארוך-טווח עשויים להיות יעילים למניעת היריון גם בהחמצה של נטילת גלולה. הזרקה של medroxyprogesterone (שם מותג Depo-Provera) תקפה ל-3 חודשים. חלופה אחרת Mirena מוחדרת במתקן תוך-רחמי (IUD), באופן שהפרוגסטרון מועבר ישירות ובאופן רציף לתוך רירית הרחם לתקופה של עד 5 שנים. נשים בגיל של לקראת התקופה של חידלון הווסת (perimenopause) הסובלות מווסת בלתי סדירה או מהיעדר וסת לסירוגין, מוצאות לעתים קרובות הקלה בתסמינים בצריכת גלולות למניעת היריון המכילות מינון נמוך של אסטרוגן/פרוגסטין. טיפול אסטרוגני בלבד נרשם בנשים חסרות רחם, אך באלו עם רחם מומלץ ליטול גם פרוגסטין המנטרל את ההשפעות של אסטרוגנים על האנדומטריום שעלולות להגביר תהליכים סרטניים ברחם.
פרוגסטין ניתן במתווים שונים כולל הזרקה לשריר, נטילה פומית וכן בצורת קרם. הידרוקסי-פרוגסטרון ניתן בזריקה ומשווק תחת השמות Hylutin, Makena ו-Prodrox. הוא ניתן במקרים של דימום רחמי בלתי תקין, במקרים של היעדר וסת, או לצורך הכנת הרחם לווסת. Medroxyprogesterone כטבליות לנטילה פומית תחת השם Curretab, להזרקה כתכשיר Depo-Provera או Provera. תכשיר megestrol תחת שם המותג Megace (כנוזל או טבליות) כאשר הטבליות נרשמות במקרים של סרטן השד או הרחם, או לטיפול בתמיסה במקרים של איבוד תיאבון או משקל כתוצאה מ-AIDS. טבליות norethisterone acetate המשווקות כ-Ortho-microNOR-Q-D וכן כ-Aygestin נרשמות במקרים של דימום רחמי בלתי נורמאלי, חסר ווסת או אנדומטריוזיס.
אין להשתמש במשחת פרוגסטרון כתחליף לפרוגסטין בשילוב עם אסטרוגן בטיפות בתסמינים של גיל המעבר. אין ראיות שפרוגסטרון מגן בפני סרטן רירית הרחם באותה מידה המושגת על ידי פרוגסטין או תכשיר פרוגסטרון שעבור תהליך כתישה עד דק (מיקרוניזציה), הידוע בשם Prometrium.
סוגיית השימוש בפרוגסטין וסרטן השד: בנשים מבוגרות יותר השימוש בטיפול חלופי הורמונאלי משולב (פרוגסטרון+אסטרוגן) מגביר במידה מסוימת את הסיכון של סרטן השד. סיכון זה יכול לעלות כבר לאחר הטיפול האמור למשך שנתיים, ואף גדל הסיכון שטיפול זה יעלה את אחוז המקרים של סרטן שד מתקדם, שכן טיפול הורמונאלי זה מעלה את דחיסות רקמת השד באופן שעלול למסך גידולים קיימים שלא יתגלו בסריקה ממוגרפית. סיכונים מוגברים אלה מתייחסים רק למטפלות בטיפול הורמונאלי הזה בהווה או לאחרונה, ונראה שהסיכון חוזר לשיעור המקובל לאוכלוסיית נשים לא מטופלות תוך 5 שנים מהפסקת הטיפול המשולב.
פרוגסטרון לטיפולי פוריות: פרוגסטרון כתוסף ניתן לנשים שרמת ההורמון בדם שלהם נמוכה ובעקבות כך מתקשות להיכנס להיריון. רמות נמוכות של פרוגסטרון גורמות לרקמת רירית הרחם להיות דקה יותר ופחות עשירה לשם השרשה של הביצית המופרית. פרוגסטרון נדרש לא רק בתחילת ההיריון אלא גם במשך התקופה הראשונה של ההיריון לשם הרפיית שרירי הרחם ולשם התפתחות תקינה של העובר. לכן לנשים שנכנסו להיריון באמצעות טיפולי פוריות או שיש להן רקע של הפלות בשלבים המוקדמים של ההיריון, יינתן התוסף למשך מספר שבועות עד שהשליה עצמה תתחיל לייצר את ההורמון במקום השחלות. פרוגסטרון ניתן בכמה צורות. הצורה השכיחה ביותר היא במתן זריקות פרוגסטרון שניתנות באזור הישבן. אך התוסף ניתן גם כקפסולות וכפתיליות וגינאליות.
פענוח תוצאות הבדיקה
רמות גבוהות של פרוגסטרון יכולות להופיע ב-: הריון, ממאירות ביותרת הכליה, שגשוג מולד טב של יותרת הכליה (CAH) הנגרם מחסר אנזימים כמו 21hydroxylase, כמו גם 17α hydroxylase או 11β-hydroxylase כאשר ב-CAH רמת פרוגסטרון הנמדדת יכולה להגיע עד פי-10 מהנורמה, בגידול ליפואידי של השחלה, בכוריואפיתליומה של השחלה, במולה בועית, בציסטה לוטאינית של תאי ה-theca בשחלה.
רמות נמוכות של פרוגסטרון עלולות לנבוע מ: מצבי אל-ווסת (amenorrhea), הריון חורג (ectopic pregnancy), כשל בביוץ או כשל תפקודי אחר בשחלות, מות העובר, רעלת הריון בשלביו המאוחרים, הפלות, היפוגונאדיזם ראשוני או שניוני, תסמונת פאזה לוטאלית קצרה.
תכשירים המעלים את ערכי פרוגסטרון בנסיוב כתוצאה מהשפעה אנליטית על ביצוע המדידה: קורטיקוסטרון, דיהידרופרוגסטרון, הידרוקסיפרוגסטרון, 11-דאוקסיקורטיזול. תרופות ותכשירים המשפיעים פיזיולוגית על רמת פרוגסטרון בדם: שימוש ב-clomiphene יעלה את רמת פרוגסטרון בפאזת הזקיק. תכשירים שיורידו רמת פרוגסטרון הם ampicillin, dinoprost tromethamine או PGF2α, גלולות למניעת הריון, ethinyl estradiol.
הוראות לביצוע הבדיקה
ניתן לבצע את הבדיקה בנסיוב (מבחנה כימית, פקק אדום או צהוב) או בפלזמה (מבחנת הפארין, פקק ירוק). לאחר הסרכוז הדגימה יציבה לצורך הבדיקה משך 7 ימים בקירור, או למשך 3 חודשים בהקפאה. דגימה המוליטית, ליפמית או איקטרית, אינה משפיעה על תוצאת הבדיקה. פעילות גופנית נמרצת סמוך למדידת רמת פרוגסטרון בדם, עלולה להשפיע על תוצאותיה. ביצוע סריקה הדמייתית של בלוטת התריס או העצמות תוך שימוש בחומר גילוי רדיו-אקטיבי, בטח של שבוע לפני בדיקת הדם, גם כן ייתן תוצאות מוטות.
ראו גם
המידע שבדף זה נכתב על ידי פרופ' בן-עמי סלע, המכון לכימיה פתולוגית, מרכז רפואי שיבא, תל-שומר;
החוג לגנטיקה מולקולארית וביוכימיה, פקולטה לרפואה, אוניברסיטת תל-אביב (יוצר הערך)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק 