שאת רירית סיסית תוך צינורית של הלבלב - Intraductal papillary mucinous neoplasm -IPMN
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הלבלב | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – גידולי הלבלב
מספר גדל והולך של חולים מאובחנים עם שאת רירית סיסית תוך צינורית (Intraductal papillary mucinous neoplasm -IPMN) של הלבלב.
שאתות ריריות סיסיות תוך צינוריות הן שאתות הגדלות בתוך צינורות הלבלב (Intraductal) המאופיינות בייצור של נוזל סמיך רירי על ידי תאי השאת. שאתות אלה חשובות כי חלק מהן עלול להתפתח לסרטן פולשני אם הן נותרות ללא טיפול. IPMN הם נגעים כיסתיים (ציסטיים) בלבלב ששכיחותם ניכרת. באחת העבודות נמצא בבדיקות עוקבות ע"י CT שבוצעו ב-2,832 אנשים א-תסמיניים 73 ציסטות לבלביות. כלומר 2.6 מתוך כל 100 אנשים שנבדקו נמצאה ציסטה בלבלב, בהדגשה שאנשים אלה היו ללא תסמינים כלשהם. רוב הציסטות הללו היו שאתות מסוג IPMN. לא נמצאו ציסטות בקרב חולים בני פחות מ -40 שנים, ואילו 8.7% מהחולים שהיו בגיל 80 עד 89 שנים נמצאה ציסטה בלבלב. לפיכך, ניתן לומר ש-IPNM של הלבלב הן שאתות שכיחות למדי, בעיקר בקרב קשישים.
פתולוגיה
צינור הלבלב הראשי מתפצל בתוך הלבלב לענפים משניים ושלישוניים. תאי הלבלב מפרישים את מיצי העיכול למערכת הצינורות הזו, וזו מתנקזת לצינור הלבלב הראשי ולמערכת העיכול. השאתות התוך צינוריות הסיסיות נוצרות בתוך אותם צינורות. במאקרוסקופיה נראה מבנים מאורכים דקים הבולטים לתוך צינור מורחב. במיקרוסקופיה נראה תאים שאתיים עמודיים גבוהים שמפיקים הרבה מוצין. הפתולוגים מסווגים את ה- IPMN לשתי קבוצות גדולות - האחת סרטן פולשני והשניה מקומי לא פולשני. להפרדה הזו יש משמעות פרוגנוסטית קריטי. חולים עם IPMN ושאת פולשנית צריכים לעבור כריתה של השאת. בחולים עם ממצאים של IPMN ללא שאת פולשנית יש פרוגנוזה מצוינת (> 95% יבריאו). ואילו חולים עם IPMN פולשני שעברו כריתה הם בעלי פרוגנוזה גרועה יותר.
את ה- IPMN ללא סרטן פולשני ניתן לחלק לשלוש קבוצות:
- IPMN עם דיספלזיה בדרגה נמוכה
- IPMN עם דיספלסיה בינונית
- IPMN עם דיספלזיה בדרגה גבוהה
סיווג זה חשוב פחות. ההפרדה של ה-IPMNs מלמדת שיש התקדמות של השינויים בלבלב מדרגת התמיינות קלה לבינונית ולבסוף לגבוהה. ההתקדמות מדיספלזיה בדרגה נמוכה עד בינונית לדיספלזיה בדרגה גבוהה מצביעה על הפוטנציאל הממאיר של התהליך הזה. ה-IPMN יכול להופיע בצינור לבלב ראשי (Main) או משני (Branch). חלוקה זו היא בעלת חשיבות פרוגנוסטית מכיוון שבשאתות זהות, אלה של הצינור הראשי הן בעלות פרוגנוזה פחות טובה מאלה של הצינורות המסתעפים, ובהם מוצאים יותר שאתות פולשניות ביחס לאלה של הצינורות המשניים.
תסמינים קליניים
הביטוי הקליני של השאתות הללו הוא מגוון ונע מחוסר הסתמנות קלינית ועד תסמינים קשים. התסמינים השכיחים ביותר כוללים:
סימנים ותסמינים אלו אינן ספציפים ל-IPMN ולכן קשה לקבוע את האבחנה על פיהם. כדי לקבוע את האבחנה הרופא זקוק למידע הדמיתי נוסף. מספר גדל והולך של מטופלים כיום מאובחנים לפני שהם מפתחים תסמינים. במקרים אלה, הממצא בלבלב מתגלה באקראי כאשר המטופל נסרק ב-CT מסיבה אחרת כמו תאונות דרכים וכו'.
שיטות ההדמיה המקובלות הן:
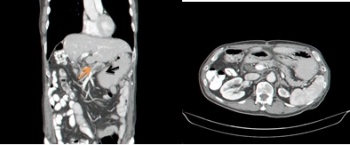
- טומוגרפיה ממוחשבת (CT) : בטומוגפיה ממוחשבת אפשר לראות היטב את הלבלב והנגעים בו פחות טוב נראה את מערכת הצינורות (תצלום 28.9)
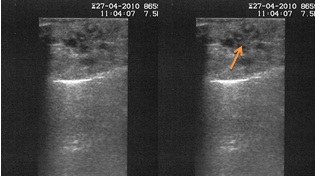
- על-שמע (אולטרסאונד) רגיל, ואולטרסאונד אנדוסקופי (EUS):בדיקת הסונר הרגיל פחות טובה לזיהוי של נגעים קטנים בלבלב אבל בהחלט רגישה לזיהוי נגעים ציסטים (תצלום 29.9). האולטרה האנדוסקופי שיפר בהרבה את יכולת הסונר לזהות נגעים בלבלב.
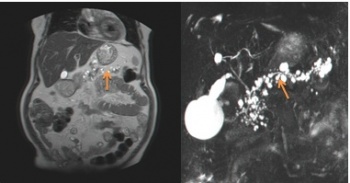
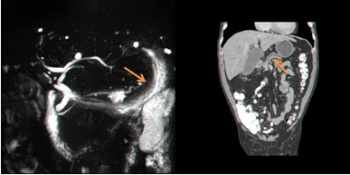
- צילום דרכי מרה בעזרת תהודה מגנטית (Magnetic resonance cholangiopancreatography - MRCP): בדיקה זו היא הרגישה מבין הבדיקות לזיהוי נגעים בלבלב ובצינורות הלבלב. מאז הוכנסה לשימוש חל שיפור משמעותי ביכולת האבחון של נגעים בלבלב.
בכל הבדיקות האלו נראה הרחבה של צינור הלבלב הראשי או באחד הענפים שלו. במקרים מסוימים שאיבה במחט עדינה (FNA) תאשר את האבחנה.
את הביופסיה ניתן לבצע בהכוונת אחד מאמצעי ההדמיה:
- אולטרסאונד אנדוסקופי
- אולטרסאונד רגיל
- סריקת CT
טיפול
כ-70% מה-IPMN המאובחנים שייכים לקבוצת השאתות של הצינור הראשי כשהם ברובם בדרגת דיספלזיה גבוהה או בשלב של סרטן פולשני. מסיבה זו כאשר מאבחנים IPMN של הצינור הראשי יש לנתח ולכרות את הגידול. ב- IPMN המצוי בזנב הלבלב אפשר לכרותו ע"י כריתת לבלב דיסטלית, אותה אפשר לבצע בשיטה פתוחה או בעזרת לפרוסקופיה. כאשר השאת נמצא בראש או צוואר הלבלב יש לכרות את הגידול ע"י ניתוח ע"ש וויפל (Pancreaticoduodenectomy). כריתה שלמה של הלבלב יש לבצע כאשר צינור הלבלב מעורב לכל אורכו.
כאשר האבחנה היא של IPMN של הצינורות המסתעפים (Branch) ההחלטה הטיפולית יותר קשה. מכיוון שמדובר בתהליך שפיר יחסית הרי יש לקחת בחשבון את סיבוכי הניתוח של כריתת הלבלב והפגיעה באיכות החיים לאחר הניתוח לעומת הרווח האפשרי מניתוח זה. ההנחיות של הקונצנזוס הבינלאומי לטיפול ב- IPMN של הצינורות המסתעפים פורסמו בשנת 2006. בהנחיות אלו מנסים המחברים לאזן בין הסיכונים והיתרונות של טיפול בחולים אלה.
בקווים המנחים ממליצים המחברים כי חולים אסימפטומטיים עם IPMN בצינור מסתעף שהוא פחות מ-3 ס"מ ללא הרחבה של צינור הלבלב הראשי, ואינו מכיל גוש מוצק, על מעקב ללא ניתוח. לעומת זאת, הם ממליצים על כריתה כירורגית של נגע דומה אם הוא גורם לסימפטומים, או שגודלם עולה על 3 ס"מ, המתבטאים כמסה (כלומר גוש), או אשר קשורים להרחבה של צינור הלבלב הראשי. הנחיות אלו למרות שנתמכו על ידי מספר ניירות עבודה לא התקבלו באופן גורף מכיוון שהיו דווחים על חולים עם שאתות של פחות מ-3 ס"מ שנמצאה בהם שאת ממארת. בחולים שהסכימו למעקב יש לעקוב אחר קצב גדילת השאת ובמידה והוא גדל יש לכורתו. כל חולה צריך דיון לגופו בהתחשב במצבו הכללי ויכולתו לעמוד בניתוח גדול. חולים עם שאת שהיא קטנה מ-1 ס"מ זקוקים למעקב הדמייתי של פעם בשנה, לעומתם אלה עם הממצאים הגדולים יותר צריכים מעקב חצי שנתי או פעם ב-3 חודשים תלוי בגודל השאת.
פרוגנוזה
חולים שעברו בהצלחה כריתה של IPMN יכולים לפתח עם הזמן מוקדים נוספים בלבלב. בחולים אלה נמצא סיכון מוגבר לפתח סרטן הכרכשת.
ראו גם
- לנושא הקודם: שאתות הלבלב - היבטים כירורגיים - Pancreatic tumors - surgical aspects
- לנושא הבא: גסטרינומה - Gastrinoma
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של כיס המרה ודרכי המרה
- לפרק הבא: כירורגיה של הכבד
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק