שימור פוריות בחולות אונקולוגיות - Fertility preservation in oncologic patients
| שימור פוריות בחולות אונקולוגיות | ||
|---|---|---|
| Fertility preservation in oncologic patients | ||
| 250px | ||
הזרקת זרע ציטופלזמטית
| ||
| יוצר הערך | ד"ר הילה רענני וד"ר דרור מאירוב |
|
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – הפריה חוץ גופית, פוריות, תת-פוריות האישה
עם התפתחות הטיפולים האונקולוגיים (Oncologic) ועלייה בשיעור ההחלמה בעקבות טיפולים כימותרפיים (Chemotherapy) וטיפולי קרינה, עלה באופן ברור הצורך לתת את הדעת על נושאי איכות החיים של המטופלות, ונושא הפוריות בנשים צעירות הוא גורם ראשון במעלה.
בזכרים, בשנות ה-50 של המאה הקודמת, החלו להקפיא זרע אנושי. על פי מידע הקיים, נולדו יותר מ-250 אלף איש מזרע שהוקפא החל מ-1996. מיצוי זרע הוא תהליך פשוט יחסית ועם התפתחות טכנולוגיות ההקפאה ושיטות ההפריה החוץ גופית (IVF, In Vitro Fertilisation), ובעיקר הזרקת זרע ציטופלזמטית (ICSI, Intra-Cytoplasmic Sperm Injection), הפך תהליך הקפאת זרע בגברים לפני טיפולים אונקולוגיים לתהליך מובן ושיעורי ההצלחה גבוהים[1].
השפעת תהליך אונקולוגי על כושר הפוריות העתידי של המטופלת, בין אם מדובר בילדה, נערה או אישה העומדת בפני מצב רפואי העשוי לפגוע בפוריותה, הוא רב-גורמי ותלוי בעיקר בגיל האישה בעת הטיפול, סוג הטיפול, נוהל הטיפול ומשכו. תהליך השימור מורכב ועל כן יש צורך "לתפור חליפה אישית" לכל אחת, בהתאם למספר גורמים משפיעים. יש חשיבות רבה לערב את האישה ומשפחתה בדיון מפורט לגבי סיכונים ואפשרויות לשימור פוריותה ורצוי מאוד לפני תחילת הטיפול האונקולוגי.
השפעת מחלת הסרטן על הפוריות
פוריות האישה תלויה בתפקוד השחלתי, המהווה תנאי ליצירת הפריה, ובתפקוד הרחם, המהווה חֲמָמִית (Incubator) לגידול העובר. השחלה מתפקדת כל עוד קיים בה מאגר של ביציות השמורות בתוך הזקיקים הראשוניים (Primordial follicles). במשך חיי האישה חלק מהזקיקים מתפתחים לביציות בשלות, אך רוב מאגר הזקיקים מתנוון. ככל שחולפות השנים, מאגר הזקיקים מידלדל עד שמספרם מגיע לרמה גורלית (Critical) קטנה, המחזור מפסיק והאישה נכנסת לגיל המעבר. מקובל להניח כי הביציות אינן יכולות להתחלק ולגדול במספרן, ועל כן אין תחליף לביציות שנהרסו. אם בגיל צעיר מאגר הביציות בשחלה נפגע עד לרמה גורלית נמוכה והמחזור ההורמונלי (Hormonal) נפסק, האישה לא תוכל להרות. אולם, גם במקרים בהם הווסת ממשיכה ומופיעה באופן סדיר לאחר הטיפולים, קיימת שכיחות מוגברת של תת-פוריות מוקדמת והפסקה של המחזור בגיל צעיר מהממוצע[2] עקב הידלדלות מאגר הזקיקים.
השפעת הטיפול האונקולוגי על הפוריות
כשל שחלתי מוקדם מוכר כאחת מתופעות הלוואי ארוכות הטווח השכיחות, הפוגעות בנשים בגיל הפוריות המטופלות בחומרים כימותרפיים או בקרינה ישירה לאגן.
עבודות היסטולוגיות (Histology) בבעלי חיים ובשחלות אנושיות הדגימו שהתוצאות הסופיות של נזקים מכימותרפיה היו ניוון שחלתי והרס הזקיקים הראשוניים[3],[4]. ידוע כי מנגנון ההרס אינו הכל או לא כלום[5] וכי מספר הזקיקים הנותר חיוני לאחר חשיפה לכימותרפיה נמצא ביחס הפוך למינון התרופות. מנגנון הפגיעה עדיין אינו מובן לחלוטין, אך נמצא נזק מושרה לתאי פרה-גרנולוזה (Pre-granulosa cells) והודגמו תהליכים של מוות מכוון של תאים (Apoptosis) במהלך הרס הביציות והזקיקים[6],[7]. ברמת רקמת השחלה, הודגם נזק לכלי הדם ויצירת מוקדי הצטלקות בקליפת (Cortex) השחלה, והזקיקים נעלמו מאזורים אלה. ירידה משמעותית במאגר הזקיקים הודגמה בחיות שבייצו, כביכול באופן נורמלי[8].
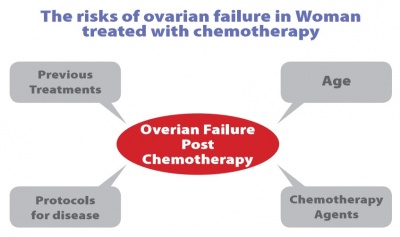
הגורמים המשפיעים על כושר הפוריות הם הגיל בזמן החשיפה לטיפולים, נוהל (Protocol) הטיפול ובעיקר שימוש בכימותרפיה ממשפחת האלקלואידים (Alkylating agents), מינון וחשיפה לטיפולים קודמים (תמונה 1). הישנות מחזורי וסת עם סיום הטיפולים אינה מבטיחה כושר (Potential) פוריות נורמלי. בסקירה שפורסמה[9] הוסק כי הסיכוי להיריון עצמוני (Spontaneous) מוערך בכ-28 אחוזים בנשים שחלו לפני גיל 20, ורק ב-5 אחוזים אם חלו אחרי גיל 25. במקרים של השתלת מח עצם, כשל שחלתי מופיע ביותר מ-80 אחוזים, גם אם הטיפול בוצע בגיל הילדות. אם יש סכנה ממשית לפגיעה בפוריות, חשוב כי האישה תקבל ייעוץ לגבי האפשרויות השונות לשימור פוריות לפני התחלת הטיפול.
תכשירים כימותרפיים
הנזקים הקשים ביותר נגרמים לרקמת השחלה על ידי אלקלואידים כמו Cyclophosphamide (Endoxan). חומרים אלה מאיצים את תהליך הרס הביציות, אחראיים לנזק המשמעותי ביותר למאגר הביציות ולפיכך גורמים להפסקת המחזור ולכישלון השחלה. אצל נשים שטופלו בעברן (למעלה משנה) בחומרים אלה, לא נמצאה עלייה בשיעור הפלות או עלייה בסיכון למומים מולדים[10]. גם לתרופות מקבוצת ה-Cisplatin (Abiplatin) ודומים (Analogs) יכולת פגיעה משמעותית במאגר הביציות. לעומת זאת, לתרופות ממשפחת נוגדי מטבוליטים (Antimetabolites) יכולת פגיעה נמוכה ביותר. למרות שאין עבודות אפידמיולוגיות (Epidemiologic) נרחבות לגבי קבוצת ה-Paclitaxel, עבודות בבעלי חיים ובחולות סרטן השד מעידות כי תכשירים אלה הם רעילים למאגר הזקיקים.
בטבלה 1 מסוכם המידע לגבי מידת הפגיעה של תכשירים כימותרפיים בנשים בתלות בנוהל ובגיל האישה[11],[12],[13].
| טבלה 1. הערכת הסיכון לכישלון שחלה בנשים | |
|---|---|
| High risk | Stem cell transplant, external beam irradiation to fields including the ovaries, breast cancer adjuvant combination chemotherapy regimens containing Endoxan, Methotrexate, Fluorouracil, Doxorubicin, Epirubicin in women > 40 years |
| Intermediate risk | Breast cancer adjuvant chemotherapy regimens containing Endoxan in women 30-39 years, or Doxorubicin/Endoxan in women > 40 years |
| Low risk (<20%) | Combination chemotherapy regimens for NHL (Non-Hodgkin Lymphoma), ALL (Acute Lymphoblastic Leukemia), AML (Acute Myeloid Leukemia), breast cancer adjuvant chemotherapy regimens containing Endoxan in women < 30 years, or Doxorubicin/Endoxan in women < 40 years |
| Very low risk or no risk | Vincristine, Methotrexate, Fluorouracil |
| Unknown risk* | Paclitaxel, Docetaxel, Oxaliplatin, Irinotecan, Trastuzumab, Avastin (Bevacizumab), Erbitux (Cetuximab), Tarceva (Erlotinib), Glivec (Imatinib) |
קרינה
קרינה ישירה לאזור האגן פוגעת בתפקוד השחלות, דבר העלול להביא להפסקת הפרשת הורמוני המין, מצב הדומה לניתוח לכריתת שחלות. מידת הפגיעה תלויה במינון הקרינה הישירה ובמידת החשיפה לקרינה בסמוך לשדה הקרינה [(Lethal Dose (LD) - 50 Gy (Gray]. קרינה לבטן או הקרנה כלל גופית (TBI, Total Body Irradiation) במינון של 20–30 Gy גורמת ל-97 אחוזי כישלון שחלה בנשים ועד 70 אחוזים כישלון שחלה בילדות טרם בשלות מינית[13],[14],[15]. הרחם עלול להיפגע מקרינה לבטן או לאגן, כתלות במינון ובגיל בעת ההקרנה. בילדות שהוקרנו טרם גדילת הרחם, עם ההתבגרות המינית נמצא נפח קטן של הרחם. פגיעה בתפקוד הרחמי עלולה להיגרם בחשיפה למנות קרינה של Gy 30-14 כתוצאה מנזק הנגרם לכלי הדם ופוגע בגמישות (Elasticity) של שריר הרחם. אפילו במינוני קרינה נמוכים יותר, כמו בהקרנה כלל גופית, נראה פגיעה בגדילת הרחם ובזרימות הדם ברקמה. טיפול קרינתי אף לאחר ההתבגרות המינית גורם לפגיעה ברירית הרחם, ועל כן קיימת הפרעה ביכולת ההשרשה של העובר. בהיריונות שנקלטו מדווח על שיעור הפלות מוגבר, לידות מוקדמות והפרעות בתפקוד השליה.
נסיונות לשפר את תפקוד הרחם לאחר הקרנה כלל גופית על ידי מתן טיפול הורמונאלי חליפי הביאו לשיפור מסוים שהתבטא בהתעבות רירית הרחם ובמדידת זרימת הדם, אולם עבודתו של לרסן הדגימה כי הנזק הקרינתי שנגרם לרחם במינוני קרינה ישירה היה בדרך כלל בלתי הפיך[13],[14],[15],[16],[17].
היריון עתידי
ההחלטה לגבי כניסה להיריון לאחר טיפול במחלת הסרטן היא מורכבת. יש להביא בחשבון מספר גורמים על מנת להגיע להחלטה. מבין השיקולים החשובים: מהו פרק הזמן הנדרש על מנת להגיע לסבירות גבוהה של החלמה, מתי מתרחשות עיקר החזרות של המחלה, מהו המעקב הרפואי הנדרש אחרי הישנות מחלה ומתי והאם היריון יפריע לבדיקות מעקב אלו. בנוסף - מהו פרק הזמן שבו האישה פורייה ועדיין יכולה להרות וללדת. נתון חשוב זה קשור לגיל ולטיפולים כימותרפיים קודמים. אחד הגורמים החשובים המובאים בחשבון הוא הרצון להרות, ללדת ולקיים משפחה.
אחת השאלות החוזרות הקשורה להיריון היא לגבי הסיכוי להצלחת ההיריון ותקינות העובר. עבודות רבות הדגישו שאין שכיחות מוגברת של הפלות או מומים מולדים בנשים שטופלו בעבר (למעלה משנה) בתרופות כימותרפיות[10],[18].
אפשרויות לשימור פוריות בחולות סרטן
ישנם מספר כלים לשימור פוריות, והיכולת להשתמש בכלי זה או אחר או בשילוב מספר שיטות תלויה במספר גורמים שאותם יש להביא בחשבון כמו גיל החולה, המחלה הבסיסית ונוהלי הטיפול המקובלים בה, התקדמות המחלה והאם קיימת אפשרות לדחיית התחלת הטיפול, מצב בריאותי בעת הייעוץ ורצון האישה והמשפחה[13],[19],[20],[21].
הפריית ביציות ושימור עוברים
שימור עוברים בחנקן נוזלי למשך תקופה ארוכה הוכח כיעיל ונמצא בשימוש שגרתי בטיפולי פוריות. אם ניתן, מומלץ לנשים לעבור טיפולי הפריה חוץ גופית והקפאת עוברים לפני מתן טיפול הפוגע בשחלות. לא ניתן ליישם טיפול זה בילדות ובנערות. בנשים לא נשואות, יש להשתמש בזרע תורם למטרות ההפריה. ניתן לשמור עוברים בהקפאה למשך שנים רבות, אף למשך יותר מעשר שנים. על מנת להשיג מספר רב של עוברים, יש צורך במתן טיפולים הורמונליים על מנת לגרות את השחלות. הטיפול גורם לעלייה ברמת ה-Estrogen בדם, המהווה מצב של קרישיות יתר (Hypercoagulability). כמו כן, יש צורך בהתייחסות מיוחדת לנשים החולות בסרטן השד או בגידולים אחרים המושפעים מהורמונים. לשם כך קיימות תוכניות טיפול מיוחדות לגירוי השחלות כמו מתן Tamoxifen החוסם את הקולטנים לאסטרוגן או נוהל עם מעכבי ארומטז (Aromatase inhibitors) המונע עלייה ברמות אסטרוגן בזמן הגירוי השחלתי ויכול להתאים לנשים עם סרטן שד או גידול רגיש להורמוני מין.
יתרונות השיטה: זוהי השיטה שצברה את הניסיון הרב ביותר עם אחוזי הצלחה ידועים התלויים בגיל האישה ובמשתנים מוכרים אחרים של פוריות הזוג.
חסרונות השיטה:
- דחייה של הטיפול האונקולוגי למשך מספר שבועות. לעיתים, המצב הרפואי אינו מאפשר דחייה בטיפול לתקופה כה ממושכת
- גירוי הורמונלי של השחלות
- הצורך בזרע (בן זוג או תורם)
- שאיבת ביציות נעשית בהרדמה מלאה ויש להביא בחשבון סיכויים לסיבוכים (אם כי נמוכים) של דמם תוך בטני והתפתחות זיהום תוך אגני
ניתן במקרים מסוימים לבצע שאיבת ביציות ללא גירוי הורמונלי מקדים. במקרה כזה, זמן הטיפול מתקצר במספר ימים ואין סיכון הנגזר ממצב של אסטרוגן גבוה (Hyperastrogenic), אך בשיטה זו נשאבות בעיקר ביציות בלתי בשלות ויש לנסות להבשילן מחוץ לגוף. שיטה זו נקראת הבשלת ביציות חוץ גופית (IVM, In-Vitro Maturation). בשיטה זו, אחוז ההפריות נמוך יותר ויעברו עוד מספר שנים עד ששיטה זו תבטיח יעילות דומה לזו הקיימת בהפריה חוץ גופית של ביציות בשלות. כמו כן, אין עדיין מידע מספק לגבי בטיחות השיטה. את הביציות שהבשילו ניתן להקפיא או להפרות ולהקפיא כעוברים[22].
הקפאת ביציות בשלות
ניתן לשאוב ביציות בשלות מתוך השחלה במחזור הפריה חוץ גופית ולהקפיאן ללא הפריה עם זרע. אין צורך בבן זוג ואין צורך להשתמש בבנק הזרע על מנת להקפיא ביציות. מבחינת הגירוי השחלתי, שאיבת הביציות, דחייה במתן הטיפול הכימותרפי והסכנות ההורמונליות, הטיפול זהה לטיפול בהקפאת עוברים. אולם, ההקפאה אינה יעילה באותה מידה (כרבע לעומת הקפאת עוברים), אם כי יש דיווחים על עלייה בשיעורי ההצלחה (שיעור ההיריונות - 4 אחוזים לביצית מוקפאת שהופשרה).
הסטת שחלות
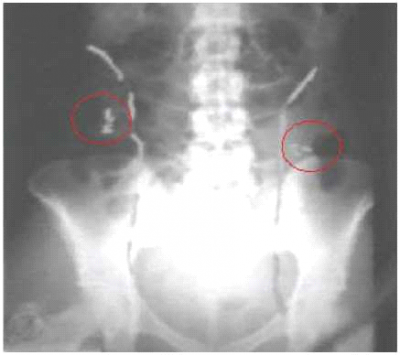
אם צפויה קרינה ישירה לאזור האגן, ניתן לבצע הסטת שחלות בניתוח זעיר פולשני (Laparoscopic surgery). בשיטה זו מקבעים את שתי השחלות גבוה, בגבול העליון של עצמות האגן, על ידי תפר או מאחורי הרחם. חשוב לדעת לפני ההליך את שדה הקרינה המיועד על מנת להוציא את השחלות מחוץ לאזור זה. במהלך ההסטה נשמרת אספקת הדם לשחלות. במקרים רבים תיתכן נפילת השחלות חזרה למקומן המקורי, ולכן, רצוי לבצע ניתוח בסמוך ככל האפשר למועד ההקרנה (תמונה 2).
חסרונות השיטה:
- צורך בניתוח
- כישלון בקיבוע ובאי-חשיפת השחלות לקרינה
- פגיעה בכלי דם הגורמת לפגיעה בשחלה והפסקת תפקודה
- היווצרות כיסתות (Cysts) שחלתיות
- סיכוי נמוך מאוד להיריונות עצמונים ובדרך כלל יש צורך בשימוש בהפריית מבחנה בעתיד לצורך היריון. בשל גורמים אלה מדווח על שיעור גבוה של כשלונות, 50-30 אחוזים, ולכן מומלץ לשלב את הניתוח עם הקפאת רקמת שחלה
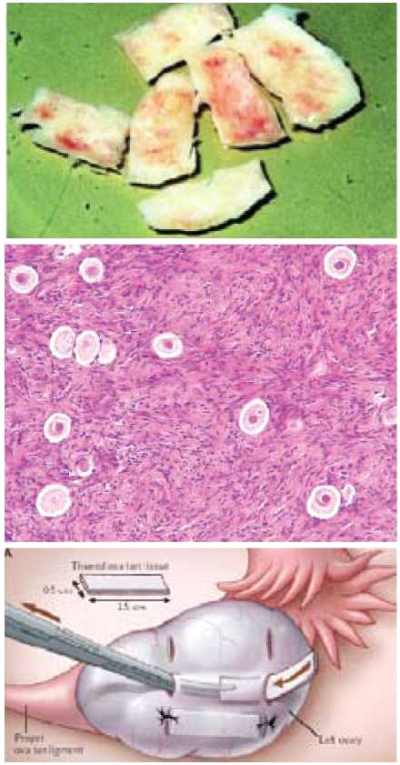
הקפאה והשתלת רקמת שחלה
אם צפויה פגיעה בסבירות משמעותית בפוריות האישה עקב הטיפולים הכימותרפיים, ניתן לבצע ניתוח זעיר פולשני שבו מוציאים מקטע ממעטפת שחלה לצורך הקפאה. בשיטה זו מונעים חשיפת הרקמה לגורמים הרעילים. את מקטע השחלה חותכים לחתיכות קטנות, שחלקן נשלחות לבדיקה פתולוגית לשלילת הימצאות תאי סרטן. מקטעים אלה מכילים ביציות המוקפות בתאי גרנולוזה (Granulosa) וטקה (Theca) החיוניים לשמירה על איכות הביציות. את תהליך ההקפאה שורדות כ-70 אחוזים מהביציות שהוקפאו. מרקמת השחלה ניתן למצות ביציות ולהבשילן במעבדה לקראת תהליך הפריה חוץ גופית. את רקמת השחלה ניתן להשתיל חזרה לגוף במיטת השחלה, בסמוך לה בחלל הבטן, או במקום אחר מתחת לעור. הקפאת רקמת שחלה מבוצעת בעולם במרכזים רבים זה מספר שנים וההערכה היא כי מאות נשים כבר עברו הליך זה. בארץ בוצעו הקפאות מאז 1996. שיטה זו נחשבת עדיין לנסיונית מאחר שההפשרות וההשתלות חזרה לגוף הנשים בוצעו רק במספר קטן של מקרים. עד היום דווח על חמש לידות (שתי לידות של היריונות עצמונים ושלוש של היריונות מהפריה חוץ גופית), מספר היריונות שעדיין לא ילדו וכן על מספר היריונות שהסתיימו בהפלות. דווח על מספר היריונות לאחר השתלת שחלה (ללא הקפאה) בין תאומות זהות (Monozygotic). הלידה הראשונה לאחר השתלת רקמת שחלה והפריה חוץ גופית דווחה בבית החולים שיבא. לא ידוע מהו מספר ניסיונות ההשתלה שכשלו ולא דווחו[23],[24],[25],[26],[27].
יתרונות השיטה:
- ניתן לבצע ניתוח זה ללא דיחוי, ללא צורך להתחשב במחזור ההורמונלי של האישה
- ניתן להתחיל את הטיפול האונקולוגי כבר מספר ימים ספורים לאחר הניתוח
- ניתן לבצע גם בנשים שטופלו בזמן האחרון בכימותרפיה
- ניתן להציע הקפאת שחלה גם לנערות לא נשואות ולילדות שטרם קיבלו מחזור וסת ראשון
חסרונות השיטה:
- צורך בהרדמה ובניתוח זעיר פולשני במצב שהאישה אינה בשיא בריאותה (לפני התחלת הטיפולים). יש להתייעץ עם הרופא המטפל ומרדים בכיר להקטנת הסיכונים הכרוכים בניתוח
- השיטה נסיונית ודווח על מספר היריונות קטן בעולם
על מנת להקטין את הסיכון בהחזרת תאים סרטניים לגוף האישה עם השתלת רקמה שלא עברה חשיפה לטיפול האונקולוגי, יש להקפיד על נוהל בדיקות לפני הקפאת הרקמה ולבצע בדיקות מעמיקות טרם ההשתלה. בעבודה שפורסמה, 58 חולות עם ממאירות המטולוגית, שהופנו לביצוע הקפאת רקמת שחלה לפני טיפול אונקולוגי, עברו בדיקות הדמיה לפני הניתוח הזעיר פולשני וכן בדיקה היסטולוגית של קטעי שחלה לאחר הניתוח. לאחר הפשרת קטעי הרקמה, בוצעו בדיקות אימונוהיסטוכימיות (Immunohistochemical) לגילוי סמנים (Markers) אופייניים לשלילת שארית מחלה מינימלית. מתוך 58 נשים, אצל שתיים נתגלתה מעורבות שחלתית בהדמיה מקדימה. היסטולוגיה לפני ההקפאה לא הראתה סימני מחלה מינימלית אצל אף אחת מהנשים ולאחר ההפשרה נמצאה בדיקת ריאקציית שרשרת של פולימרז (PCR, Polymerase Chain Reaction) חיובית רק באישה אחת עם היסטוריה של לויקמיה מיילואידית כרונית (CML, Chronic Myelogenous Leukemia). בדיקה זו מנעה השתלת קטעי רקמה חזרה בגוף האישה. מסקנות העבודה היו כי שילוב כל האמצעים הללו ימנע הקפאת רקמת שחלה עם מעורבות אונקולוגית וכן יאפשר השתלת רקמה ללא שארית מחלה[28].
שיטה זו, על יתרונותיה וחסרונותיה, מוצעת לנשים שהסיכון לאובדן פוריותן משמעותי, כמו לפני טיפולי השתלת מח עצם או נהלים תוקפניים.
דיכוי שחלתי
דיכוי שחלתי במנגנון תת-רמה-יותרת המוח (Hypothalamic-hypophysis) ניתן להשיג במתן זריקות תקופתיות של תכשירי Triptorelin. מטרת הטיפול היא להקטין חשיפת שחלה לא פעילה לרעילות של החומרים הכימותרפיים.
יש עבודות בספרות המעידות כי דיכוי פעילות השחלה בזמן טיפולים כימותרפיים עשוי להגן על השחלות מפני הפגיעה השחלתית הנגרמת מטיפולים כימותרפיים. לעומתן, יש עבודות אחרות שלא הוכיחו הגנה על השחלות. טיפולים אלה מיועדים רק לנערות ולנשים לאחר ההתבגרות המינית ולא לילדות שטרם קבלו וסת ראשונה[29]. הטיפול ניתן בזריקות של Triptorelin במרווחים של ארבעה שבועות. רצוי להתחיל את הטיפול לפני התחלת הטיפול הכימותרפי.
יתרונות השיטה:
- בטווח הקצר, בהיות האישה בסיכון ל-Anemia או Thtombocytopenia, יש יתרון ברור למניעת דמם[30]
- אמצעי יעיל למניעת היריון במהלך כימותרפיה
חסרונות השיטה:
- יעילות הטיפול לא הוכחה עדיין
- גלי חום, לאחר מספר שבועות תחושת יובש בנרתיק, הפרעות בשינה ושינויים במצב הרוח
- מתן ממושך מעל שישה חודשים משפיע לרעה על מסת העצם - מאפיין מצב ממושך של Estrogen נמוך
לאחר סיום הטיפולים במחלת הסרטן, יש חשיבות רבה למעקב מיוחד אחרי התפקוד השחלתי. ידוע כי גם הישנות מחזורי הווסת אינה בהכרח מבטיחה יכולת פוריות רגילה. מעקב זה יכלול בדיקות דם לפרופיל הורמונלי (Hormonal profile) ומעקב בדיקת על-שמע (US, Ultrasound) להדמיית נפח השחלות, פעילות הורמונלית ותגובת רירית הרחם. שיטות להערכת עתודה (Reserve) שחלתית מופיעות בטבלה 2.
| טבלה 2. הערכת עתודה שחלתית |
|---|
| Basal serum FSH (Follicle Stimulating Hormone) level |
| Basal serum estradiol (E2) level, Serum inhibin B level |
| Serum AMH (Antimullerian Hormone) level |
| (Sonography: Total AFC (Antral Follicle Count |
| Sonography: Ovarian volume Ovarian biopsy |
| Response to ovarian stimulation |
אם קיים רצון להרות לאחר סיום הטיפול האונקולוגי, יש צורך בהערכת כושר הפוריות והערכת מצב בריאותה הכללי של האישה עקב חשיפה לחומרים כימותרפיים היכולים להשפיע על פעילות הלב, הכליות ומערכות גוף אחרות[10].
אם קיים כשל שחלתי מוקדם [היעלמות הווסת בנוכחות גונדוטרופינים (Gonadotropins) גבוהים], ניתן להציע לאישה הפריה באמצעות תרומת ביצית. בהליך זה נלקחת ביצית מאישה תורמת, מבוצעת הפריה חוץ גופית בזרע בן הזוג והעוברים מוחזרים לרחם האישה המקבלת. אם קיים חשש לפגיעה ברירית הרחם (בעיקר עקב הקרנה ישירה לאגן), ניתן לבצע באישה הפריה חוץ גופית ולהחזיר את העוברים לאחר הפריה לרחם של פונדקאית.
בעולם ישנה מודעות גוברת לתחום שימור הפוריות הן בקרב הרופאים ההמטולוגים והאונקולוגים המטפלים בחולים, והן בקרב רופאי הפוריות. סיכום השיטות השונות הזמינות לשימור פוריות מוצג בטבלה 3. על מנת לקדם את התחום ולעזור למטופלות, יש צורך בשיתוף פעולה הדוק בין קבוצות רופאים בעלי התמחויות שונות. על כן הוקמו קבוצות עניין וארגונים העוסקים בתחום שימור הפוריות.
| טבלה 3. טיפולים לשימור והשגת פוריות בנשים החולות במחלת הסרטן | ||
|---|---|---|
| סוג טיפול | הגדרה | הערות |
| הקפאת עוברים | שאיבת ביציות, הפריית מבחנה, הקפאת עוברים כדי לאפשר החזרה לרחם בעתיד | השיטה שבה נצבר הניסיון הרב ביותר. יש צורך בגירוי שחלתי (שבועיים ממחזור), התייחסות מיוחדת לנשים עם גידולים התלויים בהורמונים, יש צורך בזרע בן זוג או בנק זרע |
| הקפאת ביציות | שאיבת ביציות, הקפאת ביציות לא מופרות להפשרה והפריה בעתיד | שיעור הצלחה נמוך משמעותית מהקפאת עוברים. אין צורך בזרע להפריה. ההכנה כמו בהקפאת עוברים |
| ביציות לא בשלות | שאיבת ביציות ללא גירוי שחלתי, הבשלתן בתנאי מעבדה | שיטה נסיונית. ניתן להשיג את הביציות משאיבה או מרקמת שחלה. לאחר הבשלת הביציות, להפרות ולהקפיא, או להקפיא את הביציות הבשלות |
| הקפאת רקמת שחלות | ניתוח ללקיחת מקטע משחלה והקפאתו, הפשרה והשתלה חוזרת לגוף לאחר טיפול במחלת הסרטן על מנת לאפשר פוריות | ניתוח זעיר פולשני. ניתן להתחיל טיפולים מיד לאחר הפעולה. ניתן לבצע בילדות ונערות. ניתן לבצע לאחר התחלת טיפול כימותרפי. נסיוני, לא לבצע בנשים שיש סכנה של הימצאות סרטן בשחלות |
| הסטת שחלות | ניתוח להזזת שחלות משדה קרינה על מנת שלא תיפגענה | ניתוח זעיר פולשני. ניתן להתחיל טיפולים מיד לאחר הפעולה. בחלק מהנשים השחלות אינן מתפקדות לאחר הניתוח. השגת פוריות על ידי החזרת השחלות לאגן או במחזורי הפריה חוץ גופית |
| תרומת ביציות | נשים ששחלותיהן אינן פעילות לאחר טיפולים יכולות לקבל מאישה תורמת ביציות שנלקחו במחזור הפריה חוץ גופית. הביציות יופרו עם זרע בן הזוג והעוברים יוחזרו לרחם המקבלת | נשים שלא שימרו פוריות, השחלות נפגעו אך הרחם לא. האישה נושאת את ההיריון ויולדת את בנה, הזרע מבן הזוג, ההרכב הגנטי הוא של תורמת הביצית. יש צורך בהסכם חתום |
| פונדקאות | ביציות יישאבו מנשים ששחלותיהן לא נפגעו אך הרחם הוצא או נפגע מקרינה. הביציות יופרו במחזור הפריה חוץ גופית עם זרע בן הזוג והעוברים יוחזרו לרחם הפונדקאית על מנת שתישא את ההיריון | אישה שאינה יכולה לשאת היריון לאחר טיפולים בסרטן. שאיבת ביציות והפריה חוץ גופית עם זרע בן הזוג, החזרת העוברים לרחם פונדקאית על מנת שתישא את ההיריון ותלד. יש צורך בהסכם חתום |
ביבליוגרפיה
- Bath LE, Critchley HO, Chambers SE, Anderson RA, Kelnar CJ, Wallace WHB. Ovarian and uterine characteristics after total body irradiation in childhood and adolescence: response to sex steroid replacement. Br J Obstet Gynaecol 1999; 106: 1265-1272.
- ↑ D Meirow, I Hardan, J Dor, E Friedman, S Elizur, H Ra'anani, et. al. Searching for evidence of disease and malignant cell contamination in ovarian tissue stored from hematologic cancer patients. Hum. Reprod. May;23(5):1007-13.
- ↑ Sklar C, Mertens AC, Mitby P et al. Premature menopause in survivors of childhood cancer: a report from the childhood cancer survivor study.J Natl Cancer Inst. 2006;98:890-6.
- ↑ Familiari, G, Caggiati A, Nottola SA, Ermini M, Rita Di Benedetto M, Motta PM. Ultrastructure of human ovarian primordial follicles after combination chemotherapy for Hodgkin's disease. Hum Reprod 1993;8:2080-2087.
- ↑ Himelstein-Braw R, Peters H, Faber M. Morphological study of the ovaries of leukaemic children. Br J Cancer 1978;38:82-7.
- ↑ D Meirow, H Lewis, D Nugent, M Epstein. Subclinical depletion of primordial follicular reserve in mice treated with cyclophosphamide: clinical importance and proposed accurate investigative tool. Hum. Reprod.14:pp.1903-1907,1999.
- ↑ Marcello MF, Nuciforo G, Romeo R, Dino GD, Russo I, Russo A. et al. Structural and ultrastructural study of the ovary in childhood leukemia after successful treatment. Cancer 1990;66:2099-2104
- ↑ Perez GI, Knudson CM, Leykin L, Korsmeyer SJ and Tilly JL (1997) Apoptosis-associated signalling pathways are required for chemotherapymediated female germ cell destruction. Nat Med 3,1228-1232.
- ↑ D Meirow, J Dor, B Kaufman, A Shrim, Y Rabinovici, E.Schiff, H. Raanani, J. Levron, E Fridman. Cortical fibrosis and blood-vessels damage in human ovaries exposed to chemotherapy. Potential mechanisms of ovarian injury. Hum. Reprod.22:pp.1626-33,2007.
- ↑ Lobo RA.. Potential options for preservation of fertility in women. N Engl J Med 2005;353:64-73
- ↑ 10.0 10.1 10.2 D Meirow, E Schiff. Impact of maternal exposure to chemotherapy on embryos and offspring. J. National Cancer Institute Monograph.(34):21-5,2005.
- ↑ Lee SJ, Schover LR, Partridge AH, Patrizio P, Wallace WH, Hagerty K, Beck LN, Brennan LV and Oktay K (2006) American Society of Clinical Oncology Recommendations on Fertility Preservation in Cancer Patients. J Clin Oncol 24,2917-2931.
- ↑ D Meirow, J Dor. Epidemiology and infertility in cancer patients. In: Preservation of Fertility Editors: Togas Tulandi & Roger Gosden. Taylor and Francis Publishing,pp.21-38,2004.
- ↑ 13.0 13.1 13.2 13.3 H. Wallace D. Meirow. Gonadal function in Children and Young People treated for Cancer. and. International International Society fertility Preservation (ISFP) web site. http://www.isfp-fertility.org. 2008
- ↑ 14.0 14.1 Wallace WHB, Thomson AB, Kelsey TW. The radiosensitivity of the human oocyte. Hum Reprod 2003; 18: 117-121.
- ↑ 15.0 15.1 Wallace WHB, Shalet SM, Crowne EC, et al. Ovarian failure following abdominal irradiation in childhood: natural history and prognosis. Clin Oncol 1989; 1: 75-79.
- ↑ Critchley HO, Wallace WHB, Shalet SM, Mamtora H, Higginson J, Anderson DC.Abdominal irradiation in childhood; the potential for pregnancy. Br J Obstet Gynaecol 1992; 99: 392-394.
- ↑ Larsen EC, Schmiegelow K, Rechnitzer C, Loft A, Muller J, Andersen AN Radiotherapy at a young age reduces uterine volume of childhood cancer survivors. Acta Obstet Gynecol Scand. 2004;83:96-102.
- ↑ J Arnon, D Meirow, H Lewis-Roness, A Ornoy. Genetic and Teratogenic Effects of Cancer Treatments on Gametes and Embryos. Hum. Reprod. Update.7(4):pp.394-403,2001
- ↑ Donnez J, Martinez-Madrid B, Jadoul P, Van Langendonckt A, Demylle D, Dolmans MM. Ovarian tissue cryopreservation and transplantation: a review. Hum Reprod Update. 2006;12:519-35.
- ↑ Roberts JE, Oktay K. Fertility preservation: a comprehensive approach to the young woman with cancer. J Natl Cancer Inst Monogr. 2005;34:57-9.
- ↑ O Kutluk, D Meirow. Planning for fertility preservation before cancer treatment. Sexuality, Reproduction and Menopause (SRM).5:pp.17-22,2007.
- ↑ Elizur SE, Chian RC, Pineau CA, Son WY, Holzer HE, et.al. Fertility preservation treatment for young women with autoimmune diseases facing treatment with gonadotoxic agents. Rheumatology (Oxford). 2008 Jul 26. [Epub ahead of print]
- ↑ Donnez J, Dolmans MM, Demylle D, Jadoul P, Pirard C, Squifflet J, et al. Livebirth after orthotopic transplantation of cryopreserved ovarian tissue. Lancet 2004; 364: 1405-10.
- ↑ Meirow D, Levron J, Eldar-Geva T, Hardan I, Fridman E, Zalel Y, et.al. Pregnancy after transplantation of cryopreserved ovarian tissue in a patient with ovarian failure after chemotherapy. N Engl J Med. 2005;353:318-21.
- ↑ Demeestere I, Simon P, Emiliani S, Delbaere A, Englert Y. Fertility preservation: successful transplantation of cryopreserved ovarian tissue in a young patient previously treated for Hodgkin's disease. Oncologist. 2007 Dec;12(12):1437-42.
- ↑ Andersen CY, Rosendahl M, Byskov AG, Loft A, Ottosen C, Dueholm M, et.al. Two successful pregnancies following autotransplantation of frozen/thawed ovarian tissue. Hum Reprod. 2008 Jul 3.
- ↑ Silber SJ, Lenahan KM, Levine DJ, Pineda JA, Gorman KS, Friez MJ, Crawford EC, Gosden RG. Ovarian transplantation between monozygotic twins discordant for premature ovarian failure. N Engl J Med. 2005 Jul 7;353(1):58-63.
- ↑ D Meirow, I Hardan, J Dor, E Friedman, S Elizur, H Ra'anani, et.al. Searching for evidence of disease and malignant cell contamination in ovarian tissue stored from hematologic cancer patients. Hum. Reprod. May;23(5):1007-13. Epub,Mar 27,pp.1-7,2008.
- ↑ Blumenfeld Z, Avivi I, Eckman A, Epelbaum R, Rowe JM, Dann EJ. Gonadotropin-releasing hormone agonist decreases chemotherapy-induced gonadotoxicity and premature ovarian failure in young female patients with Hodgkin lymphoma. Fertil Steril. 2008. ;89:166-73.
- ↑ D Meirow, J Rabinovici, D Katz, R Or, D Ben-Yehuda. Prevention of severe menorrhagia in oncology patients with treatment-induced thrombocytopenia by luteinizing hormone-releasing hormone agonist and depo-medroxyprogesterone acetate. Cancer. 107:pp.1634-41,2006.
קישורים חיצוניים
הוקם ארגון בינלאומי ששם לו למטרה לקדם את התחום, וכן הוקם אתר אינטרנט המכיל את האינפורמציה העדכנית ביותר שנכתבה על ידי מומחים בתחום זה:
- International Society fertility Preservation - ISFP
- אתר פורום לשימור פוריות של האגודה למלחמה בסרטן
- שימור פוריות בחולות אונקולוגיות, TheMEDICAL
המידע שבדף זה נכתב על ידי ד"ר הילה רענני, ד"ר דרור מאירוב, שירות לשימור פוריות, שיבא תל השומר


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק