תזונה נכונה בחולי סוכרת בגיל השלישי - Diabetes - recommended diet for elderly diabetic patients
| תזונה נכונה בחולי סוכרת בגיל השלישי | ||
|---|---|---|
| Diabetes - Recommended diet for elderly diabetic patients | ||

| ||
עיגול כחול - הסמל העולמי לסוכרת
| ||
| יוצר הערך | רויטל מוניס RD, Bsc 
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – תזונה בסוכרת, הזדקנות
זיקנה קשורה בסיכון גובר למחלות כרוניות, כולל סוכרת.
תזונה היא נדבך מרכזי לניהול המחלה, במיוחד בקרב קשישים, מאחר שביכולתה להפחית את השימוש בתרופות להורדת רמות סוכר בדם, ולהקל בנושאים המלווים את תהליך ההזדקנות, כגון: אובדן משקל, תת-תזונה ומצבים כרוניים, כולל מחלות לב וכלי דם ומחלות נוספות הקשורות בסוכרת.
הטיפול באוכלוסית הקשישים מאתגר במיוחד: לנוכח העובדה כי קיים מחסור במחקרים קליניים, בניית טיפול אישי לקשיש נעשית בהשלכה מההמלצות הכלליות לטיפול בסוכרת ולטיפול הגריאטרי.
מחקרים מאששים כי טיפול תזונתי הוא מרכיב הכרחי במניעה וטיפול בסוכרת ובניהול אורח חיים בריא[1],[2]. מטרות הטיפול התזונתי בחולה הקשיש הן להקטין למינימום את ההגבלות התזונתיות, ולקדם שינויים בהתנהגות אכילה כך שיביאו לשיפור בתוצאות הקליניות, בתפקוד ובשיפור איכות החיים.
סוכרת בגיל השלישי
אפידמיולוגיה
בעשורים האחרונים, שכיחות מחלת הסוכרת מגיעה לממדי מגיפה. ברחבי העולם שכיחות המחלה בקרב אוכלוסיית הגיל השלישי היא 10-25%[3]. כ-20% מהקשישים מפתחים סוכרת עד גיל 75, ולפחות כמחצית מהחולים אינם מודעים לה[4]. התחזית לעתיד היא כי השכיחות תגבר בצורה חדה בעשורים הקרובים[5].
אטיולוגיה
סוכרת במהותה היא הפרעה מטבולית. בין הגורמים השונים המשפיעים על התפתחות המחלה ניתן למנות אורח חיים יושבני, היעדר פעילות גופנית ותזונה לקויה המובילים להשמנה. נוסף על כך, ייתכן ששינויים המתרחשים בתהליך ההזדקנות, כגון שינויים בהרכב הגוף, צריכה קלורית מופחתת, תת-תזונה ואובדן משקל בלתי רצוני קשורים בהפרעות הומאוסטזיס (Homeostasis) של סוכר ואינסולין[4],[6].
סיבוכים
מעבר לסיבוכי המחלה הלבביים והפגיעה בכלי דם קטנים, שהסיכון להם הוא גבוה יותר בקשישים[6], הסוכרת קשורה בסיכון מוגבר לתסמונות גריאטריות חשובות, ביניהן[5]:
- הפרעות תפקודיות
- נפילות ושברים
- אי נקיטת שתן בנשים
- דיכאון
- הפרעות בתפקוד הקוגניטיבי ושיטיון (דמנציה)
- תת-תזונה וירידה במסת שריר (Sarcopenia)
תת-תזונה וירידה במסת שריר בגיל השלישי
הזדקנות היא באופן כללי תהליך קטבולי המאופיין בירידה כללית של מסת השריר וחוזקו[7], ירידה במשקל הגוף וירידה ניכרת בצריכת המזון[5].
מדד מסת הגוף (BMI - Body mass index) בקשישים מקבל פירוש שונה לעומת פירושו בקרב צעירים[5]: מחקרים הראו שבגיל השלישי קיים יחס הפוך בין תמותה למדד מסת הגוף, לחץ הדם הדיאסטולי, רמות הכולסטרול הכללי ורמות הליפופרוטאין בצפיפות נמוכה (LDL cholesterol) - ככל שמדדים אלו יורדים, הסיכון לתמותה עולה.
על פי מחקרים, בחולי סוכרת מסוג 2 קצב איבוד מסת שרירי השלד והירידה בחוזק שרירים אלה מואצים פי 1.5-2. מסת הגוף הרזה היא הרקמה שצורכת הכי הרבה אנרגיה בגוף ומווסתת סוכר, כך ששימורה הוא קריטי בחולי סוכרת מסוג 2.
שקלול הנתונים הבאים מרמז כי בחולי סוכרת קשישים (וגם בקשישים ללא סוכרת), חשיבות מניעת תת-תזונה וירידה במסת שריר עולה על חשיבות הפחתת המשקל[5]:
- תת-תזונה וירידה במסת שריר הם גורמים מכריעים ביכולות תפקודיות וחוזק שריר
- תת-תזונה, ירידה במסת שריר והשמנה יכולים להתקיים יחד
- ירידה במסת שריר היא מנבאת חזקה יותר להפרעה תפקודית לעומת השמנה
טיפול לא-תרופתי בסוכרת בגיל השלישי
אוכלוסיית הגיל השלישי היא מגוונת מאוד. חלק מהקשישים לוקים במחלות מרובות, לחלקם מגבלות בתפקוד הקוגניטיבי או הגופני וכן סיכון גבוה לנפילות. יש מהם הסובלים ברקע מכאב כרוני, מדיכאון, משיטיון, ועוד.
באשר למחלת הסוכרת, חלק מהחולים פיתחו את המחלה בשנות חייהם המוקדמות וסובלים בגיל המבוגר מסיבוכיה, חלקם אובחנו לראשונה בשנותיהם המאוחרות.
בטיפול בקשיש החולה יש לזכור מספר דברים:
- יש לבחון היטב מיהו המטופל הסוכרתי על כל רבדי מחלתו
- מומלץ לבצע התערבות תזונתית ולהתאים את סוג הדיאטה על בסיס העדפות אישיות והתייחסות למצב מטבולי פרטני
- באופן כללי, כדאי להמליץ לקשיש על צריכת מזונות מרוכזים, בעלי אינדקס גליקמי נמוך העשירים בסיבים תזונתיים, במטרה לייצב תנודות סוכר לאחר ארוחות ורמות אינסולין. כמו כן, מומלצים מזונות בעלי איכות חלבון טובה לשימור מסת השריר ומניעת ירידה במסת שריר[6].
יעדי איזון סוכר
יעדי האיזון לאוכלוסיית הגיל השלישי מבוססים על ההמלצות הקיימות לאנשים מבוגרים, תוך התחשבות במצב בריאותם הכללית.
המלצות ה-EUGMS (European Union Geriatric Medicine Society) מ-2004 קובעות כי בחולים סוכרתיים קשישים במצב בריאותי טוב, מומלץ לשמור על רמות סוכר בצום של 90-126 מ“ג/ד“ל, המוגלובין מסוכרר (HbA1c - Hemoglobin A1c) של 5-7.5%. ההמלצה לגבי חולים שבריריים (Frail) היא שמירה על רמות סוכר בצום של 126-190 מ“ג/ד“ל והמוגלובין מסוכרר של 7.5-8.5%[3],[5].
Morley ממליץ לשמור על רמות סוכר בדם של 100-200 מ“ג/ד“ל[7] בחולים סוכרתיים מבוגרים מגיל 70.
בעוד המלצות אלו מכירות בכך שאין זה הכרחי להגיע ליעדים הקרובים לנורמה בקשישים שבריריים או נתמכים (Dependent), הן מרמזות כי איזון סוכר גרוע (המוגלובין מסוכרר של מעל 8.5-9%) צריך להיות מטופל לשם הקלת תסמינים ללא התחשבות במצב הבריאות הכללי[5].
המלצות האגודה האמריקאית לסוכרת (ADA - American Diabetes Association) מ-2009 קובעות קו איזון נוקשה יותר, התומך בנרמול אגרסיבי ביחידות הטיפול הנמרץ בכלל חולי הסוכרת לערך הקרוב ככל האפשר ל-110 מ“ג/ד“ל[8]. עם זאת, במחקר שנערך ב-2009, לאחר פרסום המלצות האגודה האמריקאית לסוכרת, שבחן השלכות של איזון סוכר בקשישים המאושפזים בכלל המחלקות, הומלץ על שמירה על ערכי סוכר בצום מתחת ל-126 מ"ג/ד"ל, וערכי סוכר אקראי של פחות מ-200 מ"ג/ד"ל[9].
על אף כל האמור לעיל, מקובל כי איזון קפדני לא יבוא על חשבון אירועים תכופים של תת-סוכר בדם (היפוגליקמיה). תסמינים של תת-סוכר בדם עלולים להיראות בדרכים שונות בקרב קשישים לעומת בקרב צעירים. התסמינים השכיחים ביותר הם סימנים נוירולוגיים לא ספציפיים, במיוחד חוסר התמצאות, ורטיגו, נפילות או שינויים פתאומיים בהתנהגות. לתסמינים אלו עלולות להיות השלכות חמורות, בעיקר כאשר הם לא מאובחנים כקשורים למצב של תת-סוכר בדם. גורמי הסיכון החשובים ביותר לתת-סוכר בדם הם מצבים של צריכת מזון מופחתת עקב מחלה, שינוי במערך הטיפול או שהות באשפוז[3].
פעילות גופנית
מערך הטיפול הלא-תרופתי במחלת הסוכרת כולל שילוב טיפול תזונתי (Medical nutrition therapy) ופעילות גופנית[3]. היתרונות הם מצטברים וכוללים, נוסף על איזון הסוכר, שחזור ושימור מסת שריר, שיפור הפרעות בשומני הדם, הפחתת לחץ דם, שיפור עצמאות תפקודית ושיפור איכות חיים כללית. כל אלו יחד מגבירים את האפשרות להזדקנות מוצלחת[3]. יתרונותיה של הפעילות הגופנית ידועים לכל. מחקרים קליניים בקשישים עם סוכרת מסוג 2 שביצעו אימוני התנגדות, הראו הפחתה בהמוגלובין המסוכרר, ירידה בתנגודת לאינסולין, עלייה במסת השריר ושיפור באיכותו, הפחתת מסת השומן לצד תועלות במונחים של עצמאות ואיכות חיים[3],[2],[10],[11]. מבחינה זו ניתן לסכם כי פעילות גופנית בחולי הסוכרת חשובה במהלך כל שלבי החיים, אלא שהמטרות הממשיות משתנות עם הזמן מאיבוד משקל לשימור מסת השריר והתפקוד.
טיפול תזונתי (Medical nutrition therapy)
מחקרים מאששים כי טיפול תזונתי הוא מרכיב הכרחי במניעה וטיפול בסוכרת ובניהול אורח חיים בריא[1],[2].
ה-DSME (Diabetes self management education) הוא אחד מהכלים המאפשרים שינוי התנהגותי תזונתי וניהול נכון של הטיפול בסוכרת[2]. מובן שיש לתת טיפול תזונתי באופן מותאם אישית[1],[2] שמטרותיו בחולה הקשיש הן להקטין למינימום את ההגבלות התזונתיות, ולקדם שינויים בהתנהגות אכילה כך שיביאו לשיפור בתוצאות הקליניות, בתפקוד ובשיפור איכות החיים[1].
אחת ההמלצות הרווחות הניתנות על ידי ארגוני הסוכרת העולמיים (האגודה האמריקאית לסוכרת, ארגון הסוכרת הקנדי והבריטי) היא: "ירידה במשקל מומלצת לכל האנשים בעלי עודף משקל או השמנת יתר (Obesity) שיש להם סוכרת או בסיכון לפתח סוכרת"[2],[6]. המלצה זו אינה בהכרח גורפת גם לקשישים:
- איבוד משקל לא מכוון מעלה סיכון לתחלואה ולתמותה בקשישים סוכרתיים.
- הסיכון לאובדן משקל ומצב קטבולי עולה בקרב אוכלוסייה זו לאחר מחלה חריפה ואשפוז
- יש לבצע הערכה של ירידה במשקל ותת-תזונה בקשיש
מכאן שיש סייג, והוא שיש לעודד דיאטה מתונה והגברת פעילות גופנית על פני צמצום קלורי נוקשה במטופל המבקש לרדת במשקל[1].
עקרונות התזונה בקשיש הסוכרתי במסגרת חינוך תזונתי אישי מתייחסים למניעת אירועים של תת-סוכר בדם על ידי צריכת ארוחות תכופות, הקפדה על שעות הארוחות ופיזור של הפחמימות במהלך היום תוך התאמת הכמות בתפריט[1].
ניתן לשלב מזונות שמכילים סוכר בכמות מבוקרת, שכן לא נמצאו עדויות לכך שהוצאת מזונות ממותקים יעילה לטווח ארוך בקרב קשישים במוסדות[7]. יש לצרוך תפריט בריא לשם איזון שומנים בדם ולחץ דם על ידי צריכה נאותה של אנרגיה, חלבונים ומיקרונוטרינטים (Micronutrients) כמו גם צריכת נוזלים מספקת. עיקרון נוסף הוא שמירת משקל אישי סביר[1], וזאת באמצעות תכנון תפריט מגוון ולא מונוטוני, שעות ארוחה סוציאליות וללא הגבלות קיצוניות במטרה, לשמר היענות לטיפול והנאה[7].
ירידה במשקל
מרבית הדיאטות להפחתת משקל מבוססות בעיקרן על חלוקה שונה בין מרכיבי המזון העיקריים, קרי: פחמימות, חלבונים, שומנים.
מספר דיאטות רווחות לירידה במשקל:
- דיאטה בחלוקה מבוססת DRI (Dietary reference intake) - 45-65% פחמימות, 25-35% שומן, 10-20% חלבון
- דיאטה דלת שומן
- דיאטה דלת פחמימות
- דיאטה ים תיכונית
ככלל, הדיאטה "המסורתית" לירידה במשקל נחשבת זו דלת השומן[12]. ברוב המחקרים קצרי הטווח שנעשו, דיאטה דלת פחמימות הביאה לירידה גדולה יותר במשקל בהשוואה לדיאטה דלת שומן, אך במחקרים ארוכי טווח יתרון זה נעלם[12].
עד היום אין הסכמה על אופן חלוקת אבות המזון המיטבי לשם ירידה במשקל[2],[7]. מספר מחקרים ניסו לזהות אותו לצורך תכנון ארוחות לחולי סוכרת, אך לא סביר שקיים שילוב כזה. ניתן לומר כי השילוב הטוב ביותר נוטה להשתנות ותלוי למעשה בנסיבות האישיות של המטופל, קרי: המצב המטבולי שלו (פרופיל שומנים, תפקוד כלייתי) והעדפות המזון שלו[7].
דיאטה דלת שומן
דיאטה זאת מבוססת על המלצות ה-AHA (American Heart Association) וכוללת סך שומן בתפריט ששיעורו 30% מהקלוריות[13],[2]:
- צמצום שומן רווי, כגון: בשר שמן, כדוגמת כבש, עגל, גבינות שמנות, שמנת, חמאה, שמן קוקוס, שמן דקלים, קקאו ועוד - עד 7% בחולי סוכרת
- הגדלת תכולת שומן חד בלתי רווי (MUFA - Monounsaturated fat), כגון: זיתים, שמן זית, שמן קנולה, אבוקדו, שקדים, בוטנים, אגוזי לוז/פקאן/ברזיל, טחינה - עד 15% מסך הקלוריות
- תכולת שומן רב בלתי רווי (PUFA - Polyunsaturated fat), כגון: דגי ים צפוניים, זרעי פשתן, שמנים מהצומח, אגוזי מלך וגרעינים (אבטיח, חמניות, דלעת) - עד 10% מסך הקלוריות
- צמצום כמות כולסטרול - עד 200 מ"ג ליום בחולי סוכרת
- הפחתת שומן טרנס למינימום הניתן
דיאטה דלת פחמימות
כמות הפחמימות בתפריט נמוכה מ-130 גרם ליום, לרוב ללא הגבלה על כמות השומן ומקורו. קיימים סוגים שונים של דיאטות בהתאם לתכולת הפחמימות, אחת מהן ידועה גם בשם "דיאטת אטקינס"[12]. בכל סוגי הדיאטות הללו יש לנטר צריכת חלבון, תפקודי כליות ופרופיל שומנים[2].
דיאטה ים תיכונית
זוהי דיאטה בעלת תכולת שומן מתונה ששיעורה עד 35% מהקלוריות. בדיאטה זו קיים יחס גבוה של שומן חד בלתי רווי לעומת שומן רווי, והיא כוללת צריכה גבוהה של ירקות, פירות, דגנים מלאים, קטניות, שמן זית כמקור העיקרי לשומן ברמה היומית, צריכה שבועית גבוהה של דגים, צריכה יומית מתונה של חלב ומוצריו, וצריכה נמוכה של בשר ומוצריו ברמה החודשית[14].
איזון סוכרת בדיאטות השונות
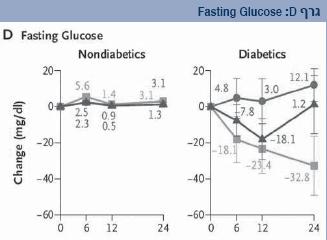
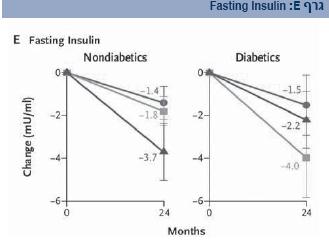
במחקר שבוצע בישראל ב-2008 נבחנו שלושת סוגי הדיאטות לעיל והשפעתן על ירידה במשקל. המחקר עקב במשך שנתיים אחר 322 אנשים בעלי מדד מסת גוף ממוצע של 31, כלומר מוגדרים סובלים מהשמנת יתר, בגיל ממוצע של 52 שנים, שנחלקו לשלוש קבוצות דיאטה: דלת שומן מוגבלת קלוריות, ים תיכונית מוגבלת קלוריות, דלת פחמימות ללא מגבלת קלוריות[15]. נמצא כי הדיאטה דלת הפחמימות הייתה יעילה יותר מדיאטה דלת שומן בהורדת משקל ובעלת השפעה טובה יותר על השומנים בדם, ואילו הדיאטה הים-תיכונית הייתה יעילה יותר מהדיאטה דלת השומן באיזון סוכרת באופן מובהק.
באשר לשינויים במדדי הסוכרת: רמות הסוכר בצום ירדו משמעותית רק בדיאטה הים תיכונית לעומת רמות שעלו בדיאטה דלת שומן בקרב אנשים סוכרתיים (גרף D).
רמות האינסולין בצום באנשים סוכרתיים ירדו משמעותית בכל שלוש הדיאטות, אך ללא הבדל מובהק ביניהן (גרף E).
רמת התנגודת לאינסולין בקרב חולי הסוכרת ירדה משמעותית בדיאטה הים תיכונית[15].
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 1.3 1.4 1.5 1.6 Suhl E, Bonsignore P. Diabetes self-management education for older adults: general principles and practical application. Diabetes Spectrum 2006;19(4):234-240
- ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 2.8 American Diabetes Association. Standards of medical care in diabetes-2009 position statement. Diabetes Care 2009;(32):13-61
- ↑ 3.0 3.1 3.2 3.3 3.4 3.5 Bourdel Marchasson I, Doucet J, Bauduceau B, et al. Key priorities in managing glucose control in older people with diabetes. J Nutr Health Aging 2009;13(8):685-691
- ↑ 4.0 4.1 Meneilly GS, Tessier D. Diabetes in elderly adults. Journal of gerontology 2001;56:5-13
- ↑ 5.0 5.1 5.2 5.3 5.4 5.5 5.6 Vischer UM, Bauduceau B, Bourdel-Marchasson I, et al. A call to incorporate the prevention and treatment of geriatric disorders in the management of diabetes in the elderly. Diabetes Metab 2009;35(3):168-177
- ↑ 6.0 6.1 6.2 6.3 Josse AR, Panahi S, Esfahani A, et al. Nutritional considerations for older adults with type 2 diabetes. J Nutr Elder 2008;27(3-4):363-380
- ↑ 7.0 7.1 7.2 7.3 7.4 7.5 Morley JE, Thomas DR. Geriatric nutrition. CRC Press Taylor and Francis Group 2007
- ↑ Donner TW, Flammer KM. Diabetes management in the hospital. Med Clin North Am 2008;92(2):407-425
- ↑ Szerszen A, Seminara DP, Castellanos MR. Glucose control in the hospitalized elderly-a concern not just for patients with diabetes. Geriatrics 2009;64(6):18-20
- ↑ Cheng YJ, Gregg EW, Rekeneire ND, et al. Muscle-strengthening activity and its association with insulin sensitivity. Diabetes Care 2007;30:2264–2270
- ↑ Brooks N, Layne JE, Gordon PL, et al. Strength training improves muscle quality and insulin sensitivity in Hispanic older adults with type 2 diabetes. Int J Med Sci 2006;18:4(1):19-27
- ↑ 12.0 12.1 12.2 . ליפובצקי נ', גריאני נ', גינדי ל', אילת-אדר ס'. דיאטות דלות פחמימות לירידה במשקל. IDA 2009;22-24
- ↑ Krauss RM, Eckel RH, Howard B, et al. AHA Dietary Guidelines: revision 2000: A statement for healthcare professionals from the Nutrition Committee of the American Heart Association. Stroke 2000;31(11):2751-2766
- ↑ Willett WC, Sacks F, Trichopoulou A, et al. Mediterranean diet pyramid: a cultural model for healthy eating. Am J Clin Nutr 1995;(61):1402-1406
- ↑ 15.0 15.1 Shai I, Schwarzfuchs D, Henkin Y, et al. Weight loss with a low-carbohydrate, mediterranean, or low-fat diet. NEJM 2008;359(3):229-241
קישורים חיצוניים
- היבטים תזונתיים בטיפול בסוכרת בגיל השלישי, מדיקל מדיה
המידע שבדף זה נכתב על ידי רויטל מוניס RD, Bsc


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק