Des-gamma carboxy prothrombin
| מדריך בדיקות מעבדה | |
| ' | |
|---|---|
| Des-gamma-carboxy prothrombin | |
| שמות אחרים | (DCP, protein induced by vitamin K absence/antagonist-II (PIVKA-II |
| מעבדה | כימיה בדם |
| תחום | סמן לאבחון קרצינומה הפאטו-צלולארית ראשונית (HCC) |
| טווח ערכים תקין | פחות מ-7.5 ננוגרם למ"ל |
| יוצר הערך | פרופ' בן-עמי סלע |
מטרת הבדיקה
הערכת סיכון של מטופלים עם מחלת כבד כרונית מפני התפתחות של קרצינומה הפאטו-צלולארית (HCC). מדידת DCP יכולה לשמש כסיוע לניטור מצבם של מאובחנים עם HCC לאחר טיפול, אם רמות DCP אצלם היו מוגברות לפני הטיפול. רמה מוגברת של DCP כרוכה סיכון מוגבר להישנות HCC.
בסיס פיזיולוגי
DCP היא צורה בלתי נורמאלית של חלבון הקרישה פרותרומבין. באופן תקין, הקודמן של פרותרומבין עובר שלב של קרבוקסילציה, כאשר האנזים gamma-glutamyl carboxylase מוסיף שייר קרבוקסילי במולקולת פרותרמבין לפני הפרשת חלבון זה מהכבד לפלזמה. בהתאם, ניתן לגלות DCP מוגבר במטופלים עם חסר ויטמין K (הנוצר בגין תזונה לקויה או בעיות ספיגה במעי), או באלה הנוטלים קומאדין או תכשירים אחרים המעכבים את פעילותו של ויטמין K. כבר בשנת 1987 דיווחו Lefrere וחב' ב-J Clin Pathol, על מקרה של הרעלה סמויה בשימוש בלתי מושכל של acenocoumarol, אנטגוניסט של ויטמין K, שהתגלתה על ידי רמות מוגברות של DCP.
החלבון DCP הוא צורה לא פונקציונלית של פרותרומבין, הנובעת מחסר קרבוקסילציה של 10 שיירי חומצה גלוטמית בקצה ה-N-טרמינאלי של DCP. ריאקצית הקרבוקסילציה מסבה שיירי חומצה גלוטמית ל- γ-carboxyglutamic acid. האנזים קרבוקסילאז התלוי בוויטמין K והאחראי לריאקצית הקרבוקסילציה חסר בחלק גדול של תאי HCC, וכך מופרשות מולקולות פרותרומבין עם חסר מלא או חלקי של שיירי חומצה גלוטמית שאינם מותמרים. לכן נעשה שימוש בחלבון "הלקוי" הזה des-gamma carboxyprothrombin כסמן לאבחון או ניטור של תאי HCC.
קרצינומה הפאטו-צלולארית (HCC)
קרצינומה הפאטו-צלולארית (HCC) היא הממאירות השישית במעלה מבחינת שכיחותה, ושלישית במעלה בסולם הממאירויות הקטלניות בעולם (Kamangar וחב' ב-J Clin Oncol משנת 2006). השכיחות של HCC בארה"ב נמצאת בקו עלייה, מה שמיוחס להפאטיטיס C כגורם משמעותי לתחלואה זו (על פי El-Serag ב-Gastroenterology משנת 2004). ארגון הבריאות העולמי (WHO) מעריך שמגמת העלייה בשיעורי התחלואה ב-HCC, תימשך עד שנת 2030, ועד אז יהפוך HCC לגורם התמותה הסרטני השני במעלה (Parkin ב-Int I Cancer מ-2006). בעוד שההישרדות של חולים ברוב המחלות הממאירות שופרה ב-2 העשורים האחרונים, נותרה ההישרדות ל-5 שנים עם HCC נמוכה מ-10% (על פי Everhart בדו"ח של המכונים הלאומיים לסוכרת ומחלות מערכת העיכול והכליות בארה"ב, # 09-6443 משנת 2008).
על פי איגוד הסרטן האמריקני (ACS), הרי ש-HCC הוא סרטן הכבד הנפוץ ביותר, ומהווה 75% ממקרי הסרטן שמקורם בכבד. ACS מעריך שבשנת 2013 התגלו בארה"ב 30,640 מקרים חדשים של סרטן כבד, מתוכם נפטרו כ-21,670 מאובחנים עם מחלה זו. יחד עם זאת סרטן הכבד נפוץ עוד יותר בחלקי עולם שונים, ובסך הכול 700,000 איש מתגלים עם סרטן כבד מדי שנה בעולם כולו.
רוב המקרים של HCC מתפתחים באלה עם מחלות כבד כרוניות כמו הפאטיטיס או צמקת הכבד (cirrhosis). בארה"ב גורם הסיכון השכיח ביותר דלקת כרונית מסוג HepC, אם כי באסיה ואפריקה דווקא דלקת מסוג HepB, הוא גורם סיכון שכיח יותר (El Serag ב-Gastroenterology משנת 2008). כאשר HCC מתרחש, הוא יכול להופיע אפילו כמה עשרות שנים לאחר ההדבקה עם הגורם הפתוגני. HCC פוגע יותר בגברים מאשר בנשים, עם גיל ממוצע של 62שנה בעת האבחון.
התסמינים של HCC, כמו גוש בכבד, כאבי בטן, איבוד משקל, בחילה, מיימת (ascites), צהבת, והחמרת תסמינים באלה עם הפאטיטיס וצמקת הכבד, בדרך כלל אינם באים לידי ביטוי אלא בשלבי מחלה מאוחרים. מסיבה זו, האבחון של HCC, נעשה רק לעתים רחוקות בשלביו המוקדמים, אלא אם כן נעשות בדיקות מדוקדקות באלה עם גורמי סיכון גבוהים. ההישרדות הנמוכה של חולים עם HCC מיוחסת לאבחון המאוחר יחסית של תחלואה זו, כאשר כ-70% מהמקרים מתגלים בשלב מתקדם של המחלה (Stravitz וחב' ב-Am J Med מ-2008), כאשר שיעורי ההישרדות גבוהים משמעותית במקרים של גילוי מוקדם (Bruix וחב' ב-Hepatology מ-2005). כיוון שצמקת הכבד היא גורם סיכון ראשון במעלה להתפתחות HCC, מומלץ שמאובחנים עם cirrhosis יימצאו תחת מעקב מתמיד להיארעות של HCC (על פי Fattovich וחב' ב-Gastroenterology משנת 2004).
סקרים אחדים מצביעים על היתרונות הטיפוליים במקרים של גילוי מוקדם של HCC בסריקה של אוכלוסיות בסיכון HCC (על פי Zhang וחב' ב-J Cancer Res Clin Oncol משנת 2004, וכן McMahon וחב' ב-ב-Hepatology משנת 2000, ו-Bruix וחב' ב-J Hepatol מ-2001). האבחון של HCC מסתמך על טכנולוגיות CT או MRI על פי Marrero וחב' ב-Liver Transpl משנת 2005, כאשר בדיקת הדמיה עם ממצאים שאינם טיפוסיים מחייבת אישוש היסטו-פתולוגי.
הבעיה העיקרית עם אבחון ומעקב במקרה של HCC, היא חסר בסמנים אמינים. alfa-fetoprotein או AFP, נחשב לסמן הנמצא בשימוש הרחב ביותר בעולם, אך לא בכל מקרי HCC יש הפרשה של AFP. יתרה מכך, AFP יכול להימצא מוגבר במטופלים עם מחלות כבד כרוניות, אף בהיעדר HCC. אכן, סקירות סיסתמטיות עדכניות של הספרות הראו איכות נמוכה יחסית של ראיות התומכות בשימוש ב-AFP כמדד סריקה של HCC (על פי Colli וחב' משנת 2006 ב-Am J Gastroenterol, וכן Gupta וחב' ב-Ann Intern Med משנת 2003, ו-Gebo וחב' ב-Hepatology משנת 2002).
הרגישות והספציפיות הנמוכות של AFP בגילוי מוקדם של HCC, הביאו את האגודה האמריקנית למחקר מחלות כבד (AASLD) להמלצה שבדיקת על-שמע (US) לבדה (ללא מדידת AFP) תשמש למעקב לגילוי HCC במאובחנים עם צמקת הכבד (על פי Bruix ו-Sherman ב-Hepatology משנת 2005). אך גם לבדיקה זו יש מגבלות של רגישות בנבדקים שמנים, או באלה עם צמקת כבד מתקדמת, באופן שמונע המלצה גורפת על מבדק US למטרות סריקה לגילוי HCC.
מדידת DCP כסמן ל-HCC
בשנת 1984 פרסמו Liebman וחב' לראשונה ב- N Eng J Med על השימוש ב-DCP כסמן של HCC. הם מצאו שניתן לגלות DCP ב-91% מהחולים עם HCC, ולא ניתן לגילוי במחלות כבד אחרות. רמת DCP לא השתנתה עם הוספת ויטמין K, מה שרמז על פגם בפעילות המביאה לגאמא-קרבוקסילציה, ולאו דווקא על חסר בוויטמין K. מספר מחקרים של מעבדות אחרות אישרו בהמשך את התופעה הזו ( Tsai וחב' ב-Hepatology משנת 1990 שהדגימו גילוי DCP בשלבים מוקדמים של HCC, כמו גם Cui וחב' ב-Chin Med J משנת 2002, ו-Marrero וחב' שפרסמו בשנת 2003 ב-Hepatology שניתן להשתמש במדד של DCP לאבחנה מבדלת בין HCC לבין מחלות כבד בלתי ממאירות).
בשנת 2007 פרסמו Volk וחב' ב-Cancer Biomark את ממצאיהם בהם השוו %α-feto protein, %AFP-L3 ו-DCP, ומצאו ש-DCP היה הפחות רגיש מביניהם לתחלואות לא-סרטניות כגון צמקת הכבד, וממילא שימושי בניבוי של HCC בשלביו המוקדמים. גם Lamerz וחב' במאמרם משנת 1999 מצביעים על יעילותו של DCP לאבחנה מבדלת בין מחלות כבד שפירות וממאירות.
DCP נחשב כסמן משלים לעוד 2 סמנים להערכת הסיכון לפתח HCC, והם α-fetoprotein או AFP, ופרקציה אלקטרופורטית שלישית של AFP הנקשר ללקטין המופק מ-lentil והידוע כ-AFP-L3%. כאשר יש הגברה סימולטאנית ברמות של DCP ושל AFP-L3%, הדבר מעיד על התקדמות HCC, למרות ש-2 מדדים אלה משקפים מאפיינים שונים של התקדמות המחלה. ניסוי פרוספקטיבי שנערך בארה"ב בהשתתפות חולים מאובחנים עם HCC, הרגישות של שלושת הסמנים, AFP-L3%, AFP ו-DCP, נמצאו 68%, 62% ו-73%, בהתאמה. כאשר שלושת הסמנים הללו שמשו ביחד, הרגישות נקבעה כ-86%.
בניסוי אחר, רמות DCP נמצאו בתאום טוב עם גודל השאת, ודרגת הגרורתיות של HCC. בניסוי זה, בהשוואה ל-AFP ול-AFP-L3%, ל-DCP הייתה דרגת הרגישות הגבוהה ביותר (87%), וכן דרגת הניבוי החיובית (PPV) הגבוהה ביותר במטופלים עם HCC, כתוצאה מהדבקה כרונית בהפאטיטיס B או בהפאטיטיס C. מספר מחקרים הראו שרמות מוגברות בנסיוב של DCP, קשורות משמעותית לחדירה לווריד השער ו/או ליצירת גרורות תוך-כבדיות, עם השפעה משמעותית על הפרוגנוזה של החולים.
מגבלות השיטה
לשימוש אבחוני, מדידת DCP היא בעלת עלות-יעילות רבה במטופלים בסיכון, בהם מוצאים בנסיוב רמות תקינות של AFP ושל AFP-L3%. חלק מהמטופלים שנחשפו לאנטיגנים של בעלי-חיים,יכולים להכיל בדמם נוגדנים כנגד אנטיגנים של אותם בעלי חיים, הידועים כנוגדנים הטרופיליים. נוגדנים אלה עלולים להפריע על ידי אינטראקציה שלהם עם חלק ממרכיבי ערכת הבדיקה (כגון עם נוגדנים מסחריים ממקור של חיות) באופן שהם עלולים לנטרל את הנוגדנים האחרונים ובכך לגרום לתוצאות בדיקה בלתי אמינות.
אין לפרש רמות שונות של DCP בנסיוב הנבדק, כהוכחה מוחלטת למחלה ממאירה. התוצאה של מדידת DCP צריכה להישקל בצמידות למצבו הקליני של הנבדק, לממצאים הציטולוגיים ולממצאי ההדמיה. ידוע שגידולים סרטניים מייצרי DCP שאינם קשורים ל-HCC, יכולים לתת אף הם רמות מוגברות של DCP בנסיוב. כמו כן, יש לקחת בחשבון שמחלות כבד אחרות כמו hemochroatosis, מחלת Wilson, הפאטיטיס אוטו-אימונית, ודלקת על רקע כבד שומני (steatohepatitis), לא נחקרו באופן משמעותי בהקשר ל-DCP.
נכון להיום רוב המחקרים על סמנים ל-HCC, התמקדו על דיוקם ודרגת אמינותם של סמנים אלה בעת האבחון של HCC. מעטים יותר המחקרים על מטופלים בדרת סיכון גבוהה, במטרה להעריך את יעילותם בגילוי מוקדם של המחלה, עוד לפני הופעת התסמינים הקליניים של HCC (על פי Marrero ב-Clin Liver Dis משנת 2005). יש לציין שמספר מחקרים כללו מטופלים עם שלבים מוקדמים של מחלת כבד, שהיו בסיכון נמול ל-HCC, וברוב המחקרים הללו התמקדו על רמתם של הסמנים בבסיס המחקר, ולא בקביעה תקופתית לאורך זמן של רמות הסמנים הללו (Ishii וחב' ב-Am J Gastroenterol משנת 2000, Ikoma וחב' ב-Hepatogastroenterol משנת 2002, Bolondi וחב' ב-Gut משנת 2001, Tong וחב' ב-J Gastroenterol Hepatol משנת 2001, ו-Chalasani וחב' ב-Am J Gastroenterol משנת 1999).
הניסוי הידוע כ-HALT-C או Hepatitic C Antiviral Long-term Treatment Against Cirrhosis, גייס מטופלים עם הפאטיטיס כרונית ולייפת (פיברוזיס) או צמקת הכבד. אחת המטרות של ניסוי HALT-C, הייתה ניסיון לזהות ולתקף סמנים בנסיוב למעקב אחר HCC. בשנת 2005 התפרסם דיווח של Di Bisceglie וחב' ב-J Hepatology, על ניסוי בהשתתפות 1,145 מטופלים, בהם נמצאו בבסיס הניסוי רמות של AFP מעל 20 ננוגרם/מ"ל ב-16% ממשתתפי הניסוי, ורמות מוגברות יותר באופן משמעותי באלה ממשתתפי הניסוי עם צמקת הכבד, בנשים ובשחורים.כמו כן נמצא שרמות AFP פחתו במהלך טיפול עם ribavarin או עם peg-interferon.
בשנים 2009-10 התפרסמו ב-Gastroenterology שני מחקרים רחבי-היקף שבמרכזם הערכה מחודשת של יעילות שלושת הסמנים AFP, DCP ו-AFP-L3% באבחון מוקדם של HCC. הניסוי הראשון של Marrero וחב' משנת 2009, בחן את שלושת המדדים, AFP המקובל כמדד הרווח לגילוי מוקדם של HCC, וכן DCP ו-AFP-L3%. כמו כן בחן ניסוי זה את הגורמים שיכולים להשפיע על רמות שלושת המדדים הללו.
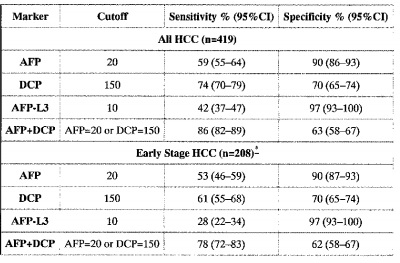
לצורך הניסוי ב-phase 2, השתתפו 7 מרכזים רפואיים בארה"ב, כאשר נבחנו חולים מאובחנים עם HCC, לעומת קבוצת ביקורת של מטופלים עם צמקת הכבד בשלב ביניים של המחלה (compensated cirrhosis). בסך הכול נכללו בניסוי 836 גברים ונשים, כאשר 417 מתוכם היו הסובלים מצמקת הכבד, ואילו 419 היו חולים מאובחנים עם HCC. בין אלה עם HCC, הוגדרו 208 מתוכם (המהווים 49.6%) ככאלה בשלב מחלה מוקדם (77 בשלב מאוד מוקדם, ו-131 בשלב מוקדם).
תוצאות הניסוי היו כדלקמן: ל-AFP נמצא ערך של AUC (או area under the Receiver Operating Curve) של 0.80, כאשר ל-DCP נמצא ערך AUC של 0.72, ואילו ל-AFP-L3% נקבע ערך של 0.66, לגבי שלב מוקדם של HCC. ערך הסף האופטימאלי של AFP נמצא כ-10.9 ננוגרם/מ"ל.
(לקוח מ-Marrero וחב' ב-Gastroenterology משנת 2009)
Marker Cutoff Sensitivity % (95% CI) Specificity % (95% CI) AII HCC (n=419) AFP 20 59 (55-64) 90 (86-93) DCP 150 74 (70-79) 70 (65-74) AFP-L3 10 42 (37-47) 97 (93-100) AFP+DCP AFP=20 or DCP=150 86 (82-89) 63 (58-67) Early Stage HCC (n=208) AFP 20 53 (46-59) 90 (87-93) DCP 150 61 (55-68) 70 (65-74) AFP-L3 10 28 (22-34) 97 (93-100) AFP+DCP AFP=20 or DCP=150 78 (72-83) 62 (58-67)
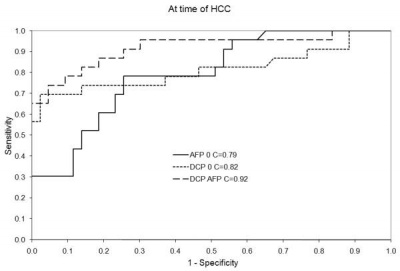
הניסוי השני של Lok וחב' משנת 2010, התמקד בהשוואת הדיוק של שימוש ב-AFP וב-DCP לגילוי מוקדם של HCC. מתוך 1,031 מטופלים שהשתתפו בניסוי HALT-C, נבחרו באקראי 39 מאובחנים עם HCC (מתוכם 24 בשלבי מחלה מוקדמים), וכן 77 פרטים בריאים מתואמי גיל ומין. מדידות 2 הסמנים הללו התבצעו על דגימות נסיוב שנלקחו מהם או במועד אבחון המחלה או 12 חודשים לפני אבחונה.
תוצאות הניסוי של Lok וחב' היו כדלקמן: הרגישות והספציפיות של DCP עם אבחון HCC, היו 74% ו-86%, בהתאמה, כאשר ערך הסף (cutoff) לגבי נקבע כ-40mAU/ml. לעומת זאת כאשר ערך הסף של DCP נקבע כ-150mAU/ml, היו הרגישות והספציפיות של מדד זה 43% ו-100%, בהתאמה. לעומת זאת הרגישות והספציפיות של AFP בעת אבחון HCC נקבעו כ-61% ו-81%, בהתאמה, כאשר ערך הסף של AFP נקבע כ-20 ננוגרם /מ"ל, והרגישות והספציפיות של AFP בעת אבחון HCC, נמצאו כ-22% ו-100%, בהתאמה, כאשר נבחר ערך-סף של 200 ננוגרם/מ"ל.
לעומת זאת, כאשר נמדדו הרגישות והספציפיות של DCP ושל AFP בדגימות הנסיוב שנלקחו 12 חודשים לפני אבחון HCC בערכי הסף הנמוכים, הם נמצאו כ-43% ו-94%, בהתאמה לגבי DCP, ו-47% ו-75%, בהתאמה לגבי AFP. כאשר נלקחו בחשבון ביחד התוצאות של שני הסמנים הללו, שופרה רגישות האבחון עם גילוי המחלה ל-91%, ואילו הרגישות במועד של 12 חודשים לפני אבחון המחלה עלתה ל-73%. לעומת זאת הספציפיות שלו פחתה עם אבחון המחלה או 12 חודשים לפני כן, ל-74% ול-71%, בהתאמה. הוספה של מעקב בבדיקת על-שמע לשני המדדים האמורים, שפרה משמעותית את האבחון המוקדם של HCC, מה שהביא את Lok וחב' למסקנה שהוספת בדיקת US למדידות DCP ו-AFP היא ערך מוסף משמעותי, כאשר המדידות של כל אחד מ-2 המדדים אינה אופטימאלית למטרה זו.
(לקוח מ-Lok וחב' ב-Gastroenterology משנת 2010)
Months from HCC diagonsis Sensitivity Specificity sensitivity Specificity DCP (mAU/mL) <=40 <=150 0 74% 86% 43% 100% -3 65% 84% 39% 100% -6 63% 88% 11% 100% -9 52% 88% 6% 100% -12 43% 94% 3% 100% AFP (ng/mL) <=20 <=200 0 61% 81% 22% 100% -3 58% 80% 13% 98% -6 57% 76% 3% 100% -9 45% 77% 6% 100% -12 47% 75% 3% 100% DCP and/or AFP DCP<=40 or AFP>=20 DCP<=40 and AFP>=20 0 91% 74% 43% 93% -3 87% 69% 35% 95% -6 86% 69% 34% 96% -9 82% 67% 15% 97% -12 73% 71% 17% 98%
נמצא בלמעלה מ-25% בקרב מאובחנים עם HCC, רמת DCP אצלם תקינה. מקרים אלה מתרחשים כאשר הגידול הסרטני אינו מייצר DCP או כאשר גידול זה קטן מימדים ואינו מייצר DCP בכמויות משמעותיות. נראה אם כן שרמה נורמאלית של DCP אינה שוללת HCC. במטופלים עם רמות DCP מוגברות (מעל 7.5ננוגרם/מ"ל), הסיכון לפתח HCC הוא בממוצע 36.5%. הסיכון לפתח HCC עם רמות DCP תקינות (מתחת 7.5 ננוגרם/מ"ל), הוא בממוצע 7.6%.
רמות מוגברות של DCP ושל AFP אינן אבחנתיות לתרחיש של HCC. לאבחון חד ערכי, יש למקמו בשיטות של סריקות הדמיה. לעתים יש צורך בביצוע ביופסיה ובחינה היסטו-פתולוגית של החומר הנגדם לאשש או לשלול את האבחון של HCC. גם במצבים של הפאטיטיס חריפה DCP עלול להימצא מוגבר באופן מתון, אם כי השכיחות של רמות מוגברות של DCP, אינה משתווה לזו שמוצאים ב-HCC, וכן באופן כללי רמת DCP הנמדדת בהפאטיטיס אינה גבוהה כרמה שמוצאים ב-HCC. על פי המלצות AASLD אין ראיות מספיקות להמליץ על שימוש במדד DCP למטרות סקר אוכלוסייה לאבחון מוקדם של HCC. אם כי ביפאן DCP (ביחד עם AFP ועם AFP-L3%) משמש בבדיקות תקופתיות לבחון את אלה בסיכון גבוה למעבר מצמקת ל-HCC, בארה"ב ובאירופה שימוש כזה אינו מקובל.
הוראות לביצוע הבדיקה
הדם נלקח במבחנה כימית (פקק אדום או צהוב) ללא צורך בצום או בהכנה מוקדמת מיוחדת. אין להשתמש לצורך בדיקה זו בדגימה המוליטית או לימפית, במיוחד. אין השפעה על תוצאת הבדיקה אם הדם הוא איקטרי בדרגות שונות. אם הנסיוב מוקפא מייד לאחר ההפרדה מהתאים, עדיף להקפיאו וכך הוא יהיה תקף ל-90 יום. אם הנסיוב נשמר בקירור רגיל הוא תקף לביצוע הבדיקה למשך 7 ימים. הבדיקה מתבצעת בשיטה של isotachophoresis עם פלואורסצנציה מושרית על ידי קרן laser.
ראו גם


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק