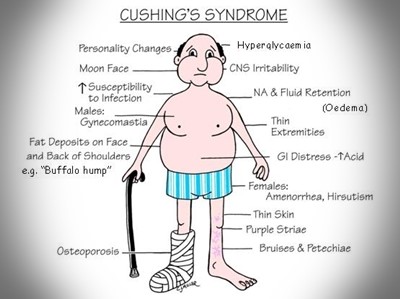
מבחן דיכוי דקסמתזון - Dexamethasone suppression test
הופניתם מהדף Dexamethasone suppression test לדף הנוכחי.
| מדריך בדיקות מעבדה | |
| מבחן דיכוי דקסמתזון | |
|---|---|
| Dexamethasone suppression test | |
| שמות אחרים | DST; ACTH suppression test; Cortisol suppression test |
| מעבדה | אנדוקרינולוגיה בדם ואנדוקרינולוגיה בשתן |
| תחום | הערכת פעילות האדרנל וההיפופיזה ואישוש מחלת Cushing |
| טווח ערכים תקין | רמת קורטיזול בבוקר לאחר נטילת 1 מיליגרם dexamethasone בלילה, נמוכה מ-1.8 מיקרוגרם/ד"ל (או מ-50 ננומול'/ליטר) (על פי Wood וחב' ב-Ann Clin Biochem משנת 1997, ו-Cronin וחב' ב-Clin Endocrinol משנת 1990). במחלת Cushing רמת קורטיזול במדידה בבוקר לאחר נטילת 1 מיליגרם גבוהה מ- 1.8-2.0 מיקרוגרם/ד"ל. |
| יוצר הערך | פרופ' בן-עמי סלע |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – תסמונת קושינג, יותרת הכליה
מטרת הבדיקה
בדיקת DST משמשת בעיקר לסייע באבחון של תסמונת Cushing, בה רמת הקורטיזול בדם גבוהה. קורטיזול הוא הורמון סטרואידי המיוצר ביותרת הכליה במצבי עקה (stress). בדיקת DST מודדת כיצד רמות קורטיזול מושפעות מנטילת dexamethasone, שהוא קורטיקו-סטרואיד סינתטי הדומה במבנהו לקורטיקו-סטרואיד המיוצר באופן טבעי בבלוטות יותרת הכליה. הורמון סינתטי זה ניתן במקרים שההורמון הטבעי אינו מיוצר במידה מספקת, אך לעתים ניתן dexamethasone כגורם אנטי-דלקתי לטיפול בדלקת פרקים, ובמפגעים שונים של הכליות והעיניים. למעשה בדיקת DST מודדת האם הפרשת ACTH מההיפופיזה יכולה להיות מדוכאת בתסמונת קושינג.
בדיקת DST משמשת גם לקבוע כיצד בלוטות יותרת הכליה מגיבות להורמון ACTH המיוצר בהיפופיזה, שתפקידו מרכזי ביצירת קורטיקו-סטרואידים. כאשר ACTH מיוצר יתר על המידה, הוא עלול לגרום לתסמונת קושינג. באדם בריא כאשר ההיפופיזה מייצרת פחות ACTH, בלוטות יותרת הכליה תייצרנה פחות קורטיזול. Dexamethasone אמור להפחית את רמת ACTH, מה שיפחית את רמת הקורטיזול. מבחן DST אמור לקבוע את דרגת הדיכוי של יצירת קורטיזול, על ידי קביעת רמת האחרון בדם. אם רמת קורטיזול בדם גבוהה לאחר נטילת מינון מוגדר של dexamethasone, יש בכך אינדיקציה למצב בלתי נורמאלי, כפי שמוצאים בתסמונת קושינג.
בדיקת DST מתבצעת גם לסייע באבחנה מבדלת בין תסמונת הכליה הפוליציסטית לבין גידולים המפרישים אנדרוגנים באופן אוטונומי.
דקסמתזון
התכשיר dexamethasone הוא סטרואיד סינתטי עם פעילות גלוקו-קורטיקואידית הגבוהה פי-25 מזו של קורטיזול, וגורם למשוב שלילי לבלוטות יותרת המוח, באופן המדכא בהן באנשים בריאים את הפרשת ACTH, אך באלה עם תסמונת Cushing הדיכוי על ידי דקסמתזון אינו שלם. באופן ספציפי דקסמתזון נקשר לקולטנים הגלוקו-קורטיקואידיים בחלק הקדמי של בלוטת יותרת המוח, הנמצאים מחוץ למחסום דם-מוח (BBB), וגורם למודולציה בוויסות הפרשת ACTH (על פי Cole וחב' ב-Psychoneuroendocrinology משנת 2000). מינון נמוך של דקסמתזון מדכא ייצור קורטיזול באנשים ללא פתולוגיה של ייצור הורמון זה. מינון גבוה של דקסמתזון מייצר משוב שלילי על תאי יותרת המוח המייצרים ACTH, אך לא על תאים אקטופיים המייצרים ACTH או אדנומה של האדרנל, תאים שפירים של קרצינואיד בריאות או בבלוטת הלבלב.
תסמונת Cushing נדירה יחסית ותוצאות חיוביות כזובות (false positive) יכולות להופיע במספר תרחישים אחרים. בדיקה DST הבסיסית מתבצעת overnight לנטילה חד פעמית פומית של 1 מיליגרם דקסמתזון בשעה 23:00, והיא מלווה על ידי מדידת קורטיזול בדם בין 08:00-09:00 שלמחרת, והיא מקובלת כבדיקת קו-ראשון בבירור של Cushing. בילדים, המינון של דקסמתזון הוא 0.3 מיליגרם/שטח פנים של מ2.
מספר סיבות יכולות לגרום לכשל של דקסמתזון לגרום לדיכוי של קורטיזול:
- אלכוהוליזם;
- נטילה לא נכונה של דקסמתזון;
- Obesity;
- אי ספיקת כליות;
- מצבי דיכאון חמורים שעלולים להביא לשינויים במקצב הצירקדיאני (circadian rhythm) וממילא בתנודות של הפרשת קורטיזול במלך היממה;
- מצבי עקה קשים או תרחישים זיהומיים חמורים, בהם לא מומלץ לבצע את הבדיקה;
- תסמונת העמידוּת לגלוקו-קורטיקואידים שהיא תסמונת משפחתית נדירה והמטופלים אינם Cushinoid;
- נבדקים הנוטלים תרופות מונעות פרכוסים ו-rifampicin הגורמות למטבוליזם מהיר של דקסמתזון ולגרום לתוצאה חיובית-כזובה דהיינו אי-דיכוי של יצירת קורטיזול. נשים המטופלות באסטרוגנים עלולות לא לדכא יצור קורטיזול בגלל רמה מוגברת של cortisol- binding globulin, ובמקרים אלה רצוי לעבור למינון של 2 מיליגרם דקסמתזון.
- מטופלים דיכאוניים, או כאלה המטופלים בדיאליזה צפויים לתת תוצאה חיובית-כזובה.
הפיזיולוגיה של ייצור קורטיזול
ההורמון ACTH המיוצר בהיפופיזה, מווסת את יצירת קורטיזול , הגלוקו-קורטיקואיד המיוצר באדרנל. באופן נורמאלי ההיפופיזה מקטינה או מדכאת את הפרשת ACTH, כאשר רמות קורטיזול בדם גבוהות, מה שמחזיר את רמת קורטיזול לערכיו הנורמאליים. דקסמתזון הוא גלוקו-קורטיקואיד סינתטי עוצמתי, שאינו מפריע למדידת רמת קורטיזול בפלזמה או בשתן (Pesonen וחב' ב-Psychoneuroendocrinology משנת 2014, ו-Savic וחב' ב-J Affect Disord משנת 2014). לכן משתמשים ב-DST לקבוע האם הייצור המוגבר של קורטיזול נובע ממחלת Cushing או שהוא שניוני לסיבות אחרות כמו לדוגמה עקה. בנוסף, DST עשוי להיות שימושי כדי להבדיל בין הסיבות השונות של תסמונת Cushing.
בגידולים מפרישי ACTH של בלוטת יותרת המוח, יצירת ACTH על ידי הגידול (ובהתאם רמות מוגברות של קורטיזול) יכולות להיות מופחתות באופן חלקי על ידי דקסמתזון. בתסמונת Cushing שניונית לעודף קורטיזול המיוצר על ידי גידולים באדרנל, רמות ACTH הן כבר מאוד נמוכות ואינן ניתנות לדיכוי על ידי דקסמתזון, לכן רמות קורטיזול אינן פוחתות לאחר הזרקת דקסמתזון.
ההיסטוריה של מבחני דקסמתזון
מבחני דקסמתזון שונים נוסו במהלך השנים לאחר ש-DST תואר לראשונה על ידי Grant Liddle מאוניברסיטת Vanderbilt בטנסי בשנת 1960. הטסט הקלאסי שתואר על ידי Liddle עשה שימוש בנטילה פומית של דקסמתזון לאחר יומיים של איסוף שתן. Liddle נתן 0.5 מיליגרם של דקסמתזון אחת ל-6 שעות משך 48 שעות, ולאחריו נתן 2 מיליגרם דקסמתזון אחת ל-6 שעות למשך 48 שעות נוספות.
בשנות ה-80 הופיעו מבחני דיכוי על ידי דקסמתזון שהיו מהירים יותר לביצוע. באחד המבחנים שהפכו פופולאריים דקסמתזון ניתן במינון של 1 מיליגרם בשעה 23:00 כאשר בשעה 08:00 מקץ 9 שעות, נקבעת רמת קורטיזול בפלזמה. בנבדק עם מחלת Cushing רמת קורטיזול אינה מדוכאת באופן נורמאלי עם מינון נמוך זה. מבחן קצר שעשוי להבדיל בין תסמונת Cushing שנגרמת עקב מפגע ביותרת המוח, לבין גורמים אחרים לתסמונת זו, משתמש במינון של 8 מיליגרם דקסמתזון הנלקח בשעה 23:00 ומדידת קורטיזול בשעה 08:00. בנבדקים עם תסמונת Cushing מסיבה של תפקוד בלוטת יותרת המוח, נמצא דיכוי של 50% או יותר כאשר בנבדקים עם סיבות אחרות לתסמונת Cushing, רמת קורטיזול בפלזמה לא תפחת גם במינון של 8 מיליגרם דקסמתזון.
בהמשך, השתמשו חוקרים אחדים בעירוי דקסמתזון לתוך הווריד למשך 4-7 שעות. לשיטה זו יש יתרון בכך שנדרשות רק 24 שעות להבדיל בין אנשים בריאים לבין אלה עם תסמונת Cushing. צורת מתן זו של דקסמתזון מסוגלת גם לסייע בקביעה האם מדובר בתסמונת הנגרמת מסיבה של יותרת המוח, האדרנל או מגורם שהוא אקטופי במקור. DST אינה מדויקת באופן אבסולוטי, אך מספקת אינדיקציות טובות. כללית, DST יצביע על תסמונת Cushing ב-85-90% מהמקרים, ויקבע באופן יעיל את הסיבה לתסמונת ב-75-90% מהמקרים.
בדיקת DST פותחה בעיקר לאבחון תסמונת Cushing, ומסמך ההנחיות המעודכן של החברה האנדוקרינית לבחון תסמונת זו (Nieman וחב' ב-J Clin Endocrinol Metab משנת 2008, המליץ על שימוש התחלתי בבדיקה בעלת דיוק אבחוני גבוה כגון רמת קורטיזול בשתן, רמת קורטיזול ברוק בשעת לילה מאוחרת, או מבחן overnight של DST במינון של 1 מיליגרם או מבחן 48 שעות של DST במינון 2 מיליגרם של dexamethasone .
ביצוע הבדיקה
לבדיקת DST שתי גרסאות: בדיקת המינון הנמוך ובדיקת המינון הגבוה של dexamethasone. שתי צורות הבדיקה יכולות להתבצע במהלך של overnight או במהלך של 3 ימים.
הבנת התוצאות: תוצאה בלתי נורמאלית של מבחן ה-low-dose, יכול להצביע על תסמונת Cushing שגורמת להפרשה מוגברת של קורטיזול. תסמונת זו יכולה להיגרם מגידול סרטני באדרנל, מגידול ביותרת המוח, או מכל גידול אחר המפריש ACTH. התוצאות של בדיקת high-dose עשויות לעזור לפענח את הסיבה לתסמונת Cushing. תוצאות של רמת קורטיזול גבוהה יכולות לנבוע ממספר סיבות אחרות: התקף-לב, אי ספיקת לב, דיאטה דלה או אנורקסיה נרבוזה, דיכאון, ספסיס, היפר-תירואידיזם, אלכוהוליזם.
ניתן להגדיר באופן כללי את תפקידו של DST בהערכת התפקוד של בלוטות האדרנל על ידי מדידת השינוי ברמת קורטיזול לאחר הזרקת dexamethasone.
אנשים בריאים ידכאו את ייצור קורטיזול כפי שהדבר נקבע במדידת רמת קורטיזול בפלזמה, וקביעת רמת המטבוליטים של קורטיזול בשתן כאשר הם מקבלים 2 מיליגרם (0.5 מיליגרם אחת ל-6 שעות) ביממה. בניסוי עם מינונים גבוהים של 2 מיליגרם דקסמתזון אחת ל-6 שעות, ניתן להבדיל בין דיכוי חלקי של קורטיזול במחלת יותרת המוח התלויה ב-ACTH, לבין גידולי אדרנל התלויים ב-ACTH או בהפרשת ACTH על ידי גידולים אקטופיים במקומות שונים בגוף שאינם מדוכאים על ידי דקסמתזון.
פיענוח תוצאות בדיקת DST
ההנחיות המקובלות במקרים של נבדקים עם תוצאות DST בלתי נורמאליות, הן לביצוע בדיקה שנייה או בחזרה על הבדיקה הראשונה, או במקרים אחדים לבצע בדיקת נסיוב בדגימה הנלקחת בחצות הלילה לרמת קורטיזול, או ביצוע בדיקת DEX-CRH שהיא בדיקה בה נמדדת השפעת דקסמתזון על CRH שהוא corticotrophin releasing hormone. נבדקים עם תוצאות בלתי נורמאליות במבחן DST, חייבים לעבור בירור לסיבות למחלת Cushing שלהם.
הערות: תוצאות תקינות במבחן DST שוללות במעט בוודאות תסמונת Cushing, בגין ספציפיות גבוהה של DST העומדת על 87%. לעומת זאת כשל בדיכוי יצירת קורטיזול במבחן DST אינו מוכיח בוודאות מלאה שאכן מדובר בתסמונת Cushing. תוצאות בלתי נורמאליות בטסט זה חייבות להיבחן על ידי מבדקים נוספים כמו רמת קורטיזול בשתן, מעקב אחר ה-diurnal rhythm של הנבדק, בדיקה כפולה של מתן דקסמתזון במינון נמוך וגבוה, ומדידה של רמות ACTH. ממצאי תוצאות בלתי ברורים צריכים להיבחן לדוגמה על ידי שלילת תרחישים כגון cyclical Cushing (על פי Perry ו-Grossman ב-Ann Clin Biochem משנת 1997).
סוגי בדיקות DST למיניהן
יש מספר סוגים של DST, כאשר מינון הדקסמתזון נמוך או גבוה, כל אחד משני המינונים יכול להינתן במתכונת של overnight או במתכונת סטנדרטית של 3 ימים הנחשבת נדירה. יש מספר שיטות שניתנות לשימוש בכל אחד משני המינונים כפי שיתוארו להלן:
High-dose overnight: לאחר מדידת רמת קורטיזול בבוקר הבדיקה נוטל הנבדק מינון של 8 מיליגרם דקסמתזון בשעה 23:00, ולמחרת בבוקר בשעה 08:00 נלקחת דגימת דם למדידת קורטיזול.
Standard low-dose (הנדירה): נעשה איסוף שתן משך 3 ימים למדידת רמת קורטיזול. ביום 2, הנבדק מקבל באופן פומי מינון נמוך של 0.5 מיליגרם דקסמתזון אחת ל-6 שעות למשך 48 שעות.
Standard high-dose: שתן נאסף משך 3 ימים למדידת רמת קורטיזול. ביום 2, הנבדק מקבל באופן פומי מינון גבוה של 2 מיליגרם דקסמתזון אחת ל-6 שעות למשך 48 שעות.
בדיקת Low Dose Overnight DST כבדיקת קו-ראשון להערכת תסמונת Cushing
בדיקת low-dose DST היא אחת מבדיקות הסריקה של קו-ראשון לתסמונת Cushing. החברה האנדוקרינית ממליצה על 4 בדיקות רגישות לאבחון והערכת תסמונת זו:
- רמת קורטיזול חופשי באיסוף שתן של 24 שעות;
- רמת קורטיזול ברוק בשעת חצות;
- בדיקת DST במהלך הלילה עד הבוקר;
- בדיקת standard 2-day DST.
אם יש חשד לתסמונת Cushing, יש לבצע לפחות 2 איסופי שתן של 24 שעות לקביעת רמת קורטיזול חופשי, ולפחות 2 קביעות של רמת קורטיזול ברוק, או ביצוע בדיקת DST אחת.
בדיקת DST במינון high dose של דקסמתזון
בנבדקים עם מחלת Cushing מוכחת, מינון גבוה יותר של דקסמתזון (בדרך כלל 8 מיליגרם) נדרש כדי לדכא את הפרשת ACTH, ולגרום להפחתה ברמת קורטיזול בנסיוב, בשתן וברוק. מבחן ה-low dose עשוי לעזור בתשובה לשאלה האם הגוף מייצר יותר מדי ACTH, וכאמור בבדיקת overnight low dose, רמת קורטיזול ב-08:00 רמת קורטיזול בפלזמה אמורה להיות פחותה מ-1.8 מיקרוגרם/ד"ל. רמת קורטיזול חופשי בשתן ביום השלישי של הבדיקה, אמורה להיות נמוכה מ-10 מיקרוגרם ליום. דיכוי יצירת קורטיזול נמצא בחולי Cushing, אך נעדר בחולי Cushing על רקע הפרשה אקטופית של ACTH, או על רקע אי-סדירויות של האדרנל.
בדיקת Dexamethasone suppression test- two-day high-dose
בדיקה זו של דקסמתזון במינון גבוה מתבצעת להבדיל בין תסמונת Cushing התלוי ב-ACTH על רקע של יותרת המוח, לבין תסמונת ממקור אקטופי, על ידי דיכוי של רמת ACTH ו-קורטיזול בנסיוב. הבדיקה אמורה להתחיל בבוקר של יום 1 ולהסתיים בבוקר של יום 3:
- דגימות פלזמה עבור מדידת רמות ACTH וקורטיזול נלקחות מיד לפני תחילת הבדיקה. דגימת דם הנלקחת במבחנת EDTA עבור בדיקת ACTH אמורה להיות מועברת במהירות למעבדה.
- טבליות דקסמתזון נלקחות פומית אחת ל-6 שעות למשך 48 שעות (סה"כ 16 מיליגרם).
- דגימת דם לצורך קביעת רמות ACTH וקורטיזול נלקחת 6 שעות לאחר צריכת דקסמתזון האחרונה.
- אין צורך במדידות ACTH, אלא אם כן קיימת אי-בהירות בתגובת הקורטיזול לטיפול בדקסמתזון.
הרגישות והספציפיות של בדיקת DST 2-day high-dose: מתן דקסמתזון במינון גבוה שימושית אם כי לא אמינה באופן מוחלט לאבחנה מבדילה של תסמונת Cushing כיוון שרגישותה והספציפיות שלה אינן גבוהות במיוחד. דיכוי קורטיזול על ידי דקסמתזון מוצאים ב-75% מאלה עם תסמונת Cushing, כמו גם ב-10-25% מאלה עם ACTH המיוצר אקטופית, וכן ב-0-6% של אלה עם גידולים באדרנל. מטופלים עם ACTH אקטופי בהם יש דיכוי קורטיזול על ידי דקסמתזון, הם אלה עם גידולים שפירים יחסית ורמות נמוכות יותר של ACTH וקורטיזול. את המטופלים הללו קשה מאוד להבדיל מחולי Cushing רגילים. בדיקת קורטיזול ב-09:00 לאחר 48 שעות נחשבת האמינה ביותר להבדיל בין מחלת Cushing לבין ACTH אקטופי. עם זאת הקריטריון של 50% דיכוי לאחר 48 שעות צריך להיות נבחן בזהירות, שכן במקרים רבים של Cushing יהיה דיכוי של 40% או 45%, או רק לאחר 72 שעות. במקרים מסובכים מוצע לחזור על הבדיקה שכן אין נבדקים עם גידול באדרנל בהם רמת הדיכוי חוזרת על עצמה, ויש מקרים של Cushing בהם ניתן למצוא שוני גדול בתוצאות הדיכוי באופן מחזורי.
בדיקת low-dose של 48 שעות
יום 1: נוטלים ב-09:00 דגימת דם למבחנה כימית כדם קרוש למדידת קורטיזול. הנבדק נוטל אז את טבלית הדקסמתזון הראשונה שלו (0.5 מיליגרם), ומקבל עוד 8 טבליות זהות, אותן הוא נוטל במדויק אחת ל-6 שעות למשך 48 שעות.
ביום 3, חוזר הנבדק למעבדה ב-09:00 לנטילת דגימת דם נוספת, 6 שעות לאחר נטילה אחרונה של דקסמתזון בשעה 03:00.
מבחן Standard 2-day dexamethasone suppression test
מתן פומי של 0.5 מיליגרם דקסמתזון אחת ל-6 שעות משך 48 שעות. יש למדוד את רמת קורטיזול ביום השלישי לבדיקה בשעה 09:00 בבוקר, 6 שעות לאחר מנת דקסמתזון האחרונה. פרוטוקולים אחרים מציעים נטילה פומית של 0.5 מיליגרם דקסמתזון כל 6 שעות החל בשעת הצהריים, זאת למשך 48 שעות ובדיקת רמת קורטיזול בשעה 8 בבוקר שעתיים לאחר הנטילה האחרונה של דקסמתזון.
מתן עירוי של דקסמתזון: רמת קורטיזול בנסיוב נמדדת בבסיס הבדיקה, מלווה על ידי עירויים מתמשכים של דקסמתזון במינון של 1 מיליגרם לשעה למשך 5-7 שעות.
תוצאה נורמאלית היא זו בה חלה ירידה ברמת קורטיזול בדם כתוצאה ממתן דקסמתזון במינון נמוך. תוצאות המצביעות על תסמונת Cushing הן אלו בהן אין שינוי ברמת קורטיזול במינון נמוך של דקסמתזון, אך יש הפחתה ברמת קורטיזול במינון גבוה של דקסמתזון. אם רמות קורטיזול אינן משתנות לאחר טיפול במינון נמוך או גבוה של דקסמתזון, יש לקחת בחשבון סיבות אחרות של תסמונת Cushing.
סיבות לתוצאות בלתי סדירות במבחן DST
סיבות לתסמונת Cushing התלויה ב-ACTH הן: מצב שיכול להופיע באלה עם תסמונת Cushing כתוצאה מעודף ACTH והידוע כ-Macronodular Adrenal Hyperplasia; תסמונת של ACTH אקטופי; גידולים בבלוטת הלבלב;Small cell lung cancer ; Non-small cell lung cancer (סרטני ריאה מייצרים ACTH); גידולים נוירואנדוקריניים הכוללים קרצינואידים בריאות, פיאוכרומוציטומה ו-medullary thyroid cancer.
סיבות לתסמונת Cushing שאינה תלויה ב-ACTH הן: יאטרוגניות;Adrenal adenoma/carcinoma ; תסמונת McCune-Albright; תסמונת Carney ו-primary pigmented nodular adrenal hyperplasia.
חומרים המשרים באופן בולט את האנזים CYP3A4 של מערכת הציטוכרום P450, מחישים את הפינוי של dexamethasone, ובכך עלולים לשבש את משמעות הבדיקה. לכן יש צורך להתייעץ לגבי משמעות ביצוע הבדיקה במטופלים הצורכים אלכוהול, rifampicin, phenobarbitone, phenytoin ו-carbamazepine. מטופלים בתרופות כגון cimetidine, diltiazem, fluoxetine, ritonavir, itraconazole,aprepitant/fos aprepitant המעכבות את CYP3A4 ולכן נגרם בהם פינוי כבדי מופחת של dexamethasone.
תוצאות שליליות-כזובות יכולות להופיע בתסמונתCushing בתרחישים הבאים: נבדקים עם תסמונת נפרוטית כתוצאה מהירידה ברמות אלבומין וב-cortisol-binding globulin; בנבדקים עם כשל של הכבד או הכליות.
| ACTH | קורטיזול | אינטרפרטציה |
|---|---|---|
| לא ניתן לגילוי או נמוך | אינו מדוכא על ידי מינונים נמוכים או גבוהים של דקסמתזון | סבירות של היפר-קורטיקוליזם ראשוני; תסמונת Cushing אך לא מחלת Cushing (כלומר היפר-קורטיקוליזם לא נוצר על ידי הפרשה מוגברת של ACTH). |
| מוגבר במאות פיקוגרם/מ"ל | אינו מדוכא על ידי מינונים נמוכים או גבוהים של דקסמתזון | סבירות לתסמונת ACTH אקטופי. אם אין גידול באדרנל, יש לבצע CT של החזה והבטן לשלול אפשרות של גידול אחר המפריש ACTH. |
| נורמאלי או מוגבר אך לא במאות פיקוגרם/מ"ל | אינו מדוכא במינון נמוך של דקסמתזון אך מדוכא במינון גבוה | יש לשקול מחלת Cushing כיוון שבלוטת יותרת המוח עדיין משמרת וויסות על ידי משוב-feedback.
יש לבצע MRI של בלוטת יותרת המוח. |
מבחן low-dose DEX-CRH
מחקר של Reimondo וחב' ב-Eur J Endocrinol משנת 2008 בחן את השאלה האם המבחן המשולב LDDST-CRH או low-dose DEX-CRH עשוי לסייע באסטרטגיה האבחונית של תסמונת Cushing. כל הנבדקים עברו את אותו פרוטוקול בדיקתי, כולל 1 מיליגרם DST, בדיקת איסוף שתן של 24 שעות למדידת קורטיזול חופשי (או UFC), ובדיקת רמת קורטיזול בחצות הלילה, מלווים על ידי LDDST-CRH. רמת דקסמתזון בפלזמה נמדדה 2 שעות לאחר נטילת המינון האחרון של דקסמתזון. הנבדקים אובחנו כסובלים מתסמונת Cushing כאשר לפחות 2 בדיקות סריקה שהוזכרו התקבלו חיוביות. במדגם זה, 16 נבדקים אובחנו עם תסמונת Cushing, וב-15 נבדקים נוספים נשללה האפשרות של תסמונת זו. גם אם לא משמעותיים מבחינה סטטיסטית, הרגישות וערך הניבוי השליל (npv) של מדידת קורטיזול 15 דקות לאחר מתן CRH, הייתה טובה יותר בהשוואה למדידות האחרות, אם כי הספציפיות של בדיקה זו הייתה נמוכה יותר. כל הנבדקים המסופקים, אובחנו בצורה נכונה על ידי מבחן LDDST-CRH. בכל הנבדקים בהם נעשתה טעות בהגדרת מצבם, רמת דקסמתזון בפלזמה נמצאה בתוך התחום הנורמאלי.
תסמונת Peudo-Cushing יכולה להתרחש כתוצאה מהתרחישים הבאים: דיכאון, דאגנות, הפרעה טורדנית-כפייתית (OCD), תלות באלכוהול, obesity יוצאת דופן, סוכרת בלתי מאוזנת. מצבים אלה יכולים לשפעל באופן בולט את הציר HPA ולגרום לעלייה פיזיולוגית ברמת קורטיזול, מה שעלול לגרום לתוצאות מוטעות של בדיקת DST ו/או להעלאה ברמות קורטיזול חופשי בשתן מה שיכול לרמז על תסמונת Cushing. על מנת להבדיל בין תסמונת Cushing אמיתית לבין פסבדו-Cushing ניתן לעשות שימוש במבחן -Standard 2-day low-dose DST מלווה על ידי CRH או corticotropin-releasing hormone. במבחן זה מתבצעת לקיחה פומית של 0.5 מיליגרם דקסמתזון אחת ל-6 שעות למשך 48 שעות, מלווה על ידי עירוי תוך-ורידי של CRH במינון 1 מיליגרם /ק"ג משקל המתחיל שעתיים לאחר המנה הפומית האחרונה של דקסמתון. מדידת רמת קורטיזול מתבצעת אחת ל-15 דקות לאחר סיום העירוי של CRH. נבדקים עם תסמונת Cushing אינם מדכאים את רמת קורטיזול, בעוד שאלה עם פסבדו-Cushing כן מדכאים את רמת קורטיזול. על פי החברה האנדוקרינית, מבחן אחרון זה שימושי בנבדקים עם תוצאות בלתי פסקניות של רמות קורטיזול באיסוף 24 שעות של שתן, ורמת דקסמתזון בדם צריכה להימדד בזמן עירוי CRH כדי לשלול תוצאה חיובית-כזובה (Nieman וחב' ב-J Clin Endocrinol Metab משנת 2008).
בדיקת DST במצבי דיכאון ופוסט-טראומה
בשנות ה-90 החלו מתפרסמים מחקרים מהם השתמע שבדיקת DST יכולה לסייע באבחון מצבים דיכאוניים ופוסט טראומטיים (Arana ב-JAMA משנת 1991, Parker וחב' ב-Horm Behav משנת 2003, Harvey ו-Black ב-Ann Clin Psych משנת 1996, ו-Esel וחב' ב- ב- Prog Neuropsychopharmacol Biol Psychiatry משנת 2004). יצוין שבאופן היסטורי DST שימש לאבחון של מצבי דיכאון, אך בשנת בסוף שנות ה-80 הוחלט שעקב מגבלות אחדות מבחן זה אינו ראוי לשמש לאבחון דיכאון (Nierenberg ו-Feisstein ב-JAMA משנת 1988).
האבחון של דיכאון מבוסס בשלמותו על תסמיני הנבדק ועל ההיסטוריה האישית שלו. רק מספר מוגבל של בדיקות מעבדה נוסו במרוצת השנים לסיוע באבחון של דיכאון, והסוכנות האמריקנית למדיניות שמירה על הבריאות (AHCPR) במסמך משנת 1993, קבעה ש-DST אינו יכול להיות מומלץ לשימוש שגרתי במסגרות של מרפאות פסיכיאטריות כיוון שאין לבדיקה זו דרגת ספציפיות מספקת, והוא בעל דרגת רגישות נמוכה בנבדקים עם דרגת דיכאון נמוכה. יחד עם זאת ה-AHCPR אישר באותו מסמך משנת 1993 ש-DST עשוי לשחק תפקיד בהבדלה בין דיכאון פסיכוטי לבין סכיזופרניה. מחקרים הראו שבמטופלים עם דיכאון פסיכוטי נכשל דיכוי קורטיזול לאחר אתגר של דקסמתזון, בעוד שבאלה עם תרחיש סכיזופרני הדיכוי קורטיזון כן מתרחש.
במאמר קונצנזוס של כוח המשימה על סמנים ביולוגיים של ה-World Federation of Societies of Biological Psychiatry או WFSBP, נקבע שהסמנים דלהלן יכולים לשמש כעזר באבחון דיכאון: הפחתה בקישור impiramine לטסיות-דם, הפחתה בביטוי של הקולטן ל-5-HIAA, הגברה בביטוי הקולטנים ל-IL-2 ו-IL-6 בנסיוב, ירידה ברמת הגורם הנוירוטרופי ממקור מוחי בנסיוב, היפוכולסטרולמיה, רמות נמוכות של חומצה פולית בדם, ודיכוי של מבחן DST. יחד עם זאת, אף לא אחד מסמנים אלה הוא ספציפי דיו לתרום לאבחון דיכאון בולט (Mossner וחב' ב-World J Biol Psychiatry משנת 2007).
בשנת 2008 פרסמו de Kloet וחב' ב-Psychoneuroendocrinology, את מחקרם על השפעת PTSD על הוויסות של הציר HPA. הם השוו את התגובה למבחן DEX-CRH בין 26 גברים בגיל 60 שנה ומעלה (veterans) עם PTSD לבין 23 גברים תואמי-גיל ששרתו אף הם במשימות קרביות דומות ונחשפו לאירועים טראומטיים אך ללא PTSD. כמו כן, נעשתה השוואה על ידי חוקרים אלה בין 13 מטופלים עם PTSD אך בנוסף גם עם דיכאון מג'ורי, לבין 13 מטופלים עם PTSD אך ללא דיכאון. לא נמצאו הבדלים משמעותיים בין מטופלים לקבוצת הביקורת בתגובה ל-DEX-CRH ביצירת ACTH או קורטיזול. מטופלים עם PTSD ובנוסף דיכאון מג'ורי הראו משמעותית יצירה פחותה של ACTH, בהשוואה לאלה עם PTSD ללא דיכאון (Sorenson וחב' ב-Hormones משנת 2014).
בניסוי pilot של Muhtz וחב' ב-J Psychiatr Res משנת 2008, נמסרו נתונים ראשוניים על המבדק המשולב DEX-CRH ב-14 מטופלים עם PTSD כרונית, בהשוואה ל-14 מתנדבים בריאים. משתתפי הניסוי נבדקו במבדק המשולב בין השעות 13:00-17:00, (לאחר שקיבלו 0.5 מיליגרם דקסמתזון בשעה 23:00, ו-CRH בשעה 15:00). רמות קורטיזול ו-ACTH בפלזמה כמו גם לחץ הדם נמדדו אחת ל-15 דקות, משעה 1445 עד שעה 17:00. לא נמצאו הבדלים משמעותיים ברמות ACTH וקורטיזול בפלזמה בין שתי קבוצות הנבדקים אך לחצי הדם הסיסטולי והדיאסטולי היו גבוהים יותר באלה עם PTSD. לדרגת החומרה של התסמינים הדיכאוניים לא הייתה השפעה. יחד עם זאת נמצא שבנבדקים שעברו טראומה בילדותם, רמות ACTH לאחר נטילת דקסתמזון היו גבוהות יותר באופן משמעותי. מסקנת הניסוי הייתה שבאנשים עם PTSD כרונית שעברו בילדותם אירועים מעיקים חמורים, ניתן למצוא השפעה על ויסות הציר HPA על פי Faravelli וחב' ב-Psychol Med משנת 2010. סקירה של Lacroix משנת 2015, אינה מזכירה דיכאון, מפגע אישיותי או תסמונת פוסט-טראומטית כאינדיקציות לבדיקת DST.
בשנת 2013 פרסמו Hori וחב' ב-J Affect Disord, שיש עדויות לכך שדיכאון קשור לשפעול יתר של הציר HPA או hypothalamic-pituitary-adrenal, אם כי ממצאים אלה מעט שנויים במחלוקת. לעומת זאת, מצבים פסיכיאטריים אחדים, כולל דיכאון בלתי אופייני (atypical depression) כרוכים במצב של רמת קורטיזול נמוכה. סדרת מחקרים אחרת הדגימה שאישיות האדם קשורה לשינויים בציר HPA. לכן הועלתה ההשערה שתסמינים פתולוגיים הקשורים לדיכאון, יכולים להיות קשורים לפעילות מוגדרת של קורטיזול. חוקרים אלה בחנו את יחסי הגומלין של המזג ( temperament) והאופי של נבדקים בדיכאון עם פעילות קורטיזול במבדק המשולב DEX-CRH. סך של 87 מטופלים עם מפגע דיכאוני מג'ורי בדרגה DSM-IV נבדקו במרפאות-חוץ פסיכיאטריות, המצב האישיותי שלהם נקבע על ידי CIT או temperament & character inventory, ופעילות הציר HPA נמדדה על ידי המבחן המשולב DEX-CRH. ממצאי ניסוי היו מבוססים על תגובות קורטיזול שלהם במבחן המשולב האמור:
- אלה מהנבדקים עם תגובת קורטיזול מוגברת;
- אלה מהנבדקים שבמבחן המשולב תגובת קורטיזול הייתה ירודה.
ניתוח התוצאות המותאם לגיל, מגדר, חומרת התסמינים, גילה שבקבוצת אלה עם תגובת קורטיזול מוגברת, דרגת שיתוף הפעולה (cooperativeness) הייתה גדולה משמעותית מאשר באלה עם תגובת קורטיזול ירודה (p=0.002). בעלי המחקר מסיקים שתת-סוגי הדיכאון יכולים להיות מושפעים מרמות פעילות שונות של קורטיזול. מחקרים נוירואנדוקריניים דווחו על שינויים משמעותיים בוויסות של הציר היפותלמוס-היפופיזה-אדרנל (HPA) במטופלים עם PTSD או post-traumatic stress disorder. בהתאם לתגובה לדקסמתזון, הוצעה מעורבות של פעילות-יתר של ההיפותלמוס ועיכוב על ידי משוב של גלוקו-קורטיקואיד בתרחיש זה. יתרה מכך, מבחן DEX-CRH נמצא רגיש יותר לאשש דיס-רגולציה של הציר HPA בדיכאון מג'ורי, ולכן יכול לספק כלי לבחינת הוויסות של ציר זה ב-PTSD.
הוראות לביצוע הבדיקה
אם כי בדרך כלל אין חובה להיות בצום לפני הבדיקה, יש הממליצים לא לאכול או לשתות מזמן נטילת דקסמתזון בשעה 23:00 עד למועד נטילת דם לבדיקת רמת קורטיזול ב-08:00 שלמחרת. יש מאוד להקפיד שנטילת הדם בבוקר לצורך מדידת רמת קורטיזול תתבצע במדויק שכן לאחר השעה 09:00 רמת קורטיזול בדם מתחילה לרדת פיזיולוגית, מה שעלול לתת תוצאה חיובית-כזובה. יש מספר תרופות שיש להימנע מלקיחתן בגלל השפעה אפשרית על תוצאות הבדיקה. בין התרופות הללו ניתן למנות אסטרוגנים בצורת גלולות למניעת הריון או הורמונים הנלקחים על ידי נשים בגיל המעבר (HRT) אותם יש להפסיק ליטול 6 שבועות לפני בדיקת DST, כיוון שאסטרוגנים משרים יצירת cortisol binding protein, מה שמביא לתשובה מוגברת כזובה של רמת קורטיזול בנסיוב. כמו כן יש להימנע לפני הבדיקה מצריכת תרופות או תכשירים המכילים סטרואידים, שכן אלה עלולים להשפיע על הציר HPA או להגיב עם בדיקת רמת קורטיזול.
תרופות נוספות שיש להימנע במידת האפשר מצריכתן הם אספירין, מורפין, מתדון, ליתיום, מעכבי monoamine oxidase או MAOI, תכשירים משתנים דוגמת spironolactone, אנטיביוטיקה דוגמת טטרציקלינים, תכשירים למניעת פירכוסים כ-phenytoin, קורטיקו- סטרואידים דוגמת הידרוקורטיזון או פרדניזון כולל אלה הנלקחים באופן טופיקלי כמשחות-עור, ובּרבּיטורטים. מינרלוקורטיקואידים דוגמת אלדוסטרון, דאוקסי-קורטיקוסטרון ו-fludrocortisone אינם משפיעים על הבדיקה.
חולי סוכרת חייבים להקפיד על רמת גלוקוזה בדמם לפחות 3 שבועות לפני ביצוע הבדיקה. רמות גלוקוזה צריכות להיות מנוטרות 3-4 פעמים ביום במהלך הבדיקה, והתאמות במינון אינסולין או כל תכשיר רלוונטי אחר חייבות להיות מותאמות בהקפדה, כל זאת כיוון שרמות הסוכר בדם עלולות לעלות במהלך הבדיקה. בדיקת DST אינה מומלצת לביצוע במטופלים עם כיב פפטי פעיל.
לצורך מדידת רמת קורטיזול בנסיוב, יש ליטול את דגימת הדם במבחנה כימית (פקק צהוב או אדום) או מבחנת ג'ל, ולאחר הפרדת הנסיוב בסרכוז יש לאחסן את המבנה במקרר בטמפרטורה של 2-4 מעלות. יש לפסול דגימות מאוד המוליטיות. לצורך מדידת קורטיזול חופשי באיסוף שתן של 24 שעות שלפני נטילת דקסמתזון, יש להתחיל את האיסוף בבוקר תוך הרחקת דגימת השתן הראשונה, ולהתמיד באיסוף 24 כולל דגימת הבוקר הראשונה של היום שלמחרת. את השתן יש לאסוף במיכל פלסטי המכיל 1 גרם חומצה בורית לליטר שתן. לאחר האיסוף, פרט למדידת קורטיזול יש למדוד גם את רמת קראטינין בשתן. במהלך האיסוף ועד העברת השתן למעבדה יש לשמור את דגימת השתן בקירור. על פי Nieman וחב' ב-J Clin Endocrinol Metab משנת 2008, כיוון שמדידת קורטיזול בנסיוב היא בעלת דיוק אבחוני גדול יותר, איסוף שתן ל-24 שעות אינו מנדטורי לצורך הערכת רמת הקורטיזול לפני ואחרי נטילת דקסמתזון.
ראו גם
- חזרה לדף מדריך בדיקות מעבדה
- בדיקות מעבדה - אבחון מחלות ומפגעים מטבוליים-גנטיים
- בדיקות מעבדה - תפקוד בלוטת יותרת המוח
המידע שבדף זה נכתב על ידי פרופ' בן-עמי סלע, המכון לכימיה פתולוגית, מרכז רפואי שיבא, תל-שומר;
החוג לגנטיקה מולקולארית וביוכימיה, פקולטה לרפואה, אוניברסיטת תל-אביב (יוצר הערך)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק