הבדלים בין גרסאות בדף "בדיקת תהודה מגנטית של השדיים - Breast magnetic resonance imaging"
| שורה 26: | שורה 26: | ||
[[קובץ:Mri2.png|ממוזער|מרכז|400 פיקסלים|תמונה מס' 2א: אישה עם גוש נמוש בשד שמאל. בממוגרפיה מודגמת רקמת שד סמיכה ולא ניתן לאתר בתוכה את הגידול. בנוסף, מודגמת בממוגרפיה בלוטת לימפה מוגדלת בבית השחי(חץ).]] | [[קובץ:Mri2.png|ממוזער|מרכז|400 פיקסלים|תמונה מס' 2א: אישה עם גוש נמוש בשד שמאל. בממוגרפיה מודגמת רקמת שד סמיכה ולא ניתן לאתר בתוכה את הגידול. בנוסף, מודגמת בממוגרפיה בלוטת לימפה מוגדלת בבית השחי(חץ).]] | ||
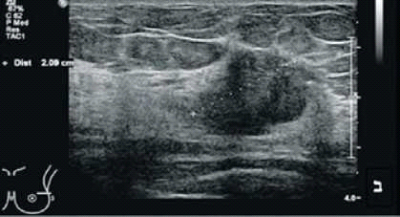
| − | [[קובץ:Mri3.png|ממוזער|מרכז|400 פיקסלים|תמונה מס. | + | [[קובץ:Mri4.png|ממוזער|מרכז|400 פיקסלים|תמונה מס. 2ב: בבדיקת האולטרםאונד מודגם בבירור גוש חשוד בשד שמאל חיצוני עליון שלא נראה בממוגרפיה. הגוש בגודל כ-2 ם״מ. בביופסיה מונחית אולטרסאונד אובחן כי הגוש סרטני. היות שהגוש לא נראה בממוגרפיה, בוצע MRI להערכת היקף המחלה טרם ניתוח.]] |
| + | |||
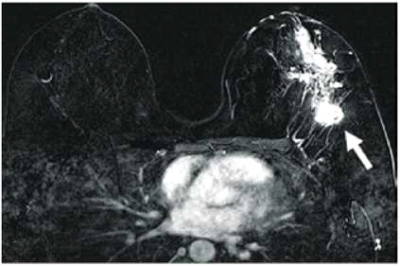
| + | [[קובץ:Mri3.png|ממוזער|מרכז|400 פיקסלים|תמונה מס. 2ג: בבדיקת MRI מודגם הגוש הידוע מבדיקת האולטרםאונד (חץ) אך בנוסף מודגמת מחלה מפושטת באותו השד שלא נראתה בממוגרפיה או באולטרםאונד.]] | ||
גרסה מ־10:56, 27 בינואר 2015
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| בדיקת תהודה מגנטית של השדיים | ||
|---|---|---|
| Breast magnetic resonance imaging | ||
| יוצר הערך | ד"ר תמר סלע | |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – דימות תהודה מגנטית , סרטן השד
בעשור האחרון החלה בדיקת MRI לתפוס מקום מרכזי בבדיקות ההדמיה השונות הנערכות לשדיים במטרה לגלות גושים או ממצאים חשודים בשד. בדיקה זו נחשבת לבדיקה הרגישה מכולן להדגמת מרטן שד הן בגילוי המחלה, והן בהערכת היקפה לאחר האבחון. לפניכם סקירה קצרה המתייחמת למהות הבדיקה, יתרונות מול חסרונות, התוויות השימוש בה, למי מתאימה בדיקה זו ולמי היא אינה מתאימה בשל מגבלות שונות.
בדיקת MRI שדיים
בדיקה זו, המתבצעת באמצעות תהודה מגנטית, אינה כרוכה בשימוש בקרני רנטגן. העיקרון העומד מאחורי טכנולוגיה זו, מבוסם על הכנסת הנבדק/ת לסביבה מגנטית רבת עוצמה שמשפיעה על כיוון סיבוב אטומי המימן שבגופנו, מבלי לגרום לנזק כלשהו. בסדרה של מניפולציות לשדה מגנטי זה, ניתן לפרוע את כיוון סיבוב האטומים, ועל ידי כך לקבל סיגנלים שונים מאיברים ומרכיבים שונים של הגוף, המתורגמים לתמונה הניתנת לפיענוח על ידי רופאים המומחים בכך[1]. זוהי בדיקה מורכבת למדי שזיכתה את ממציאיה בשלושה פרסי נובל, אשר חולקו להם בשלבים שונים של המצאת טכנולוגיה זו במהלך 70 השנים האחרונות.
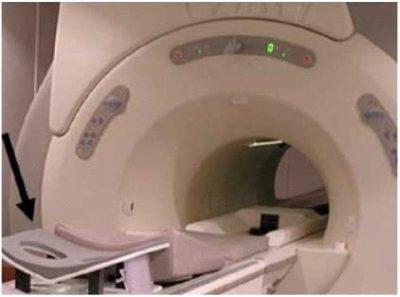
בדיקת MRI של השדיים מבוצעת כאשר הנבדקת שוכבת על בטנה, והשדיים מונחים בתוך מתקן מיוחד הקולט את הסיגנל ומתרגמו לתמונה (תמונה מספר 1). הנבדקת נכנסת לתוך צינור פתוח משני קצותיו שבתוכו מופעל השדה המגנטי. במהלך הבדיקה מוזרק חומר ניגודי מבוסס גדוליניום לווריד הנבדקת (תמונה מספר 2), שאינו ממוכן ולרוב אינו גורם לתופעות לוואי. אורך הבדיקה נע בין 30-20 דקות.
בדיקת MRI שדיים מדגימה סרטן שד באופן שונה מבדיקות שד אחרות כגון ממוגרפיה או בדיקת אולטרסאונד - בדיקות אלו מתייחמות בעיקר לשינויים מבניים אנטומיים בשד, הנגרמים עקב נוכחות גוש או כל תהליך חשוד אחר. בבדיקת MRI, בנוסף לשינויים מבניים, ניתן לראות גם שינויים בכלי הדם כתוצאה מהגידול. תאים סרטניים מפרישים חומרים שגורמים לכלי דם קטנים (חדשים) לצמוח מביבו - באופן זה "דואג" הגידול הסרטני לאספקת דם וכך הוא ממשיך לגדול (תהליך המכונה אנגיוגנזה). בעזרת הזרקה של חומר ניגוד למחזור הדם וביצוע בדיקה מתוזמנת לשלבים שונים לאחר הזרקת חומר הניגוד, ניתן לאתר בבדיקת MRI-n כלי דם ייחודיים המאפיינים גידולים סרטניים.
הבדיקה הדגישה מכולן
בדיקת MRI מאפשרת כאמור זווית הסתכלות שונה מבדיקות ההדמיה האחרות, בשל יכולתה לאתר כלי דם סרטניים בשד. מתברר שרמת הרגישות של בדיקת זו גבוהה בהרבה מהממוגרפיה והאולטרסאונד באיתור גידולים סרטניים בשד. במחקרים שהשוו את שלושת אמצעי הדימות שהוזכרו לעיל בקרב נשים הנמצאות בסיכון גבוה לפתח סרטן שד, הדגימה בדיקת ה-MRI רגישות הגבוהה מ-90%, בהשוואה לבדיקת הממוגרפיה והאולטרםאונד שרגישותן נעה בין 60%-30%, כל אחת בנפרד [2] , [3].
בדיקת MRI מאבחנת מוקדי מחלה נוספים, בקרב למעלn מ-15% מהנשים שחלו בסרטן חשד ואובחנו באמצעות בדיקת ממוגרפיח או בדיקת אולטרםאונד - ולפיכך היא מגדירn את היקף nמחלn בצורn מדויקת יותר בnשוואn לממוגרפיה ולאולטרםאונד בכ-15% מnמקרים. בעקבות nממצאים שנראים בבדיקת MRI-n, תוכנית הטיפול משתנה אצל כ-10% מהנשים [4] (תמונה מם.2א-ג).
לאור nאמור לעיל, נראה כי בדיקת MRI של nשדיים היא nבדיקn חמושלמת לאבחון ואפיון סרטן שד, בשל רגישותn nגבוnn מחד והעדר הקרינה מאידך. אולם לבדיקת דימות זו מספר מגבלות, המונעות מחרופאים nמטפלים לnשתמש בח כקו ראשון לאבחון ואפיון סרטן שד. רגישותn nגבוnn של בדיקת MRI-n - היא יתרונה הגדול ומאידך גם nמגבלn nגדולn ביותר שלה. nבדיקn כל כך רגישה, שבנוסף לסרטן, מצבים פיזיולוגיים שכיחים או גושים שפירים מסוגים שונים, יכולים לחראות כממצא חשוד כסרטן(False Positive Result). למשל, אצל נבדקת פרח מנופאוזלית, אפילו רקמת שד רגילn עלולn לחראות חשודה (nרקמn נצבעת במהלך הבדיקה), אם nבדיקn מבוצעת בשלב חמחזור חחודשי שאינו מתאים לביצוע בדיקn זו(בשל שינויים הורמונליים חמתרחשים בשד באופן טבעי בזמן המחזור חחודשי). חומר הניגוד שמוזרק לנבדקת לפני ביצוע הבדיקה עלול לצבוע גם שינויים פיברוציםטיים בשד או גושים שפירים כגון פיברואדנומות - הללו עלולים להראות כממצאים חשודים גם אם אינם כאלה. בעבודות שונות, שתוארו בספרות המקצועית, בדקו כמה מהממצאים החשודים שנראו אך ורק בבדיקת - MRI ונדגמו בביופסיה מונחית, MRI אכן היו בסופו של דבר סרטן. התברר שכשליש בלבד מהממצאים שנראו חשודים בבדיקה היו סרטניים [7-5], כלומר, כ-70% מהממצאים שנראו חשודים בבדיקת MRI-n התבררו בסופו של דבר כשפירים. פירוש הדבר, שאם בדיקת MRI-n תשמש כבדיקת סקר לגילוי מוקדם אצל כלל הנשים, מירב הםיכויים שנגרום יותר נזק מאשר תועלת, כיוון שנמצא יותר ממצאים שפירים מאשר סרטניים. שימוש נרחב מדי בבדיקת MRI-n שדיים יביא ל׳יאזעקות שווא" מרובות שעלולות לגרום לנשים עם ממצאים שפירים לחרדח מיותרת וכן לביצוע בדיקות וביופםיות שאינן נחוצות.
נשים בסיבון גבוה nמצב שונה אצל אישn הנמצאת בסיכון גבוח במיוחד לחלות בסרטן שד: במקרn כזה nתועלת עולn על ה0יכון שכן nמטרn העומדת לנגד עינינו היא גילוי nמחלn בשלב מוקדם ומתן טיפול שיביא לריפוי מוחלט של האישה, גם אם ה׳׳מחיר" גבוה מעט וכרוך בחרדה ובדיקות ביופסיה שרובן מיותרות. מקובל היום לחוםיף בדיקת MRI שדיים כבדיקת סקר נוספת על הממוגרפיה, לנשים שלהן סיכון nגבוn מ-20% לחלות בסרטן השד על פי מודלים גנטיים שונים [8]. התוויה זו כלולה בסל הבריאות. יחד עם זאת, ולמרות יתרונותיה של הבדיקה ישנם גורמים המגבילים את השימוש בה כמו למשל העלות הגבוהה הכרוכה בה וזמינותה המוגבלת. כמו כן, בשל השדה המגנטי nגבוn nמשמש לבדיקת MRI-n, לא ניתן לבצעn במקרים בnם ישנם רסיסי מתכת בגוף הנבדקת. הבדיקה מוגבלת גם עבור חלק מהנשים אצלן הושתל קוצב לב. לעומת זאת, שתלים אורתופדיים שכיחים או סיכות ניתוחיות לרוב אינם מפריעים לביצוע הבדיקה. בשל הצורך בשימוש בחומר ניגוד תוך-ורידי, לא ניתן לבצע את הבדיקה אצל מטופלת הסובלת מאי-םפיקת כליות. אם הנבדקת סובלת מפחד ממקומות סגורים (קלאוסטרופוביה) ניתן לבצע את הבדיקה בהרדמה כללית קצרת מועד.
ההתוויות המקובלות לשימוש MR1-2 /!ודיים בדיקת MRI-n משמשת בהתוויות קליניות מגוונות, כמפורט להלן: בדיקות 0קר לגילוי מוקדם של 0רטן שד בקרב נשים הנמצאות בסיכון מוגבר בדיקה זו מתבצעת בקרב נשים שלהן סיכון הגבוה מ-20% לחלות בסרטן שד במהלך חייהן על פי מודלים גנטיים שונים. המודלים הללו מתבססים על הרקע המשפחתי משני צדדיו וכן גורמי סיכון נוספים. נשים נשאיות של מוטציה גנטית המגבירה את הסיכון לחלות בסרטן שד (כגון נשאיות הגן BRCA) נכללות אף הן בקבוצת הנשים הנמצאות בסיכון לחלות בסרטן השד. במקרים אלו ההמלצה היא לבצע בדיקת MRI שדיים אחת לשנה כתוספת לבדיקות השגרתיות (ממוגרפיה ו/או אולטרםאונד) ולא במקומן. בשלב זה אין המלצה לשימוש MRIo שדיים כבדיקת סקר לגילוי מוקדם בקרב נשים הנמצאות בסיכון קטן(פחות מ-20%), ובכלל זה נשים הנמצאות בסיכון רגיל באוכלוסייה הכללית. בדיקת 0קר לגילוי מוקדם לנשים שעברו הקרנות לבית החזה בעברן בשל מחלת הודגיקין התווית זו מיועדת בעיקר לנשים שטופלו בקרינה לפני גיל 30. נשים אלו נמצאות בסיכון מוגבר לפתח סרטן שד החל משמונה שנים מתום הטיפולים. לנשים אלו מומלץ לבצע MRI שדיים אחת לשנה, כתוספת לבדיקות השגרה (ממוגרפיה ו/או אולטרםאונד) החל משמונה שנים מגמר הטיפול, החל מגיל 25.
הערכה טרום ניתוחית של היקף המחלה אצל אישה שאובחנה לראשונה כחולה בסרטן השד - התוויה זו נכונה בעיקר לגבי נשים עם סרטן שד מסוג לובולרי שנוטה להיות רב מוקדי, או בנשים שלהן שד צפוף - כשהגידול ממנו הן סובלות לא נראה בבדיקת ממוגרפיה. חיפוש גידול ראשוני אצל חולת סרטן שד גרורתי מוכח בבלוטת לימפה בבית השחי או במקום אחר, אך ללא ממצא בממוגרפיה ו/או אולטרםאונד. במקרים אלו לבדיקת ^MRI רגישות גבוהה במיוחד לזיהוי הסרטן הראשוני בשד. הערכת התגובה לטיפול נאו-אדגיובנטי בדיקת ^MRI הוכחה כרגישה מבין בדיקות ההדמיה להדגמת תגובה לטיפול כימותרפי הניתן לפני ניתוח שד, ולהערכת שארית המחלה לאחריו. ניתוח משמר שד - הבדיקה בתהודה מגנטית יעילה גם בהערכת היקף שארית המחלה אצל אישה שעברה ניתוח משמר שד עם שוליים מעורבים. חשד להישנות - בשל מאפייני שיטת ^MRI, לצורת הדמיה זו יכולת טובה להבדיל בין צלקת ניתוחית להישנות של גידול בתוך צלקת, במקרים בהם קיים חשד להישנות, כאשר תוצאות הממוגרפיה והאולטרםאונד אינם חד משמעיים. הערכת ממצא לא ברור בממוגרפיה ואולטרסאונד - כאשר ישנו ספק או חשד לקיום ממצא כלשהו בבדיקת הממוגרפיה או בבדיקת האולטרםאונד, בדיקת ^MRI יכולה להבהיר אם יש ממצא כלשהו או לא, ולסייע בכך לבחור בין מעקב בלבד או ביצוע בדיקת ביופסיה להמשך הבירור. הערכת חשד לקרע במשתל סיליקון(בשל שיחזור שד או ניתוח קוסמטי) בשד - לבדיקת ^MRI הרגישות הגבוהה ביותר מבין כל בדיקות ההדמיה להערכת המבנה של משתל סיליקון או שתל אחר בשדיים. ניתן להבחין בין קרע תוך קופםיתי של משתל לבין קרע מלא עם דליפת סיליקון לשד או לבלוטות בית השחי. בדיקה זו היא היחידה מבין בדיקות ^MRI של השדיים, שאיננה מצריכה הזרקת חומר ניגוד תוך-ורידי. חשוב לדעת שישנם סוגים מסוימים של משתל׳ מותחן שבגינם אין לבצע בדיקת MRI בשל המרכיב המתכתי במותחנים. בדרך כלל, אלו משתלים זמניים שאינם קבועים, ולפיכך יש צורך לברר עם הכירורג הפלסטי מהו סוג המשתל שהושתל באישה, טרם ביצוע בדיקת MRI. מה קודה כאשד מוצאים ממצא חשוד בבדיקת MRI? כאמור, מרבית הממצאים החשודים שיודגמו בבדיקת MRI של השדיים יוכחו בסופו של דבר כממצאים שפירים ולא סרטניים. עם זאת, הרבה פעמים קשה להבדיל על סמך התמונות בלבד בין ממצא ממאיר לממצא שפיר. בשל כך, כאשר מתגלה ממצא חשוד בבדיקת MRI, לעתים קרובות יש צורך בביצוע בדיקת ביופסיה על מנת להגדיר את טיבו. ביופסיות אלו צריכות להיות מדויקות ומכוונות מטרה. ניתן לבצע את הביופסיה בהכוונת MRI, אך פרוצדורה זו פחות נוחה למטופלת, זמינותה מוגבלת ועלותה גבוהה למדי. על כן, בשלב ראשון לאחר זיהוי ממצא חשוד בבדיקת MRI, יש לזמן את הנבדקת חזרה לבדיקת ממוגרפיה 1-US שדיים - בדיקות ממוקדות לאזור החשוד. הסיכוי למצוא את מוקד הממצא שנראה בבדיקת MRI-n׳ בבדיקה חוזרת של אולטרםאונד ממוקד נע בין 70%-50% כתלות בסוג הממצא MRIo, גם במקרים בהם בוצעה בדיקת אולטרםאונד זמן קצר קודם לכן שלא הדגימה ממצא חשוד כלשהו [9]. אם הממצא החשוד תואם גם בבדיקת אולטרםאונד, ניתן לבצע ביופסיה מונחית אולטרםאונד להערכת טיבו. ביופסיות אלו נוחות יותר עבור המטופלת, הן זמינות וזולות יחסית ועל כן עדיפות על פני ביופסיה בהכוונת MRI. קיימת חשיבות רבה לתאום בין בדיקת MRI-n לבדיקת האולטרםאונד על מנת לוודא שnביופםיn אכן דוגמת את הממצא שהיה חשוד בבדיקת MRI-n. אולם, היות שבדיקת MRI-n רגישn יותר מממוגרפיה או אולטרםאונד, 50%-30% מnממצאים חחשודים יודגמו רק בבדיקת MRI. לממצאים אלו נבצע ביופםיח מונחית MRI.
0יכום בדיקת MRI שדיים היא nבדיקn nרגישn ביותר מבין בדיקות ההדמיה לשד. עובדה זו מnווn את יתרונn nעיקרי של הבדיקה, כמו גם את חחיםרון הגדול ביותר שלה. עם זאת, בשימוש מושכל ועל פי ההנחיות, בדיקת MRI שדיים יכולה לסייע באיתור מוקדם ומדויק של סרטן השד בקרב נשים הנמצאות סיכון גבוה וכן בהבהרת מצבים קליניים מגוונים כפי שתוארו. חשוב לזכור כי בדיקה זו היא בדיקה אחת מבין מכלול בדיקות ההדמיה לשדיים ויש להשתמש בה בזהירות תוך התאמתה למטופלת ולמצבה הקליני, בהתאם להמלצת הרופא המטפל או רדיולוג השד.
4. Brasic N, Wisner DJ, Joe BN. Breast MR imaging for extent of disease assessment in patients with newly diagnosed breast cancer. Magn Reson Imaging Clin N Am. 2013 Aug;21(3):519-32.
5. Liberman L, Mason G, Morris EA, Dershaw DD. Does size matter? Positive predictive value of MRI-detected breast lesions as a function of lesion size. AJR Am J Roentgenol. 2006.186:426-430.
6. Viehweg P, Bernerth T, Kiechle M. et al. MR-guided intervention in women with a family history of breast cancer. Eur J Radiol. 2006;57:81-89.
7. Fischer U, Kopka L, Grabbe E. Magnetic resonance guided localization and biopsy of suspicious breast lesions. Top Magn Reson Imaging. 1998;9:44-59. 8. Lee CH, Dershaw DD, Kopans D, et al. Breast cancer screening with imaging: recommendations from the Society of Breast Imaging and the ACR on the use of mammography, breast MRI, breast ultrasound, and other technologies for the detection of clinically occult breast cancer. J Am Coll Radiol 2010;7:18-27. 9. Candelaria R, Fornage BD. Second-look US examination of MR-detected breast lesions. J Clin Ultrasound. 2011 Mar-Apr;39(3):115-21
תהודה מגנטית(MRI) של השדיים: יתרונות, חסרונות, מגבלות והתוויות
המידע שבדף זה נכתב על ידי ד"ר תמר סלע - מנהלת המרכז לאבחון מחלות שד ע"ש מרלין גרינבאום, בית החולים האוניברסיטאי הדסה עין כרם, ירושלים
- ↑ Poustchi-Amin M et al. Principles and applications of echo-planar imaging: a review for the general radiologist. Radiographics. 2001 May-Jun;21(3):767-79.
- ↑ Lehman CD, Isaacs C, Schnall MD et al. Cancer yield of mammography MR, and US in high-risk women: prospective multi-institution breast cancer screening study. Radiology. 2007244(2):381-8.
- ↑ Sardanelli F, Podo F, D'Agnolo G et al. Multicenter comparative multimodality surveillance of women at genetic-familial high risk for breast cancer (HIBCRIT study): interim results. Radiology. 2007 242(3):698-715.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק