הבדלים בין גרסאות בדף "טיפול מונע לפני חשיפה למניעת הדבקות בנגיף הכשל החיסוני - Pre-exposure prophylaxis to prevent HIV infection"
| שורה 39: | שורה 39: | ||
===מחקר ה-PROUD=== | ===מחקר ה-PROUD=== | ||
| − | שני מחקרים חשובים בתחום מניעת הדבקות בקרב גברים המקיימים יחסי מין עם גברים נמצאים כרגע בעשייה, ואמורים להסתיים באפריל 2016. ממצאים ראשוניים שלהם פורסמו בכנס ה-CROI בפברואר 2015. | + | שני מחקרים חשובים בתחום מניעת הדבקות בקרב גברים המקיימים יחסי מין עם גברים נמצאים כרגע בעשייה, ואמורים להסתיים באפריל 2016. ממצאים ראשוניים שלהם פורסמו בכנס ה-CROI {{כ}} (Conference on Retroviruses and Opportunistic Infections) בפברואר 2015. |
הראשון, מחקר ה-PROUD, נועד לבדוק יעילות הטיפול המונע במחקר תווית פתוחה (Open label). סוג מחקר זה מאפשר לדמות בצורה טובה יותר את המצב שייווצר כאשר התרופה תהיה משווקת באופן רגיל. המחקר בוצע בקרב גברים המקיימים יחסי מין עם גברים - קבוצה אחת החלה לקבל טיפול מונע ב-Truvada מיד עם הגיוס ולקבוצה השנייה הוסבר כי יתחילו לקבל טיפול בתוך שנה מהגיוס. | הראשון, מחקר ה-PROUD, נועד לבדוק יעילות הטיפול המונע במחקר תווית פתוחה (Open label). סוג מחקר זה מאפשר לדמות בצורה טובה יותר את המצב שייווצר כאשר התרופה תהיה משווקת באופן רגיל. המחקר בוצע בקרב גברים המקיימים יחסי מין עם גברים - קבוצה אחת החלה לקבל טיפול מונע ב-Truvada מיד עם הגיוס ולקבוצה השנייה הוסבר כי יתחילו לקבל טיפול בתוך שנה מהגיוס. | ||
גרסה מ־15:42, 19 באוקטובר 2015
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| טיפול מונע לפני חשיפה למניעת הדבקות בנגיף הכשל החיסוני | ||
|---|---|---|
| Pre-exposure prophylaxis to prevent HIV infection | ||
| יוצר הערך | ד"ר גל וגנר קולסקו | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – HIV - נגיף הכשל החיסוני האנושי
טיפול מונע לפני חשיפה (PrEP, Pre Exposure Prophylaxis) הוא אסטרטגיה טיפולית להפחתת התפשטות HIV (Human Immunodeficiency Virus - נגיף הכשל החיסוני) אשר הולכת וצוברת תאוצה בשנים האחרונות כחלק בלתי נפרד ממכלול פעולות שונות המכוונות לאותה מטרה (חינוך למין מוגן ושימוש בקונדום, טיפול תרופתי לנשאים להורדת העומס הנגיפי, ברית מילה, חינוך לפרקטיקות מיניות עם סיכון נמוך להדבקה ועוד). על פי מחקרים רבים, נטילה של תרופה אנטי-רטרווירלית, המיועדת לטיפול בנשאי HIV על ידי אנשים שאינם נושאים את הנגיף אך נמצאים בסיכון גבוה להידבקות, מורידה באופן משמעותי את הסיכוי להידבקות.
שיטה זאת של מניעת מחלות או מצבים רפואיים שונים מקובלת שנים רבות בעולם הרפואה. הן בתחום המחלות הזיהומיות (כגון טיפול מונע למלריה) והן ברפואה כללית (טיפול מונע באספירין או בסטטינים) וכמובן, גם ברפואת נשים (גלולות למניעת היריון). אולם, בתחום ה-HIV מדובר באסטרטגיה חדשה יחסית אשר עדיין נמצאת בשלבי בדיקה והערכה ראשוניים.
טיפול מונע לפני חשיפה מיועד לאנשים ללא HIV הנמצאים בסיכון גבוה מאוד לחשיפה, כגון גברים המקיימים יחסי מין עם גברים, אנשים בזוגיות מעורבת סטטוס או נשים/גברים באזורים אנדמים. הרוב הגדול של המחקרים שנעשו בתחום בדקו לקיחה יומית של התרופה Truvada, תרופה מקבוצת ה-NRTI (Nucleoside Reverse-Transcriptase Inhibitors) שכוללת בתוכה קומבינציה של שתי תרופות – FTC-TDF (Emtricitabine ו-Tenofovir disoproxil). חלק קטן של המחקרים בדק רק Tenofovir disoproxil במתן פומי או בג'ל. תרופה זאת נבחרה מתוך כלל התרופות האנטי-רטרוויראליות בעיקר בגלל מיעוט יחסי של תופעות לוואי, פוטנציאל נמוך יחסית של היווצרות עמידויות (מחסום גנטי גבוה) וזמן מחצית חיים המאפשר לקיחה של פעם אחת ביום בלבד. כמו כן, לתרופה ריכוז יחסית גבוה בגניטליה ובעיקר במוקוזה של פי הטבעת[1].
בשנת 2012 אישר ה-FDA (Food and Drug Administration) האמריקאי לקיחה יומית קבועה של Truvada כטיפול מונע באוכלוסיות בסיכון[2]. האישור ניתן על בסיס מספר מחקרים מסוג פלצבו-ביקורת (Placebo-Control) אשר הראו יעילות של הטיפול במניעת הידבקות בנגיף[3],[4],[5]. באותה שנה הוציא גם ארגון הבריאות העולמי המלצות לשימוש באסטרטגיית מניעה זאת באוכלוסיות שבסיכון[5]. למרות המלצות אלו ומחקרים נוספים שהתפרסמו מאז, עדיין אף רשות בריאות במדינה אחרת חוץ מארצות הברית לא הוציאה המלצות רשמיות דומות (נכון לשנת 2015).
מחקרים התומכים בטיפול מונע
מחקר ה-iPrEX
המחקר הראשון ופורץ הדרך בתחום הוא מחקר ה-iPrEX (Pre-exposure prophylaxis initiative). במסגרת המחקר קיבלו גברים המקיימים יחסי מין עם גברים או נשים טרנסג'נדריות טיפול יומי קבוע ב-Truvada לעומת פלצבו בצורה כפולת סמיות. סך הכל נבדקו 2,499 אנשים. בקבוצת הפלצבו היו 64 הידבקויות לעומת 36 בקבוצת התרופה, כלומר ירידה של 44% בסיכון להידבקות בנגיף. במסגרת המחקר קיבלו כל המשתתפים הדרכה קבועה בנוגע למין מוגן[3]. בהמשך נבדקה בנוסף גם רמת התרופה בקרב קבוצת הטיפול ונמצא שבאנשים עם היענות טובה לטיפול תרופתי (כלומר רמת תרופה בדם המתאימה ללקיחה סדירה), ההגנה מפני ההידבקות הייתה טובה בהרבה. באלה שלקחו את התרופה לפחות 4 פעמים בשבוע (על פי רמת התרופה בדם) הייתה יעילות של 96% בהורדת הסיכוי להידבקות.
במחקר שפורסם בשנת 2014 נבדקה יעילות התרופה בהתאם להיענות לטיפול ונמצאה שכיחות של הידבקות ברמה של 4.7/100 שנות אדם באלה שלא קיבלו טיפול, 2.3/100 שנות אדם במי שלקח טיפול פחות מפעמיים בשבוע, 0.6/100 שנות אדם באלה שלקחו 3-2 פעמים בשבוע ואף לא הדבקה אחת באלה שלקחו יותר[6].
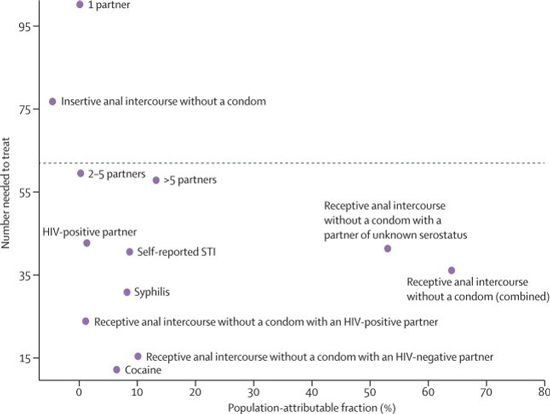
ניתוח של ממצאי ה-iPrEX, תוך חישוב של ה-NNT (Number Needed to Treat) באוכלוסיות היעד לטיפול, הראה שאת היעילות הרבה ביותר מטיפול מונע יפיקו: גברים המקיימים על יחסי מין אנאלים כנחדרים ללא שימוש בקונדום, עם NNT = 36; אנשים אשר נדבקו במחלות אחרות העוברות במין, עם NNT= 41 ואנשים עם רקע של שימוש בסמים, בעיקר קוקאין, עם NNT= 12[7].
מחקר ה-PROUD
שני מחקרים חשובים בתחום מניעת הדבקות בקרב גברים המקיימים יחסי מין עם גברים נמצאים כרגע בעשייה, ואמורים להסתיים באפריל 2016. ממצאים ראשוניים שלהם פורסמו בכנס ה-CROI (Conference on Retroviruses and Opportunistic Infections) בפברואר 2015.
הראשון, מחקר ה-PROUD, נועד לבדוק יעילות הטיפול המונע במחקר תווית פתוחה (Open label). סוג מחקר זה מאפשר לדמות בצורה טובה יותר את המצב שייווצר כאשר התרופה תהיה משווקת באופן רגיל. המחקר בוצע בקרב גברים המקיימים יחסי מין עם גברים - קבוצה אחת החלה לקבל טיפול מונע ב-Truvada מיד עם הגיוס ולקבוצה השנייה הוסבר כי יתחילו לקבל טיפול בתוך שנה מהגיוס.
בעקבות תוצאות אמצע המחקר, הופסקה לאחר שנתיים הרנדומיזציה ושתי הקבוצות החלו לקבל באופן מיידי טיפול מונע ב-Truvada. בהשוואה בין שתי הקבוצות עד הפסקת הרנדומיזיציה נראה כי הטיפול בכדור הוריד ב-86% את הסיכוי להדבקה - 3/276 נדבקים בקבוצת הטיפול לעומת 19/269 בקבוצה שלא קיבלה טיפול. בין שתי הקבוצות לא נמצא הבדל משמעותי במחלות אחרות הקשורות במין. בקבוצת הטיפול היתה עלייה קלה בתדירות יחסי מין לא מוגנים, אך זאת לא הוכחה סטטיסטית. המחקר אמור לספק פרטים חשובים רבים על הטיפול בתנאי החיים האמיתיים בנוגע לשכיחות מחלות אחרות הקשורות במין, עלייה בשכיחות מין לא מוגן, תופעות לוואי, היענות לטיפול או היווצרות עמידויות לנגיף בנדבקים חדשים[8].
מחקר ה-IPERGAY
מחקר ה-IPERGAY ניסה להתמודד עם בעית ההיענות לטיפול הקבוע. המחקר בודק האם טיפול לפי דרישה – כלומר לקיחת טיפול תרופתי מונע בסמוך ליחסי מין בלבד ולא באופן קבוע - יהיה גם הוא יעיל במניעת הידבקות.
400 גברים המקיימים יחסי מין עם גברים חולקו לשתי קבוצות. קבוצת הטיפול הונחתה לקחת 2 כדורי Truvada 24-2 שעות לפני יחסי מין ועוד כדור אחד 24 ו-48 שעות לאחר מכן. הקבוצה השנייה קיבלה פלצבו עם הנחיות דומות.
בנובמבר 2014 המחקר הופסק וזרוע הפלצבו החלה לקבל גם כן טיפול. זאת לאור הממצאים הראשוניים אשר הראו כי במעקב ממוצע של 8 חודשים בקבוצת הטיפול היו 2 הדבקות בלבד, 0.94/100 שנות אדם, לעומת 14 הדבקות שהן 6.75/100 שנות אדם, בקבוצת הפלצבו. הנתונים מצביעים על ירידה של 86% בסיכוי להדבקה בזרוע הטיפול. עוד צוין כי לא היו שינויים משמעותיים בכמות יחסי המין הלא מוגנים ושימוש בקונדום בכלל הנבדקים לפני ואחרי התחלת הטיפול. כן נרשמו 6 הדבקות חדשות בהפטיטיס C שיכולות לרמז על כמות מוגברת של יחסי מין לא מוגנים[9].
בקבוצת הטיפול נרשמו יותר תופעות לוואי גסטרואינטסטינליות שלא גרמו להפסקת הטיפול וכן בשני מקרים עלייה חולפת בקראטינין. נרשמה הפסקת טיפול אחת והיא עקב אינטראקציה בין-תרופתית.
שלל המחקרים, הן הישנים והן החדשים יותר שבוצעו בקבוצת הסיכון של גברים המקיימים יחסי מין עם גברים ונשים טרנסג'נדריות המקיימות יחסי מין עם גברים, מראים על יעילות גבוהה מאוד של הטיפול המונע, הן במחקרים סגורים והן בתנאי מחקר תווית פתוחה. בכל המחקרים הוכח כי ככל שההיענות לטיפול גבוהה יותר, כך גם יעילות הטיפול עולה.
טיפול מונע בקרב הטרוסקסואלים
מספר לא מועט של מחקרים ניסה לבדוק יעילות של טיפול מונע לפני חשיפה בקרב הטרוסקסואלים שנמצאים בסיכון. אלה הראו גם כן יעילות טובה של הטיפול, אם כי אחוז הנשירה וחוסר היענות לטיפול היה משמעותי יותר. המחקרים כולם בוצעו באזורים אנדמים לנגיף. בקרב גברים נראתה ירידה של 75-60 אחוזים בהדבקה[10],[11]. בקרב נשים במסגרת מחקרים אלה היעילות שנצפתה הייתה טובה אך נמוכה יותר (66-50 אחוזים). לעומת זאת, מחקרים אחרים שבדקו נשים בלבד באזורים אנדמים לא הצליחו להוכיח יעילות טובה של הטיפול ואחוז הנשירה היה מוגבר יותר עם היענות נמוכה[12],[13].
שימוש בג'ל ואגינלי של Tenofovir disoproxil נבדק בשני מחקרים מרכזיים אשר בהם התקבלו תוצאות סותרות. באחד המחקרים[13] זרוע הג'ל הופסקה תוך כדי המחקר עקב חוסר יעילות, לעומת המחקר השני[14] אשר הדגים ירידה של 39% בהידבקות. הסתירה בין המחקרים לא ברורה ולכן מתקיימים מחקרים נוספים אשר מנסים להעריך את יעילות טיפול זה.
מחקר אחד גדול בדק יעילות של טיפול מונע במזריקי סמים והראה ירידה של 49% בסיכוי להידבקות בקבוצת הטיפול ואף ירידה גבוהה יותר של כ-70% באלה שהקפידו על הטיפול[15].
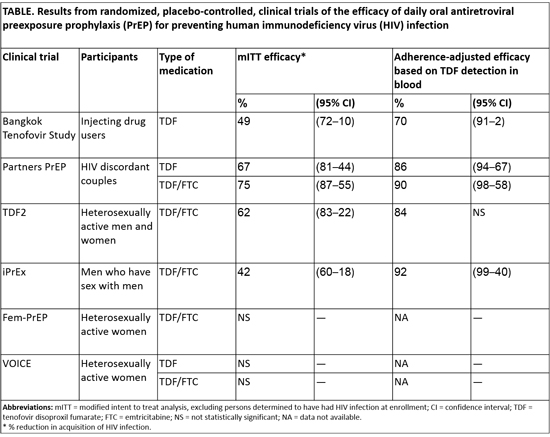
כשמסכמים את כל הממצאים של המחקרים ניתן לקבוע בסבירות גבוהה מאוד שטיפול מונע ב-Truvada לאוכלוסיות בסיכון יכול להוריד בצורה בינונית עד גבוהה את הסיכון להידבקות בנגיף. בכל המחקרים הטיפול ניתן במקביל להדרכה והסברה למניעת הדבקה בנגיף, תוך מעקב רפואי צמוד ובדיקות שגרתיות ל-HIV ומחלות מין אחרות. בטבלה ניתן לראות את סיכום ההשפעה של הטיפול המונע על פי המחקרים השונים שהתקבלו עד היום (מעודכן לשנת 2015) על פי אתר ה-CDC (Centers for Disease Control and Prevention)[16].
חסרונות הטיפול המונע
למרות הנתונים המראים על יעילות טובה של הטיפול, עדיין גופי בריאות מרכזיים בעולם מהססים מפני מתן טיפול זה מתוך חשש מפני מספר בעיות שעלולות להיווצר על רקע הטיפול התרופתי המונע:
- עמידות לנגיף - טיפול תרופתי לנשאי HIV מבוסס על שלוש תרופות אנטי-רטרווירליות. לקיחה של Truvada (המכילה שתי תרופות בלבד) באדם שהינו נשא של הנגיף עלולה לגרום לעמידות שלו לתרופה המהווה ציר מרכזי חשוב בטיפול.
במחקרים שבוצעו, היווצרות של עמידות לתרופה בקבוצת הטיפול היתה נדירה יחסית. הרוב המוחלט של העמידויות נוצרו במטופלים שנדבקו בנגיף עוד לפני תחילת הטיפול המונע (כלומר, היו בשלב המחלה החריפה עם התחלת הטיפול. מקרי עמידויות אחרים באנשים שהיו תוך כדי טיפול היו בודדים ביותר ויוחסו לרוב להיענות נמוכה מאוד לטיפול[3],[4],[5],[12].
כיוון שמספר הנדבקים ב-HIV בקבוצות הטיפול במחקרים השונים היה באופן כללי נמוך מאוד, הרי שייתכן מאוד שבמחקרי שטח (Real life), בהם סביר להניח יהיה מספר נדבקים גדול יותר, יתקבלו תוצאות שונות ובעיית העמידות תהפוך למשמעותית יותר. - תופעות לוואי של הטיפול – כיוון שמדובר בלקיחה של תרופה באופן קבוע במי שאינו חולה ולמטרת מניעה בלבד, הרי שפרופיל תופעות הלוואי של התרופה הוא בעל משמעות גבוהה מאשר בסיטואציה של מתן טיפול לנשא.
באופן כללי מדובר בתרופה ללא תופעות לוואי משמעותיות, אולם יש מספר תופעות מוכרות וכאלו שנראו גם במחקרים שמתוארים כאן:- ירידה בצפיפות עצם - תופעה מוכרת של התרופה. הודגמה ירידה ב-Z SCORE משמעותית סטטיסטית אך ללא עלייה בכמות השברים[5],[17],[18]. כיוון שאורך המחקרים יחסית קצר להתפתחות ירידה משמעותית בצפיפות עצם ושברים, עדיין מוקדם לדבר על השלכות ארוכות טווח
- תופעות לוואי גסטרואינטסטינליות - בחילות, שלשולים וכאבי בטן - תופעות שמתרחשות בעיקר בשבועות הראשונים לטיפול ונדיר שיגרמו להפסקת הטיפול
- פגיעה בתפקודי כליות - טיפול ב-Truvada עלול לגרום לעליית קראטינין ולפגיעה בתפקוד הכלייתי שמהווה תופעת לוואי מוכרת באנשים עם HIV המטופלים בתרופה [פגיעה טובולרית וסינדרום פנקוני (Fanconi Syndrome)]. ברוב המחקרים לא היתה פגיעה משמעותית לעומת קבוצת הפלצבו, אולם כן היו מקרים בודדים של הפסקת טיפול עקב פגיעה בתפקוד כלייתי[3],[4],[18]. יש להביא בחשבון שברוב המחקרים ההיענות לטיפול הייתה חלקית ביותר ולכן ייתכן שתופעת לוואי זאת הייתה יותר נדירה ממה שעלול להיות במצב של לקיחה סדירה של הטיפול
- שינוי התנהגותי בקרב המטופלים - אחד החששות הגדולים הוא שעצם לקיחת הטיפול המונע תגרום לרבים להפחית את השימוש בקונדום ולהעלות את כמות יחסי המין באופן כללי, ואלה הלא מוגנים באופן ספציפי. מצב כזה עלול להוביל לעלייה בהידבקות במחלות אחרות הקשורות במין, כולל הפטיטיס C. ברוב המחקרים שפורסמו עד כה וגם באלה שנמצאים בשלבי מחקר והוזכרו קודם, לא נצפה שינוי משמעותי בהתנהגות מינית לפני ואחרי הטיפול ובין קבוצת הטיפול לביקורת. אולם, רק מחקרי תווית פתוחה רבים נוספים בעתיד ייתנו תשובה טובה יותר לשאלה זאת
מועמדים מתאימים לטיפול מונע
טיפול מונע ניתן באופן רשמי רק בארצות הברית והוא ממומן בצורה חלקית בביטוחי הבריאות השונים במדינה. הטיפול ניתן, כאמור, לקבוצות הסיכון ובעיקר לגברים או לנשים טרנסג'נדריות המקיימים יחסי מין עם גברים.
יש המלצות שונות בנוגע לקבוצות אשר ייהנו מהטיפול בצורה מיטבית. מובן שמועמדים לטיפול צריכים להיות לאחר בדיקת HIV שלילית, כאלה שהם עם פוטנציאל היענות טובה לטיפול ולמעקב הרפואי הנדרש.
באופן כללי מועמדים מתאימים לטיפול יכולים להיות:
- גברים ונשים בזוגיות מעורבת סטטוס בעיקר אם הפרטנר/ית לא מטופל/ת תרופתית ועם עומס נגיפי מדיד
- גברים המקיימים יחסי מין אנאלים עם גברים. בעיקר כאלה שנחדרים ביחסי מין ובחצי שנה האחרונה קיימו יחסי מין ללא קונדום
- גברים המקיימים יחסי מין עם גברים ושנדבקו בחצי שנה האחרונה במחלות חיידקיות הקשורות במין
- אנשים אשר בחצי שנה האחרונה הזדקקו לפחות פעמיים לטיפול מונע שלאחר החשיפה (PEP, Post-Exposure Prophylaxis)
- גברים ונשים הטרוסקסואלים אשר מקיימים יחסי מין עם אוכלוסיות שבסיכון (אזורים אנדמים, יחסי מין עם מזריקי סמים, יחסי מין עם גברים המקיימים יחסי מין עם גברים או עם ביסקסואלים)
- מזריקי סמים אשר בחצי שנה האחרונה חלקו מחטים עם פרטנרים אחרים
הקבוצות הרשומות כאן לקוחות מתוך מספר הנחיות שונות בעיקר אלו של ה CDC וה-WHO (World Health Organization) וכן המלצות של ארגון הבריאות של מדינת ניו יורק[19],[16].
הערכה ראשונית לפני טיפול מונע
כאשר מאותר מועמד מתאים להתחלת טיפול מונע יש לבצע הערכה ראשונית לפני תחילת הטיפול אשר כוללת:
- בדיקת HIV - אנטיגן ונוגדן (בדיקת קומבו שמקובלת כבדיקת הסקירה הרגילה במדינת ישראל). במקרים עם חשד גבוה להדבקה לאחרונה, רצוי גם בדיקת RNA לפני תחילת הטיפול. יש לוודא בצורה המקסימלית שמי שמתחיל טיפול אינו נשא ולא נדבק לאחרונה וזאת על מנת למנוע כמה שניתן טיפול בנשאים, אשר עלול ליצור עמידות לתרופה. במקרים עם חשד גבוה יש לקחת גם אנמנזה מלאה הכולל תסמינים המתאימים למחלת HIV חריפה
- אנמנזה מתאימה לגבי מחלות כליה והערכה מעבדתית של תפקוד כלייתי (בדיקת דם לקראטנין וחישוב של Creatinin clearance)
- בדיקה להפטיטיס B - כיוון ש-Tenofovir disoproxil מהווה גם טיפול להפטיטיס B, באנשים עם הפטיטיס B, בעיקר פעילה, יש לערב מומחה בתחום ולהעריך את אפשרויות הטיפול. כמו כן, במידה שניתן טיפול מונע ב-Truvada, חשוב להדגיש את משמעות ההיענות המלאה על מנת למנוע עמידות אפשרית של נגיף ההפטיטיס לתרופה[16]. כמו כן, במידה שהמועמד לטיפול אינו מחוסן להפטיטיס B, יש חשיבות רבה במתן סדרת החיסונים המתאימה
- בדיקת היריון
- הערכה באנמנזה לגבי סיכון יתר לאוסטיאופורוזיס. אין צורך בבדיקת צפיפות עצם כבדיקת סקירה למועמדים לטיפול
- הערכת יכולת היענות טובה לטיפול תרופתי ולמעקב רפואי סדיר
- הדרכה חוזרת בנוגע לחשיבות המשך קיום מין מוגן עם קונדום וזיהוי מחלות שונות המועברות במין
- הדרכה לגבי אינטראקציות תרופתיות ובעיקר הימנעות מלקיחה מרובה של תרופות מקבוצת ה-NSAIDs (Non-Steroidal Anti-Inflammatory Drugs) עקב אפשרות של פגיעה כלייתית
עם התחלת הטיפול המונע המטופל יהיה במעקב רפואי צמוד כאשר פגישה ראשונה רצוי שתתקיים חודש אחד לאחר תחילת הטיפול ותכלול תשאול על תופעות לוואי, בדיקת היענות לטיפול ולשקול צורך בדיקת HIV חוזרת. בהמשך המעקב יהיה כל שלושה חודשים ויכלול מעבר על תופעות לוואי, בדיקת היענות לטיפול, הדרכה חוזרת על חשיבות מין מוגן , בדיקת דם ל-HIV ומתן מרשמים לשלושת החודשים הבאים. כל שישה חודשים יש לבצע הערכה של תפקוד כלייתי ובדיקת סקירה מקיפה למחלות הקשורות במין. פעם בשנה רצוי להעריך מחדש את הצורך בטיפול המונע.
בטבלה ניתן לראות את הנחיות ה-CDC להתאמה לטיפול, הכנה לטיפול ומעקב[16].
בישראל הטיפול המונע לא נמצא עדיין בסל התרופות והוא דורש מילוי טופס לשימוש בתכשיר שאינו רשום בפנקס התרופות (29 ג') וכן רכישת התרופה בייבוא אישי פרטי בעלות כספית גבוהה.
קישורים חיצוניים
טיפול מונע לפני חשיפה – (Pre Exposure Prophylaxis (PrEP. אסטרטגיה טיפולית להפחתת התפשטות HIV
ביבליוגרפיה
- ↑ Pre-Exposure Prophylaxis to Prevent HIV Infection: Current Status, Future Opportunities and Challenges Douglas S. Krakower • Kenneth H. Mayer Drugs (2015) 75:243–251
- ↑ Truvada (emtricitabine/tenofovir disoproxil fumarate) for Pre-exposure Prophylaxis (PrEP) for HIV-1 Prevention in Populations at High Risk of Sexually Acquired HIV Infection NDA 21752 S-30 Debra BirnkrantM.D.Director, Division of Antiviral Products, Antiviral Products Advisory Committee May 10, 2012
- ↑ 3.0 3.1 3.2 3.3 Grant RM, Lama JR, Anderson PL, McMahan V, Liu AY, Vargas L, et al. Preexposure chemoprophylaxis for HIV prevention in men who have sex with men. N Engl J Med. 2010;363(27): 2587–99.
- ↑ 4.0 4.1 4.2 Baeten JM, Donnell D, Ndase P, Mugo NR, Campbell JD, Wangisi J, et al. Antiretroviral prophylaxis for HIV prevention in heterosexual men and women. N Engl J Med. 2012;367(5): 399–410.
- ↑ 5.0 5.1 5.2 5.3 Thigpen MC, Kebaabetswe PM, Paxton LA, Smith DK, Rose CE, Segolodi TM, et al. Antiretroviral preexposure prophylaxis for heterosexual HIV transmission in Botswana. N Engl J Med. 2012;367(5):423–34
- ↑ Grant RM, Anderson PL, McMahan V, Liu A, Amico KR, Mehrotra M, Hosek S, Mosquera C, Casapia M, Montoya O, Buchbinder S, Veloso VG, Mayer K, Chariyalertsak S, Bekker LG, Kallas EG, Schechter M, Guanira J, Bushman L, Burns DN, Rooney JF, Glidden DV, iPrEx study team Lancet Infect Dis. 2014 Sep;14(9):820-9. Epub 2014 Jul 22.
- ↑ HIV pre-exposure prophylaxis in men who have sex with men and transgender women: a secondary analysis of a phase 3 randomised controlled efficacy trial Susan P Buchbinder, David V Glidden, Albert Y Liu, Vanessa McMahan, Juan V Guanira, Kenneth H Mayer, Pedro Goicochea, Robert M Grant Lancet Infect Dis 2014; 14: 468–75.
- ↑ McCormack S et al. Pragmatic Open-Label Randomised Trial of Preexposure Prophylaxis: The PROUD Study. 2015 Conference on Retroviruses and Opportunistic Infections (CROI), Seattle, USA,abstract 22LB, 2015.
- ↑ Molina J-M et al. On Demand PrEP With Oral TDF-FTC in MSM: Results of the ANRS Ipergay Trial. 2015 Conference on Retroviruses and Opportunistic Infections (CROI), Seattle, USA, abstract 23LB 2015.
- ↑ Antiretroviral prophylaxis for HIV prevention in heterosexual men and women. Baeten JM, Donnell D, Ndase P, Mugo NR, Campbell JD, Wangisi J, Tappero JW, Bukusi EA, Cohen CR, Katabira E, Ronald A, Tumwesigye E, Were E, Fife KH, Kiarie J, Farquhar C, John-Stewart G, Kakia A, Odoyo J, Mucunguzi A, Nakku-Joloba E, Twesigye R, Ngure K, Apaka C, Tamooh H, Gabona F, Mujugira A, Panteleeff D, Thomas KK, Kidoguchi L, Krows M, Revall J, Morrison S, Haugen H, Emmanuel-Ogier M, Ondrejcek L, Coombs RW, Frenkel L, Hendrix C, Bumpus NN, Bangsberg D, Haberer JE, Stevens WS, Lingappa JR, Celum C, Partners PrEP Study Team N Engl J Med. 2012;367(5):399
- ↑ Antiretroviral preexposure prophylaxis for heterosexual HIV transmission in Botswana. AU Thigpen MC, Kebaabetswe PM, Paxton LA, Smith DK, Rose CE, Segolodi TM, Henderson FL, Pathak SR, Soud FA, Chillag KL, Mutanhaurwa R, Chirwa LI, Kasonde M, Abebe D, Buliva E, Gvetadze RJ, Johnson S, Sukalac T, Thomas VT, Hart C, Johnson JA, Malotte CK, Hendrix CW, Brooks JT, TDF2 Study Group SO N Engl J Med. 2012;367(5):423
- ↑ 12.0 12.1 Van Damme L, Corneli A, Ahmed K, et a and the FEM-PrEP Study Groupl. The FEM-PrEP Trial of Emtricitabine/Tenofovir Disoproxil Fumarate (Truvada) among African Women. Presented at the 19th Conference on Retroviruses and Opportunistic Infections, Seattle, WA, March 5-8, 2012
- ↑ 13.0 13.1 Tenofovir-based preexposure prophylaxis for HIV infection among African women. Marrazzo JM, Ramjee G, Richardson BA, Gomez K, Mgodi N, Nair G, Palanee T, Nakabiito C, van der Straten A, Noguchi L, Hendrix CW, Dai JY, Ganesh S, Mkhize B, Taljaard M, Parikh UM, Piper J, Mâsse B, Grossman C, Rooney J, Schwartz JL, Watts H, Marzinke MA, Hillier SL, McGowan IM, Chirenje ZM, VOICE Study Team N Engl J Med. 2015 Feb;372(6):509-18.
- ↑ Effectiveness and safety of tenofovir gel, an antiretroviral microbicide, for the prevention of HIV infection in women. AU Abdool Karim Q, Abdool Karim SS, Frohlich JA, Grobler AC, Baxter C, Mansoor LE, Kharsany AB, Sibeko S, Mlisana KP, Omar Z, Gengiah TN, Maarschalk S, Arulappan N, Mlotshwa M, Morris L, Taylor D, CAPRISA 004 Trial Group SO Science. 2010;329(5996):1168.
- ↑ Antiretroviral prophylaxis for HIV infection in injecting drug users in Bangkok, Thailand (the Bangkok Tenofovir Study): a randomised, double-blind, placebo-controlled phase 3 trial. AU Choopanya K, Martin M, Suntharasamai P, Sangkum U, Mock PA, Leethochawalit M, Chiamwongpaet S, Kitisin P, Natrujirote P, Kittimunkong S, Chuachoowong R, Gvetadze RJ, McNicholl JM, Paxton LA, Curlin ME, Hendrix CW, Vanichseni S, Bangkok Tenofovir Study Group SO Lancet. 2013 Jun;381(9883):2083-90. Epub 2013 Jun 13.
- ↑ 16.0 16.1 16.2 16.3 United States Public Health Service. "Preexposure Prophylaxis for the Prevention of HIV Infection in the United States - 2014". Centers for Disease Control and Prevention
- ↑ PLoS One. 2011;6(8):e23688. doi: 10.1371/journal.pone.0023688. Epub 2011 Aug 29. Bone mineral density in HIV-negative men participating in a tenofovir pre-exposure prophylaxis randomized clinical trial in San Francisco. Liu AY1, Vittinghoff E, Sellmeyer DE, Irvin R, Mulligan K, Mayer K, Thompson M, Grant R, Pathak S, O'Hara B, Gvetadze R, Chillag K, Grohskopf L, Buchbinder SP.
- ↑ 18.0 18.1 J Acquir Immune Defic Syndr. 2013 Sep 1;64(1):79-86. doi: 10.1097/QAI.0b013e31828ece33. Randomized trial of clinical safety of daily oral tenofovir disoproxil fumarate among HIV-uninfected men who have sex with men in the United States. Grohskopf LA1, Chillag KL, Gvetadze R, Liu AY, Thompson M, Mayer KH, Collins BM, Pathak SR, Oʼhara B, Ackers ML, Rose CE, Grant RM, Paxton LA, Buchbinder SP.
- ↑ WHO.GUIDANCE ON PRE-EXPOSURE ORAL PROPHYLAXIS (PrEP) FOR SERODISCORDANT COUPLES, MEN AND TRANSGENDER WOMEN WHO HAVE SEX WITH MEN AT HIGH RISK OF HIV: Recommendations for use in the context of demonstration projects July 2012.
המידע שבדף זה נכתב על ידי ד"ר גל וגנר קולסקו - מרפאת גן מאיר, המחלקה לרפואת המשפחה, כללית מחוז ת"א-יפו, הפקולטה לרפואה, אוניברסיטת תל אביב


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק