הבדלים בין גרסאות בדף "כינמת - Pediculosis"
| שורה 153: | שורה 153: | ||
דימטיקון הוא נוזל שקוף, ללא ריח, אינו רעיל ומוצר מתקבל מבחינה קוסמטית. כאשר שמים על השיער, הוא אינו נספג בעור הקרקפת ומתאדה במהירות בזכות הממס שלו, cyclomethicone. גם לאחר בליעתו, השמן לא נספג אלא יוצא דרך הצואה ללא שינוי. {{הערה|שם=הערה15|Burgess IF, Lee PN, Matlock G. 2007. Randomised, controlled, assessor blind trial comparing 4% dimeticone lotion with 0.5% malathion liquid for head louse infestation. PLoS 2: 1127. }}, {{הערה|שם=הערה16|Burgess IF, Brunton ER, Burgess NA. 2013. Single application of 4% dimeticone liquid gel versus two applications of 1% permethrin crème rinse for treatment of head louse infestation: A randomised controlled trial. BMC Dermatology 13: 5.}}, {{הערה|שם=הערה17|Heukelbach J, Pilger D, Oliveira FA, Khakban A. Ariza L, Feldmeier H. 2008. Efficacious pediculicide based on dimeticone: Randomized observer blinded comparative trial. BMC Infectious Diseases 8: 115. }}, {{הערה|שם=הערה18|Heukelbach J, Asenov A, Liesen-feld O, Mirmohammadsadegh A, Oliveira FA. 2009. A new two phase dimeticone pediculicide shows high efficacy in a comparative bioassay. BMC Dermatology 9: 12. }} | דימטיקון הוא נוזל שקוף, ללא ריח, אינו רעיל ומוצר מתקבל מבחינה קוסמטית. כאשר שמים על השיער, הוא אינו נספג בעור הקרקפת ומתאדה במהירות בזכות הממס שלו, cyclomethicone. גם לאחר בליעתו, השמן לא נספג אלא יוצא דרך הצואה ללא שינוי. {{הערה|שם=הערה15|Burgess IF, Lee PN, Matlock G. 2007. Randomised, controlled, assessor blind trial comparing 4% dimeticone lotion with 0.5% malathion liquid for head louse infestation. PLoS 2: 1127. }}, {{הערה|שם=הערה16|Burgess IF, Brunton ER, Burgess NA. 2013. Single application of 4% dimeticone liquid gel versus two applications of 1% permethrin crème rinse for treatment of head louse infestation: A randomised controlled trial. BMC Dermatology 13: 5.}}, {{הערה|שם=הערה17|Heukelbach J, Pilger D, Oliveira FA, Khakban A. Ariza L, Feldmeier H. 2008. Efficacious pediculicide based on dimeticone: Randomized observer blinded comparative trial. BMC Infectious Diseases 8: 115. }}, {{הערה|שם=הערה18|Heukelbach J, Asenov A, Liesen-feld O, Mirmohammadsadegh A, Oliveira FA. 2009. A new two phase dimeticone pediculicide shows high efficacy in a comparative bioassay. BMC Dermatology 9: 12. }} | ||
| + | ====1,2-octanediol==== | ||
| + | |||
| + | חומר נוסף הפועל בצורה פיזיקלית הוא 1, 2-octanediol. חומר זה בתוך תמיסת אלכוהול, נבחן בניסויים קליניים, והראה שהשמיד כינים ביעילות ללא תופעות לוואי. החומר ממיס את השכבה השומנית של הכינה, מייבש אותה ובכך גורם למותה. {{הערה|שם=הערה19|Burgess IF, Lee PN, Kay K, Jones R, Brunton ER. 2012. 1,2-Octanediol, a novel surfactant, for treating head louse infestation: identification of activity, formulation, and randomised, controlled trials. PLoS One 7(4):e35419. doi: 10.1371/journal.pone.0035419. }} | ||
[[קובץ:Pediculus10.JPG|ממוזער|מרכז|400 פיקסלים|איור 10: בדיקה על ידי מסרק כינים]] | [[קובץ:Pediculus10.JPG|ממוזער|מרכז|400 פיקסלים|איור 10: בדיקה על ידי מסרק כינים]] | ||
גרסה מ־11:23, 11 בפברואר 2016
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| כינמת | ||
|---|---|---|
| Pediculosis | ||
| 250px | ||
| ICD-10 | Chapter B 85.0 | |
| ICD-9 | 132.0 | |
| יוצר הערך | ד"ר אורנה לוין | |
כינת האדם היא פרזיט אובליגטורי, הכרחי וקבוע של האדם בלבד, הניזונה מדמו.
- לאדם יש שלוש כינים ספציפיות
- כינת הראש (Pediculus humanus capitis)
- כינת הגוף (Pediculus humanus humanus)
- כינת הערווה (כינת הבושת) (Pthirus pubis) הגורמת ל:
- Pediculosis capitis
- Pediculosis corporis
- Pediculosis pubis (ידוע גם בשם Phthiriasis)
כינים אלו שייכות לסדרת-על של Phthiraptera (כינים), לסדרת Anoplura (כינים מוצצות) ולמשפחה של Pediculidae (כיני אדם).
כינת הראש - Pediculus humanus capitis
מורפולוגיה
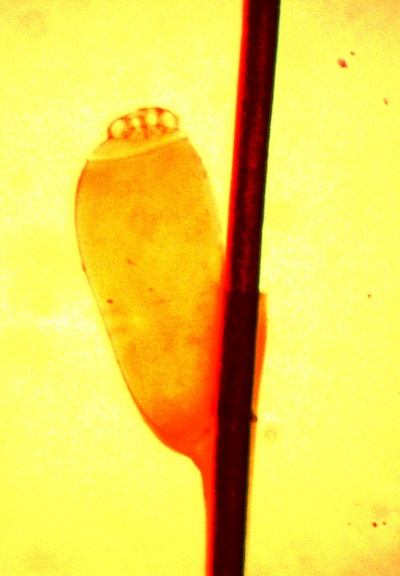
גוף הכינה מחולק לראש, חזה ובטן. בראש ניתן לראות זוג עיניים ומחושים, גפי הפה של הכינים מיועדים לחדירת העור ומציצת דם. כמו כן, בששת רגליהן קיימות ציפורניים המיועדות לאחיזת השיער. אין באפשרותן של הכינים לקפוץ או לעוף, מאחר ואין להן כנפיים. הזכרים קטנים מעט יותר מהנקבות וחלקם האחורי מחודד יותר, כך שניתן לראות את מערכת המין שלהם (תמונה 1). הביצים בצורה אובלית ובאורך של כ- 0.8 מ"מ ומיד לאחר הטלתן הן שקופות, מבריקות ועגולות (תמונה 2). גודל הכינה נע בין 1-3 מ"מ תלוי בשלב ההתפתחות שלה. צבע הכינים אפור, אך לאחר מציצת דם יכול להפוך לחום.
ביולוגיה
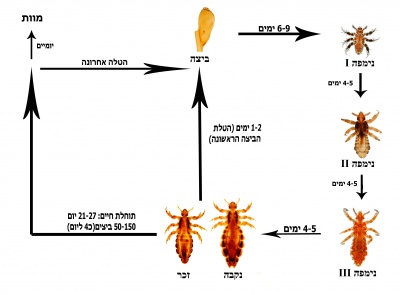
כיני הראש הינם חרקים פרזיטים, המעבירים את כל חייהם על קרקפת המאכסן וניזונים מדם באופן בלעדי 4-5 פעמים ביום. האדם הוא המאכסן היחידי הידוע לפרזיטים אלה. הכינים עלולות להימצא בכל חלקי הקרקפת, עם זאת הנקבות מעדיפות להטיל את ביציהן באזור העורף ומאחורי האוזניים. במהלך תוחלת חייהן של 4 שבועות, נקבת הכינים מטילה 50-150 ביצים.
מהביצה בוקעת הנימפה בשלב 1, לאחר שלושה נשלים הופכת לנימפה בשלב 2, נימפה בשלב 3 ולאחר מכן לזכר או נקבה בוגרים (תמונה 3). כאשר לא על גבי גוף האדם הכינה יכולה לשרוד כ- 24 שעות [1], [2].
אפידמיולוגיה של הדבקה בכינת הראש
באופן עקרוני, מגע של ראש בראש הוא הדרך השכיחה ביותר להעברת כינים. מגע בקרב ילדים ובקרב הורה לילד, הוא הדרך הסבירה יותר להדבקות, מאשר שימוש משותף במסרקים, מברשות, מגבות, בגדים, מיטות או ארונות.
מספר הילדים במשפחה, שימוש משותף במיטה ובגדים, הרגלי שטיפת שיער, מנהגים מקומיים, טיפולים בריאותיים באזור מסוים (כמו בית-ספר) ומצב סוציו-אקונומי נמצאו גורמים משמעותיים בהדבקות בכינת הראש.
בערך 6-12 מיליון אנשים, בעיקר ילדים בגילאי 3-12, מטופלים בכל שנה כנגד כינת הראש, בארה"ב. דווחה עלייה בשיעור של הדבקות בכינת הראש בשנים האחרונות במספר מדינות, כולל את צפון ודרום אמריקה, אירופה, אסיה ואוסטרליה.[3]
בישראל כ- 15% מכלל הילדים בגילאי 4-13 מודבקים בכינת הראש, בכל רגע נתון. בנוסף ל- 15-20% של ילדים שאצלם נמצאו קליפות ביצים ריקות, המעידות על נגיעות ב- 6 החודשים האחרונים, אשר חלפה. כ- 70% מכלל הילדים בישראל נדבקים לפחות פעם אחת בחייהם בכינים. בנות נדבקות בתדירות של 2-10 פעמים יותר מאשר בנים. כמו כן, ילדים בקבוצת גילאי 4 עד 13 נדבקים בתדירות גבוהה יותר. [4], [5], [6], [7]
היבטים קליניים של הדבקות בכינת הראש
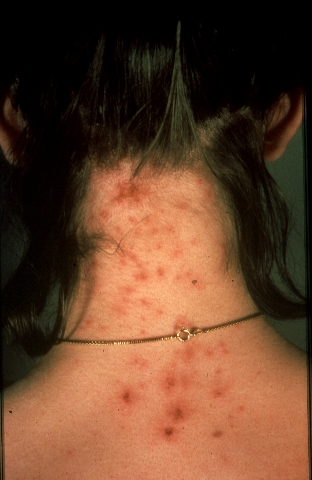
הסימפטום האופייני ביותר לנגיעות בכינים הינו העקצוץ על הראש אשר לרוב מתעצם 3-8 שבועות לאחר תחילת ההדבקות. תגובת הנשיכה מאוד מתונה ובקושי ניתן לראותה בין השערות. ניתן לראות נשיכות לעיתים רחוקות בעורף של ילדות עם שיער ארוך, כאשר מטים את השיער הצידה (תמונה 4). במקרים נדירים מעגל העקצוץ- גירוד יכול להוביל לזיהום משני עם אימפטיגו ופיודרמה. לעיתים נדירות יכולה להופיע לימפאדנופתיה מקומית מלווה בחום.[8]
היבטים פסיכולוגיים של נגיעות בכינים
לאורך מאות שנים, כינים הפכו לסמל של לכלוך, עוני ובושה. למרות שלאחרונה מחקרים אפידמיולוגים מציגים בבירור שילדים מכל השכבות הסוציו-אקונומיות נדבקים בכינים, אות הקלון עדיין קיים. ההשפעות הפסיכולוגיות של הדבקות בכינים לרוב עולות על ההשפעות הגופניות: ברוב המקרים עקצוץ מתון הינו הסימן היחידי להדבקה. הורים, מורים, צוות גני ילדים, עובדים סוציאליים ואף אחיות ורופאי משפחה מוטרדים מנוכחות כינים. לרוב, הם מאשימים את הילד וגורמים לו או לה להרגיש אחראים להדבקה[9] (תמונה 5). ההרחקה המידית של ילד ממחנה, מעון יום, גן או בית ספר בהתאם למדיניות "ללא ביצי כינים" (no-nit policy), המיושמת בחלק ממדינות ארה"ב, גורמת לנזק לביטחון העצמי של הילד הצעיר וככל הנראה גם להוריו [10] . ישנן גם השפעות שליליות על הקשר בן הילד להורה, במיוחד כאשר סירוק מתחיל להכאיב וההורה ו/או הילד הופכים חסרי סבלנות. בסיטואציה לחוצה זו, הורים לעיתים נוקטים שיטות קיצוניות לשליטה בכינים, הכוללת ריסוס של כל הבית בקוטלי חרקים, שימוש בשמני מאכל (כמו מרגרינה), ג'לים לשיער, וזלין ומיונז, כמו גם תכשירים אשר אמורים לשמש רק נגד הידבקות פרזיטית ואקטופרזיטית של חיות או חרקים חופשיים בבית.
אבחון
ילד מאובחן כנגוע במידה ונמצאת כינה חיה או ביצה חיה על הקרקפת שלו. חשוב להבדיל בין ביצה חיה לבין קליפת הביצה, הנשארת דבוקה לשיערה עד 6 חודשים לאחר שהכינה הצעירה בקעה ממנה.
ביצים שלא בקעו, עלולות להיות חיות או לחילופין, עשויות להיות מתות כתוצאה מטיפול קודם. באופן כללי, קשה להבדיל בין ביצי כינים חיות לבין ביצי כינים מתות באמצעות מבט בלבד.
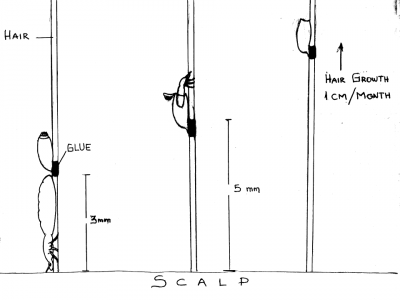
אחת מהבעיות עם התמודדות בכינת הראש הינה הביצים. נקבת הכינים, מטילה לרוב את ביציה בבסיס השיער, קרוב לקרקפת, באמצעות דבק המופרש מגופה. הכינה הצעירה בוקעת בתוך 6-9 ימים לאחר הטלתה, כאשר משאירה את קליפת הביצה מאחור (תמונה 6). ביצי כינים מתות וקליפות ביצים עשויות להישאר דבוקות לשיער עד 6 חודשים. שיער אנושי אורך בקצב של 1 ס"מ כל חודש ימים וככל שהשיער אורך קליפות הביצים מתרחקות מהקרקפת (תמונה 7). לאחר 2-3 חודשים קליפות הביצים יותר חשופות למראה, במיוחד על שיער כהה (תמונה 8). מראה ה"ביצים" מספר חודשים לאחר טיפול יכול להוביל לאבחון שגוי של נגיעות בכינים, מאחר שרוב האנשים מניחים כי אם ישנה נוכחות של ביצים כנראה ישנם גם כינים. באופן כללי, הסבירות שביצי כינים חיות, אשר נמצאות על השיער במרחק של 1 ס"מ ומעלה מהקרקפת, הינה נמוכה מאוד.[7]
נוכחותן של ביצים בלבד איננה סימן מדויק ומספק לנגיעות בכינים חיות. בדיקה של יותר מ- 16,000 ילדים בישראל המשתמשים במסרק כינים חשפה ש- 11-19% מהילדים היו נגועים עם כינים חיות וביצים, בזמן ש- 22-30% אחרים היו עם קליפות ביצים בלבד. דבר זה מראה כי הילדים היו נגועים בששת החודשים האחרונים, אך טופלו בהצלחה ואינם נגועים יותר בכינים, אלא רק נותרו סימני נגיעות קודמת. [4], [5], [6], [7]
בכל אופן, ילדים הנגועים בביצי כינים בלבד צריכים להיבדק במשך כמה ימים, במטרה למצוא כינים חיות המעידות על נגיעות. רק במידה ונמצאו כינים חיות יש לטפל. יש לבדוק את הראש שבוע לאחר הטיפול כדי לוודא אם עדיין נותרו כינים חיות [11], [12], [13]. זאת כתוצאה מכינים חדשות שעלולות לבקוע מביצים שלא הושמדו.
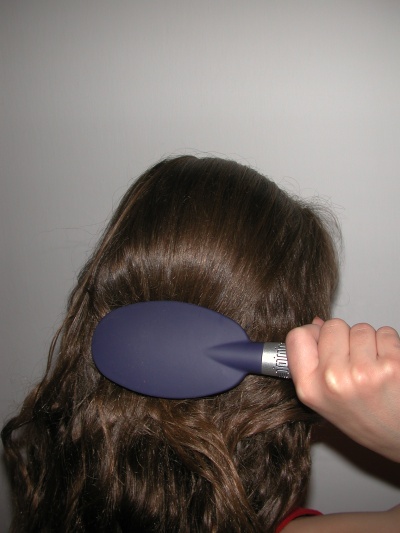
רוב הבדיקות לנוכחות כינת הראש נעשות על ידי אבחון חזותי ישיר. במקרה ואופי השיער מאפשר, רצוי להשתמש במסרק כינים לאבחון נגיעות. במידה והשיער ארוך, מתולתל או מקורזל מומלץ לפתוח את הקשרים באמצעות מברשת שיער רגילה (תמונה 9) ולאחר מכן, להשתמש במסרק כינים (תמונה 10) על שיער רטוב עם מרכך שיער וליצור שבילים בשיער, כך שניתן לראות את הכינים בין שיני המסרק. סירוק עם מסרק כינים יעיל יותר פי 5 באבחון נגיעות בכינים ופי 2 מהיר יותר מאבחון באמצעות הידיים [13], [14].
ההבחנה בין כינה חיה לקליפות ביצים חשובה במיוחד, כאשר כינה חיה מעידה על הידבקות אקטיבית, בזמן שנוכחות קליפות ביצים עשויות להעיד על הידבקויות קודמות שאינן פעילות יותר.
נמצאו כי ל- 78% מהילדים הנגועים יש 1-10 כינים על הקרקפת, ל- 18.7% יש 11-20 ורק ל-3.3% יש יותר מ- 20 כינים. רוב הכינים על הקרקפת הן נימפות, שהן באורך של 1-2 מ"מ ולכן קשה לראותן ללא זכוכית מגדלת. בנוסף, אבחון חזותי ישיר חושף אחוז גבוה יותר של ילדים עם ביצים בלבד מאשר אבחון עם מסרק, כאשר האדם הבודק מבלה יותר זמן בהסתכלות על המסרק מאשר על השיער. לכן, הסיכויים לאבחון שווא של נגיעות גדול יותר מאשר אבחון עם מסרק כינים, ואף יותר אם הבודק נתקל במציאת ביצים.[4]
כאשר מישהו מבני המשפחה נמצא נגוע, כל שאר בני המשפחה צריכים להיבדק ורק אלה הנגועים צריכים לעבור טיפול.
- אם אין זיהוי של כינים חיות, לאחר בדיקה דייקנית, הילד צריך להיחשב כלא נגוע בכינים, ואין צורך בטיפול.
טיפול
- טבלה 1
- משמידי כינים הקיימים בשוק הישראלי (2015)
| שם מסחרי | פורמולציה | שם החברה | חומר פעיל | % | הוראות שימוש |
|---|---|---|---|---|---|
| הדרין Once Hedrin Once |
ספריי | רפא | Dimethicone Nerolidol (Penetrol) |
4 | טיפול אחד של 15 דקות |
| הדרין Once Hedrin Once |
ג'ל | רפא | Dimethicone Nerolidol |
4 | טיפול אחד של 15 דקות |
| הדרין & גו Hedrin & Go |
מוס | רפא | 1,2-Octanediol | 5 | למרוח ל- 8 שעות, לחזור על הטיפול לאחר 7 ימים |
| קמומילו מכסח הכינים Chamomilo Lice Buster |
ספריי | עץ החיים | Dimethicone | 92 | להשאיר בין 30 דקות ל- 8 שעות, לחזור על הטיפול לאחר 7 ימים |
| ריזאלטס Resultz |
ספריי | לפידות מדיקל | Isopropyl myristate Cyclomethicone |
50 | להשאיר ל- 10 דקות ולחזור על הטיפול לאחר 7 ימים |
| רידלייס RidLice |
תמיסה | גילקו פארם | Dimethicone Cyclomethicone Isopropyl myristate |
להשאיר ל- 10 דקות ולחזור על הטיפול לאחר 7 ימים |
חומרים לטיפול בכינים
יש להשתמש במוצרים כנגד כינים וביצי כינים שאושרו באופן ספציפי על ידי משרד הבריאות בלבד. נחוץ לקרוא בתשומת לב ולעקוב אחר הוראות השימוש. חשוב במיוחד לשים לב לזמן התחלת הטיפול ולהשאיר את הטיפול לפי הוראות היצרן.
ישנם מוצרים המשמידים את הכינים וביצי הכינים בטיפול אחד, לרוב ללא הצורך לחזור על הטיפול לאחר מספר ימים. במקרה של מוצרים שלא משמידים את ביצי הכינים בטיפול אחד יש צורך לחזור על הטיפול (לאחר 7-9 ימים) כדי להשמיד גם את הכינים הצעירות שבקעו מהביצים. . לאחר טיפול שמשמיד ביצי כינים עדיין ניתן יהיה לראות את הביצים המושמדות וקליפות הביצים הריקות, שיכולות להישאר עד 6 חודשים דבוקות לשיער.
למרות שרוב יצרני המוצרים כנגד כינים ממליצים שהטיפול השני יעשה 7 ימים לאחר הטיפול הראשון, מומלץ להשתמש במוצר 8-9 ימים לאחר הטיפול הראשון, לאחר שביצי הכינים בוקעות 6-9 ימים מזמן הטלתם [15]. לאחר הטיפול, הבודד או החוזר, מומלץ לסרק במסרק כינים למשך 8-10 ימים. אם לא נמצאו כינים חיות, הטיפול היה מוצלח. גם אם עדיין ניתן לראות קליפות ביצים על הקרקפת. אם כינים חיות עדיין נוכחות לאחר טיפול בודד או לאחר טיפול שני , יש צורך להמשיך בטיפול נוסף אך עם תכשיר המכיל חומר פעיל אחר[15]. חשוב לקחת בחשבון, שאלו המטופלים במוצרים שצריך להשתמש בהם פעמיים מכיוון שלא כל הכינים והביצים מתו לאחר טיפול בודד, עדיין נגועים בתקופה שבין שני הטיפולים, בעקבות הכינים שעלולות לבקוע מהביצים. במקרים אלו, שיער הילד צריך להיות מסורק ביסודיות על ידי שימוש במסרק כינים לאחר כל חפיפת השיער בכדי להסיר את הכינים החדשות שבקעו.
מחוץ לגוף האדם, כינים יכולות לשרוד עד 24 שעות בלבד. בגדים, מגבות, מצעים, מסרקים ומברשות שבאו במגע עם הפרט הנגוע יש לטהר ב- 60oC-55 למשך חצי שעה, או לא להשתמש בהם למספר ימים. רוב התכשירים לטיפול בכינים כיום בישראל מבוססים על dimethicone, 1,2 octanediol ו- isopropyl myristate. [טבלה 1]
דימטיקון - Dimethicone
דימטיקון - Dimethicone הינו נגזרת של סיליקון ופועל בתהליך פיזיקלי המכסה באפקטיביות, מטביע או מייבש את הכינה. ישנם מוצרים המכילים דימטיקון הבטוחים לשימוש מגיל שישה חודשים, עבור נשים בהיריון ואלו הסובלים מאסטמה. קיימים מוצרים המבוססים על דימטיקון אשר משמידים את כל הכינים והביצים לאחר טיפול אחד למשך 15 דקות, בזמן שמוצרים אחרים המכילים גם כן דימטיקון דורשים זמן טיפול של עד 8 שעות וחזרה על הטיפול לאחר 7 ימים.
מספר גדול של ניסיונות קליניים שנערכו עם מוצרים המבוססים על דימטיקון הראו שרובם יעילים מאוד ולא גורמים לתופעות לוואי משמעותיות. מוצרים המבוססים על סיליקון גורמים מייד לחוסר תנועה של הכינים. מחקרים קודמים יותר שנערכו במעבדות, הראו שנוזלי התכשיר היו מסוגלים להיכנס למערכת הנשימה של כינים וכתוצאה מכך הכינים נחנקו. מחקרים מאוחרים יותר הראו כי דימטיקון נשאר במערכת הנשימה והטרכאות של החרק, ויצר מחסום המונע הפרשה של מים, מה שגרם ללחץ אוסמוטי שהוביל בסופו של דבר להתייבשות החרק ולמותו. אותם חומרים מסוגלים לחדור גם דרך צינורות הנשימה של הביצה ולגרום גם למותה. בעקבות תכונותיו הפיזיקליות של דימטיקון, הסיכון שכינים יפתחו עמידות לא קיים.
דימטיקון הוא נוזל שקוף, ללא ריח, אינו רעיל ומוצר מתקבל מבחינה קוסמטית. כאשר שמים על השיער, הוא אינו נספג בעור הקרקפת ומתאדה במהירות בזכות הממס שלו, cyclomethicone. גם לאחר בליעתו, השמן לא נספג אלא יוצא דרך הצואה ללא שינוי. [16], [17], [18], [19]
1,2-octanediol
חומר נוסף הפועל בצורה פיזיקלית הוא 1, 2-octanediol. חומר זה בתוך תמיסת אלכוהול, נבחן בניסויים קליניים, והראה שהשמיד כינים ביעילות ללא תופעות לוואי. החומר ממיס את השכבה השומנית של הכינה, מייבש אותה ובכך גורם למותה. [20]
אטיולוגיה
- כינת הגוף לרוב נמצאת באנשים עם היגיינה ירודה או אוכלוסיות עניות.
- כינת הבושת מועברת בעיקר באמצעות מגע מיני.
- כינת הראש היא בעיה כלל בריאותית בקרב ילדי בית הספר ומשפיעה על כל המעמדות הסוציו-אקונומיים.
כינים הן וקטור ההדבקה לטיפוס, trench fever (נגרם על ידי Bartonella quintana) וכן louse-borne relapsing fever (נגרם ע"י Borrelia recurrentis). שני המינים של יצור חסר כנפיים זה הם: Pediculus humanus (subspecies capitis and humanus) - מערב את הראש הגוף והבגדים, ו-Phthirus pubis (crab louse) - מערבת את אזור המפשעה. אלה יצורים שטוחים מוצצי דם, ואורכם 3-4 מ"מ. כינת הבושת היא בעלת מראה יותר עגלגל.
כינה בוגרת נדרשת לארוחה כל 3-6 שעות. הנקבה חיה חודש אחד ומטילה 7-10 ביצים ליום. הביצים בוקעות תוך 8-10 ימים. כינת הראש חיה על הקרקפת ומטילה ביצים אשר מודבקות לשיער. כינת הגוף חיה ומטילה ביצים בבגדים, בעיקר בתפרים. כינת הבושת מעדיפה שיער בית שחי, גבות, ריסים, זקן, ערווה, גפיים וגו, והיא מטילה את ביציה בשערות אלה. כינים יכולות לשרוד ללא האדם המאכסן למשך שלושה ימים.
כינת הראש בדרך כלל שורצת בחלק האוקסיפיטלי של הקרקפת ולעיתים גם בעור מאחורי האוזן. למרות שמעט בוגרים נוכחים בשיער עצמו, ניתן למצוא הרבה ביצי כינה דבוקות לשיער. חולים בד"כ מתלוננים על גרד בקרקפת. תיתכן אדנופתיה בצוואר.
כיני גוף גורמות לגרד, שבדרך כלל מייצג תגובת רגישות לגללי הכינים. ניתן למצוא אצל חולים סימני גרד מרובים בגו, וסימנים ורטיקלים הם יותר אופייניים לכינים. כיני גוף וביצים יכולות להימצא בבגדים.
קליניקה
כיני בושת גורמות לגרד, לעיתים קרובות בלילה. ניתן לראות אזורים בגו ובירכיים של דיסקולורציה כחולה מאקולרית אסימפטומטית אשר נקראת Maculae ceruleae. מנגנון הדיסקולורציה אינו ידוע. הכינה עצמה נראית תופסת את שיער הערווה, ולפעמים ניתן לראות חלקיקים חומים של גללים.
אבחנה
האבחנה נעשית על ידי בדיקה ישירה של האזור המעורב. מעט כינים בוגרות נמצאות בבסיסי השערות, אך ניתן לראות בד"כ הרבה ביצים. את שתיהן בד"כ ניתן לראות בעין בלתי מזוינת, אך זכוכית מגדלת ואור חזק יכולים לעזור. הביצים נראות כחלקיקים לבנים או אפורים שמחוברים לשיער. הבדיקה צריכה להתבצע בעזרת כפפות על מנת להימנע מהדבקה. במציאת כיני הראש אפשר להיעזר בתלישת מספר שיערות וזיהוי ביצים מלאות או לאחר שהתרוקנו בגובה של 7-10 מ"מ משורש השערה. כינים חיות יכולות להימצא על העורף ובעור מאחורי האוזניים. עור חם בעורף או באזור אוקסיפיטלי מחייב שלילת כיני ראש.
בתחתונים של חולה עם כיני בושת ניתן לראות לעיתים קרובות כתמי דם קטנים.
טיפול
ניטרול הפרזיטים והקלה על הגרד הם מטרות הטיפול.
הטיפול חייב להיעשות באמצעות תכשירים שיעילותם הוכחה במחקרים קליניים בלבד. אין טעם להשתמש בתכשירים שיעילותם בניסויים הייתה נמוכה כי אז נשארות כינים על הראש והן ממשיכות להטיל ביצים ומתרבות. יש לשים לב שהכינים מפתחות עמידות לתכשירים רבים ולכן כדאי לברר לפני השימוש האם הכינים פיתחו עמידות לחומר.
התכשירים השונים
תכשירים כימיים המבוססים על חומרי הדברה
CARBARYL
בארצות רבות נאסר ה-Carbaryl לשימוש, באחרות הפך לתרופת מרשם, עקב קרצינוגניות שנמצאה בחיות מעבדה.
מלטיון
מלטיון הוא זרחן אורגני, פוגע במערכת העצבים של הכינה ומשתק אותה. חודר באיטיות הן לכינים והן לביצים, בתלות בריכוז ובמשך הזמן. ספיגתו דרך עור הקרקפת קטנה והוא נחשב בטוח, בריכוז נמוך ובתנאי שאין חזרות רבות מדי.
יש להקפיד על מריחה על כל השיער, לטפל בימים 1,5,10 – 3 טיפולים כל אחד 10 דקות.
כבר משנות ה-90 דווח על עמידות הכינים לחומר, ב-1999 דווח אפילו על 64% עמידות לכינים בבריטניה. (1,2,3)
פרמטרין
פרמטרין הופיעו לראשונה בשוק באנגליה , היו מאוד יעילים, חודרים לכינה ופוגעים בתעלות הנתרן הקשורות למערכת העצבים של הכינה.
השימוש: יש לחפוף את הראש עם שמפו רגיל, לייבש ואז לשים את הקרם על הראש, יש להקפיד על כיסוי השיער כולו. לאחר 10 דקות לשטוף ולסרק.
אין להשתמש בהריון או בהנקה.
יעילותם ירדה מ-100% בשנות ה-80 של המאה ה-20, ל28% בשנת 2000 בבדיקות שנעשו בארצות הברית.. נסיון להעלות את הריכוז לא שפר את התוצאות. (4,5,6,7,8).
על מנת להתגבר על יכולת הכינים לפתח עמידות פותחו חומרים כימיים המורכבים משני חומרים ויותר.
תכשירים מצמחי מרפא
בסוף שנות ה-90 של המאה הקודמת הופיע לראשונה בשוק תכשיר נגד כינים שאיננו מבוסס על חומרי הדברה, אלא על צמחי מרפא ואשר יעילותו הוכחה הן בניסויי מעבדה והן בניסויים קליניים חוזרים - הצ'יק צ'אק - פטנט ישראלי שנמכר בכל העולם ושנים מספר היה התכשיר לטיפול בכינים הנמכר הכי הרבה באירופה.
תערובת המבוססת על שמן אניס, שמן קוקוס ואילנג אילנג
פטנט ישראלי שמצליח בכל העולם, בשוק מ-1996.
התערובת שומרת על יעילות של 96-98%, למרות הזמן שחלף. בגלל ההרכב המיוחד ושילוב של כמה חומרים פעילים במקביל הכינים אינן יכולות לפתח עמידות. לתכשיר אפקט חנק של הכינים בנוסף להשפעת השמנים הנדיפים.
- במחקרים קלינים
קטילה של 92.3% קטילת כינים בניסוי על 60 ילדים בהדסה ירושליים. יעילות של 98% בניסוי שבוצע על ידי פרופ' מנקינג בפלורידה בהשווה לניקס- 89% קטילה של כינים ב-92% מהילדים בניסוי באיטליה. 82% מהילדים שטופלו בצ'יק צ'אק, נמצאו ללא כינים בניסוי שנעשה על 100 ילדים לעומת 40% שטופלו בפרמטרין לתכשיר ריח חזק של אניס, יש אנשים האוהבים ריח זה, המעיד על החומרים הפעילים הטבעיים, יש המתלונים עליו (9,10,11,12,13).
תכשירים על בסיס סיליקון
בשנים האחרונות הופיע דור חדש של משמידי כינים וביצי כינים, שאינו מכיל חומרי הדברה ומבוסס על פעילות מכנית : חנק, עיטוף הכינה ומניעה מכנית של היכולת להחליף אויר ומים עם הסביבה, וייבוש של הכינה.
המוצרים הללו משמידים את הכינים וביצי הכינים במנגנון פעולה פיסיקאלי/ מכני, באמצעות פגיעה בחילוף החומרים של הכינים, במאזן המים שלהן או במנגנוני ההגנה שלהן. המרכיב העיקרי ברוב המוצרים הללו נקרא "דימטיקון". מרכיב זה חוסם את קני הנשימה של הכינים ובכך מונע מהן לנשום ולבצע חילוף חומרים, מה שגורם למותן. הכינים לא מתות מייד וזו הסיבה שלעיתים עדיין ייראו כינים חיות אחרי הטיפול.
סיליקון: 4% דימטיכון
ניסויים באנגליה הראו יעילות של 70-75%
נערך ניסוי נוסף בטורקיה, באזור של אוכלוסיה מבודדת, כאשר במקביל לילדים המטופלים טופלו גם כל בני ביתם, בתנאים אילו , שאינם מתאימים למציאות היומיומית, הצליחו החוקרים להראות יעילות של 97%.
יש דיוחים על קושי של סילוק החומר מהשיער אחרי הטיפול.(15,14)
המוצרים הללו נמכרים בבתי המרקחת והם שונים זה מזה בהרכב שלהם, במידת היעילות ובגיל בו ניתן להשתמש בהם.
איזופרופיל מיריסטט
אופן שימוש: מורחים על ראש הילד ולאחר 10 דקות מתחילים לסרק. יש לחזור על הטיפול לאחר שבוע.
במחקר קליני שנעשה בארצות הברית הילדים טופלו ביום 0 וביום 7, ביום ה-14 ל-52% היו כינים ביום ה-14, בהשוואה ל-20% מהטופלים ב-RID, כלומר הצלחה של 48%.
במחקר קליני אחר נמצא כי 82% מהמשתתפים היו ללא כינים לאחר 2 טיפולים. בהשוואה לתכשיר הכימי אין ספק שהוא היה יעיל יותר. מחקרים קלינים נוספים הראו תוצאות של 77% לעומת 20% לעומת פרמטרין, ו-97% במחקר שכלל רק 29 אנשים, במחקר זה 8 מהמטופלים התלוננו על אודם וגרד קלים בעקבות הטיפול
מוצר המכיל את המרכיב "פנטרול" (הדרין Once)
פנטרול היא מולקולה אורגנית טבעית הנמצאת בשמנים אתריים. הפנטרול מאפשר את חדירת הדימטיקון לתוך ביצי הכינים ואת השמדתן. מוצר זה ייחודי בכך שהוא מאפשר חדירה גם לביצי הכינים ובכך המוצר יכול להשמיד גם את ביצי הכינים. כמו כן, מתאים לילדים מגיל 6 חודשים ומעלה.
למוצר הוכחות קליניות ליעילות גבוהה:
- מחקר 1: 100% השמדת כינים וביצי כינים לאחר הטיפול- מאפשר טיפול אחד בלבד[21]
- מחקר 2: השמדת כינים ב-97% מהמטופלים לאחר הטיפול[22]
סירוק
סירוק יכול להיות אמצעי יעיל אם ייעשה באופן קבוע מדי יום, עד לסירוק מלא של השיער . יש הממליצים סירוק של שיער רטוב חצי שעה פעמיים בשבוע, במשך שבועיים.
מחקר שנעשה על 4000 ילדים הראה שסירוק פחות יעיל משימוש במלטיון.
כשלון טיפולי יכול לנבוע מ:
- חומר שאיננו יעיל מספיק
- טיפול לא נכון. הטעויות השכיחות: לא דואגים לכך שהחומר יכסה את כל השיער היטב והשארת החומר פחות מהדרוש על ראש הילד.
הימצאות אחרי הטיפול יכולה להיות מ:
- טיפול לא יעיל
- כינים קטנות שבקעו , לפני הטיפול השני.
- הדבקות מחודשת.
מעורבות ריסי העיניים ניתנת לטיפול על ידי petrolatum (וזלין) שאינו איריטנטי או טוקסי, בטיפול בו הכינה נחנקת או מחליקה מהשערה השומנית.
לעיתים קיים זיהום משני לכינים, אז טיפול מקומי במשחת מופירוצין 2% שלוש פעמים ביום יכולה להתאים או טיפול אנטיביוטי פומי מתאים.
מניעה
כדי למנוע זיהום חוזר יש לטפל באנשים הקרובים האסימפטומטיים במקביל. סדינים וכל הבגדים שנלבשו בשלושת הימים הקודמים לטיפול יש לכבס במים חמים וסבון או לשלוח לניקוי יבש. מסרקים ומברשות יש לשטוף במים חמים לפחות 10-20 דקות. רצפות, רהיטים ואזורי משחק יש לשאוב ביסודיות כדי להעלים שערות שייתכן כי מכילות את הביצים.
חינוך המטופל הוא קריטי. כשלון טיפולי לרוב נובע מהיענות לא טובה. כתיבת ההנחיות יכולה לעזור.
סיכום והמלצות
כינת הראש
המלצה לשימוש רוטיני בשמפו רגיל וייבוש ייסודי של השיער. עודפי מים מאטים את הפעילות העצבית של הכינה ובכך מגנים עליה מהאפקט הנוירוטוקסי של הפרמטרין. קרם פרמטרין של 1% יש לשפשף ביסודיות על שיער רטוב ולהשאירו שם למשך 10 דקות לפני שטיפתו.
באלטרנטיבה קיים שמפו עם pyrethrins לשימוש ללא דילול שלו במים, לשים עד שמרטיב בעצמו לגמרי את השיער. לאחר 10 דקות לשטוף ביסודיות עם מים חמימים וליבש. כיוון שטיפול זה פחות יעיל כהורג ביצים יש לחזור על הטיפול תוך 7-10 ימים כדי להרוג ביצים שבקעו בינתיים.
לאחר טיפול ליבש את השיער עם מגבת נקייה ולהשתמש במסרק צפוף שיניים להסרת ביצים – הסרת ביצים כזו נחשבת כמקטינה את הסיכון לזיהום חוזר.
המלצה לשטיפה של המסרקים, הבגדים ומצעי המיטה.
כינת הגוף וכינת הבושת
הטיפול מקביל לטיפול בכינת הראש. פרמטרין 1% או מריחת קרם 1% פרמטרין והסרה לאחר 10 דקות.
הפרטנרים המיניים של המטופל בכינת הבושת צריכים טיפול סימולטני.
בכינים בריסים טיפול בוזלין ג'לי עד 5 פעמים ביום למשך 5-7 ימים. טיפול חליפי יכול להיות physostigmine ophthalmic ointment 0.25% למריחה על הריסים 4 פעמים ביום למשך 3 ימים.
יש לכבס בגדים ומצעים.
פרוגנוזה
דגלים אדומים
ביבליוגרפיה
- ↑ Buxton PA. 1950. The louse: an account of the lice which infest man, their medical importance and control. Arnold, London, United Kingdom, pp. 164.
- ↑ Nuttall GHF. 1917. The biology of Pediculus humanus. Parasitology 10: 80-185.
- ↑ Atkinson L, Clore ER, Kisel BE, Posch J. 1986. Internal and external parasites. Pediatrics: Nursing Update 1(23): 1-7.
- ↑ 4.0 4.1 4.2 Mumcuoglu KY, Miller J, Gofin R, Adler B, Ben Ishai F, Almog R, Kafka D, Klaus S. 1990. Epidemiological studies on head lice infestation in Israel. I. Parasitological examination of children. Intnl J Dermatol. 29:502-506.
- ↑ 5.0 5.1 Mumcuoglu KY, Ingber A. 1999. Epidemiology and control of head lice infestations in Israel (in Hebrew). Harefuah 136: 642-646
- ↑ 6.0 6.1 Mumcuoglu KY, Miller J, Gofin R, Adler B, Ben-Ishai F, Almog R, Kafka D, Klaus S. 1990/1991. Head lice in Israeli children: Parent’s answers to an epidemiological questionnaire. Public Health Rev. 18: 333-344.
- ↑ 7.0 7.1 7.2 Mumcuoglu KY. 1996. Control of head louse (Anoplura: Pediculidae) infestations: Past and present. Amer Entomol. 42: 175-178.
- ↑ Mumcuoglu KY, Klaus S, Kafka D, Teiler M, Miller J. 1991. Clinical observations related to head lice infestation. J Amer Acad Dermatol. 25: 248 252.
- ↑ Mumcuoglu KY. 1991. Head lice in drawings of kindergarten children. Isr J Psychiatry Relat Sci. 28: 25 32.
- ↑ Mumcuoglu KY, Meinking T, Burkhart CN, Burkhart CG. 2006. Head louse infestation: the “no-nit” policy and its consequences. Intnt. J. Dermatol. 45: 891-896.
- ↑ Mumcuoglu KY, Barker SC, Burgess IF, Combescot-Lang C, Dagleish RC, Larsen KS, Miller J, Roberts RJ, Taylan-Ozkan A. 2007. International guidelines for effective control of head louse infestations. J Drugs Dermatol. 6: 409-414.
- ↑ Mumcuoglu KY. 1999. Prevention and treatment of head lice in children. Pediatr Drugs 1: 211-218.
- ↑ 13.0 13.1 Mumcuoglu KY, Friger M, Ioffe-Uspensky I, Ben-Ishai F, Miller J. 2001. Louse comb versus direct visual examination for the diagnosis of head louse infestations. Pediatr Dermatol. 18: 9-12.
- ↑ Mumcuoglu KY, Miller J. 2004. The relevance of head louse comb and nits to head louse infestations. Trends in Entomol. 3: 113-117.
- ↑ 15.0 15.1 Mumcuoglu KY. 2006. Effective treatment of head louse with pediculicides. J Drug Dermatol. 5: 451-452.
- ↑ Burgess IF, Lee PN, Matlock G. 2007. Randomised, controlled, assessor blind trial comparing 4% dimeticone lotion with 0.5% malathion liquid for head louse infestation. PLoS 2: 1127.
- ↑ Burgess IF, Brunton ER, Burgess NA. 2013. Single application of 4% dimeticone liquid gel versus two applications of 1% permethrin crème rinse for treatment of head louse infestation: A randomised controlled trial. BMC Dermatology 13: 5.
- ↑ Heukelbach J, Pilger D, Oliveira FA, Khakban A. Ariza L, Feldmeier H. 2008. Efficacious pediculicide based on dimeticone: Randomized observer blinded comparative trial. BMC Infectious Diseases 8: 115.
- ↑ Heukelbach J, Asenov A, Liesen-feld O, Mirmohammadsadegh A, Oliveira FA. 2009. A new two phase dimeticone pediculicide shows high efficacy in a comparative bioassay. BMC Dermatology 9: 12.
- ↑ Burgess IF, Lee PN, Kay K, Jones R, Brunton ER. 2012. 1,2-Octanediol, a novel surfactant, for treating head louse infestation: identification of activity, formulation, and randomised, controlled trials. PLoS One 7(4):e35419. doi: 10.1371/journal.pone.0035419.
- ↑ Burgess and Burgess, BMC Research Notes 2011, 4:15
- ↑ Burgess et al., BMC Dermatology 2013, 13:5
- Chosidow O, Chastang C, Brue C, et al. Controlled study of malathion and d-phenothrin lotions for Pediculus humanus var capitis-infested schoolchildren. Lancet. 1994; 344(8939-8940):1724-1727.
- Downs AMR, Stafford KA, Coles GC. Head lice: Prevalence in schoolchildren and insecticide resistance. Parasit Today. 1999; 15(1):1-4.
- Downs AMR, Stafford KA, Harvey I, Coles GC. Evidence for double resistance to permethrin and malathion in head lice. Br J Derm. 1999; 141(3):508-511.
- Downs AM, Stafford KA, Hunt LP, et al. Widespread insecticide resistance in head lice to the over-the-counter pediculocides in England, and the emergence of carbaryl resistance. Br J Dermatol. 2002; 146(1):88-93.
- Dodd CS. Interventions for treating headlice. Cochrane Database Syst Rev. 2001(2); CD 001165:1-1-44
- Picollo MI, Vassena CV, Mougabure Cueto GA, et al. Resistance to insecticides and effect of synergists on permethrin toxicity in Pediculus capitis (Anoplura: Pediculidae) from Buenos Aires. J Med Entomol. 2000; 37(5):721-725.
- Dodd C. Treatment of head lice. BMJ. 2001; 323(7321):1084.
- Meinking TL, Clineschmidt CM, Chen C. et al. An observer-blinded study of 1% permethrin creme rinse with and without adjunctive combing in patients with head lice. J Pediatr. 2002; 141(5):665-670
- The In Vivo Pediculicidal Efficacy of a Natural Remedy. Kosta Y. Mumcuoglu PhD1, Jacqueline Miller PhD1, Chen Zamir MD MPH2, Gary Zentner FRACP2, Valery Helbin MD3 and Arieh Ingber MD3 IMAJ 2002;4:00–00
- Comparison of HairClean 1-2-3 VS Nix and Olive Oil and Mayonnaise on School Children
- Current problems in dermatology Principal Investigator: Research Assistant Professor Terri Meinking University of Miami School of Medicine April 1998
- Efficacy and safety of a new non-pesticide lice removal product.. Scanni G.*,Eur. J. Pediat. Dermatol..15, 49-52, 2005
- Clinical trial showing superiority of a coconut and anise spray over permethrin 0.43% lotion for head louse infestation, ISRCTN96469780 Ian F. Burgess, Eur J Pediatr
- BMJ 2005;330:1423 (18 June), doi:10.1136/bmj.38497.506481.8F (published 10 June 2005) Treatment of head louse infestation with 4% dimeticone lotion: randomised controlled equivalence trial
- אתר הדרין ב
- Pharma J 2008;280:371–375
- Kaul, N., Palma, K.G., Silagy, S.S. et al. (2007) North American efficacy and safety of a novel pediculicide rinse, isopropyl myristate 50% Resultz). Journal of Cutaneous Medicine & Surgery 11(5), 161-167
- Centre for Drug Evaluation and Research. FDA public health advisory: Safety of topical lindane products for the treatment of scabies and lice. <www.fda.gov/cder/drug/infopage/lindane/lindanePHA.htm> (Version current at May 21, 2008).
- Dodd CS. Interventions for treating headlice (Cochrane review). Cochrane Database Syst Rev 2001;3:CD001165.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק