הבדלים בין גרסאות בדף "צליעה בילדים - Pediatric limp"
| (94 גרסאות ביניים של 6 משתמשים אינן מוצגות) | |||
| שורה 1: | שורה 1: | ||
{{מחלה | {{מחלה | ||
| − | |תמונה= | + | |תמונה=קובץ:Pediatric limp.jpg |
|כיתוב תמונה= | |כיתוב תמונה= | ||
|שם עברי=צליעה בילדים | |שם עברי=צליעה בילדים | ||
| שורה 8: | שורה 8: | ||
|ICD-9={{ICD9|719.7}} | |ICD-9={{ICD9|719.7}} | ||
|MeSH= | |MeSH= | ||
| − | |יוצר הערך= | + | |יוצר הערך=מערכת ויקירפואה |
|אחראי הערך= | |אחראי הערך= | ||
}} | }} | ||
| − | + | '''צליעה''' אינה תופעה נדירה בילדים. היא נובעת משינוי ביכולת הילד לייצר יציבה רגילה, עקב הפרעה באחד מהחלקים הגרמיים, המפרקיים או השריריים/עצביים הנדרשים לצורך עמידה ותנועות ההליכה. ברוב המקרים, מקור הבעיה נמצא כבר בביקור הראשוני אצל הרופא, והאירוע חולף ללא סיבוכים מיוחדים. לעומת זאת, ישנם מספר מצבים הגורמים לצליעה הדורשים איתור זריז וטיפול מיידי על מנת למנוע נזק בלתי הפיך בעתיד. | |
| − | '''צליעה''' אינה תופעה נדירה בילדים. היא נובעת משינוי ביכולת הילד לייצר יציבה רגילה, עקב הפרעה באחד מהחלקים הגרמיים, המפרקיים או השריריים/עצביים הנדרשים לצורך עמידה ותנועות ההליכה. ברוב המקרים, מקור הבעיה נמצא כבר בביקור הראשוני אצל הרופא, והאירוע חולף ללא סיבוכים מיוחדים. לעומת זאת, ישנם מספר מצבים הגורמים לצליעה הדורשים איתור זריז וטיפול מיידי על מנת למנוע נזק בלתי הפיך בעתיד. | ||
==אפידמיולוגיה== | ==אפידמיולוגיה== | ||
| − | ההיארעות של צליעה אינה ידועה, אך ידוע כי צליעה שכיחה יותר בבנים. חציון הגיל בו צליעה שכיחה ביותר הוא 4.4 שנים. | + | ההיארעות של צליעה אינה ידועה, אך ידוע כי צליעה שכיחה יותר בבנים. חציון הגיל בו צליעה שכיחה ביותר הוא 4.4 שנים. |
==אטיולוגיה== | ==אטיולוגיה== | ||
| − | + | תבנית ההליכה הבשלה קיימת מגיל שלוש שנים, וההליכה של ילד בן שבע כבר דומה מאוד להליכה של אדם מבוגר. | |
| − | תבנית ההליכה הבשלה קיימת מגיל שלוש, וההליכה של ילד בן שבע כבר דומה מאוד להליכה של אדם מבוגר. | ||
| − | + | === הליכה תקינה === | |
| − | # '''Stance''' – שלב הדריכה. מהווה 60 | + | להליכה תקינה שני שלבים: |
| − | # '''Swing''' – שלב הנפת הרגל | + | #''' Stance''' – שלב הדריכה. מהווה 60 אחוזים ממחזור ההליכה. שלב זה כולל בתוכו שלושה שלבי משנה, הכוללים תמיכה של שתי הרגליים (Double limb support) או של רגל אחת (Single limb stance) על הקרקע. שלב זה מתקצר במצבים של צליעה הנובעת מכאבים |
| + | #''' Swing''' – שלב הנפת הרגל | ||
| − | + | === הליכה לא תקינה === | |
| − | # ''' | + | הליכה לא תקינה נחלקת לשני סוגים: |
| − | # ''' | + | #''' אנטלגית (כאובה)''' – קיצור של שלב ה-Stance כמנגנון פיצוי למניעת כאב ברגל הפגועה. ילד הצולע צליעה מסוג זה לא בהכרח ידווח על כאב |
| + | #'''לא אנטלגית (שאינה כאובה)''' – קיימים מספר סוגים של צליעה לא אנטלגית שלרוב אינם מצריכים הערכה וטיפול דחופים: | ||
| − | {| border="1" align="center" | + | {| border="1" align="center" width="100%" |
| − | |+ <big>'''הליכה | + | |+ <big>'''טבלה 1: הליכה לא אנטלגית'''</big> |
|- | |- | ||
| − | ! ! | + | !width="20%" dir="ltr"| |
| + | !width="20%" dir="ltr"|Equinus gait | ||
| + | !width="20%" dir="ltr"|Circumduction gait | ||
| + | !width="20%" dir="ltr"| Trendelenburg gait | ||
| + | !width="20%" dir="ltr"|Steppage gait | ||
|- | |- | ||
! קליניקה | ! קליניקה | ||
| − | + | | הליכה על קצות האצבעות | |
| − | | | + | | יישור יתר (Hyperextension) ונעילה של הברך בסוף שלב הדריכה. הרגל הפגועה באבדוקציה או תנועה סיבובית בשלב הנפת הרגל על מנת לאפשר לקצות האצבעות לעזוב את הקרקע |
| − | + | | האגן לא מצליח להישאר במצב הנייטרלי ונוטה כלפי מטה לכיוון הרגל הבריאה בשלב הנפת הרגל | |
| − | + | | מפרק האגן והברך בכיפוף יתר במהלך שלב הנפת הרגל על מנת לאפשר לקצות האצבעות לעזוב את הקרקע | |
|- | |- | ||
! בדיקה מכוונת | ! בדיקה מכוונת | ||
| − | + | | | |
| − | | | + | | [[סימן Galeazzi]] |
| − | | | + | | [[מבחן Trendelenburg]] |
| − | + | | | |
|- | |- | ||
! אטיולוגיה | ! אטיולוגיה | ||
| − | + | | רגל קלוטה ([[Clubfoot]]) | |
---- | ---- | ||
| − | שיתוק מוחין | + | [[שיתוק מוחין]] |
| + | |||
| + | (Cerebral Palsy, CP) | ||
---- | ---- | ||
מתיחה אידיופטית של גיד אכילס | מתיחה אידיופטית של גיד אכילס | ||
---- | ---- | ||
| − | שבר | + | [[שבר]] ב-Calcaneus |
---- | ---- | ||
גוף זר ברגל | גוף זר ברגל | ||
---- | ---- | ||
| − | אי שוויון באורך הרגליים ( | + | אי שוויון באורך הרגליים ([[Limb-length discrepancy)]] |
| − | + | | פגיעה נוירולוגית או מכנית הגורמת לקשיון הברך או הקרסול | |
---- | ---- | ||
| − | + | אם סימן Galezzi חיובי, אי שוויון באורך הרגליים (Limb-length discrepancy) | |
| − | | | + | | אם מבחן Trendelenburg חיובי:{{ש}}- [[דיספלזיה התפתחותית של מפרק הירך - Developmental dysplasia of the hip|Developmental Dysplasia of {{כ}}the Hip]]{{ש}}- הפרעה במנגנון האבדוקציה של האגן |
---- | ---- | ||
| − | מחלת Perthes | + | מחלת [[Perthes]] |
---- | ---- | ||
| − | SCFE | + | Slipped Capital Femoral{{כ}} Epiphysis |
| − | + | ||
| + | ([[SCFE]]) {{כ}}{{כ}} | ||
| + | | כל פגיעה נוירולוגית שאינה מאפשרת לילד לבצע דורסיפלקציה (Dorsiflexion) של הרגל. | ||
|} | |} | ||
===אבחנה מבדלת=== | ===אבחנה מבדלת=== | ||
| − | לצליעה יכולים להיות גורמים שונים ומגוונים – זיהום, טראומה, בעיה התפתחותית, בעיה מולדת, מחלת פרקים, מחלה ממארת, בעיה נוירולוגית מולדת או חריפה, ועוד. הסיבה השכיחה ביותר לצליעה בכל גיל היא חבלה (שבר או פגיעה ברקמה רכה). | + | לצליעה יכולים להיות גורמים שונים ומגוונים – זיהום, טראומה, בעיה התפתחותית, בעיה מולדת, מחלת פרקים, מחלה ממארת, בעיה נוירולוגית מולדת או חריפה, ועוד. הסיבה השכיחה ביותר לצליעה בכל גיל היא [[חבלה]] (שבר או פגיעה ברקמה רכה). |
| − | + | ==== טראומה ==== | |
| + | חבלות שונות לאזורים שונים בגפיים התחתונות עלולות לגרום לנזקים שיתבטאו בצליעה. לעיתים ההורים אינם מודעים לחבלה כלל, או שאינם מעריכים נכונה את עצמת החבלה ועל כן שוללים את הקשר בין החבלה למצבו הנוכחי של הילד. כאשר יש חשד לשבר, [[צילום רנטגן]] של עצמות הרגליים יכול לאשר את האבחנה. על פי אחד המאמרים שפורסמו, בחמישית מהמקרים של צליעה ללא סיבה ברורה בילדים מתחת לגיל שנתיים ניתן לזהות שבר בצילום עצמות הרגליים. השבר הקלאסי המתואר בהקשר למצב זה מכונה [[Toddler's fracture]] – שבר ספירלי (Spiral fracture) בעל תזוזה מינימלית בין שני חלקי השבר, המתרחש לעיתים קרובות בחלק התחתון של השוק. שברים המחשידים במיוחד ל[[התעללות בילדים|התעללות]] הם שברים ספירליים, או שברים בפינות פלטת הגדילה (Metaphysis) של העצם. פגיעות טראומטיות אפשריות נוספות הן [[נקע|נקיעה]] של מפרקים, כגון מפרק הקרסול. | ||
| − | + | ==== זיהום ==== | |
| + | קיומו של חום במקביל לצליעה מכוון למקור זיהומי העומד בבסיסה של התופעה. ישנם מספר סוגי זיהומים שיכולים להביא לצליעה:{{ש}}- זיהום של העצם, המכונה [[Osteomyelitis]], נגרם מנוכחות חיידק ברקמת העצם ועלול לגרום לצליעה, חוסר תנועה או שיתוק רצוני של הגפה בשל הכאב הנלווה{{ש}}- זיהום של המפרק, המכונה [[Septic arthritis]], נגרם מנוכחות חיידקים מזהמים באזור המפרק בין שתי עצמות. המפרק הקלאסי הוא מפרק הירך, ומדובר במצב חירום רפואי כיוון שעיכוב הטיפול עלול לגרום לנזק בלתי הפיך למפרק ולנכות. הסימנים הקלאסיים של מצב זה כוללים כאב מקומי, הגבלה בתנועה, חום מקומי וכללי, אודם מקומי, ונפיחות של המפרק המעורב{{ש}}- זיהום באזור הסחוסי המפריד בין חוליות עמוד השדרה, המכונה [[Discitis]]{{ש}}- זיהום של רקמת העור, המכונה [[Cellulitis]], יכול להופיע באזור הברך למשל וליצור כאב בהנעת הגפה וצליעה אף על פי שאין מעורבות של החלק הגרמי של הרגל | ||
ברוב המקרים, זיהומים הגורמים לצליעה דורשים אשפוז וטיפול מיידיים. | ברוב המקרים, זיהומים הגורמים לצליעה דורשים אשפוז וטיפול מיידיים. | ||
| − | + | ==== מחלות כרוניות/שגרונתיות ==== | |
| + | שורה של מחלות מערכתיות יכולה לגרום לפגיעה במפרקים. מחלות אלו עשויות לערב מערכות שאינן קשורות בהכרח למערכת השלד והשרירים, אך התבטאותן הראשונית יכולה להיות צליעה או כאב מפרקים. מחלת הפרקים השכיחה יותר בילדים מכונה [[Juvenile rheumatoid arthritis|ארתריטיס שגרונתית של הנעורים]] (Juvenile Rheumatoid Arthritis, JRA). המחלה מתאפיינת בדלקות פרקים הנגרמות מפעילות בלתי תקינה של מערכת החיסון. מחלה נוספת השכיחה בארץ היא ה[[קדחת ים תיכונית|קדחת הים-תיכונית]] (Familial Mediterranean Fever, FMF). מחלות נוספות העשויות להתייצג כבעיה מפרקית הן [[מחלת קרוהן|מחלת Crohn]], [[זאבת]] (Lupus), ארגמנת על שם הנוך-שונליין ([[Henoch Schonlein Purpura]], HSP) ועוד. | ||
| − | + | ==== בעיות מולדות ==== | |
| + | ההפרעה השכיחה ביותר היא התפתחות לקויה של מפרק הירך, מצב המכונה Developmental Dysplasia of the Hip ({{כ}}DDH) או{{כ}}{{כ}}{{כ}}Congenital Dislocation of the hip {{כ}}(CDH){{כ}}. מצב זה ניתן לזיהוי כבר בתקופה שלאחר הלידה. אם חל עיכוב באבחון, עלולה להתפתח צליעה בגיל מאוחר יותר. | ||
| − | + | ==== בעיות בהתפתחות מפרק הירך ==== | |
| + | ישנם מספר מצבים העלולים לגרום לנזק למפרק הירך. מצבים אלו מתבטאים בעיקר בכאב ובצליעה. ההפרעה השכיחה יותר מכונה Legg-Calve-Perthes – ומתאפיינת בנמק של חלק מראש עצם הירך מגורם שאינו ידוע. זיהוי וטיפול מהירים יכולים לשפר את מצב המפרק ולמנוע הפרעה תפקודית בעתיד. הפרעה נוספת השכיחה בגיל ההתבגרות מכונה Slipped Capital Femoral Epiphysis{{כ}} ומתאפיינת בנזק לראש עצם הירך הדורש זיהוי וטיפול ניתוחי בחלק מהמקרים. | ||
| − | + | ==== מחלה ממארת ==== | |
| + | חלק מהממאירויות השכיחות בילדים עשויות לערב את המפרקים ולהתייצג לראשונה כצליעה קבועה או חולפת, או ככאבים באזור המפרקים. | ||
| − | + | ==== סיבות נוירולוגיות ==== | |
| + | בעיות שמקורן במערכת העצבים המרכזית או ההיקפית עלולות ליצור הפרעות שיווי משקל שיתפרשו כצליעה, או לחלופין לגרום לצליעה עקב השפעתן על עצבוב שרירי הגפיים התחתונות. לאור כך, בדיקה נוירולוגית קפדנית של כל ילד צולע היא הכרחית. מגוון ההפרעות האפשריות רחב, החל משיתוק מוחין וכלה ב[[אוטם מוחי]]. | ||
| − | {| border="1" align="center" | + | {| border="1" align="center" "width="100%" |
| − | |+ <big>'''טבלה: אבחנה מבדלת של צליעה חריפה בילדים'''</big> | + | |+ <big>'''טבלה 2: אבחנה מבדלת של צליעה חריפה בילדים'''</big> |
|- | |- | ||
| − | ! טראומה ! | + | ! "width="14%"|טראומה |
| + | ! "width="14%"| התפתחותי | ||
| + | ! "width="14%"|זיהומי | ||
| + | ! "width="14%"|נוירולוגי | ||
| + | ! "width="14%"|גידולי (Neoplastic) | ||
| + | ! "width="14%"|דלקתי | ||
| + | ! "width="14%"| מולד | ||
|- | |- | ||
| − | + | | שבר | |
| − | + | | מחלת Perthes | |
| − | | | + | | Cellulitis |
| − | + | | שיתוק מוחין | |
| − | + | | גידולי חוט השדרה | |
| − | | | + | | Juvenile Rheumatoid Arthritis |
| − | | | + | | Developmental Dysplasia of the Hip |
|- | |- | ||
| − | | | + | | [[שבר מאמץ]] |
| − | | | + | | Slipped Capital Femoral Epiphysis |
| − | | | + | | Osteomyelitis |
| − | + | | נוירופתיות סנסוריות ומוטוריות תורשתיות ([[Hereditary motor and sensory neuropathy]]) | |
| − | + | | גידולי עצם:{{ש}}- שפיר: | |
| − | + | [[Osteoid osteoma]], [[Osteoblastoma]]{{ש}}- ממאיר: [[Osteosarcoma]], [[Ewing Sacroma]] | |
| − | | | + | | דלקת חולפת של מפרק הירך ([[Transient Synovitis)|Transient synovitis]]) |
| + | | [[אנמיה חרמשית]] (Sickle cell anaemia) | ||
|- | |- | ||
| − | + | | Toddler's Fracture -{{ש}}שבר ספירלי ב-Tibia בעל תזוזה מינימלית בין שני חלקי השבר | |
| − | + | | קואליציה של העצמות הטרסליות (Tarsal Coalition) | |
| − | | | + | | Septic arthritis |
| − | + | | | |
| − | | | + | | [[Lymphoma]] |
| − | + | | זאבת (Lupus) | |
| − | + | | פמור קצר מולד | |
|- | |- | ||
| − | + | | חבלה ברקמה רכה | |
| − | + | | שבר תת-סחוסי (Osteochondritis Dissecans) בברך או ב-Talus | |
| − | || מחלת | + | | [[Lyme|מחלת Lyme]] |
| − | + | | | |
| − | || | + | | [[לויקמיה|Leukemia]] |
| − | + | | | |
| − | + | | רגל קלוטה (Clubfoot) | |
|- | |- | ||
| − | + | | נקע בקרסול | |
| − | + | | | |
| − | | | + | | [[שחפת]] של העצם |
| − | + | | | |
| − | + | | | |
| − | + | | | |
| − | + | | | |
|- | |- | ||
| − | + | | | |
| − | + | | | |
| − | | | + | | [[זיבה]] (Gonorrhea) |
| − | + | | | |
| − | + | | | |
| − | + | | | |
| − | + | | | |
|- | |- | ||
| − | + | | | |
| − | + | | | |
| − | || | + | | [[דלקת מפרקים תגובתית - Reactive arthritis|Reactive arthritis]] שלאחר זיהום |
| − | + | | | |
| − | + | | | |
| − | + | | | |
| − | + | | | |
|} | |} | ||
| − | + | {{ש}} | |
| − | רוב גורמי הצליעה בילדים גורמים גם לכאב. הצליעות הממוקמות הכואבות ביותר נגרמות משברים, פריקות, | + | רוב גורמי הצליעה בילדים גורמים גם לכאב. הצליעות הממוקמות הכואבות ביותר נגרמות משברים, פריקות, Osteomyelitis ו-Septic arthritis. ישנן 3 פתולוגיות קלאסיות שיכולות להופיע כצליעה ממוקמת ללא כאבים: |
| + | #Developmental Dysplasia of the Hip בגיל הצעיר | ||
| + | #מחלת Legg-Calve-Perthes בגיל בית הספר המוקדם, בעיקר בבנים | ||
| + | #{{כ}}Slipped Capital Femoral Epiphysis החל מגיל 10, בעיקר בבנים | ||
==קליניקה== | ==קליניקה== | ||
| + | פירוט בהמשך ב[[צליעה בילדים - Pediatric Limp#טבלה: ממצאים באנמנזה המחשידים לגורם מסוים|טבלה 4: ממצאים בבדיקה גופנית המחשידים לגורם מסוים]] | ||
==אבחנה== | ==אבחנה== | ||
===אנמנזה=== | ===אנמנזה=== | ||
| − | שאלות חשובות שיש לברר: | + | שאלות חשובות שיש לברר: |
| + | *האם יש חשד לאלימות? | ||
| + | *מתי החלה הצליעה? האם ההורה יכול למקם את הצליעה? האם הילד נושא משקל על הרגל? | ||
| + | *האם יש סיפור של חבלה (כולל חיסון בגפה)? חום? כאב? | ||
| + | *מהו המהלך – האם יש שיפור, או החמרה? | ||
| + | *האם יש סימנים מערכתיים נוספים, כגון חום ממושך, ירידה במשקל, פריחה, או כאבי פרקים? | ||
| + | *האם היו אירועים של צליעה או נפיחות במפרקים בעבר? | ||
| + | *שאלות התפתחותיות: מתי הילד החל ללכת? האם התפתחותו המוטורית הייתה תקינה? | ||
| + | *היסטוריה משפחתית: האם יש סיפור משפחתי של מחלות פרקים, אנמיה חרמשית או נטייה לדמם? | ||
| + | {{ש}} | ||
| − | {| border="1" align="center" | + | {| border="1" align="center" ! "width="100%"| |
| − | |+ <big> | + | |+'''<big>טבלה 3: ממצאים באנמנזה המחשידים לגורם מסוים</big>''' |
| − | | | + | ! "width="50%"| ממצא |
| − | ! | + | ! "width="50%"| הגורם האפשרי |
|- | |- | ||
| − | + | | הופעה חריפה של כאבים | |
| − | + | | שבר | |
|- | |- | ||
| − | | | + | | [[כאבי בטן]] נלווים |
| − | + | | בטן חריפה, [[נוירובלסטומה|Neuroblastoma]], אבצס בשריר ה-Psoas | |
|- | |- | ||
| − | | | + | | [[כאבי גב]] נלווים |
| − | | | + | | Discitis, גידולי חוט השדרה, Osteomyelitis של החוליות |
|- | |- | ||
| − | || חום, חוסר | + | | [[חום - Fever|חום]], חוסר תיאבון, [[ירידה במשקל]], [[הזעות]] לילה |
| − | | | + | | [[ממאירות]], Osteomyelitis, הפרעה שגרונתית, Septic arthritis |
|- | |- | ||
| − | + | | כאבי צוואר, [[פוטופוביה]] או חום | |
| − | || | + | | [[דלקת קרום המוח|דלקת קרומי המוח]] (Meningitis) |
|- | |- | ||
| − | + | | כאב שורף | |
| − | + | | מעורבות עצבית | |
|- | |- | ||
| − | + | | כאב ממושך | |
| − | + | | זיהום, ממאירות | |
|- | |- | ||
| − | + | | כאב ממוקם | |
| − | + | | שבר, זיהום, ממאירות | |
|- | |- | ||
| − | + | | כאב המחמיר בהדרגה | |
| − | + | | ממאירות, Osteomyelitis, הפרעה שגרונתית, שבר מאמץ | |
|- | |- | ||
| − | + | | היסטוריה של הפרעת דמם | |
| − | + | | דמם במפרק | |
|- | |- | ||
| − | + | | היסטוריה של [[עקיצת חרק]] | |
| − | + | | מחלת Lyme | |
|- | |- | ||
| − | + | | היסטוריה של שלשולים שקדמו לצליעה | |
| − | | | + | | Arthritis תגובתית (Reactive Arthritis) |
|- | |- | ||
| − | + | | היסטוריה של דלקת גרון שקדמה לצליעה | |
| − | + | | קדחת שיגרונית חריפה ([[Rheumatic Fever]]) | |
|- | |- | ||
| − | + | |היסטוריה של טראומה | |
| − | + | | שבר, פגיעה תוך-מפרקית, פגיעה ברקמה רכה | |
|- | |- | ||
| − | + | | כאב במנוחה לסירוגין | |
| − | + | | ממאירות | |
|- | |- | ||
| − | | | + | | [[כאבי פרקים]] נודדים (Migratory Polyarthralgia) |
| − | + | | קדחת שיגרונית חריפה (Rheumatic Fever), {{כ}}Arthritis של מחלת הזיבה | |
|- | |- | ||
| − | + | | נוקשות בוקר | |
| − | + | | הפרעה שגרונתית, שבר מאמץ | |
|- | |- | ||
| − | + | | כאב המשתפר בעת פעילות | |
| − | + | | הפרעה שגרונתית | |
|- | |- | ||
| − | + | | כאב המחמיר בעת פעילות | |
| − | + | | פגיעת שימוש יתר, שבר מאמץ | |
|- | |- | ||
| − | + | | כאב בבוקר או לאחר חוסר פעילות | |
| − | + | | הפרעה שגרונתית | |
|- | |- | ||
| − | + | | כאב לילי | |
| − | + | | ממאירות | |
|- | |- | ||
| − | + | | כאב מקרין | |
| − | + | | מעורבות חוט השדרה או מעורבות עצבית | |
|- | |- | ||
| − | + | |ילד פעיל מינית | |
| − | | | + | |Arthritis של מחלת הזיבה, Arthritis תגובתית |
| − | |||
|} | |} | ||
| − | + | {{ש}} | |
| − | גידולי עצם ממאירים יכולים להתייצג ככאב במנוחה לסירוגין, מה שעלול להטעות את הרופא ולהוביל אותו לחשוד בתהליך חולף ושפיר. כאב מוסקולוסקלטלי מבודד בהיעדר סימנים נוספים כמעט אף פעם אינו נובע מדלקת פרקים כרונית. סימנים מערכתיים (חום, ירידה במשקל, הזעות לילה, חוסר | + | גידולי עצם ממאירים יכולים להתייצג ככאב במנוחה לסירוגין, מה שעלול להטעות את הרופא ולהוביל אותו לחשוד בתהליך חולף ושפיר. כאב מוסקולוסקלטלי מבודד בהיעדר סימנים נוספים כמעט אף פעם אינו נובע מדלקת פרקים כרונית. סימנים מערכתיים (חום, ירידה במשקל, הזעות לילה, חוסר תיאבון) מחשידים לזיהום, דלקת או ממאירות. [[כאבי גדילה]] אינם גורמים לצליעה! הקריטריונים לכאבי גדילה כוללים כאבי רגליים דו צדדיים המופיעים אך ורק בלילה, ללא צליעה או כאב במשך היום. |
ילדים בוגרים יוכלו לדווח על הרגשתם, אזור הכאב המדויק באם קיים, וסימנים נלווים. לעומתם, בילדים צעירים יותר יש לסמוך על התרשמות ההורים ועל רמזים עדינים בהתנהגותו של הילד. | ילדים בוגרים יוכלו לדווח על הרגשתם, אזור הכאב המדויק באם קיים, וסימנים נלווים. לעומתם, בילדים צעירים יותר יש לסמוך על התרשמות ההורים ועל רמזים עדינים בהתנהגותו של הילד. | ||
===בדיקה גופנית=== | ===בדיקה גופנית=== | ||
| − | מטרת הבדיקה לקבוע את סוג הצליעה ואת מיקום הפתולוגיה. יש להתחיל בהסתכלות על תבנית ההליכה של הילד. | + | מטרת הבדיקה לקבוע את סוג הצליעה ואת מיקום הפתולוגיה. יש להתחיל בהסתכלות על תבנית ההליכה של הילד. |
| − | חשוב לחפש דפורמציות ברגליים, העשויות להעיד על הפרעה נוירולוגית, בעיקר אם הן דו-צדדיות. בנוסף על בדיקת הגפיים, יש לשים דגש על בדיקת האגן, עמוד השדרה, הבטן, איברי המין ובדיקה נוירולוגית. בחשד לחסר נוירולוגי הנובע מפתולוגיה בעמוד השדרה המותני ( | + | חשוב לחפש דפורמציות ברגליים, העשויות להעיד על הפרעה נוירולוגית, בעיקר אם הן דו-צדדיות. בנוסף על בדיקת הגפיים, יש לשים דגש על בדיקת האגן, עמוד השדרה, הבטן, איברי המין ובדיקה נוירולוגית. בחשד לחסר נוירולוגי הנובע מפתולוגיה בעמוד השדרה המותני ([[Spinal dysraphism]]) יש לבצע גם בדיקה רקטלית. |
| − | '''התרשמות מהליכה וריצה''' | + | '''התרשמות מהליכה וריצה -''' על מנת לקבוע את סוג הצליעה, יש לתת לילד ללכת ולרוץ בזמן שדעתו מוסחת, ולהתבונן בכל חלק של הגפה במהלך מספר מחזורי הליכה. חשוב להשוות בין שלבי הדריכה וההנפה בשתי הרגליים. בילד המסרב ללכת יש לנסות להרחיק את ההורה מהילד על מנת לדרבן את הילד ללכת לעבר ההורה. |
| − | + | לעיתים קרובות קשה לדעת בוודאות אם הילד אכן צולע. הדבר נכון בעיקר בילדים צעירים, שהליכתם היא מעט לא יציבה בבסיסה. חשוב לשים לב לכמות הזמן בה הילד דורך על כל רגל (הרגל הבעייתית תישא פחות בנטל). במקרים בהם ההחלטה קשה, ניתן פשוט לעצום עיניים ולהקשיב למקצב ההליכה – בילד צולע הקצב יהיה בלתי סימטרי ולא קבוע. לעיתים הצליעה תופיע רק בריצה ולא בהליכה איטית. במקרים אלו ננתק את הילד מההורה, וניתן לו לרוץ אל ההורה בחזרה על מנת לבחון את הליכתו. הליכה כדאי תמיד לבחון כאשר הילד יחף – הדבר מקל על זיהוי מקור הבעיה, ובחלק מהמקרים הנעל עצמה מהווה חלק מהבעיה. אם הילד משתף פעולה, נבקש ממנו גם לקפוץ על רגל אחת לסירוגין וללכת על העקבים והבהונות. | |
| − | '''מיקום הפתולוגיה''' | + | '''מיקום הפתולוגיה -''' יש להפשיט את הילד, ולבחון את הסימטריות של מנח הגפיים במנוחה. חשוב לבדוק אם יש אזורים של אודם, נפיחות או דפורמציה. יש להתבונן ולבדוק את המפרקים, המשטחים הגרמיים והרקמות הרכות וכמו כן לחפש גורמים טריוויאליים כמו גופים זרים. חשוב להתרשם מכאבים שמקורם בעצמות עצמן באמצעות מישוש קפדני של כל עצמות הגפיים. כמו כן, יש לבדוק רגישויות בעמוד השדרה באמצעות ניקוש ושינויי תנוחה של כיפוף והתיישרות, ולבחון את היציבה של פלג הגוף העליון לזיהוי הפרעות במישור הקדמי ([[עקמת - Scoliosis|Scoliosis]], עיוותי Valgus ו-Varus). |
| − | '''רגישות וטווחי תנועה''' | + | '''רגישות וטווחי תנועה -''' יש להתרשם מכאבים בזמן הנעה פעילה או סבילה של הגפיים. כמו כן יש להתרשם מטווחי תנועה בכל מפרק, בייחוד בירך. תמיד נבדוק את המפרקים הסמוכים למפרק הכואב על מנת לגלות כאב מקרין. דבר זה חשוב במיוחד במצבים המערבים את מפרק הירך, העשויים להתייצג ככאבי ברכיים או כאבים בירך הצידי (Lateral). |
| + | ;בדיקות ספציפיות | ||
| + | # מבחן Trendelenburg – לזיהוי הפרעות הגורמות לחולשת ה-Abductors של הירך. הילד עומד על הרגל הכואבת ומרים את הרגל החזקה מהרצפה. אם האגן נופל לכיוון הרגל החזקה, המבחן חיובי | ||
| + | # סימן Galeazzi – מדגים מצבים הגורמים להבדלי אורך בין הרגליים. הילד שוכב על הגב כאשר מפרקי הירך והברך מכופפים. אם הברך בצד הפגוע נמוכה מאשר בצד התקין, הסימן חיובי | ||
| − | + | [[קובץ:הפרשיאורך.JPG|מרכז|ממוזער|400 פיקסלים|תמונה 1: סימן Galeazzi חיובי. יודגם בחולים עם הפרש בין אורכי הרגליים, הקיים במחלת Perthes, {{כ}}DDH או קיצור הפמור.]] | |
| − | + | # סיבוב פנימי של מפרק הירך – הילד שוכב על הבטן עם ברכיים מכופפות ב-90 מעלות וסיבוב חיצוני של כפות הרגליים. אובדן סיבוב פנימי הוא ממצא רגיש לפתולוגיה תוך מפרקית של הירך. מצב זה שכיח בילדים עם מחלת Perthes ו-SCFE{{ש}}[[קובץ:סיבובפנימימפרקירך.PNG|מרכז|ממוזער|400 פיקסלים|תמונה 2: סיבוב פנימי של מפרק הירך]] | |
| − | + | # אבדוקציה של הירך – הילד שוכב על הגב כאשר מפרקי הירכיים והברכיים מכופפים ואצבעות הרגליים נוגעות זו בזו. על מנת למדוד אבדוקציה, מסיטים את שתי הברכיים הצידה. הגבלה באבדוקציה מחשידה ל-DDH{{ש}}[[קובץ:אבדוקציה.PNG|מרכז|ממוזער|400 פיקסלים|תמונה 3: הגבלה באבדוקציה של ירך שמאל]] | |
| − | # סיבוב פנימי של מפרק הירך – הילד שוכב על הבטן עם ברכיים מכופפות | + | # [[מבחן Patrick]] – נקרא גם מבחן FABER (קיצור של Flexion, Abduction, External Rotation). יכול להדגים פתולוגיה של מפרק ה-Sacrum-Ilium. הילד שוכב על הגב והבודק מבצע Felxion, {{כ}}Abduction ו-Extrnal rotation של מפרק הירך. במבחן חיובי נגרם כאב במפרק ה-Sacrum-Ilium{{ש}}[[קובץ:מבחןפטריק.PNG|מרכז|ממוזער|400 פיקסלים|תמונה 4: מבחן Patrick{{כ}} (FABER)]] |
| − | # אבדוקציה של הירך – הילד שוכב על הגב כאשר מפרקי הירכיים והברכיים מכופפים ואצבעות הרגליים נוגעות זו בזו. על מנת למדוד אבדוקציה, מסיטים את שתי הברכיים הצידה. הגבלה באבדוקציה מחשידה ל-DDH | + | # בדיקת [[Pelvic compression]] – יכולה לכוון גם היא לפתולוגיה של מפרק ה-Sacrum-Ilium. הילד שוכב על הגב, והבודק דוחס את כנפי עצם ה-Ilium אחת כלפי השנייה. כאב בזמן הלחיצה מעיד על פתולוגיה במפרק |
| − | # מבחן | + | # [[Psoas sign|סימן Psoas]] – יכול להעיד על אבצס בשריר ה-Psoas או על [[דלקת התוספתן|תוספתן מודלק]]. הילד שוכב על הצד והבודק מבצע Passive extension של הירך. כאב בזמן הבדיקה מעיד על סימן חיובי |
| − | # בדיקת | + | # Leg-roll test – בדיקה של מפרק הירך הנוחה יותר לביצוע בילד צעיר. מבצעים תנועה סיבובית של הרגל כאשר הילד שוכב על הגב עם רגל ישרה |
| − | # סימן | ||
| − | # Leg-roll test – בדיקה של מפרק הירך הנוחה יותר לביצוע בילד צעיר. מבצעים תנועה סיבובית של הרגל כאשר הילד שוכב על הגב עם רגל ישרה | ||
| − | {| border="1" align="center" | + | {| border="1" align="center" ! "width="100%"| |
| − | |+ <big>'''טבלה: ממצאים בבדיקה גופנית המחשידים לגורם מסוים'''</big> | + | |+ <big>'''טבלה 4: ממצאים בבדיקה גופנית המחשידים לגורם מסוים'''</big> |
|- | |- | ||
| − | ! ממצא ! | + | ! "width="50%"|ממצא |
| + | ! "width="50%"|הגורם האפשרי | ||
|- | |- | ||
| − | || מסה בטנית | + | | "width="50%"|מסה בטנית |
| − | || | + | | "width="50%"|Neuroblastoma, אבצס בשריר ה-Psoas |
|- | |- | ||
| − | + | | רגישות בטנית | |
| − | + | | בטן חריפה | |
|- | |- | ||
| − | + | | קפלי עור אסימטריים בירך ובאזור ה-Gluteus | |
| − | + | | DDH | |
|- | |- | ||
| − | | | + | | Hypertrophy של השוק |
| − | + | | ניוון שרירים | |
|- | |- | ||
| − | + | | דלקת בלחמית, Enthesitis{{כ}}, Oligoarthritis, {{כ}}Urethritis | |
| − | | | + | | Arthritis תגובתית |
|- | |- | ||
| − | | | + | | [[Erythema chronic migrans]] |
| − | + | | מחלת Lyme | |
|- | |- | ||
| − | | | + | | [[Erythema marginatum]] |
| − | + | | קדחת שיגרונית חריפה (Rheumatic Fever) | |
|- | |- | ||
| − | + | | סיבוב חיצוני וכיפוף של הירך | |
| − | + | | SCFE | |
|- | |- | ||
| − | + | |סימן Galeazzi חיובי | |
| − | + | | אי שוויון באורך הרגליים | |
|- | |- | ||
| − | | | + | | [[הגדלת כבד]], [[הגדלת בלוטות לימפה]], [[הגדלת טחול]] |
| − | + | | ממאירות, הפרעה שגרונתית | |
|- | |- | ||
| − | + | | כיפוף, אבדוקציה ו-External rotation של מפרק הירך | |
| − | + | | תפליט נוזלי במפרק הירך (התנוחה מגדילה את נפח המפרק ומקלה על הכאבים) | |
|- | |- | ||
| − | + | | נפיחות של המפרק | |
| − | || | + | | [[המופיליה - Haemophilia|Haemophilia]], Inflammatory arthritis, Arthritis תגובתית, Septic arthritis |
|- | |- | ||
| − | + | | רגישות ממוקמת על גבי העצמות | |
| − | + | | חבלה, שבר, ממאירות, Osteomyelitis | |
|- | |- | ||
| − | + | | היעדר יכולת לאבדוקציה של הירך | |
| − | + | | DDH | |
|- | |- | ||
| − | + | | היעדר יכולת לסיבוב פנימי של הירך | |
| − | + | | מחלת Perthes, {{כ}}SCFE | |
|- | |- | ||
| − | + | | פריחת פרפר ([[Malar Rash]]) | |
| − | + | | זאבת | |
|- | |- | ||
| − | | | + | | [[Arthropathy]] שרירית |
| − | | | + | | ניוון (Atrophy) שרירי בשל חוסר שימוש, הפרעה נוירולוגית |
|- | |- | ||
| − | + | | כאב צווארי וקשיון עורף, סימני [[Kernig]] ו-[[Brudzinski]] | |
| − | | | + | | דלקת קרום המוח |
|- | |- | ||
| − | + | | הגבלה בטווח תנועה בשל כאבים, חוסר נשיאת משקל | |
| − | | | + | | Septic arthritis |
|- | |- | ||
| − | | | + | | [[עודף משקל]] |
| − | + | | SCFE | |
|- | |- | ||
| − | + | | אודם או חום מקומי | |
| − | | | + | | Arthritis דלקתית, Osteomylitis,{{כ}} Septic arthritis |
|- | |- | ||
| − | + | | פריחה מקולו-פפולרית או שלפוחיתית שאינה כואבת או מגרדת, Polyarthritis, דלקת במעטפת הגיד ([[Tenosynovitis]]) | |
| − | | | + | | Arthritis של מחלת הזיבה |
|- | |- | ||
| − | + | | מסה נימושה על גבי העצם | |
| − | + | | ממאירות | |
|- | |- | ||
| − | + | | מבחן Patrick{{כ}} (FABER) חיובי | |
| − | + | | פתולוגיה במפרק ה-Sacrum-Ilium | |
|- | |- | ||
| − | + | | מבחן Pelvic compression חיובי | |
| − | + | | פתולוגיה במפרק ה-Sacrum-Ilium | |
|- | |- | ||
| − | + | | מבחן Trendelenberg חיובי | |
| − | + | | DDH, חולשת Abductors של הירך | |
|- | |- | ||
| − | + | | סימן Psoas חיובי | |
| − | + | | דלקת התוספתן, אבצס בשריר ה-Psoas | |
|} | |} | ||
===בדיקות מעבדה=== | ===בדיקות מעבדה=== | ||
| − | גורמים שונים לצליעה דורשים בירור מעבדתי שונה. כך למשל, בחשד לבעיה זיהומית יש לקחת בדיקות | + | גורמים שונים לצליעה דורשים בירור מעבדתי שונה. כך למשל, בחשד לבעיה זיהומית יש לקחת בדיקות ל[[ספירת דם - Complete blood count|ספירת דם]], מדדי דלקת, תרביות וכדומה. בחשד למצב שגרונתי, קיימת שורה של בדיקות סרולוגיות המאפשרות זיהוי של נוגדנים ייחודיים המכוונים למחלה כלשהי. מחלות ממאירות דורשות בירור ייחודי על פי סוג המחלה, וטראומה אינה דורשת בדיקות מעבדה כלל. |
| − | בכל חשד לזיהום, יש לנקר את המפרק המזוהם ולבצע בדיקות של הנוזל המפרקי, הכוללות צביעת | + | בכל חשד לזיהום, יש לנקר את המפרק המזוהם ולבצע בדיקות של הנוזל המפרקי, הכוללות צביעת Gram, ספירה, ובעיקר תרבית. עקב דחיפות הזיהוי והטיפול במצב זה, הבירור ייערך בדרך כלל בבית החולים. |
| − | {| border="1" align="center" | + | {| border="1" align="center" ! "width="100%"| |
| − | |+ <big>'''טבלה: בדיקות מעבדה המסייעות להגיע לאבחנה של גורם הצליעה'''</big> | + | |+ <big>'''טבלה 5: בדיקות מעבדה המסייעות להגיע לאבחנה של גורם הצליעה'''</big> |
|- | |- | ||
| − | ! הבדיקה ! | + | ! "width="25%"|הבדיקה |
| + | ! "width="25%"|אבחנה | ||
| + | ! "width="25%"|התוצאה הצפויה | ||
| + | ! "width="25%"|הסבר | ||
|- | |- | ||
| − | ! ANA | + | ! [[נוגדנים למרכיבי הגרעין - Anti nuclear antibodies|ANA]] |
| − | + | (Anti-Nuclear Antibodies) | |
| − | + | | זאבת | |
| − | + | | חיובית | |
| + | | הבדיקה חיובית ב-94 אחוזים מהילדים עם זאבת. בדיקה שלילית שוללת את המחלה כמעט בוודאות. לעומת זאת, ערך הניבוי של הבדיקה נמוך. תוצאות חיוביות מודגמות ב-10–40 אחוזים מהילדים הבריאים. | ||
טיטר של 1:160-1:320 מספק את הרגישות והסגוליות הגבוהות ביותר.{{ש}}בדיקה חיובית אינה אבחנתית בפני עצמה. כמו כן, הבדיקה אינה יעילה לאבחנה או שלילה של JRA | טיטר של 1:160-1:320 מספק את הרגישות והסגוליות הגבוהות ביותר.{{ש}}בדיקה חיובית אינה אבחנתית בפני עצמה. כמו כן, הבדיקה אינה יעילה לאבחנה או שלילה של JRA | ||
|- | |- | ||
| − | ! ASLO | + | ! [[אנטיסטרפטוליזין Antistreptolysin O - O|ASLO]] |
| − | + | (Anti-Streptolysin O) | |
| − | + | | קדחת שיגרונית חריפה | |
| − | + | | טיטר ASLO מוגבר | |
| + | | מעיד על זיהום אמיתי, לעומת נשאות. טיטרים גבוהים מודגמים ב-80 אחוזים מהחולים עם קדחת שיגרונית חריפה. ניתן להגביר את רגישות הבדיקה באמצעות רמות נוגדנים נוספים | ||
|- | |- | ||
! תרבית דם | ! תרבית דם | ||
| − | + | | זיהום | |
| − | + | | חיובית | |
| − | + | | הבדיקה חיובית ב-30–60 אחוזים מהחולים עם Osteomyelitis ו-40–50 אחוזים מהחולים עם Septic arthritis | |
|- | |- | ||
! תרבית עצם | ! תרבית עצם | ||
| − | | | + | | Osteomyelitis |
| − | + | | חיובית | |
| − | + | | הבדיקה חיובית ב-48–85 אחוזים מהחולים עם Osteomyelitis. {{כ}}[[Staphylococcus aureus]] הוא הפתוגן השכיח ביותר | |
|- | |- | ||
! ספירת דם | ! ספירת דם | ||
| − | + | | זיהום | |
---- | ---- | ||
דלקת | דלקת | ||
---- | ---- | ||
ממאירות | ממאירות | ||
| − | + | | עלייה ברמות [[ספירת דם - Complete blood count#כדוריות דם לבנות|כדוריות הדם הלבנות]] וה[[ספירת דם - Complete blood count#טסיות-דם|טסיות]] | |
{{ש}} | {{ש}} | ||
---- | ---- | ||
| − | + | Cytopenia | |
| − | + | | רמות כדוריות הדם הלבנות אינה בדיקה רגישה או סגולית לאבחנה של זיהום, דלקת או ממאירות | |
---- | ---- | ||
{{ש}} | {{ש}} | ||
---- | ---- | ||
| − | תאי | + | תאי Blast,{{כ}} Lymphocytosis ו-Neutropenia עשויים להצביע על לויקמיה.{{ש}}Cytopenia עלולה גם להופיע בחולי זאבת |
|- | |- | ||
| − | ! תפקודי קרישה | + | ! [[תפקודי קרישה]] |
| − | | | + | | Haemophilia או תפליט דמי |
| − | | | + | | Partial Thromboplastin Time {{כ}}([[PTT]]){{כ}} מוארך |
| − | + | | | |
|- | |- | ||
| − | ! CRP | + | ! [[CRP]] |
| − | + | (C-Reactive Protein) | |
| + | | זיהום | ||
---- | ---- | ||
דלקת | דלקת | ||
---- | ---- | ||
ממאירות | ממאירות | ||
| − | + | | רמות CRP מוגברות | |
| − | + | | הבדיקה אינה רגישה או סגולית לאבחנה של זיהום, דלקת או ממאירות | |
| − | |||
---- | ---- | ||
| − | + | ||
---- | ---- | ||
| − | בחולים עם | + | בחולים עם Osteomyelitis או Septic arthritis, רמות CRP חוזרות לערכי הנורמה במהירות לאחר התחלת טיפול אנטיביוטי. רמות שנותרות גבוהות לאחר התחלת הטיפול מעידות על חוסר תגובה לטיפול |
|- | |- | ||
| − | ! שקיעת דם | + | ! [[שקיעת דם - Erythrocyte sedimentation rate|שקיעת דם]] (Erythrocyte Sedimentation Rate, ESR) |
| − | + | | זיהום | |
---- | ---- | ||
דלקת | דלקת | ||
---- | ---- | ||
ממאירות | ממאירות | ||
| − | | | + | | שקיעת דם מוחשת |
| − | + | | הבדיקה אינה רגישה או סגולית לאבחנה של זיהום, דלקת או ממאירות | |
---- | ---- | ||
{{ש}} | {{ש}} | ||
---- | ---- | ||
| − | ספירת טסיות נמוכה או תקינה בנוכחות | + | ספירת טסיות נמוכה או תקינה בנוכחות שקיעת דם מוחשת מכוונת לממאירות |
|- | |- | ||
| − | ! טיטר | + | ! טיטר Lyme |
| − | + | | מחלת Lyme | |
| − | + | | חיובי | |
| − | + | | יש לבדוק את כל הילדים המתגוררים באזור אנדמי או טיילו באזור אנדמי לאחרונה | |
|- | |- | ||
! דגימת הנוזל המפרקי | ! דגימת הנוזל המפרקי | ||
| − | + | | {{ש}} | |
| − | + | Septic arthritis{{ש}} | |
| − | {{ש}} | ||
---- | ---- | ||
| − | דלקת חולפת של מפרק הירך (Transient | + | דלקת חולפת של מפרק הירך (Transient synovitis) |
| − | + | | נוזל עכור, ספירת כדוריות דם לבנות גדולה מ-50,000 למילימטר, עם למעלה מ-75 אחוזים תאי Polymorphonuclear | |
---- | ---- | ||
| − | נוזל צלול צהבהב, ספירת כדוריות דם לבנות | + | נוזל צלול צהבהב, ספירת כדוריות דם לבנות 5,000-15,000 למילימטר עם פחות מ-25 אחוזים תאי Polymorphonuclear |
| − | + | | | |
|- | |- | ||
! תרבית הנוזל המפרקי | ! תרבית הנוזל המפרקי | ||
|| | || | ||
| − | + | Septic arthritis | |
| − | |||
---- | ---- | ||
| − | דלקת חולפת של מפרק הירך | + | דלקת חולפת של מפרק הירך |
|| חיובית | || חיובית | ||
---- | ---- | ||
שלילית | שלילית | ||
| − | || הבדיקה חיובית ב- | + | || הבדיקה חיובית ב-50–80 אחוזים מהחולים עם Septic arthritis. הפתוגן השכיח ביותר הוא Staphylococcus aureus |
---- | ---- | ||
|- | |- | ||
| − | ! משטח גרון | + | ! משטח גרון |
| − | + | | קדחת שיגרונית חריפה | |
| − | | | + | | [[סטרפטוקוק המוליטי מקבוצה A]]{{כ}} (Group A Streptococcus, GAS) |
| − | + | | הבדיקה חיובית רק ב-10–33 אחוזים מהחולים עם קדחת שיגרונית חריפה | |
|- | |- | ||
! תרביות מהשופכה, צוואר הרחם, הלוע והרקטום | ! תרביות מהשופכה, צוואר הרחם, הלוע והרקטום | ||
| − | | | + | | Arthritis של מחלת ה[[זיבה - גישה לחולה - Approach to the patient with Gonorrhea|זיבה]] |
| − | | | + | |[[Neisseria gonorrhoea]] |
| − | + | | | |
|- | |- | ||
! תרביות מהשופכה והצואה | ! תרביות מהשופכה והצואה | ||
| − | | | + | | Arthritis תגובתית |
| − | | | + | | [[Chlamydia]] בתרביות מהשופכה. {{כ}}[[Salmonella]], [[Shigella]],{{כ}} [[Yersinia]] ו-[[Campilobacter]] בתרביות צואה |
| + | | | ||
|} | |} | ||
===בדיקות הדמיה=== | ===בדיקות הדמיה=== | ||
| − | קיימות אפשרויות רבות להדמיה של האזורים החשודים – החל מצילומי רנטגן פשוטים, CT ו-MRI וכלה | + | קיימות אפשרויות רבות להדמיה של האזורים החשודים – החל מצילומי רנטגן פשוטים, [[CT|Computer Tomography Scan]] {{כ}}(CT) ו-{{כ}}[[Magnetic Resonance Imaging|{{כ}}Magnetic Resonance Imaging]] {{כ}}(MRI) וכלה ב[[מיפוי עצמות]]. במיפוי עצמות, חומר בעל רדיואקטיביות מינורית (Minimal radioactivity) ויכולת קשירה לעצמות מוזרק לגוף, וזיהוי אתרי ההיקשרות מאפשר לאבחן מצבים פתולוגיים שונים העלולים לגרום לצליעה. |
| − | '''צילומי רנטגן''' | + | '''צילומי רנטגן -''' יש להתחיל בצילומים פשוטים של האזור החשוד. רוב הצילומים מבוצעים בשני מנחים: קדמי-אחורי, וצידי (Lateral). בצילום של הירך, רצוי להוסיף צילום "צפרדע" לטרלי, פרט לחולים עם SCFE החייבים צילום צידי אמיתי היות שצילום "צפרדע" עלול לגרום להחמרת ההיפרדות. במקרים שהבדיקה הגופנית לא מכוונת, או בילדים הצעירים מדי בכדי למקם את הכאב ולתת אנמנזה אמינה – יש לצלם את כל הגפיים התחתונות. |
| − | + | במקרים של שברי מאמץ, מחלת Perthes, {{כ}}Osteomyelitis או Septic arthritis – הצילום הראשוני עשוי להיות תקין! | |
| − | ''' | + | '''סונר (Ultrasound) -''' בדיקת [[סונר]] רגישה מאד לזיהוי תפליט נוזלי במפרק הירך, אך אינה מאפשרת להבדיל בין נוזל סטרילי, מוגלתי או דמי. אם יש חשד גבוה ל-Septic arthritis ומודגם תפליט במפרק, יש לבצע ניקור דחוף של הנוזל בהנחיית סונר ולשלוח את הדגימה לצביעת Gram, ספירה ותרבית. אין לדחות את הניקור במקרים של חשד גבוה. אם אין נגישות לסונר, ניתן לבצע את ניקור הנוזל המפרקי בהנחיה פלורוסקופית (Fluoroscopy). רק במקרים בהם אין ברירה אחרת, ניתן לבצע ניקור עיוור – אך חשוב לזכור את הסיכון לפגיעה בכלי דם או עצבים באזור (Femoral ו-Obturator) היות שלא ניתן לוודא מיקום נכון של המחט. |
| − | '''מיפוי עצמות''' | + | '''מיפוי עצמות -''' בדיקה מצוינת להערכת ילד צולע במצבים בהם האנמנזה, הבדיקה הגופנית, הצילום והסונר אינם מכוונים לפתולוגיה מסוימת. מאפשר לאתר שברי מאמץ, Osteomyelitis, גידולים וגרורות. רגישות הבדיקה גבוהה, אך סגוליותה נמוכה. |
| − | '''CT''' | + | '''CT -''' משמש במקרים בהם יש צורך בהדמיה של עצם קורטיקלית (Cortical bone). |
| − | '''MRI''' | + | '''MRI -''' מאפשר הדמיה מצוינת של המפרקים, הרקמות הרכות, הסחוס והעצם המדולרית. בניגוד למיפוי עצמות, לבדיקה יש רגישות וסגוליות גבוהה. הבדיה טובה לאישור אבחנה של Osteomyelitis, להגדרת גבולות של גידול, לזיהוי שברי מאמץ ולאבחנה מוקדמת של מחלת Perthes. הבדיקה יעילה גם לאבחון מצב טרום-SCFE (המכונה "Pre-slip"). |
| − | {| border="1" align="center" | + | {| border="1" align="center" ! "width="100%"| |
| − | |+ <big>'''טבלה: שילוב האנמנזה, הבדיקה הגופנית ובדיקות המעבדה וההדמיה לצורך אבחנה'''</big> | + | |+ <big>'''טבלה 6: שילוב האנמנזה, הבדיקה הגופנית ובדיקות המעבדה וההדמיה לצורך אבחנה'''</big> |
|- | |- | ||
| − | ! הגורם ! | + | ! "width="20%"|הגורם |
| + | ! "width="20%"|אנמנזה | ||
| + | ! "width="20%"|בדיקה גופנית | ||
| + | ! "width="20%"|בדיקות מעבדה | ||
| + | ! "width="20%"|בדיקות הדמיה | ||
|- | |- | ||
! טראומה | ! טראומה | ||
| שורה 497: | שורה 541: | ||
! זיהום | ! זיהום | ||
|| חום, צמרמורות, אודם וכאבים | || חום, צמרמורות, אודם וכאבים | ||
| − | || | + | || מתח שרירים (Muscle tone) מוגבר בלתי רצוני (Guarding), חום, אודם |
|| ספירת דם, שקיעת דם, CRP, ניקור הנוזל המפרקי | || ספירת דם, שקיעת דם, CRP, ניקור הנוזל המפרקי | ||
|| צילומי רנטגן, MRI, מיפוי עצמות | || צילומי רנטגן, MRI, מיפוי עצמות | ||
| שורה 504: | שורה 548: | ||
|| כאבים ליליים, כאב שאינו קשור בפעילות גופנית | || כאבים ליליים, כאב שאינו קשור בפעילות גופנית | ||
|| מסה נימושה | || מסה נימושה | ||
| − | || ספירת דם, שקיעת דם, CRP, | + | || ספירת דם, שקיעת דם, CRP,{{כ}} Alkaline phosphatase, סידן, אלקטרוליטים, ניקור הנוזל המפרקי |
| − | || צילומי רנטגן, MRI או CT, מיפוי עצמות, בירור שלב המחלה ( | + | || צילומי רנטגן, MRI או CT, מיפוי עצמות, בירור שלב המחלה (Staging) |
|- | |- | ||
! מולד | ! מולד | ||
|| הבעיה קיימת מהלידה | || הבעיה קיימת מהלידה | ||
| − | || | + | || Deformation, אי שוויון באורך בין הרגליים, איבוד טווח התנועה |
|| אין צורך | || אין צורך | ||
|| צילומי רנטגן | || צילומי רנטגן | ||
|- | |- | ||
! נוירולוגי | ! נוירולוגי | ||
| − | || | + | || Ataxia, חוסר שיווי משקל, הליכה בלתי מאורגנת |
| − | || | + | || מתח שרירים מוגבר או מופחת, רפלקסים ערים או מופחתים, כף רגל קעורה (Cavus foot) או טופר (Claw toes) |
| − | || | + | || Creatine kinase (אם [[מחלת דושן|מחלת Duchenne]] כלולה באבחנה המבדלת). |
|| צילומי רנטגן | || צילומי רנטגן | ||
|- | |- | ||
| שורה 533: | שורה 577: | ||
===דילמות אבחנתיות שכיחות=== | ===דילמות אבחנתיות שכיחות=== | ||
| − | + | # '''Septic arthritis לעומת דלקת חולפת של מפרק הירך (Transient synovitis)''':{{ש}}דלקת חולפת של מפרק הירך לרוב אינה מתבטאת בחום, הכאבים הם פחות חריפים, וההגבלה בתנועה קלה יותר לעומת Septic arthritis. על פי מחקרים מסוימים, חום גבוה, סירוב לשאת משקל על רגל אחת, שקיעת דם מעל 40, ספירה לבנה מעל 12,000 ו-CRP מעל 2 מכוונים ל-Septic arthritis. ניקור המפרק הוא ה-Gold standard לאבחנת Septic arthritis | |
| − | דלקת חולפת של מפרק הירך לרוב אינה מתבטאת בחום, הכאבים הם פחות חריפים, וההגבלה בתנועה קלה יותר לעומת | + | # '''Discitis לעומת Osteomyelitis של החוליה''':{{ש}}שני המצבים עשויים להתבטא בחום, כאבי גב, צליעה או סירוב ללכת. חום שכיח וממושך יותר בילדים עם Osteomyelitis. ילד עם Discitis לרוב אינו נראה חולה, לעומת ילד עם Osteomyelitis שלרוב נראה חולה מאוד. מעורבות של עמוד השדרה הגבי או הצווארי מעלה את החשד ל-Osteomyelitis, ו-Discitis כמעט תמיד מערבת את עמוד השדרה המותני בלבד. צילום של Discitis ידגים היצרות של המרווח בין החוליות עם הרס בדרגות שונות של הלוחיות בחוליות סמוכות. לעומת זאת, צילום של Osteomyelitis ידגים ירידה בצפיפות בגוף חוליה מסוימת והרס עצם. MRI היא בדיקת הבחירה בחשד ל-Osteomyelitis |
| + | # '''ממאירות לעומת מחלה שגרונתית''':{{ש}}שני המצבים עשויים להתבטא בכאב מוסקולוסקלטלי, חום, עייפות, ירידה במשקל, הגדלת כבד, ודלקות פרקים. סימנים המכוונים לממאירות הם כאב עצמות שאינו מפרקי, כאבי גב, רגישות על פני העצמות, תסמינים מערכתיים חמורים, הזעות לילה, שטפי דם, סימנים נוירולוגיים וגושים חשודים. בדיקות מעבדה המכוונות לממאירות הן שקיעת דם מוחשת בשילוב עם Thrombocytopenia וספירה לבנה נמוכה | ||
| + | # '''אבצס בשריר ה-Psoas לעומת Septic arthritis''':{{ש}}באבצס ייתכן ויימצא גוש בטני נמוש וסימן Psoas חיובי. אם האבצס קרוב לחוט השדרה או לעצבים פריפריים – עלולים להופיע Scoliosis, {{כ}}[[Sciatic pain]]{{כ}} ונוירופתיה של העצב הפמורלי. בילד עם אבצס בשריר ה-Psoas, כיפוף של מפרק הירך מקל על הכאבים ומאפשר סיבוב פנימי וחיצוני של המפרק ללא כאבים. לעומת זאת, ילדים עם Septic arthritis סובלים מכאב והגבלה בתנועה לכל הכיוונים. צילום רנטגן של אבצס בשריר ה-Psoas עשוי להדגים טשטוש של מפרק ה-Sacrum-Ilium. ניתן לאשר את האבחנה באמצעות CT או MRI | ||
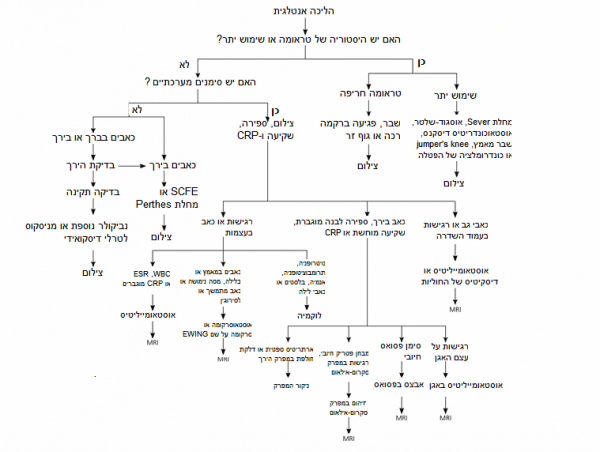
| − | + | '''תרשים זרימה לאבחנת הגורם להליכה אנטלגית:''' | |
| − | |||
| − | + | [[קובץ:תרשים_מדהים_של_קרן.PNG|מרכז|600 פיקסלים]] | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
==טיפול== | ==טיפול== | ||
| − | חשוב לשלול קודם כל את האבחנות הדחופות. האבחנה הדחופה ביותר בילד צולע היא | + | חשוב לשלול קודם כל את האבחנות הדחופות. האבחנה הדחופה ביותר בילד צולע היא Septic arthritis. אבחנות דחופות נוספות כוללות Osteomyelitis, חשד להתעללות, ממאירות ופתולוגיות המסכנות את אספקת הדם למפרק (מחלת Perthes ו-SCFE). |
| − | הטיפול יינתן בהתאם לאבחנה המשוערת. חשוב לשלב בטיפול נוגדי כאב בהתאם לעצמת הכאב. בחשד לחבלה או לתהליך טראומטי למפרק או לעצם (כולל מחלת Perthes ו-SCFE, יש להתייעץ עם | + | הטיפול יינתן בהתאם לאבחנה המשוערת. חשוב לשלב בטיפול נוגדי כאב בהתאם לעצמת הכאב. בחשד לחבלה או לתהליך טראומטי למפרק או לעצם (כולל מחלת Perthes ו-SCFE), יש להתייעץ עם האורתופד התורן. בחשד לתהליך זיהומי או חיידקי, יש לערב את האורתופדים לצורך תכנון ניקור המפרק הנגוע ודגימת הנוזל לתרבית, ספירת תאים, צביעת Gram, חלבון וסוכר. |
===אינדיקציות לאשפוז=== | ===אינדיקציות לאשפוז=== | ||
| − | + | *יש לאשפז כל ילד עם חשד לתהליך זיהומי חיידקי (במפרק או בעצם) | |
| − | + | * יש לאשפז כל ילד עם חשד לתהליך ממאיר | |
| − | + | *יש לאשפז כל ילד עם ממצא המחשיד להתעללות | |
===הנחיות בשחרור=== | ===הנחיות בשחרור=== | ||
| − | + | * כאשר ילד משתחרר לביתו עם צליעה וחשד לתהליך זיהומי שאינו חיידקי, יש להפנות את ההורים למעקב. אם ישנה עליית חום או החמרה ניכרת בצליעה, יש להנחות את ההורים לפנות לבדיקה דחופה | |
| − | + | *כאשר יש חשד לדלקת חולפת של מפרק הירך (Transient synovitis), יש להמליץ על נוגדי כאבים, ובפרט [[Nurofen]] {{כ}}(Ibuprofen{{כ}}) | |
| − | + | * צליעה הנובעת מחבלה קלה או מדלקת חולפת של מפרק הירך צפויה לחלוף תוך מספר ימים בודדים. אם הצליעה נמשכת לאחר שבוע, יש להנחות את ההורים לפנות להמשך בירור | |
==פרוגנוזה== | ==פרוגנוזה== | ||
| − | |||
==דגלים אדומים== | ==דגלים אדומים== | ||
| − | |||
==ביבליוגרפיה== | ==ביבליוגרפיה== | ||
| − | + | <blockquote> | |
| − | + | <div style="text-align: left; direction: ltr"> | |
| − | + | # Behrman RE, Kleigman RM, Jenson HB. Nelson Textbook of Pediatrics: 17th edition. Philadelphia, Pennsylvania: Saunders 2004;2273-9, 2297-2302 | |
| − | + | # Fleisher GR, Ludwig S, Henretig FM. Textbook of Pediatric Emergency Medicine: 5th ed. Philadelphia, Pennsylvania: Lippincott Williams & Wilkins 2006;415-420 | |
| − | + | # Leung AK, Lemay JF. The limping child. Journal of Pediatric Health Care 2004;18:219-23 | |
| − | + | # Barkin RM, Barkin AZ, Barkin AZ. The limping child. The Journal of Emergency Medicine 2000;18(3):331-9 | |
| + | # Leet AI, Skaggs DL. Evaluation of the acutely limping child. American Family Physician 2000;61:1011-8 | ||
| + | </div> | ||
| + | </blockquote> | ||
==קישורים חיצוניים== | ==קישורים חיצוניים== | ||
| שורה 580: | שורה 619: | ||
[[קטגוריה:אורתופדיה]] | [[קטגוריה:אורתופדיה]] | ||
[[קטגוריה:ילדים]] | [[קטגוריה:ילדים]] | ||
| + | [[קטגוריה:ערכים מומלצים]] | ||
גרסה אחרונה מ־11:37, 6 באפריל 2021
| צליעה בילדים | ||
|---|---|---|
| Pediatric Limp | ||
| ||
| ICD-9 | 719.7 | |
| יוצר הערך | מערכת ויקירפואה | |
צליעה אינה תופעה נדירה בילדים. היא נובעת משינוי ביכולת הילד לייצר יציבה רגילה, עקב הפרעה באחד מהחלקים הגרמיים, המפרקיים או השריריים/עצביים הנדרשים לצורך עמידה ותנועות ההליכה. ברוב המקרים, מקור הבעיה נמצא כבר בביקור הראשוני אצל הרופא, והאירוע חולף ללא סיבוכים מיוחדים. לעומת זאת, ישנם מספר מצבים הגורמים לצליעה הדורשים איתור זריז וטיפול מיידי על מנת למנוע נזק בלתי הפיך בעתיד.
אפידמיולוגיה
ההיארעות של צליעה אינה ידועה, אך ידוע כי צליעה שכיחה יותר בבנים. חציון הגיל בו צליעה שכיחה ביותר הוא 4.4 שנים.
אטיולוגיה
תבנית ההליכה הבשלה קיימת מגיל שלוש שנים, וההליכה של ילד בן שבע כבר דומה מאוד להליכה של אדם מבוגר.
הליכה תקינה
להליכה תקינה שני שלבים:
- Stance – שלב הדריכה. מהווה 60 אחוזים ממחזור ההליכה. שלב זה כולל בתוכו שלושה שלבי משנה, הכוללים תמיכה של שתי הרגליים (Double limb support) או של רגל אחת (Single limb stance) על הקרקע. שלב זה מתקצר במצבים של צליעה הנובעת מכאבים
- Swing – שלב הנפת הרגל
הליכה לא תקינה
הליכה לא תקינה נחלקת לשני סוגים:
- אנטלגית (כאובה) – קיצור של שלב ה-Stance כמנגנון פיצוי למניעת כאב ברגל הפגועה. ילד הצולע צליעה מסוג זה לא בהכרח ידווח על כאב
- לא אנטלגית (שאינה כאובה) – קיימים מספר סוגים של צליעה לא אנטלגית שלרוב אינם מצריכים הערכה וטיפול דחופים:
| Equinus gait | Circumduction gait | Trendelenburg gait | Steppage gait | |
|---|---|---|---|---|
| קליניקה | הליכה על קצות האצבעות | יישור יתר (Hyperextension) ונעילה של הברך בסוף שלב הדריכה. הרגל הפגועה באבדוקציה או תנועה סיבובית בשלב הנפת הרגל על מנת לאפשר לקצות האצבעות לעזוב את הקרקע | האגן לא מצליח להישאר במצב הנייטרלי ונוטה כלפי מטה לכיוון הרגל הבריאה בשלב הנפת הרגל | מפרק האגן והברך בכיפוף יתר במהלך שלב הנפת הרגל על מנת לאפשר לקצות האצבעות לעזוב את הקרקע |
| בדיקה מכוונת | סימן Galeazzi | מבחן Trendelenburg | ||
| אטיולוגיה | רגל קלוטה (Clubfoot)
(Cerebral Palsy, CP) מתיחה אידיופטית של גיד אכילס שבר ב-Calcaneus גוף זר ברגל אי שוויון באורך הרגליים (Limb-length discrepancy) |
פגיעה נוירולוגית או מכנית הגורמת לקשיון הברך או הקרסול
אם סימן Galezzi חיובי, אי שוויון באורך הרגליים (Limb-length discrepancy) |
אם מבחן Trendelenburg חיובי: - Developmental Dysplasia of the Hip - הפרעה במנגנון האבדוקציה של האגן מחלת Perthes Slipped Capital Femoral Epiphysis (SCFE) |
כל פגיעה נוירולוגית שאינה מאפשרת לילד לבצע דורסיפלקציה (Dorsiflexion) של הרגל. |
אבחנה מבדלת
לצליעה יכולים להיות גורמים שונים ומגוונים – זיהום, טראומה, בעיה התפתחותית, בעיה מולדת, מחלת פרקים, מחלה ממארת, בעיה נוירולוגית מולדת או חריפה, ועוד. הסיבה השכיחה ביותר לצליעה בכל גיל היא חבלה (שבר או פגיעה ברקמה רכה).
טראומה
חבלות שונות לאזורים שונים בגפיים התחתונות עלולות לגרום לנזקים שיתבטאו בצליעה. לעיתים ההורים אינם מודעים לחבלה כלל, או שאינם מעריכים נכונה את עצמת החבלה ועל כן שוללים את הקשר בין החבלה למצבו הנוכחי של הילד. כאשר יש חשד לשבר, צילום רנטגן של עצמות הרגליים יכול לאשר את האבחנה. על פי אחד המאמרים שפורסמו, בחמישית מהמקרים של צליעה ללא סיבה ברורה בילדים מתחת לגיל שנתיים ניתן לזהות שבר בצילום עצמות הרגליים. השבר הקלאסי המתואר בהקשר למצב זה מכונה Toddler's fracture – שבר ספירלי (Spiral fracture) בעל תזוזה מינימלית בין שני חלקי השבר, המתרחש לעיתים קרובות בחלק התחתון של השוק. שברים המחשידים במיוחד להתעללות הם שברים ספירליים, או שברים בפינות פלטת הגדילה (Metaphysis) של העצם. פגיעות טראומטיות אפשריות נוספות הן נקיעה של מפרקים, כגון מפרק הקרסול.
זיהום
קיומו של חום במקביל לצליעה מכוון למקור זיהומי העומד בבסיסה של התופעה. ישנם מספר סוגי זיהומים שיכולים להביא לצליעה:
- זיהום של העצם, המכונה Osteomyelitis, נגרם מנוכחות חיידק ברקמת העצם ועלול לגרום לצליעה, חוסר תנועה או שיתוק רצוני של הגפה בשל הכאב הנלווה
- זיהום של המפרק, המכונה Septic arthritis, נגרם מנוכחות חיידקים מזהמים באזור המפרק בין שתי עצמות. המפרק הקלאסי הוא מפרק הירך, ומדובר במצב חירום רפואי כיוון שעיכוב הטיפול עלול לגרום לנזק בלתי הפיך למפרק ולנכות. הסימנים הקלאסיים של מצב זה כוללים כאב מקומי, הגבלה בתנועה, חום מקומי וכללי, אודם מקומי, ונפיחות של המפרק המעורב
- זיהום באזור הסחוסי המפריד בין חוליות עמוד השדרה, המכונה Discitis
- זיהום של רקמת העור, המכונה Cellulitis, יכול להופיע באזור הברך למשל וליצור כאב בהנעת הגפה וצליעה אף על פי שאין מעורבות של החלק הגרמי של הרגל
ברוב המקרים, זיהומים הגורמים לצליעה דורשים אשפוז וטיפול מיידיים.
מחלות כרוניות/שגרונתיות
שורה של מחלות מערכתיות יכולה לגרום לפגיעה במפרקים. מחלות אלו עשויות לערב מערכות שאינן קשורות בהכרח למערכת השלד והשרירים, אך התבטאותן הראשונית יכולה להיות צליעה או כאב מפרקים. מחלת הפרקים השכיחה יותר בילדים מכונה ארתריטיס שגרונתית של הנעורים (Juvenile Rheumatoid Arthritis, JRA). המחלה מתאפיינת בדלקות פרקים הנגרמות מפעילות בלתי תקינה של מערכת החיסון. מחלה נוספת השכיחה בארץ היא הקדחת הים-תיכונית (Familial Mediterranean Fever, FMF). מחלות נוספות העשויות להתייצג כבעיה מפרקית הן מחלת Crohn, זאבת (Lupus), ארגמנת על שם הנוך-שונליין (Henoch Schonlein Purpura, HSP) ועוד.
בעיות מולדות
ההפרעה השכיחה ביותר היא התפתחות לקויה של מפרק הירך, מצב המכונה Developmental Dysplasia of the Hip (DDH) אוCongenital Dislocation of the hip (CDH). מצב זה ניתן לזיהוי כבר בתקופה שלאחר הלידה. אם חל עיכוב באבחון, עלולה להתפתח צליעה בגיל מאוחר יותר.
בעיות בהתפתחות מפרק הירך
ישנם מספר מצבים העלולים לגרום לנזק למפרק הירך. מצבים אלו מתבטאים בעיקר בכאב ובצליעה. ההפרעה השכיחה יותר מכונה Legg-Calve-Perthes – ומתאפיינת בנמק של חלק מראש עצם הירך מגורם שאינו ידוע. זיהוי וטיפול מהירים יכולים לשפר את מצב המפרק ולמנוע הפרעה תפקודית בעתיד. הפרעה נוספת השכיחה בגיל ההתבגרות מכונה Slipped Capital Femoral Epiphysis ומתאפיינת בנזק לראש עצם הירך הדורש זיהוי וטיפול ניתוחי בחלק מהמקרים.
מחלה ממארת
חלק מהממאירויות השכיחות בילדים עשויות לערב את המפרקים ולהתייצג לראשונה כצליעה קבועה או חולפת, או ככאבים באזור המפרקים.
סיבות נוירולוגיות
בעיות שמקורן במערכת העצבים המרכזית או ההיקפית עלולות ליצור הפרעות שיווי משקל שיתפרשו כצליעה, או לחלופין לגרום לצליעה עקב השפעתן על עצבוב שרירי הגפיים התחתונות. לאור כך, בדיקה נוירולוגית קפדנית של כל ילד צולע היא הכרחית. מגוון ההפרעות האפשריות רחב, החל משיתוק מוחין וכלה באוטם מוחי.
| טראומה | התפתחותי | זיהומי | נוירולוגי | גידולי (Neoplastic) | דלקתי | מולד |
|---|---|---|---|---|---|---|
| שבר | מחלת Perthes | Cellulitis | שיתוק מוחין | גידולי חוט השדרה | Juvenile Rheumatoid Arthritis | Developmental Dysplasia of the Hip |
| שבר מאמץ | Slipped Capital Femoral Epiphysis | Osteomyelitis | נוירופתיות סנסוריות ומוטוריות תורשתיות (Hereditary motor and sensory neuropathy) | גידולי עצם: - שפיר: Osteoid osteoma, Osteoblastoma |
דלקת חולפת של מפרק הירך (Transient synovitis) | אנמיה חרמשית (Sickle cell anaemia) |
| Toddler's Fracture - שבר ספירלי ב-Tibia בעל תזוזה מינימלית בין שני חלקי השבר |
קואליציה של העצמות הטרסליות (Tarsal Coalition) | Septic arthritis | Lymphoma | זאבת (Lupus) | פמור קצר מולד | |
| חבלה ברקמה רכה | שבר תת-סחוסי (Osteochondritis Dissecans) בברך או ב-Talus | מחלת Lyme | Leukemia | רגל קלוטה (Clubfoot) | ||
| נקע בקרסול | שחפת של העצם | |||||
| זיבה (Gonorrhea) | ||||||
| Reactive arthritis שלאחר זיהום |
רוב גורמי הצליעה בילדים גורמים גם לכאב. הצליעות הממוקמות הכואבות ביותר נגרמות משברים, פריקות, Osteomyelitis ו-Septic arthritis. ישנן 3 פתולוגיות קלאסיות שיכולות להופיע כצליעה ממוקמת ללא כאבים:
- Developmental Dysplasia of the Hip בגיל הצעיר
- מחלת Legg-Calve-Perthes בגיל בית הספר המוקדם, בעיקר בבנים
- Slipped Capital Femoral Epiphysis החל מגיל 10, בעיקר בבנים
קליניקה
פירוט בהמשך בטבלה 4: ממצאים בבדיקה גופנית המחשידים לגורם מסוים
אבחנה
אנמנזה
שאלות חשובות שיש לברר:
- האם יש חשד לאלימות?
- מתי החלה הצליעה? האם ההורה יכול למקם את הצליעה? האם הילד נושא משקל על הרגל?
- האם יש סיפור של חבלה (כולל חיסון בגפה)? חום? כאב?
- מהו המהלך – האם יש שיפור, או החמרה?
- האם יש סימנים מערכתיים נוספים, כגון חום ממושך, ירידה במשקל, פריחה, או כאבי פרקים?
- האם היו אירועים של צליעה או נפיחות במפרקים בעבר?
- שאלות התפתחותיות: מתי הילד החל ללכת? האם התפתחותו המוטורית הייתה תקינה?
- היסטוריה משפחתית: האם יש סיפור משפחתי של מחלות פרקים, אנמיה חרמשית או נטייה לדמם?
| ממצא | הגורם האפשרי |
|---|---|
| הופעה חריפה של כאבים | שבר |
| כאבי בטן נלווים | בטן חריפה, Neuroblastoma, אבצס בשריר ה-Psoas |
| כאבי גב נלווים | Discitis, גידולי חוט השדרה, Osteomyelitis של החוליות |
| חום, חוסר תיאבון, ירידה במשקל, הזעות לילה | ממאירות, Osteomyelitis, הפרעה שגרונתית, Septic arthritis |
| כאבי צוואר, פוטופוביה או חום | דלקת קרומי המוח (Meningitis) |
| כאב שורף | מעורבות עצבית |
| כאב ממושך | זיהום, ממאירות |
| כאב ממוקם | שבר, זיהום, ממאירות |
| כאב המחמיר בהדרגה | ממאירות, Osteomyelitis, הפרעה שגרונתית, שבר מאמץ |
| היסטוריה של הפרעת דמם | דמם במפרק |
| היסטוריה של עקיצת חרק | מחלת Lyme |
| היסטוריה של שלשולים שקדמו לצליעה | Arthritis תגובתית (Reactive Arthritis) |
| היסטוריה של דלקת גרון שקדמה לצליעה | קדחת שיגרונית חריפה (Rheumatic Fever) |
| היסטוריה של טראומה | שבר, פגיעה תוך-מפרקית, פגיעה ברקמה רכה |
| כאב במנוחה לסירוגין | ממאירות |
| כאבי פרקים נודדים (Migratory Polyarthralgia) | קדחת שיגרונית חריפה (Rheumatic Fever), Arthritis של מחלת הזיבה |
| נוקשות בוקר | הפרעה שגרונתית, שבר מאמץ |
| כאב המשתפר בעת פעילות | הפרעה שגרונתית |
| כאב המחמיר בעת פעילות | פגיעת שימוש יתר, שבר מאמץ |
| כאב בבוקר או לאחר חוסר פעילות | הפרעה שגרונתית |
| כאב לילי | ממאירות |
| כאב מקרין | מעורבות חוט השדרה או מעורבות עצבית |
| ילד פעיל מינית | Arthritis של מחלת הזיבה, Arthritis תגובתית |
גידולי עצם ממאירים יכולים להתייצג ככאב במנוחה לסירוגין, מה שעלול להטעות את הרופא ולהוביל אותו לחשוד בתהליך חולף ושפיר. כאב מוסקולוסקלטלי מבודד בהיעדר סימנים נוספים כמעט אף פעם אינו נובע מדלקת פרקים כרונית. סימנים מערכתיים (חום, ירידה במשקל, הזעות לילה, חוסר תיאבון) מחשידים לזיהום, דלקת או ממאירות. כאבי גדילה אינם גורמים לצליעה! הקריטריונים לכאבי גדילה כוללים כאבי רגליים דו צדדיים המופיעים אך ורק בלילה, ללא צליעה או כאב במשך היום.
ילדים בוגרים יוכלו לדווח על הרגשתם, אזור הכאב המדויק באם קיים, וסימנים נלווים. לעומתם, בילדים צעירים יותר יש לסמוך על התרשמות ההורים ועל רמזים עדינים בהתנהגותו של הילד.
בדיקה גופנית
מטרת הבדיקה לקבוע את סוג הצליעה ואת מיקום הפתולוגיה. יש להתחיל בהסתכלות על תבנית ההליכה של הילד. חשוב לחפש דפורמציות ברגליים, העשויות להעיד על הפרעה נוירולוגית, בעיקר אם הן דו-צדדיות. בנוסף על בדיקת הגפיים, יש לשים דגש על בדיקת האגן, עמוד השדרה, הבטן, איברי המין ובדיקה נוירולוגית. בחשד לחסר נוירולוגי הנובע מפתולוגיה בעמוד השדרה המותני (Spinal dysraphism) יש לבצע גם בדיקה רקטלית.
התרשמות מהליכה וריצה - על מנת לקבוע את סוג הצליעה, יש לתת לילד ללכת ולרוץ בזמן שדעתו מוסחת, ולהתבונן בכל חלק של הגפה במהלך מספר מחזורי הליכה. חשוב להשוות בין שלבי הדריכה וההנפה בשתי הרגליים. בילד המסרב ללכת יש לנסות להרחיק את ההורה מהילד על מנת לדרבן את הילד ללכת לעבר ההורה.
לעיתים קרובות קשה לדעת בוודאות אם הילד אכן צולע. הדבר נכון בעיקר בילדים צעירים, שהליכתם היא מעט לא יציבה בבסיסה. חשוב לשים לב לכמות הזמן בה הילד דורך על כל רגל (הרגל הבעייתית תישא פחות בנטל). במקרים בהם ההחלטה קשה, ניתן פשוט לעצום עיניים ולהקשיב למקצב ההליכה – בילד צולע הקצב יהיה בלתי סימטרי ולא קבוע. לעיתים הצליעה תופיע רק בריצה ולא בהליכה איטית. במקרים אלו ננתק את הילד מההורה, וניתן לו לרוץ אל ההורה בחזרה על מנת לבחון את הליכתו. הליכה כדאי תמיד לבחון כאשר הילד יחף – הדבר מקל על זיהוי מקור הבעיה, ובחלק מהמקרים הנעל עצמה מהווה חלק מהבעיה. אם הילד משתף פעולה, נבקש ממנו גם לקפוץ על רגל אחת לסירוגין וללכת על העקבים והבהונות.
מיקום הפתולוגיה - יש להפשיט את הילד, ולבחון את הסימטריות של מנח הגפיים במנוחה. חשוב לבדוק אם יש אזורים של אודם, נפיחות או דפורמציה. יש להתבונן ולבדוק את המפרקים, המשטחים הגרמיים והרקמות הרכות וכמו כן לחפש גורמים טריוויאליים כמו גופים זרים. חשוב להתרשם מכאבים שמקורם בעצמות עצמן באמצעות מישוש קפדני של כל עצמות הגפיים. כמו כן, יש לבדוק רגישויות בעמוד השדרה באמצעות ניקוש ושינויי תנוחה של כיפוף והתיישרות, ולבחון את היציבה של פלג הגוף העליון לזיהוי הפרעות במישור הקדמי (Scoliosis, עיוותי Valgus ו-Varus).
רגישות וטווחי תנועה - יש להתרשם מכאבים בזמן הנעה פעילה או סבילה של הגפיים. כמו כן יש להתרשם מטווחי תנועה בכל מפרק, בייחוד בירך. תמיד נבדוק את המפרקים הסמוכים למפרק הכואב על מנת לגלות כאב מקרין. דבר זה חשוב במיוחד במצבים המערבים את מפרק הירך, העשויים להתייצג ככאבי ברכיים או כאבים בירך הצידי (Lateral).
- בדיקות ספציפיות
- מבחן Trendelenburg – לזיהוי הפרעות הגורמות לחולשת ה-Abductors של הירך. הילד עומד על הרגל הכואבת ומרים את הרגל החזקה מהרצפה. אם האגן נופל לכיוון הרגל החזקה, המבחן חיובי
- סימן Galeazzi – מדגים מצבים הגורמים להבדלי אורך בין הרגליים. הילד שוכב על הגב כאשר מפרקי הירך והברך מכופפים. אם הברך בצד הפגוע נמוכה מאשר בצד התקין, הסימן חיובי
- סיבוב פנימי של מפרק הירך – הילד שוכב על הבטן עם ברכיים מכופפות ב-90 מעלות וסיבוב חיצוני של כפות הרגליים. אובדן סיבוב פנימי הוא ממצא רגיש לפתולוגיה תוך מפרקית של הירך. מצב זה שכיח בילדים עם מחלת Perthes ו-SCFE
- אבדוקציה של הירך – הילד שוכב על הגב כאשר מפרקי הירכיים והברכיים מכופפים ואצבעות הרגליים נוגעות זו בזו. על מנת למדוד אבדוקציה, מסיטים את שתי הברכיים הצידה. הגבלה באבדוקציה מחשידה ל-DDH
- מבחן Patrick – נקרא גם מבחן FABER (קיצור של Flexion, Abduction, External Rotation). יכול להדגים פתולוגיה של מפרק ה-Sacrum-Ilium. הילד שוכב על הגב והבודק מבצע Felxion, Abduction ו-Extrnal rotation של מפרק הירך. במבחן חיובי נגרם כאב במפרק ה-Sacrum-Ilium
- בדיקת Pelvic compression – יכולה לכוון גם היא לפתולוגיה של מפרק ה-Sacrum-Ilium. הילד שוכב על הגב, והבודק דוחס את כנפי עצם ה-Ilium אחת כלפי השנייה. כאב בזמן הלחיצה מעיד על פתולוגיה במפרק
- סימן Psoas – יכול להעיד על אבצס בשריר ה-Psoas או על תוספתן מודלק. הילד שוכב על הצד והבודק מבצע Passive extension של הירך. כאב בזמן הבדיקה מעיד על סימן חיובי
- Leg-roll test – בדיקה של מפרק הירך הנוחה יותר לביצוע בילד צעיר. מבצעים תנועה סיבובית של הרגל כאשר הילד שוכב על הגב עם רגל ישרה
| ממצא | הגורם האפשרי |
|---|---|
| מסה בטנית | Neuroblastoma, אבצס בשריר ה-Psoas |
| רגישות בטנית | בטן חריפה |
| קפלי עור אסימטריים בירך ובאזור ה-Gluteus | DDH |
| Hypertrophy של השוק | ניוון שרירים |
| דלקת בלחמית, Enthesitis, Oligoarthritis, Urethritis | Arthritis תגובתית |
| Erythema chronic migrans | מחלת Lyme |
| Erythema marginatum | קדחת שיגרונית חריפה (Rheumatic Fever) |
| סיבוב חיצוני וכיפוף של הירך | SCFE |
| סימן Galeazzi חיובי | אי שוויון באורך הרגליים |
| הגדלת כבד, הגדלת בלוטות לימפה, הגדלת טחול | ממאירות, הפרעה שגרונתית |
| כיפוף, אבדוקציה ו-External rotation של מפרק הירך | תפליט נוזלי במפרק הירך (התנוחה מגדילה את נפח המפרק ומקלה על הכאבים) |
| נפיחות של המפרק | Haemophilia, Inflammatory arthritis, Arthritis תגובתית, Septic arthritis |
| רגישות ממוקמת על גבי העצמות | חבלה, שבר, ממאירות, Osteomyelitis |
| היעדר יכולת לאבדוקציה של הירך | DDH |
| היעדר יכולת לסיבוב פנימי של הירך | מחלת Perthes, SCFE |
| פריחת פרפר (Malar Rash) | זאבת |
| Arthropathy שרירית | ניוון (Atrophy) שרירי בשל חוסר שימוש, הפרעה נוירולוגית |
| כאב צווארי וקשיון עורף, סימני Kernig ו-Brudzinski | דלקת קרום המוח |
| הגבלה בטווח תנועה בשל כאבים, חוסר נשיאת משקל | Septic arthritis |
| עודף משקל | SCFE |
| אודם או חום מקומי | Arthritis דלקתית, Osteomylitis, Septic arthritis |
| פריחה מקולו-פפולרית או שלפוחיתית שאינה כואבת או מגרדת, Polyarthritis, דלקת במעטפת הגיד (Tenosynovitis) | Arthritis של מחלת הזיבה |
| מסה נימושה על גבי העצם | ממאירות |
| מבחן Patrick (FABER) חיובי | פתולוגיה במפרק ה-Sacrum-Ilium |
| מבחן Pelvic compression חיובי | פתולוגיה במפרק ה-Sacrum-Ilium |
| מבחן Trendelenberg חיובי | DDH, חולשת Abductors של הירך |
| סימן Psoas חיובי | דלקת התוספתן, אבצס בשריר ה-Psoas |
בדיקות מעבדה
גורמים שונים לצליעה דורשים בירור מעבדתי שונה. כך למשל, בחשד לבעיה זיהומית יש לקחת בדיקות לספירת דם, מדדי דלקת, תרביות וכדומה. בחשד למצב שגרונתי, קיימת שורה של בדיקות סרולוגיות המאפשרות זיהוי של נוגדנים ייחודיים המכוונים למחלה כלשהי. מחלות ממאירות דורשות בירור ייחודי על פי סוג המחלה, וטראומה אינה דורשת בדיקות מעבדה כלל.
בכל חשד לזיהום, יש לנקר את המפרק המזוהם ולבצע בדיקות של הנוזל המפרקי, הכוללות צביעת Gram, ספירה, ובעיקר תרבית. עקב דחיפות הזיהוי והטיפול במצב זה, הבירור ייערך בדרך כלל בבית החולים.
| הבדיקה | אבחנה | התוצאה הצפויה | הסבר |
|---|---|---|---|
| ANA
(Anti-Nuclear Antibodies) |
זאבת | חיובית | הבדיקה חיובית ב-94 אחוזים מהילדים עם זאבת. בדיקה שלילית שוללת את המחלה כמעט בוודאות. לעומת זאת, ערך הניבוי של הבדיקה נמוך. תוצאות חיוביות מודגמות ב-10–40 אחוזים מהילדים הבריאים.
טיטר של 1:160-1:320 מספק את הרגישות והסגוליות הגבוהות ביותר. |
| ASLO
(Anti-Streptolysin O) |
קדחת שיגרונית חריפה | טיטר ASLO מוגבר | מעיד על זיהום אמיתי, לעומת נשאות. טיטרים גבוהים מודגמים ב-80 אחוזים מהחולים עם קדחת שיגרונית חריפה. ניתן להגביר את רגישות הבדיקה באמצעות רמות נוגדנים נוספים |
| תרבית דם | זיהום | חיובית | הבדיקה חיובית ב-30–60 אחוזים מהחולים עם Osteomyelitis ו-40–50 אחוזים מהחולים עם Septic arthritis |
| תרבית עצם | Osteomyelitis | חיובית | הבדיקה חיובית ב-48–85 אחוזים מהחולים עם Osteomyelitis. Staphylococcus aureus הוא הפתוגן השכיח ביותר |
| ספירת דם | זיהום
דלקת ממאירות |
עלייה ברמות כדוריות הדם הלבנות והטסיות
Cytopenia |
רמות כדוריות הדם הלבנות אינה בדיקה רגישה או סגולית לאבחנה של זיהום, דלקת או ממאירות
תאי Blast, Lymphocytosis ו-Neutropenia עשויים להצביע על לויקמיה. |
| תפקודי קרישה | Haemophilia או תפליט דמי | Partial Thromboplastin Time (PTT) מוארך | |
| CRP
(C-Reactive Protein) |
זיהום
דלקת ממאירות |
רמות CRP מוגברות | הבדיקה אינה רגישה או סגולית לאבחנה של זיהום, דלקת או ממאירות
בחולים עם Osteomyelitis או Septic arthritis, רמות CRP חוזרות לערכי הנורמה במהירות לאחר התחלת טיפול אנטיביוטי. רמות שנותרות גבוהות לאחר התחלת הטיפול מעידות על חוסר תגובה לטיפול |
| שקיעת דם (Erythrocyte Sedimentation Rate, ESR) | זיהום
דלקת ממאירות |
שקיעת דם מוחשת | הבדיקה אינה רגישה או סגולית לאבחנה של זיהום, דלקת או ממאירות
ספירת טסיות נמוכה או תקינה בנוכחות שקיעת דם מוחשת מכוונת לממאירות |
| טיטר Lyme | מחלת Lyme | חיובי | יש לבדוק את כל הילדים המתגוררים באזור אנדמי או טיילו באזור אנדמי לאחרונה |
| דגימת הנוזל המפרקי | Septic arthritis דלקת חולפת של מפרק הירך (Transient synovitis) |
נוזל עכור, ספירת כדוריות דם לבנות גדולה מ-50,000 למילימטר, עם למעלה מ-75 אחוזים תאי Polymorphonuclear
נוזל צלול צהבהב, ספירת כדוריות דם לבנות 5,000-15,000 למילימטר עם פחות מ-25 אחוזים תאי Polymorphonuclear |
|
| תרבית הנוזל המפרקי |
Septic arthritis דלקת חולפת של מפרק הירך |
חיובית
שלילית |
הבדיקה חיובית ב-50–80 אחוזים מהחולים עם Septic arthritis. הפתוגן השכיח ביותר הוא Staphylococcus aureus
|
| משטח גרון | קדחת שיגרונית חריפה | סטרפטוקוק המוליטי מקבוצה A (Group A Streptococcus, GAS) | הבדיקה חיובית רק ב-10–33 אחוזים מהחולים עם קדחת שיגרונית חריפה |
| תרביות מהשופכה, צוואר הרחם, הלוע והרקטום | Arthritis של מחלת הזיבה | Neisseria gonorrhoea | |
| תרביות מהשופכה והצואה | Arthritis תגובתית | Chlamydia בתרביות מהשופכה. Salmonella, Shigella, Yersinia ו-Campilobacter בתרביות צואה |
בדיקות הדמיה
קיימות אפשרויות רבות להדמיה של האזורים החשודים – החל מצילומי רנטגן פשוטים, Computer Tomography Scan (CT) ו-Magnetic Resonance Imaging (MRI) וכלה במיפוי עצמות. במיפוי עצמות, חומר בעל רדיואקטיביות מינורית (Minimal radioactivity) ויכולת קשירה לעצמות מוזרק לגוף, וזיהוי אתרי ההיקשרות מאפשר לאבחן מצבים פתולוגיים שונים העלולים לגרום לצליעה.
צילומי רנטגן - יש להתחיל בצילומים פשוטים של האזור החשוד. רוב הצילומים מבוצעים בשני מנחים: קדמי-אחורי, וצידי (Lateral). בצילום של הירך, רצוי להוסיף צילום "צפרדע" לטרלי, פרט לחולים עם SCFE החייבים צילום צידי אמיתי היות שצילום "צפרדע" עלול לגרום להחמרת ההיפרדות. במקרים שהבדיקה הגופנית לא מכוונת, או בילדים הצעירים מדי בכדי למקם את הכאב ולתת אנמנזה אמינה – יש לצלם את כל הגפיים התחתונות.
במקרים של שברי מאמץ, מחלת Perthes, Osteomyelitis או Septic arthritis – הצילום הראשוני עשוי להיות תקין!
סונר (Ultrasound) - בדיקת סונר רגישה מאד לזיהוי תפליט נוזלי במפרק הירך, אך אינה מאפשרת להבדיל בין נוזל סטרילי, מוגלתי או דמי. אם יש חשד גבוה ל-Septic arthritis ומודגם תפליט במפרק, יש לבצע ניקור דחוף של הנוזל בהנחיית סונר ולשלוח את הדגימה לצביעת Gram, ספירה ותרבית. אין לדחות את הניקור במקרים של חשד גבוה. אם אין נגישות לסונר, ניתן לבצע את ניקור הנוזל המפרקי בהנחיה פלורוסקופית (Fluoroscopy). רק במקרים בהם אין ברירה אחרת, ניתן לבצע ניקור עיוור – אך חשוב לזכור את הסיכון לפגיעה בכלי דם או עצבים באזור (Femoral ו-Obturator) היות שלא ניתן לוודא מיקום נכון של המחט.
מיפוי עצמות - בדיקה מצוינת להערכת ילד צולע במצבים בהם האנמנזה, הבדיקה הגופנית, הצילום והסונר אינם מכוונים לפתולוגיה מסוימת. מאפשר לאתר שברי מאמץ, Osteomyelitis, גידולים וגרורות. רגישות הבדיקה גבוהה, אך סגוליותה נמוכה.
CT - משמש במקרים בהם יש צורך בהדמיה של עצם קורטיקלית (Cortical bone).
MRI - מאפשר הדמיה מצוינת של המפרקים, הרקמות הרכות, הסחוס והעצם המדולרית. בניגוד למיפוי עצמות, לבדיקה יש רגישות וסגוליות גבוהה. הבדיה טובה לאישור אבחנה של Osteomyelitis, להגדרת גבולות של גידול, לזיהוי שברי מאמץ ולאבחנה מוקדמת של מחלת Perthes. הבדיקה יעילה גם לאבחון מצב טרום-SCFE (המכונה "Pre-slip").
| הגורם | אנמנזה | בדיקה גופנית | בדיקות מעבדה | בדיקות הדמיה |
|---|---|---|---|---|
| טראומה | היסטוריה של נפילה | כאב ונפיחות מקומיים, חוסר יכולת תנועה | אין צורך בבדיקות, אלא אם יש חשד לזיהום. | צילומי רנטגן, מיפוי עצמות |
| זיהום | חום, צמרמורות, אודם וכאבים | מתח שרירים (Muscle tone) מוגבר בלתי רצוני (Guarding), חום, אודם | ספירת דם, שקיעת דם, CRP, ניקור הנוזל המפרקי | צילומי רנטגן, MRI, מיפוי עצמות |
| גידול | כאבים ליליים, כאב שאינו קשור בפעילות גופנית | מסה נימושה | ספירת דם, שקיעת דם, CRP, Alkaline phosphatase, סידן, אלקטרוליטים, ניקור הנוזל המפרקי | צילומי רנטגן, MRI או CT, מיפוי עצמות, בירור שלב המחלה (Staging) |
| מולד | הבעיה קיימת מהלידה | Deformation, אי שוויון באורך בין הרגליים, איבוד טווח התנועה | אין צורך | צילומי רנטגן |
| נוירולוגי | Ataxia, חוסר שיווי משקל, הליכה בלתי מאורגנת | מתח שרירים מוגבר או מופחת, רפלקסים ערים או מופחתים, כף רגל קעורה (Cavus foot) או טופר (Claw toes) | Creatine kinase (אם מחלת Duchenne כלולה באבחנה המבדלת). | צילומי רנטגן |
| דלקתי | כאב למשך יותר מחצי שנה, היסטוריה משפחתית של דלקת פרקים שגרונתית | אודם או חום מקומי, מעורבות מפרק אחד או יותר | ספירת דם, שקיעת דם, CRP, ניקור הנוזל המפרקי | צילומי רנטגן |
| התפתחותי | צליעה ללא כאבים (מחלת Perthes), כאבי ברכיים (מחלת Perthes או SCFE) | אבדן טווחי התנועה במפרקים, טווחי תנועה אסימטריים, כאב המלווה בהנעה לטווחי התנועה |
דילמות אבחנתיות שכיחות
- Septic arthritis לעומת דלקת חולפת של מפרק הירך (Transient synovitis):
דלקת חולפת של מפרק הירך לרוב אינה מתבטאת בחום, הכאבים הם פחות חריפים, וההגבלה בתנועה קלה יותר לעומת Septic arthritis. על פי מחקרים מסוימים, חום גבוה, סירוב לשאת משקל על רגל אחת, שקיעת דם מעל 40, ספירה לבנה מעל 12,000 ו-CRP מעל 2 מכוונים ל-Septic arthritis. ניקור המפרק הוא ה-Gold standard לאבחנת Septic arthritis - Discitis לעומת Osteomyelitis של החוליה:
שני המצבים עשויים להתבטא בחום, כאבי גב, צליעה או סירוב ללכת. חום שכיח וממושך יותר בילדים עם Osteomyelitis. ילד עם Discitis לרוב אינו נראה חולה, לעומת ילד עם Osteomyelitis שלרוב נראה חולה מאוד. מעורבות של עמוד השדרה הגבי או הצווארי מעלה את החשד ל-Osteomyelitis, ו-Discitis כמעט תמיד מערבת את עמוד השדרה המותני בלבד. צילום של Discitis ידגים היצרות של המרווח בין החוליות עם הרס בדרגות שונות של הלוחיות בחוליות סמוכות. לעומת זאת, צילום של Osteomyelitis ידגים ירידה בצפיפות בגוף חוליה מסוימת והרס עצם. MRI היא בדיקת הבחירה בחשד ל-Osteomyelitis - ממאירות לעומת מחלה שגרונתית:
שני המצבים עשויים להתבטא בכאב מוסקולוסקלטלי, חום, עייפות, ירידה במשקל, הגדלת כבד, ודלקות פרקים. סימנים המכוונים לממאירות הם כאב עצמות שאינו מפרקי, כאבי גב, רגישות על פני העצמות, תסמינים מערכתיים חמורים, הזעות לילה, שטפי דם, סימנים נוירולוגיים וגושים חשודים. בדיקות מעבדה המכוונות לממאירות הן שקיעת דם מוחשת בשילוב עם Thrombocytopenia וספירה לבנה נמוכה - אבצס בשריר ה-Psoas לעומת Septic arthritis:
באבצס ייתכן ויימצא גוש בטני נמוש וסימן Psoas חיובי. אם האבצס קרוב לחוט השדרה או לעצבים פריפריים – עלולים להופיע Scoliosis, Sciatic pain ונוירופתיה של העצב הפמורלי. בילד עם אבצס בשריר ה-Psoas, כיפוף של מפרק הירך מקל על הכאבים ומאפשר סיבוב פנימי וחיצוני של המפרק ללא כאבים. לעומת זאת, ילדים עם Septic arthritis סובלים מכאב והגבלה בתנועה לכל הכיוונים. צילום רנטגן של אבצס בשריר ה-Psoas עשוי להדגים טשטוש של מפרק ה-Sacrum-Ilium. ניתן לאשר את האבחנה באמצעות CT או MRI
תרשים זרימה לאבחנת הגורם להליכה אנטלגית:
טיפול
חשוב לשלול קודם כל את האבחנות הדחופות. האבחנה הדחופה ביותר בילד צולע היא Septic arthritis. אבחנות דחופות נוספות כוללות Osteomyelitis, חשד להתעללות, ממאירות ופתולוגיות המסכנות את אספקת הדם למפרק (מחלת Perthes ו-SCFE).
הטיפול יינתן בהתאם לאבחנה המשוערת. חשוב לשלב בטיפול נוגדי כאב בהתאם לעצמת הכאב. בחשד לחבלה או לתהליך טראומטי למפרק או לעצם (כולל מחלת Perthes ו-SCFE), יש להתייעץ עם האורתופד התורן. בחשד לתהליך זיהומי או חיידקי, יש לערב את האורתופדים לצורך תכנון ניקור המפרק הנגוע ודגימת הנוזל לתרבית, ספירת תאים, צביעת Gram, חלבון וסוכר.
אינדיקציות לאשפוז
- יש לאשפז כל ילד עם חשד לתהליך זיהומי חיידקי (במפרק או בעצם)
- יש לאשפז כל ילד עם חשד לתהליך ממאיר
- יש לאשפז כל ילד עם ממצא המחשיד להתעללות
הנחיות בשחרור
- כאשר ילד משתחרר לביתו עם צליעה וחשד לתהליך זיהומי שאינו חיידקי, יש להפנות את ההורים למעקב. אם ישנה עליית חום או החמרה ניכרת בצליעה, יש להנחות את ההורים לפנות לבדיקה דחופה
- כאשר יש חשד לדלקת חולפת של מפרק הירך (Transient synovitis), יש להמליץ על נוגדי כאבים, ובפרט Nurofen (Ibuprofen)
- צליעה הנובעת מחבלה קלה או מדלקת חולפת של מפרק הירך צפויה לחלוף תוך מספר ימים בודדים. אם הצליעה נמשכת לאחר שבוע, יש להנחות את ההורים לפנות להמשך בירור
פרוגנוזה
דגלים אדומים
ביבליוגרפיה
- Behrman RE, Kleigman RM, Jenson HB. Nelson Textbook of Pediatrics: 17th edition. Philadelphia, Pennsylvania: Saunders 2004;2273-9, 2297-2302
- Fleisher GR, Ludwig S, Henretig FM. Textbook of Pediatric Emergency Medicine: 5th ed. Philadelphia, Pennsylvania: Lippincott Williams & Wilkins 2006;415-420
- Leung AK, Lemay JF. The limping child. Journal of Pediatric Health Care 2004;18:219-23
- Barkin RM, Barkin AZ, Barkin AZ. The limping child. The Journal of Emergency Medicine 2000;18(3):331-9
- Leet AI, Skaggs DL. Evaluation of the acutely limping child. American Family Physician 2000;61:1011-8


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק