הבדלים בין גרסאות בדף "תסמונת מעבר דם בין עוברים - Twin to twin transfusion syndrome"
| שורה 12: | שורה 12: | ||
|אחראי הערך= | |אחראי הערך= | ||
}} | }} | ||
| − | |||
| − | |||
| − | |||
| − | + | '''תסמונת מעבר דם בין עוברים''' הנה תסמונת המאפיינת תְּאוֹמִים חַד-עֲטִיפִיִּים (Monochorionic), ושכיחותה עמדת על 15%. בתסמונת זו, המתפתחת בשליש השני להיריון, מתקיים מעבר דם מעובר אחד-תורם, לעובר שני-מקבל, ובעקבות כך העובר התורם הופך לקטן וסובל מ[[אנמיה]] ומיעוט מי שפיר, בעוד העובר המקבל סובל מ[[פוליציטמיה]], [[הידרופס]] ו[[אי ספיקה לבבית]]. | |
| + | |||
| + | == אפידמיולוגיה == | ||
| + | |||
| + | תסמונת מעבר דם בין עוברים מאפיינת תְּאוֹמִים חַד-עֲטִיפִיִּים, ולה שכיחות של 15%. | ||
| − | + | == אטיולוגיה == | |
| − | + | לעוברים עם תסמונת מעבר דם בין עוברים, ישנן השקות (Anastomosis) עורקיות-ורידיות (A-V) עמוקות בשליה. לעומתם, עוברים ללא תסמונת מעבר דם בין עוברים, הראו השקות שטחיות בשליה. ההשקות השטחיות מגינות מפני התפתחות תסמונת מעבר דם בין עוברים מכיוון שהן מאפשרות זרימת דם דו-כיוונית. כיוון הזרימה נקבע על ידי הלחץ העורקי של התורם ולא על ידי מספר ההשקות. | |
| − | + | == קליניקה == | |
| − | + | בתסמונת מעבר דם בין עוברים ישנו מעבר של דם מעובר תורם שהופך קטן, אנמי ועם מיעוט מי שפיר, לעובר מקבל שמפתח פוליציטמיה, הידרופס ואי ספיקת לב. באופן דומה חלק אחד של השליה חיוור יחסית לשאר השליה. | |
| − | + | לילוד המקבל תהיה אי ספיקת לב אחרי הלידה אם לא יטופל בעודף הנוזלים ובצמיגיות היתר. ייתכנו גם קרישי דם. פוליציטמיה הגורמת לבילירובין גבוה יכולה להביא להופעת [[צַהֶבֶת גַּרְעִינֵי הַמּוֹחַ]] (Kernicterus). | |
| − | + | בנוסף, עלול להיווצר נזק מוחי עוברי: [[שיתוק מוחין]] (CP, {{כ}}Cerebral Palsy), [[זְעִירוּת הָרֹאשׁ]] (Microcephaly), פורנצפלי (Porencephaly), מולטיציסטיק אנצפלומלציה (Multicystic encephalomalacia). נזק נוירולוגי נגרם מנמק איסכמי שגורם ליצירת חורים במוח. התורם מפתח תת לחץ-דם ואיסכמיה. התורם יכול לפתח גם הידרופס כתוצאה מאי ספיקה לבבית בתפוקה גבוהה (High cardiac output congestive heart failure). במידה ועובר אחד מת, העובר ששרד מפתח שיתוק מוחין מתת לחץ-דם בזמן מות העובר, ומתסחיף של חומר טרומבופלסטי (Thromboplastic) שמקורו בעובר המת. לאחר מות תאום אחד, ובעקבות ירידת התנגודת, מתגברת זרימת הדם מהעובר החי למת וגורמת לתַּת-נֶפַח הַדָּם (Hypovolemia) ונזק מוחי איסכמי. | |
| + | לאחר מות עובר אחד, שכיחותו של שיתוק מוחין עומדת על 83:1,000 לידות חי, כלומר סיכון גבוה פי 40. | ||
TTTS מתפתח בטרימסטר שני, עובר אחד נעשה אוליגורי, מפתח מיעוט מים, העובר המקבל מפתח ריבוי מי שפיר. הבדלי המים יכולים לגרום להיפופלזיה ריאתית, הפרעת גדילה, PROM ואי ספיקת לב של אחד העוברים. | TTTS מתפתח בטרימסטר שני, עובר אחד נעשה אוליגורי, מפתח מיעוט מים, העובר המקבל מפתח ריבוי מי שפיר. הבדלי המים יכולים לגרום להיפופלזיה ריאתית, הפרעת גדילה, PROM ואי ספיקת לב של אחד העוברים. | ||
| + | |||
| + | ;Monoamnionic Twins | ||
| + | 1% מהתאומים המונוזיגוטים הם מונואמניוטים. | ||
| + | |||
| + | הסיכון המוגבר לתמותה קשור ל: | ||
| + | *congenital anomaly | ||
| + | * preterm birth | ||
| + | * twin-twin transfusion syndrome | ||
| + | |||
| + | תאומים מונואמניוטים שאובחנו ושרדו עד שבוע 20, יש סיכון של 10% fetal demised . במחצית מהמקרים רואים cord entanglement. תאומים ביאמניוטים יכולים להפוך למונואמניוטים אם המחיצה נקרעת. יש להם אותו שיעור תחלואה ותמותה כמו במונואמניוטים. | ||
| + | |||
| + | == אבחנה == | ||
| + | |||
| + | השלב הבסיסי באבחנת TTTS הוא הימצאות TOPS: Twin Oligo-Polyhydramnions Sequence אין TTTS בלי TOPS ! | ||
| + | ההגדרה: 8/2 כלומר שק מירבי של עד 8 בעובר עם ריבוי מי שפיר, ושק מינימלי 2 ס״מ עד שבוע 20. משבוע 20 היחס הוא 10/2. | ||
מטרת האבחנה הפרינטלית - לזהות מצבים שניתן יהיה לטפל בהם. | מטרת האבחנה הפרינטלית - לזהות מצבים שניתן יהיה לטפל בהם. | ||
| + | |||
| + | '''אבחון פוסטנטלי''': דיסקורדנטיות 15-20%, פער של 5 גר% המוגלובין כשהקטן הוא האנמי. | ||
| + | |||
| + | לא ניתן לבסס את האבחנה רק על סמך הבדלי משקל והמוגלובין בגלל שינויים שקורים בזמן הלידה עצמה. ל-63% מהעוברים השניים היה המוגלובין גבוה יותר. כך גם ל-1/3 מהעוברים השניים TTTSs אפילו אם היו העוברים התורמים. | ||
'''קריטריונים''': עוברים מאותו המין, מונוכוריונים, אנסטומוזות וסקולריות בשליה, הבדל במשקל בין שני העוברים - מעל 20%, ריבוי מים לגדול ומיעוט לקטן, הבדל בהמוגלובין של יותר 5 gr%s. לא ניתן לזהות פער בהמוגלובין באמצעות US. כל עוד אין הוכחה להבדל המוגלובין לא נגדיר TTTS אלא stuck twin syndrome או פולי-אוליגוהידרמניון סינדרום. | '''קריטריונים''': עוברים מאותו המין, מונוכוריונים, אנסטומוזות וסקולריות בשליה, הבדל במשקל בין שני העוברים - מעל 20%, ריבוי מים לגדול ומיעוט לקטן, הבדל בהמוגלובין של יותר 5 gr%s. לא ניתן לזהות פער בהמוגלובין באמצעות US. כל עוד אין הוכחה להבדל המוגלובין לא נגדיר TTTS אלא stuck twin syndrome או פולי-אוליגוהידרמניון סינדרום. | ||
| − | + | ==טיפול == | |
| − | + | גם אם מיילדים את השורד מייד עם זיהוי מות אחיו, עדיין לא ניתן למנוע את הנזק המוחי שהתרחש עקב נפילת לחץ הדם לאחר המוות. | |
| − | |||
| − | |||
| − | |||
;טיפול ותוצאות: | ;טיפול ותוצאות: | ||
| שורה 47: | שורה 65: | ||
'''טיפולים''': selective ,septostomy ,amnioreduction feticide, אבלציה של האנסטומוזות עם לייזר. בהשוואה בין amnioreduction ל- septostomy התוצאות הפרינטליות דומות. הישרדות כללית - 65% של שני העוברים. לפחות אחד שורד ב- 77%. כדי להגיע לתוצאות אלה עושים בממוצע פעמיים amnioreduction ופעם אחת ספטוסטומי. | '''טיפולים''': selective ,septostomy ,amnioreduction feticide, אבלציה של האנסטומוזות עם לייזר. בהשוואה בין amnioreduction ל- septostomy התוצאות הפרינטליות דומות. הישרדות כללית - 65% של שני העוברים. לפחות אחד שורד ב- 77%. כדי להגיע לתוצאות אלה עושים בממוצע פעמיים amnioreduction ופעם אחת ספטוסטומי. | ||
| − | |||
קריטריונים של קווינטרו לחומרת המחלה: | קריטריונים של קווינטרו לחומרת המחלה: | ||
| שורה 56: | שורה 73: | ||
דילול מהווה אופציה כאשר יש פערי גדילה לפני שבוע 20 וסכנה של תמותה של שניהם ללא התערבות. ההחלטה את מי להפחית נקבעת עפ״י עדות לנזק והשוואת הפרוגנוזה של כל אחד. כל חומר שמוזרק לעובר אחד יכול לפגוע בשני. לכן פטוסייד יבוצע ע״י: טמפונדה של הלב עם סליין ואז הזרקת KCL ללב. שיטות נוספות - הזרקת חומר אוקלוסיבי לוריד הטבור, קשירה תחת פטוסקופיה, קואגולציה בלייזר או קואגולציה מונו או ביפולרית. | דילול מהווה אופציה כאשר יש פערי גדילה לפני שבוע 20 וסכנה של תמותה של שניהם ללא התערבות. ההחלטה את מי להפחית נקבעת עפ״י עדות לנזק והשוואת הפרוגנוזה של כל אחד. כל חומר שמוזרק לעובר אחד יכול לפגוע בשני. לכן פטוסייד יבוצע ע״י: טמפונדה של הלב עם סליין ואז הזרקת KCL ללב. שיטות נוספות - הזרקת חומר אוקלוסיבי לוריד הטבור, קשירה תחת פטוסקופיה, קואגולציה בלייזר או קואגולציה מונו או ביפולרית. | ||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
;ניהול: | ;ניהול: | ||
| שורה 71: | שורה 78: | ||
אם העובר חש בטוב, ניתן להמשיך מעקב עד שבוע 34 ,לתת קורס צלסטון נוסף וליילד בקיסרי. | אם העובר חש בטוב, ניתן להמשיך מעקב עד שבוע 34 ,לתת קורס צלסטון נוסף וליילד בקיסרי. | ||
| + | |||
| + | == פרוגנוזה == | ||
| + | |||
| + | ;גורמים פרוגנוסטים הקשורים לתוצאות גרועות: | ||
| + | #אבחנה לפני שבוע 28. | ||
| + | #פוליהידרמניון קשה שמצריך מס' פעמים של amnioreduction | ||
| + | #הידרופס | ||
| + | #absent or reversed diastolic flow on umbilical artery Doppler | ||
==ביבליוגרפיה== | ==ביבליוגרפיה== | ||
גרסה מ־10:03, 9 בדצמבר 2013
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| תסמונת מעבר דם בין עוברים | ||
|---|---|---|
| Twin to twin transfusion syndrome | ||
| יוצר הערך | דר' מאור ממן | |
תסמונת מעבר דם בין עוברים הנה תסמונת המאפיינת תְּאוֹמִים חַד-עֲטִיפִיִּים (Monochorionic), ושכיחותה עמדת על 15%. בתסמונת זו, המתפתחת בשליש השני להיריון, מתקיים מעבר דם מעובר אחד-תורם, לעובר שני-מקבל, ובעקבות כך העובר התורם הופך לקטן וסובל מאנמיה ומיעוט מי שפיר, בעוד העובר המקבל סובל מפוליציטמיה, הידרופס ואי ספיקה לבבית.
אפידמיולוגיה
תסמונת מעבר דם בין עוברים מאפיינת תְּאוֹמִים חַד-עֲטִיפִיִּים, ולה שכיחות של 15%.
אטיולוגיה
לעוברים עם תסמונת מעבר דם בין עוברים, ישנן השקות (Anastomosis) עורקיות-ורידיות (A-V) עמוקות בשליה. לעומתם, עוברים ללא תסמונת מעבר דם בין עוברים, הראו השקות שטחיות בשליה. ההשקות השטחיות מגינות מפני התפתחות תסמונת מעבר דם בין עוברים מכיוון שהן מאפשרות זרימת דם דו-כיוונית. כיוון הזרימה נקבע על ידי הלחץ העורקי של התורם ולא על ידי מספר ההשקות.
קליניקה
בתסמונת מעבר דם בין עוברים ישנו מעבר של דם מעובר תורם שהופך קטן, אנמי ועם מיעוט מי שפיר, לעובר מקבל שמפתח פוליציטמיה, הידרופס ואי ספיקת לב. באופן דומה חלק אחד של השליה חיוור יחסית לשאר השליה.
לילוד המקבל תהיה אי ספיקת לב אחרי הלידה אם לא יטופל בעודף הנוזלים ובצמיגיות היתר. ייתכנו גם קרישי דם. פוליציטמיה הגורמת לבילירובין גבוה יכולה להביא להופעת צַהֶבֶת גַּרְעִינֵי הַמּוֹחַ (Kernicterus).
בנוסף, עלול להיווצר נזק מוחי עוברי: שיתוק מוחין (CP, Cerebral Palsy), זְעִירוּת הָרֹאשׁ (Microcephaly), פורנצפלי (Porencephaly), מולטיציסטיק אנצפלומלציה (Multicystic encephalomalacia). נזק נוירולוגי נגרם מנמק איסכמי שגורם ליצירת חורים במוח. התורם מפתח תת לחץ-דם ואיסכמיה. התורם יכול לפתח גם הידרופס כתוצאה מאי ספיקה לבבית בתפוקה גבוהה (High cardiac output congestive heart failure). במידה ועובר אחד מת, העובר ששרד מפתח שיתוק מוחין מתת לחץ-דם בזמן מות העובר, ומתסחיף של חומר טרומבופלסטי (Thromboplastic) שמקורו בעובר המת. לאחר מות תאום אחד, ובעקבות ירידת התנגודת, מתגברת זרימת הדם מהעובר החי למת וגורמת לתַּת-נֶפַח הַדָּם (Hypovolemia) ונזק מוחי איסכמי. לאחר מות עובר אחד, שכיחותו של שיתוק מוחין עומדת על 83:1,000 לידות חי, כלומר סיכון גבוה פי 40.
TTTS מתפתח בטרימסטר שני, עובר אחד נעשה אוליגורי, מפתח מיעוט מים, העובר המקבל מפתח ריבוי מי שפיר. הבדלי המים יכולים לגרום להיפופלזיה ריאתית, הפרעת גדילה, PROM ואי ספיקת לב של אחד העוברים.
- Monoamnionic Twins
1% מהתאומים המונוזיגוטים הם מונואמניוטים.
הסיכון המוגבר לתמותה קשור ל:
- congenital anomaly
- preterm birth
- twin-twin transfusion syndrome
תאומים מונואמניוטים שאובחנו ושרדו עד שבוע 20, יש סיכון של 10% fetal demised . במחצית מהמקרים רואים cord entanglement. תאומים ביאמניוטים יכולים להפוך למונואמניוטים אם המחיצה נקרעת. יש להם אותו שיעור תחלואה ותמותה כמו במונואמניוטים.
אבחנה
השלב הבסיסי באבחנת TTTS הוא הימצאות TOPS: Twin Oligo-Polyhydramnions Sequence אין TTTS בלי TOPS ! ההגדרה: 8/2 כלומר שק מירבי של עד 8 בעובר עם ריבוי מי שפיר, ושק מינימלי 2 ס״מ עד שבוע 20. משבוע 20 היחס הוא 10/2.
מטרת האבחנה הפרינטלית - לזהות מצבים שניתן יהיה לטפל בהם.
אבחון פוסטנטלי: דיסקורדנטיות 15-20%, פער של 5 גר% המוגלובין כשהקטן הוא האנמי.
לא ניתן לבסס את האבחנה רק על סמך הבדלי משקל והמוגלובין בגלל שינויים שקורים בזמן הלידה עצמה. ל-63% מהעוברים השניים היה המוגלובין גבוה יותר. כך גם ל-1/3 מהעוברים השניים TTTSs אפילו אם היו העוברים התורמים.
קריטריונים: עוברים מאותו המין, מונוכוריונים, אנסטומוזות וסקולריות בשליה, הבדל במשקל בין שני העוברים - מעל 20%, ריבוי מים לגדול ומיעוט לקטן, הבדל בהמוגלובין של יותר 5 gr%s. לא ניתן לזהות פער בהמוגלובין באמצעות US. כל עוד אין הוכחה להבדל המוגלובין לא נגדיר TTTS אלא stuck twin syndrome או פולי-אוליגוהידרמניון סינדרום.
טיפול
גם אם מיילדים את השורד מייד עם זיהוי מות אחיו, עדיין לא ניתן למנוע את הנזק המוחי שהתרחש עקב נפילת לחץ הדם לאחר המוות.
- טיפול ותוצאות
התמותה הפרינטלית יכולה להגיע עד 70% (Gabbe). התמותה קשורה לפגות ולא לפערי המשקל בין העוברים או להשפעות TTTSs על העוברים. בצורות החמורות של stuck twin, מופיע בשבועות -18 26, הישרדות של אלה שאובחנו לפני שבוע 28 נעה בין 7-75%.
טיפולים: selective ,septostomy ,amnioreduction feticide, אבלציה של האנסטומוזות עם לייזר. בהשוואה בין amnioreduction ל- septostomy התוצאות הפרינטליות דומות. הישרדות כללית - 65% של שני העוברים. לפחות אחד שורד ב- 77%. כדי להגיע לתוצאות אלה עושים בממוצע פעמיים amnioreduction ופעם אחת ספטוסטומי.
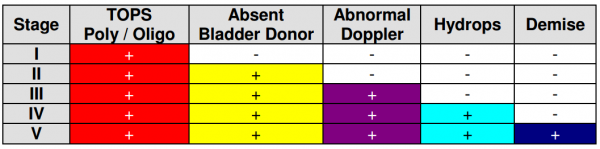
קריטריונים של קווינטרו לחומרת המחלה:
בהשוואה בין לייזר ל- 76% :amnioreduction מול 51% בהתאמה - להישרדות של אחד. שיעור CP לעובר ששרד היה 21%.
דילול מהווה אופציה כאשר יש פערי גדילה לפני שבוע 20 וסכנה של תמותה של שניהם ללא התערבות. ההחלטה את מי להפחית נקבעת עפ״י עדות לנזק והשוואת הפרוגנוזה של כל אחד. כל חומר שמוזרק לעובר אחד יכול לפגוע בשני. לכן פטוסייד יבוצע ע״י: טמפונדה של הלב עם סליין ואז הזרקת KCL ללב. שיטות נוספות - הזרקת חומר אוקלוסיבי לוריד הטבור, קשירה תחת פטוסקופיה, קואגולציה בלייזר או קואגולציה מונו או ביפולרית.
- ניהול
לא ניתן לצפות מות עובר מ- cord entanglement. יש הטוענים שאם לא התרחש entanglement עד שבוע 30-32, הסיכוי שיופיע נמוך. מומלץ מעקב החל משבוע 26-28, ניטור לב עובר יומי למשך שעה (באשפוז או במרפאה). עם תחילת המעקב - ניתן קורס סטרואידים להבשלת ריאות.
אם העובר חש בטוב, ניתן להמשיך מעקב עד שבוע 34 ,לתת קורס צלסטון נוסף וליילד בקיסרי.
פרוגנוזה
- גורמים פרוגנוסטים הקשורים לתוצאות גרועות
- אבחנה לפני שבוע 28.
- פוליהידרמניון קשה שמצריך מס' פעמים של amnioreduction
- הידרופס
- absent or reversed diastolic flow on umbilical artery Doppler
ביבליוגרפיה
- Williams, Gabbe
ראו גם
- לנושא הקודם: הערכת בשלות ריאתית של העובר - Assessment of fetal lung maturity
- לנושא הבא: מחלות עור בהיריון - Skin conditions during pregnancy
המידע שבדף זה נכתב על ידי ד"ר מאור ממן, מרכז רפואי רבין, בילינסון-השרון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק