ריפוי אברים מיוחדים - Sutures and scars
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | ריפוי פצעים | |
מעי
המעי הוא צינור מעבר ולכן פגיעה בו מחייבת תיקון כירורגי. ריפוי הפצעים במעי שונה בהתאם למיקום הפצע. ריפוי הפצעים פחות טוב בכרכשת ובוושט ביחס למעי הדק ובקיבה. גורם חשוב ביותר בהצלחת הריפוי הוא אספקת הדם. ככל שאספקת הדם טובה יותר ומתבססת פחות על עורקי קצה (end artery), כך הרקמה תתרפא טוב יותר. ריפוי המעי הדק הוא טוב יותר מזה של הרקמה סביבו ולאחר שבוע האנסטומוזה חזקה יותר מאשר הרקמה סביבה. הרקמה הנמצאת בסמיכות לקו ההשקה ומשתתפת בתהליך הריפוי מאבדת חלק מהחלבון שלה על-ידי ליזיס ולכן מאבדת גם את חוזקה. לא פלא שלעתים ניתן לראות דלפים מספר מ"מ מעל האנסטומוזה ולא בה ממש. תפרים הדוקים מדי או סיכות, גורמים להחמרת המצבים הללו. הדלפים מתרחשים בעיקר בימים 7-4 לאחר תחילת הריפוי. תיאורטית, בימים אלה אמור הפצע באנסטומוזה להשיג חוזק רב, אולם גורמים שונים כמו: תהליכי ליזיס של קולאגן או חוסר השקעה של קולאגן הנגרמים על-ידי חיידקים ליד האנסטומוזה, תרופות, תת-תזונה חמורה, טכניקה לקויה, אספקת דם לקויה וכוי - כל אלה פוגמים בחוזק ההשקה וגורמים לדלפים.
תפרים
התכונות הנדרשות מתפר טוב הן:
- גמישות.
- חוזק.
- קל לקשירה.
- עמידות לאורך זמן.
- גרימת תגובה רקמתית מינימלית.
- מניעת היווצרות זיהומים.
את התפרים מחלקים ל:
- נספגים ושאינם נספגים;
- לרב-סיביים וחד-סיביים.
תפרים נספגים הם אלה המתפרקים ברקמה ונספגים, ואילו אלה שאינם נספגים יישארו עד הוצאתם. תפרים שנשארים זמן רב יכולים ליצור תגובה לגוף זר עם מורסה מקומית סביב התפר. בעור תהליך זה גורם לשקיעה של התפר ולכיסויו בעור; ברקמה התת-עורית גורם התהליך למורסה ולסינוס.
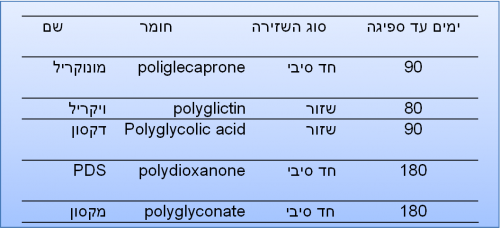
תפרים נספגים אינם יוצרים תגובה רבה בריפוי ולכן נוצרות פחות צלקות. לתפירת רירית המעי משתמשים בתפר נספג בעל טווח קצר כמו: catgut או dexon. לתפירת פסציות משתמשים בחוט נספג שמשך קיומו ארוך יותר, כמו ה-PDS. תפרים שאינם מסיסים ישמשו לתפירת פסציות או עור.
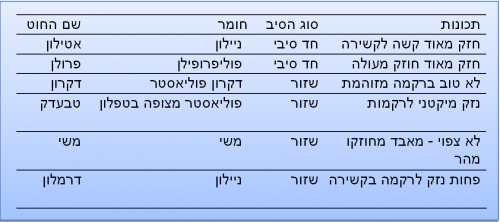
תפרי מתכת: הם חד-סיביים, גורמים לתגובה דלקתית מיקטית ואינם משתתפים בזיהומים. הם אינם נספגים, אינם גמישים וקשים ביותר לקשירה. הם משמשים בתפירות של הסטרנום לאחר טורקוטומיה או בתפירות של פסציות אינם שימוש כיום.
תפרי משי (silk): הם תפרים רב-סיביים, לא נספגים, קלים לקשירה ונוחים לשימוש. הם משתתפים בתהליך הזיהומי, נחלשים עם הזמן. הם משמשים לתפירת עור או סרוזה של המעי, השימוש בהם נדיר.
Catgut: תפר נספג חלש, נקשר בקלות, כאשר משך הספיגה שלו משתנה ונמשך בממוצע 7 ימים. התפר נוטה להשתתף בתהליכי זיהום. שימש בזמנו לתפרי תת-עור. היום אין לו שימוש.
תפרים סינתטיים לא נספגים: יתרונם הוא בחוזקם ובמשך הישארותם. הם חזקים כמו מתכת, אולם אינם נוחים לקשירה, הקשר אינו יציב ולכן יש לקושרם מספר פעמים רב. התפרים הסינתטיים השזורים דומים למשי, כלומר נוטים להזדהם וליצור גרנולומות של גוף זר. התפרים החד-סיביים (monofilament) , כמו הניילון, נמצאים בשימוש רב מכיוון שהם חזקים וכמעט שאינם גורמים לדלקת סביבם ואינם משתתפים בזיהומים. הם קשים לקשירה ומשמשים לתפירה של כלי דם, מתלי עור, פסציות ועוד.
תפרים סינתטיים נספגים: תפרים אלה חזקים וזמן הישארותם בפצע ידוע. הדיקסון לדוגמה הוא מונופילמנט הנקשר בקלות וזמן ספיגתו 40 יום, ולכן יכול לשמש גם לתפירת פסציות - בנוסף לשימוש בו לתפירת מעי.
סיכות: סיכות טיטניום הן האמצעי הנפוץ ביותר כיום לתפירה הן של אברים פנימיים בעזרת מקלבים והן לסגירת העור. הסיכות מאפשרות אספקת דם טובה לפצע ואינן חונקות את הפצע.
תפרי ויקריל: תפרים אלה הם חזקים, נוחים לקשירה, רב גידים ונמסים תוך כ-40 יום. משמשים לתפירה של מרבית איברי מערכת העיכול. (טבלאות 1-2.18).
צלקת בעייתית
צלקת בעייתית היא צלקת הגורמת לנושא אותה מטרד תפקודי או אסתטי. בקבוצה זו כוללים את הצלקת המכווצת, הצלקת המורחבת, הצלקת ההיפרטרופית והצלקת הקלואידית. ההתמודדות עם צלקות אלה בעייתית.
צלקת היפרטרופית מאופיינת על-ידי יצירת קולאגן מעבר לכמות הדרושה לריפוי הפצע. עקב כך, הצלקת אדומה ובולטת מעל פני השטח ואילו הצלקת הקלואידית גולשת כשאת בשרנית, אל מעבר לגבולות הפצע המקורי והתנהגותה היא כשל שאת שפירה. הבסיס ליצירת הצלקות הללו מהווה הפרעה של האיזון בין יצירת הקולאגן לבין פירוקו.
שכיחות הופעת הצלקות הקלואידיות היא כ-16%-4% מהאוכלוסייה ושיעור הצלקות ההיפרטרופיות גבוה יותר. אין הבדל בין המינים בשכיחות הופעת הצלקות. השכיחות בכהי עור גבוהה יותר.
התמשכות התהליך הדלקתי ומתח מוגבר על העור קשורים שניהם ביצירת הצלקת הבעייתית. תהליך הריפוי משתבש בתהליכים המתרחשים בניגוד לקווי המתח בעור (קווי Langer's), מאחר שהמתח מהווה גירוי ליצירת קולאגן. פיברובלסטים תחת מתח מייצרים יותר קולאגן, אשר סיביו מקבילים לקווי המתח. צלקת קלואידית המושתלת באזור חסר מתח מתנוונת. המתח המוגבר באזורי עור מסוימים יכול להסביר את השכיחות הגבוהה להופעת צלקות פתולוגיות באזורים כמו קדמת החזה, הכתפיים, גב עליון וכוי. קיימת שכיחות גבוהה של הופעת צלקות קלואידיות בגילים 30-10, שבהם מתח העור גבוה יותר. פרק הזמן בין הפציעה להיווצרות הצלקת אינו קבוע והוא יכול להתרחש תוך מספר שבועות ועד מספר שנים. ביופסיות מצלקות קלואידיות הראו שבצלקות אלה קיים ייצור מוגבר של קולאגן, עד פי 20 מאשר בעור תקין. יצירה מוגברת זו חדלה כעבור כ-3 שנים, וכמות הקולאגן יורדת לערכים תקינים. במקביל יש עלייה ברמת הקולאגנזות עד פי 14 מהתקין, אולם מכיוון שהייצור רב יותר הקולאגן מצטבר בצלקת. אספקת דם לקויה הגורמת להיפוקסיה חשובה ביצירת הקלואיד. ניתן להראות בצלקות קלואידיות שכלי דם קטנים חסומים על-ידי ריבוי של תאי אנדותל וכיווץ המיופיברובלסטים. ההיפוקסיה מגדילה את כמות המקרופגים ואלה משפיעים על יצירה מוגברת של קולאגן. בצלקת קלואידית יש ריבוי של קולאגן מסוג I לעומת קולאגן מסוג III בריפוי נורמלי. קולאגן זה מאפיין רקמות קשות כגון גידים או עצמות.
טיפול
טיפול מקומי על-ידי משחות המכילות סטרואידים מקטין את הדלקת ומעורר תגובה אצל 85% מהמשתמשים. הזרקות של סטרואידים לשולי הצלקת (triamcinolone 40mg) כל 6 שבועות יכולות להניב תוצאות טובות כאשר הטיפול משולב באמצעים פיזיקליים כמו לחץ הקפאה על-ידי חנקן נוזלי או הקרנה. הטיפולים הללו כואבים ויש לחזור עליהם מספר פעמים. קיים קושי רב להפעיל טיפול כזה על שטח גדול.
ראו גם
- לנושא הקודם ריפוי פצע
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: הלם
- לפרק הבא: זיהומים בכירורגיה
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן - מומחה בכירורגיה, מנהל היחידה לבריאות השד מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק